11 вересня, 2019
Случай успешной диагностики и лечения псевдоаневризмы левого желудочка при остром инфаркте миокарда
Одним из наиболее грозных и молниеносных осложнений острого Q-инфаркта миокарда (ИМ) является разрыв наружной стенки сердца. Данное осложнение, как правило, ведет к развитию тампонады сердечной сумки, электромеханической диссоциации и быстрой смерти больного. Вероятность наружного разрыва после острого ИМ до внедрения реперфузионного лечения составляла от 4 до 6% [1]. Широкое использование тромболитической терапии, особенно механических методов реперфузии, а также современная стратегия медикаментозного лечения позволили сократить частоту этого осложнения до 0,5-3% [2-5].
Известными факторами риска разрыва свободной стенки левого желудочка (ЛЖ) являются возраст, женский пол и передняя локализация ИМ [3]. В регистре GRACE риск разрыва сердца был выше также у пациентов с исходно высокой частотой сердечных сокращений (ЧСС), низким систолическим артериальным давлением (АД) и перенесших острое нарушение мозгового кровообращения. Маркером разрыва миокарда является также значительное повышение исходного уровня С-реактивного белка [6]. В то же время использование первичной ангиопластики, низкомолекулярных гепаринов и β-адреноблокаторов в течение первых 24 ч, а также ИМ в анамнезе ассоциировались с меньшей вероятностью развития данного осложнения [4]. Как правило, разрыв свободной стенки ЛЖ манифестирует в течение первой недели от возникновения острого ИМ. Однако не каждый разрыв наружной стенки миокарда заканчивается летально.
Клиническая картина зависит от объема и скорости поступления крови в полость перикарда. Подострые варианты разрыва встречаются примерно в трети случаев и характеризуются повторными поступлениями небольших количеств крови в полость перикарда через прикрывающийся дефект свободной стенки ЛЖ [7]. В таком случае быстрое хирургическое вмешательство может спасти жизнь пациенту. Постепенное развитие патологического процесса возможно также при условии образования спаек между наружным и внутренним листками перикарда. Вследствие этого возникает полость, ограниченная перикардиальными спайками, что в случае наружного разрыва препятствует развитию тампонады сердца (рис. 1). Подобный механизм является основой для формирования псевдоаневризмы ЛЖ.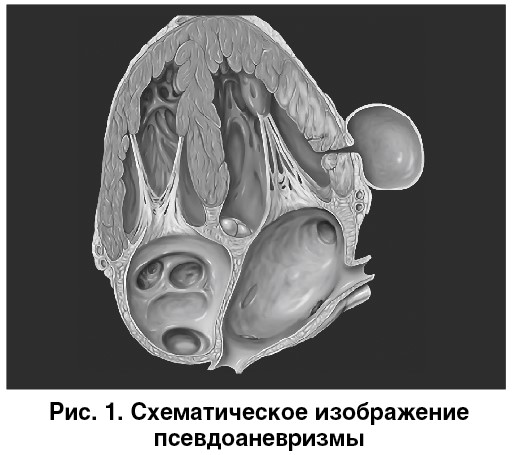
Аневризматический мешок псевдоаневризмы состоит из перикарда, ограниченного спайками, и остатков разорвавшейся стенки ЛЖ. Полость псевдоаневризмы увеличивается в размерах в связи с постоянным поступлением крови, поэтому по объему иногда может превышать объем ЛЖ. Учитывая выраженную турбулентность и снижение скорости кровотока в полости псевдоаневризмы, по ее краям, как правило, происходит образование тромба. Псевдоаневризма чаще развивается при ИМ задней локализации [8]. В то же время, по данным T.E. David et al., разрывы миокарда с формированием псевдоаневризмы наиболее часто встречаются при боковой локализации инфаркта [9].
В большинстве случаев псевдоаневризмы обнаруживают у асимптомных пациентов после перенесенного ИМ при плановом проведении эхокардиографии (ЭхоКГ) или обследовании по поводу прогрессирования сердечной недостаточности (СН), нарушений сердечного ритма, эмболий или стенокардии. В настоящее время именно ЭхоКГ (трансторакальная или трансэзофагальная) является основным методом диагностики псевдоаневризм [10]. Однако иногда это осложнение обнаруживают при проведении компьютерной томографии, вентрикулографии, магнитно-резонасной томографии либо интраоперационно при выполнении аортокоронарного шунтирования [11]. Псевдоаневризмы внешне бывают похожи на истинные аневризмы, что может представлять определенные трудности при диагностике. Чаще всего только псевдоаневризмы небольшого размера совместимы с жизнью. При диагностике таких псевдоаневризм регистрируется, как правило, тонкий перешеек.
При псевдоаневризме одна из стенок ЛЖ состоит только лишь из тромботических масс и перикарда, поэтому риск ее разрыва очень велик и составляет, по данным разных исследований, от 30 до 45% [12]. Причем разрыв стенки может произойти в любой момент, и предугать его развитие не представляется возможным. Поэтому в большинстве случаев при псевдоаневризме выбирают хирургическую тактику лечения. В целом ведение пациентов представляется следующим образом:
- при диагностике псевдоаневризмы в течение первых 2-3 мес от развития острого ИМ необходимо безотлагательное проведение хирургического вмешательства, поскольку риск разрыва очень велик;
- при диагностике псевдоаневризмы через 1 год и более после ИМ выбор тактики определяется симптоматикой заболевания [13], размером псевдоаневризмы и наличием противопоказаний для проведения хирургического вмешательства.
Пациенты с хроническими асимптомными псевдоаневризмами диаметром <3 см и без склонности к увеличению могут вестись медикаментозно [14]. По данным R. Moreno et al., при консервативной тактике ведения из 10 пациентов в течение четырех лет наблюдения от сердечно-сосудистых причин умер только один, однако у троих отмечалось развитие ишемического инсульта. При выборе такой тактики лечения для профилактики тромбоэмболических осложнений обязательным является назначение длительной антикоагулянтной терапии. В качестве альтернативы консервативной тактике ведения у пациентов с высоким риском хирургического вмешательства и тонким перешейком псевдоаневризмы возможно проведение чрескожной процедуры с постановкой заплаты, перекрывающей сообщение полостей псевдоаневризмы и ЛЖ [16].
С практический точки зрения предпочтение хирургическому методу лечения также связано с тем, что основная масса больных с разрывом свободной стенки ЛЖ имеют поражение двух и более коронарных артерий и нуждаются в проведении аортокоронарного шунтирования [10, 13, 17].
Исход оперативного вмешательства зависит от многих факторов: общего состояния пациента, выраженности СН, размера ИМ, сопутствующих заболеваний и т.д. Летальность после оперативного вмешательства колеблется в пределах 23-35% [18-20].
В настоящее время существует небольшое число случаев описания псевдоаневризм и данных о клиническом течении заболевания. В данном сообщении мы хотели бы представить случай ЭхоКГ-диагностики псевдоаневризмы ЛЖ больших размеров с последующим успешным хирургическим лечением.
Клинический случай
Пациент С., 50 лет, поступил в отделение реанимации и интенсивной терапии ННЦ «Институт кардиологии имени академика Н.Д. Стражеско» НАМН Украины г. Киева (далее – Институт кардиологии) 16.04.2008 с диагнозом острого повторного ИМ (15.04.2008). В анамнезе у больного Q-ИМ в области заднедиафрагмальных отделов ЛЖ от 28.01.2008, по поводу которого он прошел стационарное лечение и реабилитацию. Находился на постоянной поддерживающей терапии β-блокаторами, статинами, антитромбоцитарными препаратами. 15.04.2008 у пациента развился интенсивный ангинозный приступ со снижением уровня АД, по поводу которого он был госпитализирован в отделение интенсивной терапии больницы по месту жительства. В связи с невозможностью стабилизации состояния 16.04.2008 переведен в Институт кардиологии.
Несмотря на проводимую терапию (нитраты, диуретики, статины, ингибиторы ангиотензинпревращающего фермента (иАПФ), антикоагулянты, дезагреганты, антиаритмические препараты), состояние пациента оставалось тяжелым. На протяжении двух суток больной находился в состоянии кардиогенного шока, отмечались явления рецидивирующего отека легких. Параметры центральной гемодинамики поддерживали при помощи инфузии симпатомиметиков (добутамина и допамина). У больного в динамике имело место повышение с последующим закономерным снижением уровня кардиоспецифических ферментов: общая креатинфосфокиназа – от 1708 до 184 МЕ/л (N35-200 МЕ/л) и АСТ – от 107 до 37 МЕ/л (N11-40 МЕ/л) в течение пяти суток. За время наблюдения значимых изменений в показателях гемоглобина, эритроцитов и тромбоцитов не отмечалось. Сохранялся лейкоцитоз от 12,5 до 13,4×109/л в течение всего периода. Показатели функции почек (креатинин – 106 мкмоль/л, скорость клубочковой фильтрации – 85,6 мл/мин) были близки
к нормальным. Значения электролитного баланса не выходили за пределы нормы. Уровень глюкозы находился в диапазоне 6,2-6,4 ммоль/л. Показатели коагулограммы (тромбиновое время, свободный гепарин и фибриноген) за время наблюдения существенно 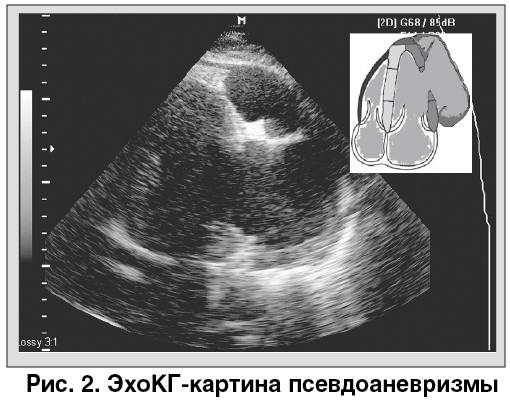 не менялись.
не менялись.
По данным ЭхоКГ за 17.04.2008, у больного отмечается дефект боковой и заднебоковой стенки ЛЖ с формированием псевдоаневризмы (приблизительный объем – около 200 мл). Полость псевдоаневризмы содержит большое количество тромбов, которые локализуются в основном по ее краям, наблюдается феномен спонтанного контрастирования кровотока. Большое количество эхопозитивных спаек перикарда (рис. 2).
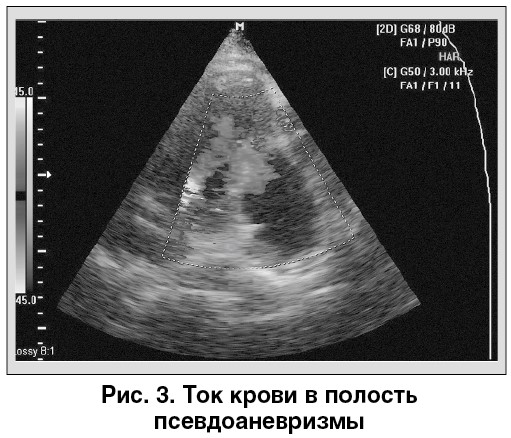
Отмечен массивный сброс крови из ЛЖ через перешеек в полость псевдоаневризмы (рис. 3).
 На фоне проводимой терапии 18.04.2008 удалось стабилизировать состояние пациента. Отменена инфузия прессорных аминов. Уровень систолического АД контролировался в пределах 90-100 мм рт. ст. Начата терапия β-адреноблокаторами и блокаторами рецепторов ангиотензина II (БРА). Учитывая сохраняющиеся явления левожелудочковой недостаточности (ЛЖН), среди β-адреноблокаторов препаратом выбора у больного стал карведилол. За счет своего α-блокирующего эффекта он обладает дополнительными вазодилатирующими свойствами, что особенно важно в условиях СН. Относительно небольшой период полувыведения (T1/2 – от 6 до 11 ч) и наличие широкой линейки доз позволяют безопасно тестировать карведилол даже у такой тяжелой категории больных.
На фоне проводимой терапии 18.04.2008 удалось стабилизировать состояние пациента. Отменена инфузия прессорных аминов. Уровень систолического АД контролировался в пределах 90-100 мм рт. ст. Начата терапия β-адреноблокаторами и блокаторами рецепторов ангиотензина II (БРА). Учитывая сохраняющиеся явления левожелудочковой недостаточности (ЛЖН), среди β-адреноблокаторов препаратом выбора у больного стал карведилол. За счет своего α-блокирующего эффекта он обладает дополнительными вазодилатирующими свойствами, что особенно важно в условиях СН. Относительно небольшой период полувыведения (T1/2 – от 6 до 11 ч) и наличие широкой линейки доз позволяют безопасно тестировать карведилол даже у такой тяжелой категории больных.
Применение карведилола в ранние сроки острого ИМ тестировалось в исследовании CAPRICORN, в ходе которого снижало вероятность смерти от всех причин в течение 1,3 года наблюдения у пациентов с дисфункцией ЛЖ с/без признаков острой СН на 23% [21]. Карведилол также оказывал благоприятные эффекты на показатели сердечно-сосудистой смерти и повторного нефатального ИМ. Последующий анализ результатов исследования позволил установить, что позитивные эффекты препарата начинают реализоваться уже на ранних этапах лечения [22]. Так, в течение первых 30 дней терапии применение карведилола привело к снижению вероятности смерти от всех причин (относительный риск [ОР] 0,58; 95% доверительный интервал [ДИ] 0,33-1,02), фатального и нефатального ИМ (ОР 0,57; 95% ДИ 0,29-1,12), а также комбинированных конечных точек смерть / нефатальный ИМ / остановка кровообращения (ОР 0,58; 95% ДИ 0,38-0,91) и смерть / нефатальный ИМ (ОР 0,57; 95% ДИ 0,36-0,90). Титровать β-блокатор начали с дозы 1,563 мг, а на третий день лечения была достигнута доза 3,125 мг 2 р/сут.
Из БРА наибольшую доказательную базу у пациентов с острым ИМ имеет валсартан. В исследовании VALIANT препарат был сравним по эффективности (в отношении предупреждения смерти от всех причин, других сердечно-сосудистых осложнений) с иАПФ [23]. Пациент начал принимать валсартан с дозы 20 мг/сут. Кроме того, учитывая результаты исследования EPHESUS, к терапии был добавлен эплеренон, начиная с дозы 12,5 мг/сут [24].
На фоне проводимой терапии у больного удавалось поддерживать показатели центральной гемодинамики, ангинозные боли не рецидивировали, однако сохранялись явления острой ЛЖН (Killip 2). Уровень АД поддерживался в пределах 90-100 мм рт. ст., ЧСС – 75-85 уд./мин.
Повторное ЭхоКГ-исследование 21.04.2008 не выявило увеличения полости псевдоаневризмы либо прогрессирования разрыва свободной стенки ЛЖ. В связи со стабилизацией гемодинамической ситуации пациент был проконсультирован кардиохирургом и 22.04.2008 переведен в Институт сердечно-сосудистой хирургии имени Н.М. Амосова (г. Киев) для проведения оперативного лечения. На момент перевода состояние пациента оставалось стабильным, боли ангинозного характера не беспокоили, признаков острой ЛЖН не было.
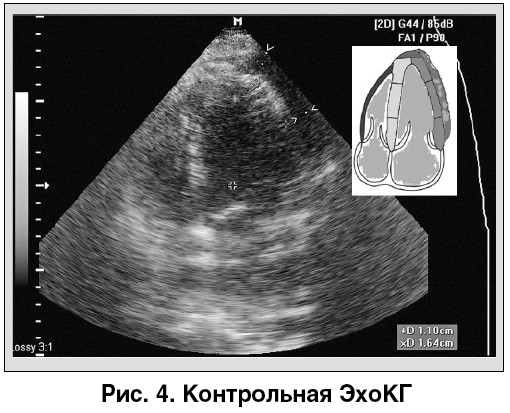 На следующий день больному было проведена резекция аневризмы (псевдоаневризмы) ЛЖ с тромбэктомией и пластикой разрыва боковой стенки ЛЖ, аортального клапана. Операция прошла успешно, и для дальнейшего лечения и реабилитации пациент был переведен в Институт кардиологии. Повторная ЭхоКГ после выполненной операции свидетельствовала об отсутствии дефекта и удовлетворительном состоянии гемодинамики (рис. 4).
На следующий день больному было проведена резекция аневризмы (псевдоаневризмы) ЛЖ с тромбэктомией и пластикой разрыва боковой стенки ЛЖ, аортального клапана. Операция прошла успешно, и для дальнейшего лечения и реабилитации пациент был переведен в Институт кардиологии. Повторная ЭхоКГ после выполненной операции свидетельствовала об отсутствии дефекта и удовлетворительном состоянии гемодинамики (рис. 4).
Представленный случай успешной прижизненной диагностики и лечения наружного разрыва миокарда ЛЖ с формированием гигантской псевдоаневризмы ЛЖ показывает возможность поддержания сердечной деятельности при своевременном оказании неотложной помощи. При этом ранняя ЭхоКГ-диагностика в отделении интенсивной терапии и реанимации позволила своевременно спланировать и провести успешную хирургическую коррекцию, что в итоге сохранило жизнь пациента.
Литература
- Dellborg M., Held P., Swedberg K., Vedin A. Rupture of the myocardium. Occurrenceand risk factors // Br Heart J. – 1985. – 54. – Р. 11-16.
- Ikeda N., Yasu T., Kubo N., Hirahara T., Sugawara Y., Kobayashi N. et al. Effect of reperfusion therapy on cardiac rupture after myocardial infarction [in Japanese] // Circ J. – 2004. – 68. – Р. 422-426.
- Moreno R., Lоpez de Sa E., Lopez-Sendon J.L. et al. Free wall rupture in patients with acute myocardial infarction treated with primary angioplasty. Incidence and related factors // Am J Cardiol. – 2000. – 85. – Р. 757-760.
- Lopez-Sendon J., Gurfinkel E.P., Lopez de Sa E. et al. Factors related to heart rupture in acute coronary syndromes in the Global Registry of Acute Coronary Events // Eur Heart J. – 2010. – 31 (12). – Р. 1449-1456.
- Yip H.K., Wu C.J., Chang H.W., Wang C.P., Cheng C.I., Chua S., Chen M.C. Cardiac rupture complicating acute myocardial infarction in the direct percutaneous coronary intervention reperfusion era // Chest. – 2003. – 124. – Р. 565-571.
- Anzai T., Yoshikawa T., Shiraki H., Asakura Y., Akaishi M., Mitamura H., Ogawa S. C-reactive protein as a predictor of infarct expansion and cardiac rupture after a first Q wave acute myocardial infarction // Circulation. – 1997. – 96. – Р. 778-784.
- Purcaro A., Costantini C., Ciampani N., et al. Diagnostic criteria and management of subacute ventricular free wall rupture complicating acute myocardial infarction // Am J Cardiol. – 1997. – 80. – Р. 397-405.
- Malcolm I.D., Fitchett D.H., Stewart D., Marpole D., Symes J. Ventricular aneurysm: false or true? An important distinction // Ann Thorac Surg. – 1980. – 29. – Р. 474-477.
- David T.E. Surgery for postinfarction rupture of the free wall of the ventricle. In: David T.E., editor. Mechanical complications of myocardial infarction. – Austin: RG Landes, 1993. – Р. 142-151.
- Atik F.A., Navia J.L., Vega P.R., Gonzalez-Stawinski G.V., Alster J.M., Gillinov A.M. et al. Surgical treatment of postinfarction left ventricular pseudoaneurysm // Ann Thorac Surg. – 2007. – 83. – Р. 526 -531.
- Fedakar A., Bugra O., Onk A. et al. Repair of Left Ventricular Pseudoaneurysms // Asian Cardiovasc Thorac Ann. – 2010. – 18. – Р. 39-43.
- Vlodaver Z., Coe J.I., Edwards J.E. True and false left ventricular aneurysms: propensity for the latter to rupture // Circulation. – 1975. – 51. – Р. 567-572.
- Eren E., Bozbuga N., Toker M.E., Keles C., Rabus M.B., Yildirim O. et al. Surgical treatment of post-infarction left ventricular pseudoaneurysm: a two-decade experience // Tex Heart Inst J. – 2007. – 34. – Р. 47-51.
- Pretre R., Linka A., Jenni R., Turina M.I. Surgical treatment of acquired left ventricular pseudoaneurysms // Ann Thorac Surg. – 2000. – 70. – Р. 553-557.
- Moreno R., Gordillo E., Zamorano J., Almeria C., Garcia-Rubira J.C., Fernandez-Ortiz A. et al. Long term outcome of patients with postinfarction left ventricular pseudoaneurysm // Heart. – 2003. – 89. – Р. 1144 -1146.
- Clift P., Thorne S., de Giovanni J. Percutaneous device closure of pseudoaneurysm of the left ventricular wall // Heart. – 2004. – 90: e62.
Полный список литературы находится в редакции.
Спецвипуск «Клінічні випадки та сценарії у невідкладній кардіології», вересень 2019 р


