13 вересня, 2019
Клинический случай ведения пациента с тромбоэмболией легочной артерии: акцент на антикоагулянтную терапию
В последнее время произошли существенные изменения в ведении пациентов с венозными тромбоэмболиями (ВТЭ). Как и прежде, антикоагулянтная терапия (АКТ) является основой лечения пациентов, однако на смену классическому варфарину пришли новые оральные антикоагулянты (НОАК), которые позволили повысить безопасность терапии, а также существенно упростили ее проведение в амбулаторных условиях. На основании данных, полученных в ходе последних исследований, были расширены представления о методах диагностики тромбоэмболии легочной артерии (ТЭЛА), уточнены сроки и показания для проведения тромболитической терапии, а также предоставлена информация о сроках госпитализации пациентов, критериях эффективности и безопасности проводимого лечения. В то же время в связи с появлением новых препаратов существует определенная растерянность врачей относительно их места в реальной клинической ситуации, а также не решены многие вопросы по поводу длительности АКТ после эпизода ВТЭ. В статье на клиническом примере рассмотрены современные подходы к диагностике и лечению пациентов с ТЭЛА невысокого риска (стабильная гемодинамика) с подробным рассмотрением вопросов выбора и длительности АКТ.
Пациент К., 55 лет, доставлен в отдел реанимации и интенсивной терапии ННЦ «Институт кардиологии имени академика Н.Д. Стражеско» НАМН Украины» (г. Киев) каретой скорой медицинской помощи (КСП) в связи с развитием повторного пароксизма трепетания предсердий. Заболел остро за день до поступления, когда после умеренной нагрузки (подъем по лестнице) впервые в жизни возник пароксизм фибрилляции предсердий, который был купирован КСП на догоспитальном этапе на фоне внутривенного введения амиодарона. Пациент от госпитализации отказался, однако после восстановления ритма оставались чувство дискомфорта за грудиной, умеренная одышка. Повторный пароксизм аритмии развился в состоянии покоя без предвестников. На момент поступления предъявляет жалобы на сердцебиение, дискомфорт в области сердца и за грудиной, умеренную одышку, слабость, потливость. В анамнезе – умеренная артериальная гипертензия, регулярно терапию не принимал. Последние 7-10 дней отмечает слабость и неприятные ощущения в ногах («ноги налитые»), что связывает с «сидячим» характером работы и жаркой погодой; за медицинской помощью не обращался. Объективно при поступлении артериальное давление (АД) – 130/80 мм рт. ст., частота сердечных сокращений (ЧСС) – 140 уд./мин. Деятельность сердца ритмичная, дополнительных тонов, шумов нет. Отмечается акцент II тона на легочной артерии. В легких дыхание жесткое, влажные хрипы не выслушиваются. Незначительная отечность левой ноги ниже колена, пастозность правой ноги. Сатурация кислорода, измеренная методом пульсоксиметрии при дыхании комнатным воздухом, составила 94%. Электрокардиограмма (ЭКГ) при поступлении представлена на рисунке 1. Диагностировано трепетание предсердий с ЧСС около 140 уд/мин, признаки неполной блокады правой ножки пучка Гиса (ПН ПГ).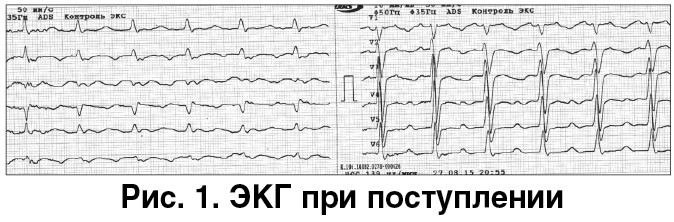
Состояние пациента расценено как тяжелое, помещен под мониторное наблюдение, установлен кубитальный катетер, проведен забор образцов крови для лабораторных анализов. Первоначально клиническая симптоматика была расценена как связанная с пароксизмом тахиаритмии, однако наличие боли в грудной клетке и одышки требовало исключения острого коронарного синдрома (ОКС) и ТЭЛА. В пользу ТЭЛА свидетельствовали также более выраженная отечность левой ноги – вероятный признак тромбоза глубоких вен (ТГВ), ограничение подвижности больного перед ухудшением состояния, признаки свежей неполной блокады ПН ПГ на ЭКГ и снижение сатурации кислорода до 94%. Вероятность ТЭЛА по шкалам Wells (6 баллов) и Женевский счет (8 баллов) оценена как средняя (ближе к высокой) [7]. Учитывая представленные данные, пациенту уже на этапе диагностического поиска была начата АКТ эноксапарином в лечебной дозе 1 мг/кг массы тела 2 р/сут.
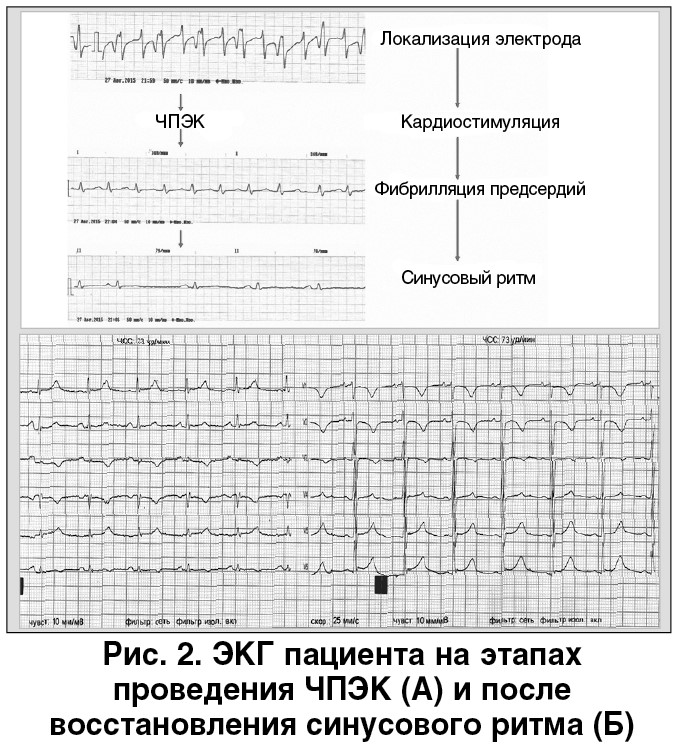 Для стабилизации гемодинамики и улучшения состояния пациента необходимо было снизить ЧСС. Для этого выполнили чреспищеводную электрокардиостимуляцию (ЧПЭК), в ходе которой удалось перевести ритм из трепетания в фибрилляцию предсердий с последующим восстановлением синусового ритма с ЧСС около 70 уд./мин (рис. 2). На ЭКГ после восстановления ритма отмечены равнобедренные отрицательные зубцы Т в III, aVF, V1-V3, что свидетельствовало об острой перегрузке правых отделов сердца и было дополнительным симптомом в пользу ТЭЛА.
Для стабилизации гемодинамики и улучшения состояния пациента необходимо было снизить ЧСС. Для этого выполнили чреспищеводную электрокардиостимуляцию (ЧПЭК), в ходе которой удалось перевести ритм из трепетания в фибрилляцию предсердий с последующим восстановлением синусового ритма с ЧСС около 70 уд./мин (рис. 2). На ЭКГ после восстановления ритма отмечены равнобедренные отрицательные зубцы Т в III, aVF, V1-V3, что свидетельствовало об острой перегрузке правых отделов сердца и было дополнительным симптомом в пользу ТЭЛА.
К этому времени были получены результаты анализа крови при поступлении. Маркеры повреждения миокарда (тропонин, креатинфосфокиназа [КФК], МВ-КФК) находились в пределах нормальных значений, наблюдалось незначительное повышение уровня лактатдегидрогиназы. Скорость клубочковой фильтрации составила 95 мл/мин/1,73 м2, отмечалось незначительное повышение уровня глюкозы крови до 8,2 ммоль/л (анализ крови проводился не натощак). Других отклонений в лабораторных показателях не выявлено. В дальнейшем диагностический поиск проводили по алгоритму, предложенному в рекомендациях по ведению пациентов с ТЭЛА Ассоциации кардиологов Украины и Ассоциации по неотложной кардиологии (рис. 3).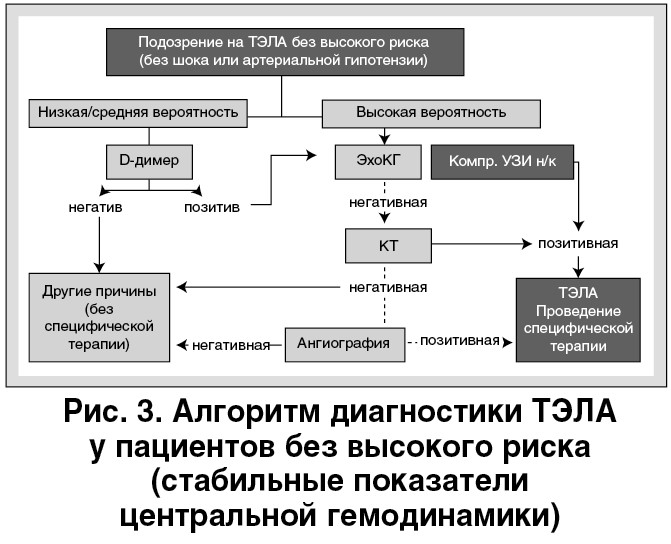
На момент госпитализации пациента экспресс-тест на уровень D-димера в нашем центре не проводился, а ждать в течение суток результаты анализа из лаборатории было нецелесообразно, поэтому на следующем этапе диагностического поиска пациенту была проведена трансторакальная эхокардиография (ЭхоКГ). При ЭхоКГ подтвердилось отсутствие нарушений сегментарной сократимости левого желудочка (ЛЖ) (дифференциальная диагностика ОКС), и были выявлены признаки дилатации и перегрузки (дисфункции) правых отделов сердца (рис. 4). Градиент давления на трикуспидальном клапане составил 51 мм рт. ст. У пациента отмечено положительный признак МакКонелла – выраженное нарушение сократимости свободной стенки правого желудочка (ПЖ) при сохраненной сократимости верхушки ПЖ и признак «60 на 60» (время ускорения кровотока в стволе легочной артерии <60 мс при наличии градиента трикуспидальной регургитации ≤60 мм рт. ст.), которые являются высокоспецифичными признаками острой перегрузки правых отделов сердца, в частности ТЭЛА [7].
По результатам вышеперечисленных методов исследования пациенту выставлен рабочий диагноз ТЭЛА, продолжена начатая еще в начале диагностического поиска АКТ. Для подтверждения диагноза на следующее утро проведена мультиспиральная компьютерная томография (мсКТ), которая на сегодняшний день является стандартом диагностики ТЭЛА [7, 16]. По данным мсКТ отмечены признаки двусторонней ТЭЛА, легочной гипертензии, дисфункции ПЖ, а также признаки тромбинфарктной пневмонии в нижней доле правого легкого. При дуплексном сканировании вен нижних конечностей выявлен ТГВ левой ноги от устьев передней и задней большеберцовых вен, тибеофеморального ствола до устья поверхностной бедренной вены. Именно ТГВ в данном случае стал причиной развития ТЭЛА.
В соответствии с современной классификацией, учитывая клиническую картину заболевания (нормальные параметры центральной гемодинамики, оценка по PESI – 65 баллов, I класс, низкий риск), данные инструментальных (признаки дисфункции ПЖ согласно ЭхоКГ, мсКТ) и лабораторных (отсутствие повышения уровня тропонина) методов исследования, у больного была диагностирована ТЭЛА промежуточно-низкого риска [7, 16].
Рутинное использование системного тромболизиса у этой категории пациентов не рекомендовано, а основой лечения является АКТ [3, 7, 16]. В большинстве случаев у больных с промежуточным риском на этапах диагностического поиска и первичной оценки степени тяжести состояния целесообразно назначение парентеральной АКТ. Препаратами выбора в данном случае являются низкомолекулярные гепарины (у нашего пациента использовали эноксапарин 1 мг/кг массы тела 2 р/сут). В последующем больные должны переводиться на прием пероральных антикоагулянтов. Роль пероральной АКТ состоит в лечении ТЭЛА, снижении риска развития хронической посттромбоэмболической легочной гипертензии и вторичной профилактике ВТЭ. Препаратами выбора для пероральной терапии ВТЭ 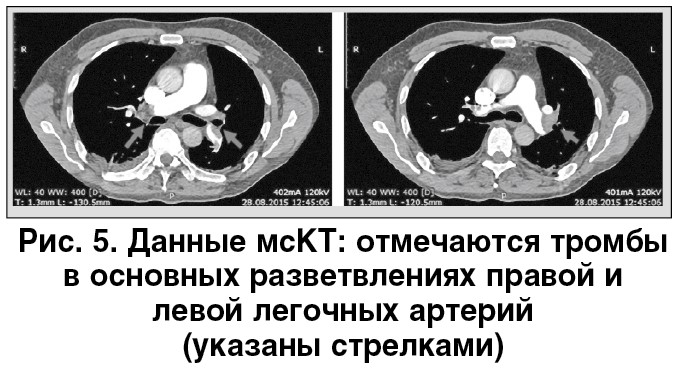 у пациентов без злокачественных новообразований являются прямые оральные антикоагулянты (НОАК), из которых в Украине зарегистрировано
у пациентов без злокачественных новообразований являются прямые оральные антикоагулянты (НОАК), из которых в Украине зарегистрировано
три препарата: ривароксабан, дабигатран и апиксабан [3]. Варфарин в настоящее время перешел в категорию лекарственных средств второго ряда у лиц с ВТЭ [3]. Это связано с тем, что, помимо удобства применения НОАК в четко отработанных стандартных дозах, которые обеспечивают прогнозируемый стабильный антикоагулянтный эффект, препараты также достоверно снижают вероятность геморрагических осложнений по сравнению с варфарином, что было подтверждено в ряде многоцентровых клинических испытаний. Единственным исследованием, которое было спланировано для оценки безопасности и эффективности НОАК именно у пациентов с ТЭЛА, было испытание EINSTEIN-PE (во всех остальных пациенты с ТЭЛА составляли примерно около трети от общего количества с учетом больных ВТЭ) [12]. С учетом результатов исследования EINSTEIN с третьих суток лечения (через 12 ч после последней инъекции эноксапарина) больной был переведен на прием ривароксабана в «лечебной» дозе 15 мг 2 р/сут (суммарно до 21-го дня от начала АКТ) с последующим переходом на «поддерживающую» дозу 20 мг/сут. Важным моментом терапии является необходимость приема ривароксабана во время еды, что существенно повышает биодоступность препарата. В качестве сопутствующей терапии пациенту назначены β-блокаторы и ингибиторы ангиотензинпревращающего фермента (иАПФ) для контроля уровня АД и с антиаритмической целью, а также венотоники на основе диосмина. Больной консультирован сосудистым хирургом с рекомендациями продолжать АКТ.
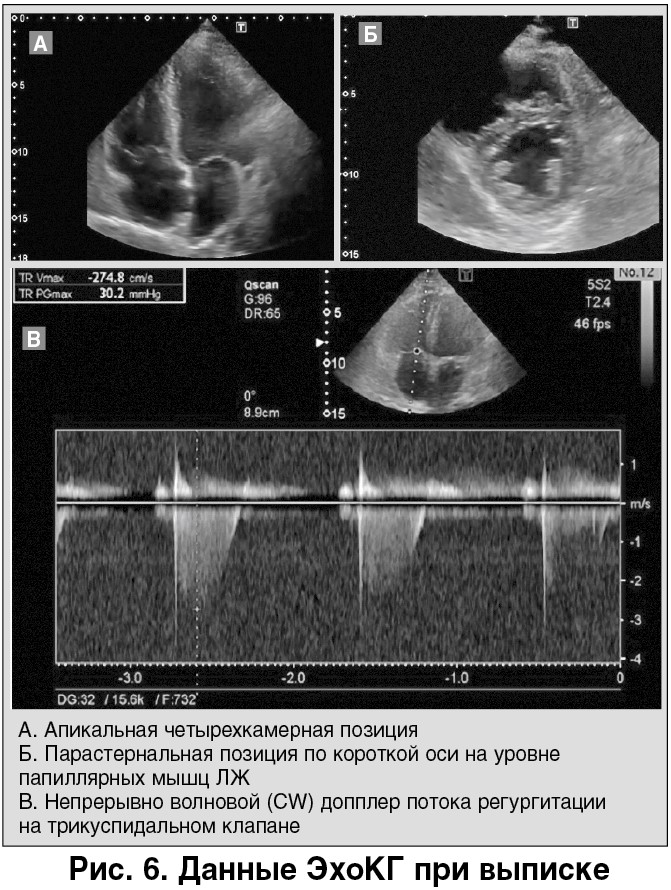 В настоящее время отмечается тенденция к сокращению времени стационарного лечения пациентов с гемодинамически стабильной ТЭЛА [7, 11, 15]. В ряде исследований и регистров было показано, что ранняя выписка из стационара (в течение первых 24-72 ч) не ухудшала как кратковременный, так и длительный прогноз у данной категории больных [11, 15]. В то же время при условии ранней выписки важно обеспечить преемственность лечения и контроль за проводимой терапией на амбулаторном этапе, а также понимать необходимость и технические возможности продолжения терапии пациентом. В нашем случае в стабильном состоянии с рекомендациями больной был переведен в отделение кардиологии по месту жительства на 3-и сутки заболевания. К этому времени на фоне проводимой АКТ уже существенно уменьшились размеры правых отделов сердца и степень легочной гипертензии по данным ЭхоКГ. Градиент давления на трикуспидальном клапане снизился с 50 до 30 мм рт. ст. (рис. 6). ЭКГ на момент перевода представлена на рисунке 7.
В настоящее время отмечается тенденция к сокращению времени стационарного лечения пациентов с гемодинамически стабильной ТЭЛА [7, 11, 15]. В ряде исследований и регистров было показано, что ранняя выписка из стационара (в течение первых 24-72 ч) не ухудшала как кратковременный, так и длительный прогноз у данной категории больных [11, 15]. В то же время при условии ранней выписки важно обеспечить преемственность лечения и контроль за проводимой терапией на амбулаторном этапе, а также понимать необходимость и технические возможности продолжения терапии пациентом. В нашем случае в стабильном состоянии с рекомендациями больной был переведен в отделение кардиологии по месту жительства на 3-и сутки заболевания. К этому времени на фоне проводимой АКТ уже существенно уменьшились размеры правых отделов сердца и степень легочной гипертензии по данным ЭхоКГ. Градиент давления на трикуспидальном клапане снизился с 50 до 30 мм рт. ст. (рис. 6). ЭКГ на момент перевода представлена на рисунке 7.
Очень важным и не до конца изученным в лечении пациентов с ВТЭ является вопрос длительности АКТ. Минимальный срок назначения АКТ составляет 3 мес, хотя в большинстве случаев ситуация по поводу прекращения терапии разрешается индивидуально [3, 7, 16]. Было показано, что наибольший риск рецидивирования после отмены АКТ имеют пациенты с идиопатическими (отсутствие видимого причинного фактора для развития) и повторными ВТЭ, а также лица с сопутствующими злокачественными новообразованиями [2-4, 7, 10]. Так, риск повторного события у больного идиопатической ВТЭ в течение года после отмены АКТ составляет более 10%, а в течение 5 лет – 30%, в то время как у пациентов с ВТЭ, возникшей после хирургического вмешательства, – 1 и 3% соответственно [4, 10]. Эта категория больных нуждается в пролонгированной (свыше 3-6 мес) АКТ, длительность которой должна оцениваться в процессе лечения на основе факторов тромботического и геморрагического рисков и не имеет ограничений во времени.
К независимым факторам риска повторных ВТЭ, помимо указанных ранее, относят также мужской пол, повышение уровня D-димера, ожирение, парез нижних конечностей, сопутствующие тромбофилии, наличие остаточного ТГВ (по результатам компрессионного ультразвукового исследования нижних конечностей) или дисфункции ПЖ по данным ЭхоКГ [2]. Большое значение в решении вопроса о продлении АКТ имеет также риск геморрагических осложнений [3, 7, 16]. К сожалению, в настоящее время нет общепринятой шкалы для оценки риска кровотечений у пациентов с ВТЭ. Однако есть две альтернативные шкалы, которые позволяют выделить больных высокого геморрагического риска на фоне длительной АКТ (табл. 1, 2). Шкала RIETE определяет риск возникновения фатальных кровотечений, шкала VTE-BLEED – больших кровотечений [6, 9]. Такие факторы риска, как активное злокачественное новообразование, анемия, кровотечение в анамнезе, возраст и почечная дисфункция являются общими в обеих клинических шкалах. В рекомендациях Европейского общества кардиологов (ESC) по ведению пациентов с ТЭЛА к числу независимых факторов риска кровотечений на фоне АКТ отнесены возраст пациента >75 лет, перенесенные кровотечения, ишемический или геморрагический инсульт в анамнезе, сопутствующие хронические заболевания, в том числе печени или почек, плохой контроль за АКТ и сопутствующий прием антитромбоцитарных препаратов [7].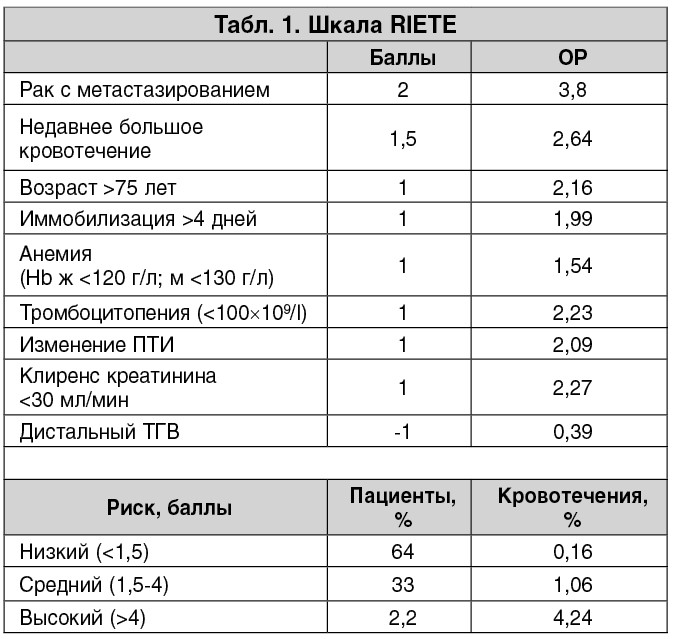
Таким образом, успех пролонгированной (>3 мес) АКТ зависит от правильной и регулярной оценки тромботических и геморрагических рисков. У большинства пациентов с идиопатической ТЭЛА перед отменой АКТ необходимо измерить уровень D-димера, сделать компрессионную сонографию глубоких вен нижних конечностей и ЭхоКГ (тромботический риск), а также определить уровень креатинина, гемоглобина и тромбоцитов (риск кровотечений). В качестве препаратов для пролонгированной терапии могут быть использованы как НОАК в рекомендованных дозах, так и варфарин (МНО в пределах 2,0-3,0). В 2017 г. были опубликованы результаты исследования EINSTEIN CHOICE [11], в котором доказано, что в качестве препарата для пролонгированной АКТ (после 3-6 мес лечения) ривароксабан с успехом может использоваться в дозе 10 мг 1 р/сут. Эффективность ацетилсалициловой кислоты (АСК) у этой категории больных значительно ниже, чем ривароксабана, при сравнимом риске больших кровотечений [11]. У пациентов с очень высоким геморрагическим риском для профилактики повторных ВТЭ после отмены АКТ (в качестве пролонгированной терапии) можно применять сулодексид [1].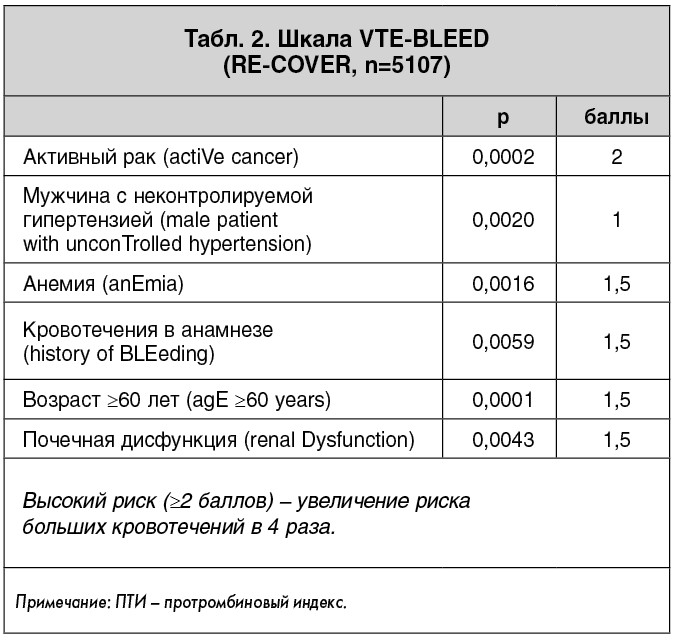
В нашем случае у пациента отмечался первый эпизод идиопатической ВТЭ, поскольку не выявлено четких причинных факторов (травма, оперативное вмешательство, гормональная терапия, иммобилизация, длительный перелет) для ее развития. При этом геморрагические риски оценивали как минимальные. Поэтому при переводе/выписке больному была рекомендована длительная АКТ ривароксабаном без четкого ограничения сроков ее проведения. Повторная оценка факторов тромботического и геморрагического риска рекомендована через 3 мес.
В процессе наблюдения за пациентами с идиопатическими ТЭЛА нельзя также забывать о высокой вероятности скрытого онкозаболевания у данной категории больных [5]. В связи с этим таким пациентам рекомендовано проведение онкоскрининга для выявления рака молочной железы, простаты, шейки матки, толстой кишки в соответствии с возрастом и полом [5]. В рекомендациях Национального института здоровья и совершенствования клинической практики Великобритании (NICE) лицам с идиопатическими ВТЭ в возрасте >40 лет целесообразно проведение КТ живота и таза, а также маммографии [8]. В нашем случае пациенту были выполнены анализ на PSA и ультразвуковое исследование органов брюшной полости, которые не выявили патологических изменений.
Литература
- Andreozzi G.M., Bignamini A.A., Davі G. et al. Sulodexide for the Prevention of Recurrent Venous Thromboembolism: the Sulodexide in Secondary Prevention of Recurrent Deep Vein Thrombosis (SURVET) Study: a multicenter, randomized, double-blind, placebo-controlled trial // Circulation. – 2015. – 132. – Р. 1891-1897.
- Heit J.A. The epidemiology of venous thromboembolism in the community // Arterioscler Thromb Vasc Biol. – 2008. – 28. – Р. 370-372.
- Kearon C., Akl E.A., Ornelas J. et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report // Chest. – 2016. – 149. – Р. 315-352.
- Kearon C., Akl E.A. Duration of anticoagulant therapy for deep vein thrombosis and pulmonary embolism // Blood. – 2014. – 123 (12). – Р. 1794-1801.
- Khorana A.A., Carrier M., Garcia D.A., Lee A.Y. Guidance for the prevention and treatment of cancer-associated venous thromboembolism // J Thromb Thrombolysis. – 2016. – 41 (1). – Р. 81-91.
- Klok F.A., Barco S., Konstantinides S.V. External validation of the VTE-BLEED score for predicting major bleeding in stable anticoagulated patients with venous thromboembolism // Thromb Haemost. – 2017. – 117 (6). – Р. 1164-1170.
- Konstantinides S.V., Torbicki A., Agnelli G. et al. 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism // Eur Heart J. – 2014. – 35 (43). – Р. 3033-3069.
- 8. Langford N., Stansby G., Avital L. The management of venous thromboembolic diseases and the role of thrombophilia testing: summary of NICE Guideline CG144 // Acute Med. – 2012. – 11 (3). – Р. 138-142.
Полный список литературы находится в редакции.
Спецвипуск «Клінічні випадки та сценарії у невідкладній кардіології», вересень 2019 р


