3 жовтня, 2019
Ведення дітей з хронічною кропив’янкою: клінічні рекомендації
Хронічна кропив’янка (ХК) – це захворювання, яке характеризується періодичною появою мігруючих патологічних шкірних елементів (пухирів) та/або ангіоневротичного набряку (АНН) і триває понад 6 тижнів. Пухирі мають вигляд піднесених над поверхнею шкіри еритематозних елементів різного розміру та форми, які часто зливаються між собою. Зазвичай симптоми ураження шкіри зникають протягом 24 год. При васкуліті та фізичній кропив’янці, яка виникла внаслідок підвищення тиску, ураження шкіри може зберігатися довше. АНН представлений набряком підшкірної та/або підслизової тканини в ділянці губ, повік, задньої поверхні рук та ніг, мошонки. Ці прояви тривають 1-3 дні, супроводжуються такими симптомами, як біль у місці набряку, відчуття поколювання, печіння чи напруження, але не свербіж.
Сьогодні існує велика кількість рекомендацій щодо ведення дорослих пацієнтів з ХК. Але жодна з них не стосується конкретно дитячої популяції. Лише деякі рекомендації щодо цієї категорії пацієнтів тезисно представлені між основними настановами документів. У багатьох документах мало уваги приділяється саме ХК, етіопатогенез якої суттєво відрізняється від гострої кропив’янки (ГК). Інколи частина рекомендацій стосується лише спонтанної ХК. Тому головною метою є створення підходів щодо ведення дітей з ХК у клінічній практиці, які базуються на доказовій медицині.
У 2016 р. за підтримки Італійського товариства з педіатрії, Італійського товариства з алергології та імунології, Італійського товариства з дитячої дерматології було створено мультидисциплінарну групу, котра включала педіатрів, алергологів, імунологів, дерматологів, психологів, а також методистів, які спеціалізуються на обробці даних систематичних оглядів та настанов. Фахівці обрали найбільш актуальні питання щодо ведення ХК у дітей, ухвалили стратегію пошуку та обробки інформації, що включала матеріали, опубліковані з червня 2009 р. до січня 2018 р. Повний перелік використаних джерел доступний за посиланням http://www.siaip.it.
? Яке визначення поняття «хронічна кропив’янка» для пацієнтів педіатричного профілю?
ХК у дітей – це патологія, яка супроводжується щоденною появою пухирів, що не завжди асоційовані з АНН, та триває понад 6 тижнів з можливими «світлими проміжками» при адекватній відповіді організму на призначену терапію.
? Як класифікують ХК у дітей?
Залежно від наявності доказів щодо дії конкретного тригера, ХК у дітей поділяють на спонтанну та індуковану.
? Які етіопатогенетичні механізми розвитку ХК у дітей?
У більшості випадків ХК виникає спонтанно й ідентифікувати провокуючий фактор не вдається. Однак потрібно враховувати, що в основі патогенезу спонтанної ХК можуть лежати аутоімунні процеси. У меншої частини педіатричних пацієнтів ХК пов’язана з дією конкретних факторів, зокрема фізичних.
Діагностика
Метою діагностичного пошуку є виявлення критеріїв, які свідчать про наявність кропив’янки у дитини, проведення диференційної діагностики, ідентифікація можливих тригерів патології, оцінка активності захворювання та рівень контролю над симптомами.
? Які діагностичні критерії дозволяють припустити наявність ХК у дитини?
Рекомендація. Діагноз ХК у дитини базується на таких критеріях: поява пухирів, свербежу (не є патогномонічною ознакою при АНН), які турбують пацієнта щодня або у більшість днів протягом останніх 6 тижнів. Для верифікації діагнозу ХК проведення лабораторних досліджень не є необхідним (рівень доказовості VI, сила рекомендації А).
Для встановлення діагнозу ХК оцінюють анамнез захворювання, час та тривалість ураження шкіри. Пухирі при ХК сверблять, схильні до міграції, бліднуть при натисканні. Тривалість одного епізоду ХК зазвичай не перевищує 24 год, проте вони часто повторюються протягом 6 тижнів. АНН характеризується появою нееритематозного набряку (з переважною локалізацією на обличчі, зовнішніх статевих органах, кінцівках), який супроводжується печінням чи болем, триває до 72 год. Специфічного лабораторного чи інструментального тесту для діагностики ХК не існує.
? Яке значення даних анамнезу та об’єктивного обстеження пацієнта у процесі ідентифікації ймовірного тригера захворювання?
Рекомендація. Дані анамнезу та об’єктивного обстеження є основними орієнтирами у процесі пошуку ймовірного тригера ХК, а також дозволяють оцінити необхідність проведення додаткових методів дослідження (рівень доказовості V, сила рекомендацій А).
Збір анамнезу є першим кроком діагностичного процесу при ХК. Дані анамнезу дозволяють диференціювати спонтанну та індуковану ХК та виявити конкретний тригер патології.
Клініцисти повинні досліджувати:
- частоту та тривалість шкірних симптомів; наявність пухирів понад 24 год може бути пов’язана з фізичною ХК (на тиск) чи уртикарним васкулітом; тривалість уражень шкіри менше 24 год характерна для фізичної кропив’янки (за виключенням ХК на тиск);
- форму, розмір та особливості розташування пухирів на шкірі;
- наявність ознак ізольованого чи асоційованого АНН;
- сімейний анамнез щодо наявності у членів родини проявів атопії, кропив’янки чи інших системних розладів;
- вік пацієнта на момент появи перших проявів захворювання;
- вплив можливих тригерів алергії (харчові звички, прийом деяких ліків, фізичні фактори), часовий інтервал між дією факторів та появою пухирів;
- обставини, за яких виникають симптоми (день/ніч, вдома/на вулиці тощо);
- симптоми з боку інших органів та систем, які дозволяють припустити наявність іншої соматичної патології (целіакії, уртикарного васкуліту, аутозапальних захворювань, зокрема періодичного кріопіринасоційованого синдрому);
- інші суб’єктивні симптоми, такі як біль, печіння, свербіж;
- якість життя;
- результати нещодавно проведених тестів;
- ефективність попереднього та теперішнього лікування.
Призначення будь-яких додаткових методів дослідження є доцільним у тому випадку, якщо дані анамнезу чи об’єктивного обстеження свідчать про роль того чи іншого фактора або іншого системного захворювання у патогенезі хвороби (M. Kozel et al., 1998; P. Thomas et al., 2008).
? Чи рекомендується застосування специфічних лабораторних тестів у дітей з ХК для ідентифікації алергену чи інфекційного тригера, якщо у ході загальноклінічного обстеження не встановлено причину захворювання?
Рекомендація. У випадках коли у ході загальноклінічного обстеження не виявлено взаємозв’язку між дією тригера та появою симптомів, проведення алергологічних тестів на продукти харчування, харчові добавки, інгалянти та медикаменти не рекомендовано (рівень доказовості VI, сила рекомендації D).
Якщо у ході загальноклінічного обстеження виявлений причинно-наслідковий зв’язок між дією алергену та появою симптомів, отримано позитивний результат IgE-тесту на відповідний алерген, діагноз може бути встановлений на основі покращення стану дитини при обмеженні дії фактора або позитивного провокаційного тесту на цей же алерген (рівень доказовості V, сила рекомендації A).
Проведення діагностичних тестів для виявлення інфекційного захворювання доцільне лише у випадку вагомих припущень щодо патології при загальноклінічному обстеженні пацієнта (рівень доказовості V, сила рекомендації В).
? Чи доцільно проводити аутологічний сироватковий шкірний тест (ASST) для діагностики ХК у дітей?
Рекомендація. ASST – це скринінговий метод діагностики для виявлення аутоантитіл (рівень доказовості ІV, сила рекомендації В). Даний тест не повинен застосовуватися у якості рутинного методу діагностики у дітей з ХК (рівень доказовості ІV, сила рекомендації D).
? Чи доцільно проводити спеціальні обстеження для виключення целіакії, тиреоїдиту, інших аутоімунних та неопластичних захворювань при нестачі даних загальноклінічного обстеження дитини?
Рекомендація. Хворих дітей слід обстежити на наявність целіакії та захворювань щитоподібної залози (рівень доказовості V, сила рекомендації В), але не аутоімунних та неопластичних захворювань (рівень доказовості V, сила рекомендації D).
ХК у дітей часто асоційована з гіпотиреоїдизмом (C. Caffarelli et al., 2013; P. Kolkhir et al., 2017; X. Pan et al., 2015; L.M. Fine et al., 2010) та наявністю антитиреоїдних антитіл (P. Kolkhir et al., 2016), целіакією (J.F. Ludvigsson et al., 2013). Є дані, що целіакія може спровокувати розвиток ХК у дитини. Тому навіть при відсутності симптомів цих захворювань необхідно обстежувати усіх пацієнтів (R. Confino-Cohen et al., 2012). Також рекомендовано періодично обстежувати усіх пацієнтів з ХК на наявність гіпотиреозу або антитиреоїдних антитіл, оскільки ці стани можуть розвинутися на тлі ХК.
? Який діагностичний підхід слід застосувати у випадку спонтанної ХК у дитини?
Рекомендація. Щодо дітей із спонтанною ХК за нестачі даних анамнезу та фізикального обстеження можна розглянути варіант проведення аналізу крові з метою пошуку ознак запалення (лейкоцитарна формула, швидкість осідання еритроцитів, рівень С-реактивного протеїну), а також тестів на наявність целіакії та тиреоїдиту (рівень доказовості V, сила рекомендації В).
? Чи є доцільним застосування шкали оцінки тяжкості захворювання у педіатричних пацієнтів із спонтанною ХК?
Рекомендація. Наразі не розроблена шкала оцінки тяжкості ХК для пацієнтів педіатричного профілю. Однак у клінічній практиці педіатри можуть користуватися шкалою оцінки тяжкості захворювання та відповіді на терапію для дорослих (Urticaria Score Activity, 7 – UAS7; рівень доказовості V, сила рекомендації В).
UAS7 – це шкала, яка передбачає заповнення пацієнтом спеціальної анкети протягом 7 днів, де він щоденно повинен фіксувати інтенсивність свербежу та кількість патологічних шкірних елементів. Після цього визначається ступінь тяжкості захворювання, залежно від загальної суми балів (28-42 балів – тяжка форма ХК, 16-27 балів – ХК середньої тяжкості, 7-15 балів – легка форма ХК, 1-6 балів – добре контрольована ХК, 0 балів – відсутність хвороби). Результати UAS7 слід перевіряти під час кожного візиту до лікаря.
Лікування
? Який препарат вибору для лікування ХК?
Рекомендація. H1-антигістамінні препарати (АГП) ІІ покоління є препаратами вибору у лікуванні ХК (рівень доказовості I; сила рекомендації B).
Результати нещодавнього огляду 73 наукових досліджень (загалом 9759 учасників, включали дітей старше 12 років) показали, що застосування Н1-АГП ІІ покоління приносить користь щонайменше 50% пацієнтів (M. Sharma et al., 2014). У ході проспективного дослідження за участю пацієнтів віком 11-92 роки з ГК чи ХК виявлено, що застосування левоцетиризину 5 мг протягом 2-6 тижнів призводить до покращення стану у 60-80% хворих. Близько 50-74% пацієнтів відзначили покращення якості сну, щоденної активності, а 50-65% хворих оцінили ефект препарату як швидкий (S. Fang et al., 2010). Результати досліджень демонструють добру переносимість Н1-АГП ІІ покоління, за винятком астемізолу та терфенадину.
Н1-АГП слід застосовувати протягом 1-2 тижнів. У разі їх ефективності терапію потрібно продовжити. Кожних 3-6 міс необхідний перегляд терапевтичної схеми.
Левоцетиризин (активний енантіомер цетиризину) затверджений FDA для лікування дітей віком від 6 міс з неускладненими формами спонтанної ХК (F. Hampel et al., 2010). У результаті іншого тривалого наукового дослідження був встановлений сприятливий профіль безпеки та добра переносимість цетиризину та левоцетиризину, які застосовувалися у подвійній дозі для лікування дітей віком 12-24 міс, що страждали на атопічний дерматит (F. Simons et al., 2007).
? Які заходи слід застосувати, якщо ефект від стандартної дози Н1-АГП ІІ покоління відсутній? Чи слід збільшувати дозу препарату? Чи потрібно призначати інший антигістамінний засіб, якщо контроль над симптомами ХК при застосуванні Н1-АГП ІІ покоління відсутній?
Рекомендація. У дітей старше 12 років за відсутності адекватного контролю симптомів ХК на тлі застосування стандартної дози Н1-АГП ІІ покоління після оцінки співвідношення ризик/користь слід збільшити добову дозу препарату (за рахунок кратності введення) не більше ніж у 4 рази (рівень доказовості І, сила рекомендації В).
Що стосується дітей молодше 12 років, результати великого контрольованого дослідження продемонстрували, що подвійна доза Н1-АГП ІІ покоління є цілком безпечною (рівень доказовості І, сила рекомендації С).
Багато науковців відзначили високу ефективність стратегії збільшення дози Н1-АГП ІІ покоління (до 4 разів) для досягнення контролю над симптомами захворювання без зміни профілю безпеки цих препаратів (M. Sharma et al., 2014, M. Hoxha et al., 2011). Ця стратегія також представлена у Європейських рекомендаціях та базується на співвідношенні користь/ризик (T. Zuberbier et al., 2018; рис.).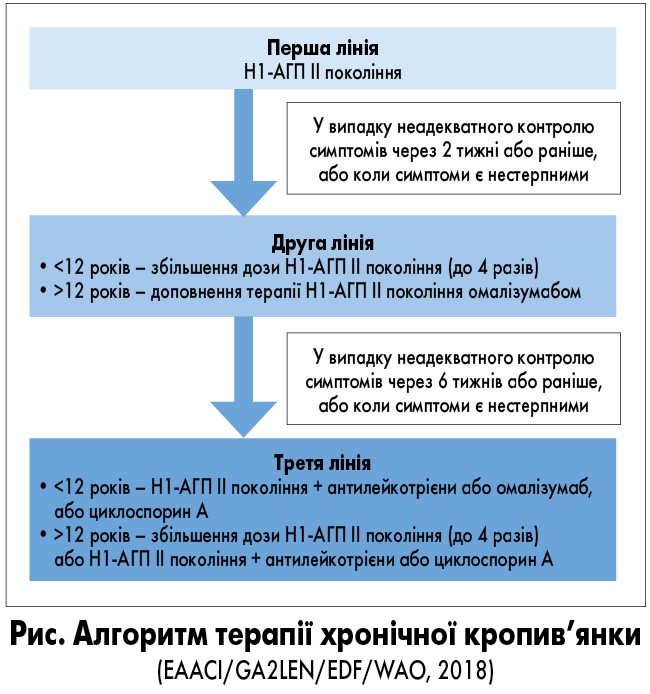
? Чи доцільним є застосування комбінації Н1-АГП І покоління з Н1-АГП ІІ покоління чи Н2-АГП у випадку відсутності адекватного контролю над симптомами ХК?
Рекомендація. Застосування комбінації Н1-АГП І покоління з Н1-АГП ІІ покоління та Н1-АГП І покоління та Н2-АГП не рекомендоване у пацієнтів з ХК (рівень доказовості І, сила рекомендації D).
Незважаючи на це, у практичній діяльності інколи застосовуються комбіновані схеми із включенням різних АГП. Згідно з висновками систематичного огляду дані, які могли б стати підставою для рекомендації цієї стратегії, відсутні (M. Sharma et al., 2014). В одному дослідженні на дорослих пацієнтах з ХК було продемонстровано, що доповнення терапії Н1-АГП ІІ покоління (левоцетиризином) Н1-АГП І покоління (гідроксизином) не є більш ефективним, ніж застосування лише левоцетиризину (M. Staevska et al., 2014). Інший систематичний огляд досліджень, які проводилися на дорослих пацієнтах, підтвердив низьку ефективність лікування хворих на ХК за допомогою Н2-АГП (Z. Fedorowicz et al., 2012).
? Які існують альтернативні методи лікування дітей з ХК у випадку неадекватного контролю симптомів захворювання за допомогою Н1-АГП ІІ покоління?
У рефрактерних до Н1-АГП ІІ покоління педіатричних пацієнтів пропонуються варіанти терапії 2-ї та 3-ї лінії. Проте переконливі клінічні дані щодо ефективності цих методів відсутні або мають низьку якість. Виключенням є застосування омалізумабу.
Тому у дітей старше 12 років, які страждають від спонтанної ХК, у випадку недостатнього контролю над симптомами захворювання на тлі застосування Н1-АГП ІІ покоління у терапевтичну схему слід включити омалізумаб (рівень доказовості І, сила рекомендації А).
Циклоспорин А
Рекомендація. Слід розглянути можливість застосування циклоспорину А у пацієнтів, у яких не досягнуто достатнього контролю над симптомами спонтанної ХК на тлі комбінованого лікування Н1-АГП ІІ покоління та омалізумабом або у випадку недоступності омалізумабу для хворого. Застосування засобу обмежене рядом побічних ефектів (рівень доказовості V, сила рекомендації C).
Системні кортикостероїди
Рекомендація. Можливе застосування коротких курсів гормональної терапії (до 10 днів) у випадку тяжких загострень ХК (рівень доказовості VI, сила рекомендації В).
Слід уникати тривалих курсів гормонотерапії через високий ризик виникнення побічних ефектів (рівень доказовості VI, сила рекомендації Е).
Монтелукаст
Рекомендація. У випадку недостатнього контролю симптомів спонтанної ХК на тлі лікування стандартною дозою Н1-АГП ІІ покоління терапевтична схема може бути доповнена монтелукастом (рівень доказовості VI, сила рекомендації C).
Інші методи лікування
Достовірних даних щодо оцінки ефективності інших методів лікування ХК у дітей немає (рівень доказовості VI, сила рекомендації D).
? Чи впливає ХК на якість життя пацієнта? Який психологічний тягар відчувають такі пацієнти? Яким чином слід вирішувати психологічні негаразди у хворого?
Рекомендації:
- наявність ХК у дитини негативно впливає на якість її життя та життя її родичів. Найбільш ефективним інструментом для оцінки цього впливу є атмосфера турботи у родині. Для встановлення усіх обставин використовуються анкети (рівень доказовості V, сила рекомендації B);
- включення до комплексної терапевтичної схеми психологічних та емоційних заходів було б доречним при веденні усіх пацієнтів з ХК. Регулярний моніторинг емоційного статусу дитини за допомогою періодичних психологічних консультацій може зменшити вірогідність дезадаптації, запобігти або виявити ранні стадії психологічних розладів та своєчасно вжити необхідних заходів (рівень доказовості VI, сила рекомендації B);
- у пацієнтів з ХК рекомендовано дослідити наявність симптомів тривожності, депресії, ізольованості, стресових явищ; також корисно оцінити психологічний стан батьків, братів та сестер, взаємовідносини у родині (рівень доказовості VI, сила рекомендації B);
- у мультидисциплінарну стратегію ведення пацієнта рекомендовано включити психологічний підхід, орієнтований на співчуття, взаємодопомогу шляхом пошуку спільної мови лікаря та хворого (рівень доказовості VI, сила рекомендації B);
- рекомендовано, щоб психологічна консультація відбувалася за наявності правильних взаємовідносин між пацієнтом/командою/членами родини (рівень доказовості VI, сила рекомендації B);
- тип психологічної допомоги (індивідуальний чи груповий) залежить від рішення лікаря та можливостей родини (рівень доказовості VI, сила рекомендації B).
Переклала з англ. Ілона Цюпа
Тематичний номер «Педіатрія» №3 (50), 2019 р.


