3 жовтня, 2019
Запальні захворювання кишечнику у дітей
Запальні захворювання кишечнику (ЗЗК) – це група хронічних рецидивуючих запально-деструктивних хвороб, серед яких найпоширенішими є хвороба Крона (ХК) і виразковий коліт (ВК). Сьогодні у всьому світі відзначається тенденція до збільшення поширеності та захворюваності на ЗЗК у пацієнтів усіх вікових категорій, у тому числі і дітей. Актуальність проблеми ЗЗК також пов’язана зі швидким прогресуванням патології, ранньою інвалідизацією хворих і зниженням якості їх життя. Складність ведення педіатричних пацієнтів із ЗЗК зумовлена атиповим і стертим перебігом захворювання, більш тяжкими віддаленими наслідками (зокрема, це стосується затримки фізичного розвитку дітей із ЗЗК). Тому педіатрам як лікарям первинної ланки медичної допомоги важливо своєчасно запідозрити патологію та скласти правильний маршрут пацієнта, щоб досягти адекватного контролю над перебігом хвороби і забезпечити оптимальні умови для повноцінного фізичного та психічного розвитку дитини.
Епідеміологія
Найвищу поширеність ЗЗК реєструють у країнах Західної Європи на Північної Америки, причому виявлена залежність між географічною широтою місцевості та рівнем захворюваності на ЗЗК, який підвищується у напрямку з півдня на північ (E.I. Benchimol et al., 2009).
У більшості випадків ЗЗК маніфестують у молодому віці (20-30 років), проте у 25-30% випадків хворобу діагностують у дитячому віці (J. Burisch et al., 2015). Поширеність ЗЗК у дитячій популяції стабільно зростає – приблизно на 30% через кожні 10 років. Слід зазначити, що сьогодні все частіше діагноз ЗЗК встановлюють у ранньому віці, також зросла кількість тяжких форм ВК і ХК. У Європі захворюваність на ЗЗК з дуже ранньою маніфестацією хвороби становить 4,37:100 000 (E.I. Benchimol et al., 2011). Така несприятлива динаміка зумовлена не лише удосконаленням методів ранньої діагностики цих захворювань, а й значним погіршенням екологічної ситуації у всьому світі. Це пояснює вищу поширеність ЗЗК серед населення, яке проживає у містах, порівняно із сільськими жителями.
Етіологія, патогенез
Етіологія ЗЗК невідома. Вважається, що ХК та ВК – це багатофакторні хвороби, які розвиваються в осіб із генетичною схильністю. У патогенезі ЗЗК основна роль належить розладам імунної системи, зокрема неадекватному сприйняттю кишкових антигенів. Результати багатьох наукових досліджень свідчать, що при ЗЗК розлади імунної відповіді виникають на всіх ланках імунного захисту кишечнику: від бар’єрних функцій слизової оболонки кишечнику, розпізнавання антигену, передачі сигналу дендритними клітинами та сигнальними молекулами, презентації антигену HLA (Human Leukocyte Antigens) до реалізації функції моноцитів-макрофагів, Т- та В-лімфоцитів (A. Kaser et al., 2006). Про аутоімунний характер ЗЗК свідчать висока концентрація циркулювальних імунних комплексів, які виявляють у 20-40% хворих, особливо у пацієнтів з позакишковими проявами захворювання. Як антигени можуть виступати різні кишкові бактерії та продукти їх життєдіяльності, котрі в нормі не становлять загрози для здоров’я людини. Завдяки виявленню аутоантитіл до цих антигенів можна діагностувати захворювання, а також оцінити активність запального процесу та прогноз. Найбільш вивченими є антитіла до перинуклеарних нейтрофільних антигенів (pANKA) та мананового полісахариду клітинної мембрани Saccharomyces cerevisiae (ASCA). Великий інтерес для науковців становлять антиепітеліальні антитіла, антитіла до гліканів бактеріальної стінки тощо.
Фоном аутоімунного запалення є генетична схильність: ризик розвитку ЗЗК у десятки разів вищий в осіб, у яких є родичі першого ступеня спорідненості з таким діагнозом.
Клінічні прояви
Класичною тріадою симптомів при ЗЗК є біль у животі, діарея та зниження маси тіла. Така клінічна картина спостерігається лише у 25% педіатричних пацієнтів, у решти дітей перебіг ХК і ВК має низку особливостей, які ускладнюють встановлення правильного діагнозу. У багатьох хворих між появою перших симптомів та встановленням діагнозу минає багато часу. За даними європейських та американських дослідників, тривалість періоду від появи клінічних ознак ЗЗК до верифікації діагнозу становить близько 9-16 міс, у дітей віком до 10 міс – до 22 міс (G.E. Reese et al., 2006; C.I. de Bie et al., 2012). Пізня діагностика захворювання є однією з причин високої частоти виявлення тяжких форм ЗЗК. У зв’язку з цим лікарю-педіатру вкрай важливо вчасно припустити наявність захворювання, адже раннє лікування таких пацієнтів асоційоване з більш сприятливим прогнозом.
Найбільш важливими відмінностями ЗЗК у дітей, порівняно з дорослими пацієнтами, є:
- більша поширеність ураження травного каналу;
- переважання неспецифічних симптомів, стерта клінічна картина;
- негативний вплив ЗЗК на фізичний і статевий розвиток дитини.
З метою виявлення первинних ознак ЗЗК у дітей було проведено дослідження, у якому взяли участь 46 дітей з ВК (середній вік пацієнтів на момент виникнення симптомів хвороби – 4 роки) та 13 дітей із ХК (середній вік пацієнтів на момент виникнення перших симптомів захворювання – 5 років). Середня тривалість часу від появи перших симптомів до встановлення діагнозу – 1,4 року для ВК та 2,6 року для ХК. У ході дослідження виявлено такі найчастіші первинні прояви ЗЗК у дітей: діарея (89,8%), біль у животі (47,4%), ректорагія (72,8%), втрата апетиту (64%), тенезми (40,6%), наявність слизу у випорожненнях (62,7%), відчуття неповного спорожнювання кишечнику (42,3%), здуття живота (50,8%), бурчання в животі (57,6%), відставання у рості та розвитку (28,8%). При порівнянні частоти симптомів у пацієнтів з ВК і ХК виявлені значні відмінності у наявності таких клінічних проявів: кров у калі (у 86,9% пацієнтів з ВК та 23,1% – із ХК), біль у животі (у 36,9% пацієнтів з ВК та 84,6% – із ХК), відставання у рості (у 17,3% пацієнтів з ВК та 69,2% – із ХК; И. Миху, О. Тигиняну, 2018).
Клінічними проявами ЗЗК у дітей можуть бути:
- анемія (зазвичай змішаного характеру), яка виникає у більшості дітей із ЗЗК; у дітей з анемією спостерігають порушення когнітивних функцій;
- затримка фізичного розвитку – одна з найбільших проблем ведення педіатричних пацієнтів із ЗЗК. Згідно з результатами нещодавно проведеного клінічного дослідження, хворі на ЗЗК діти значно відстають від здорових у фізичному розвитку. У дослідженні взяли участь 45 школярів із ЗЗК і целіакією, які супроводжувалися синдромом мальабсорбції (45% хворих дітей мали часті рецидиви захворювання). Групу порівняння склали 343 школярі віком від 6,5 до 11 років. Результати антропометричного обстеження учасників випробування: найбільша різниця показників маси тіла й індексу маси тіла у здорових і хворих дітей виявлена серед хлопчиків 9-11 років ( незважаючи на нижчу масу тіла хлопчиків із ЗЗК, у них зафіксовано значний відсоток жирового компонента); у дівчаток із ЗЗК виявлено відставання усіх антропометричних показників від групи порівняння (Г.Ю. Порецкова и соавт., 2018);
- ознаки порушення остеогенезу, що пов’язано з високим рівнем циркулювальних імунних комплексів, недостатньою фізичною активністю, аліментарним дефіцитом, потребою застосування кортикостероїдів; за даними деяких авторів, тяжку остеопенію виявляють у 3-6% хворих на ВК та 12-18% – на ХК (А.С. Потапов и соавт., 2013; R. Gokhale et al., 1998; F.A. Sylvester et al., 2007; F. Walther et al., 2006).
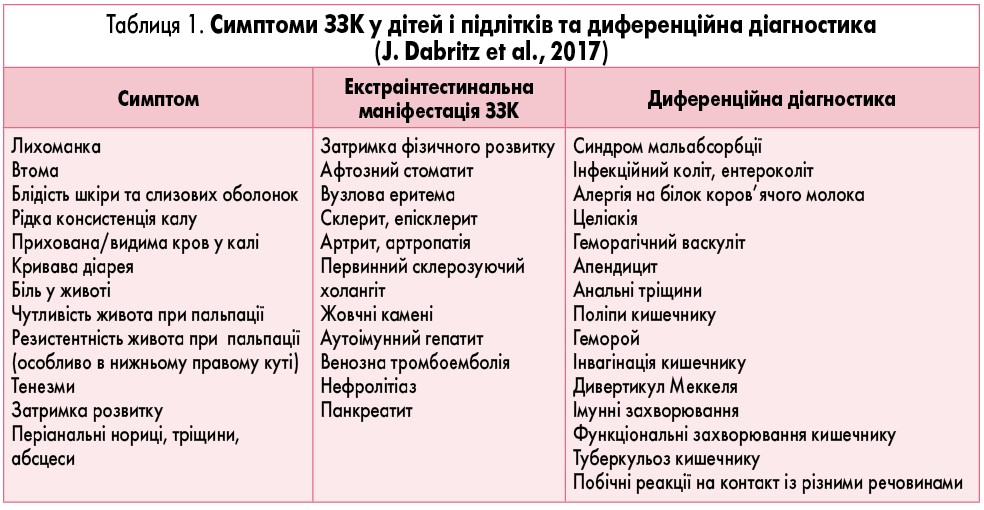
У таблиці 1 наведені основні симптоми, а також екстраінтестинальні варіанти маніфестації ЗЗК, наявність яких у дитини може дати лікарю можливість встановити правильний діагноз.
Диференційна діагностика
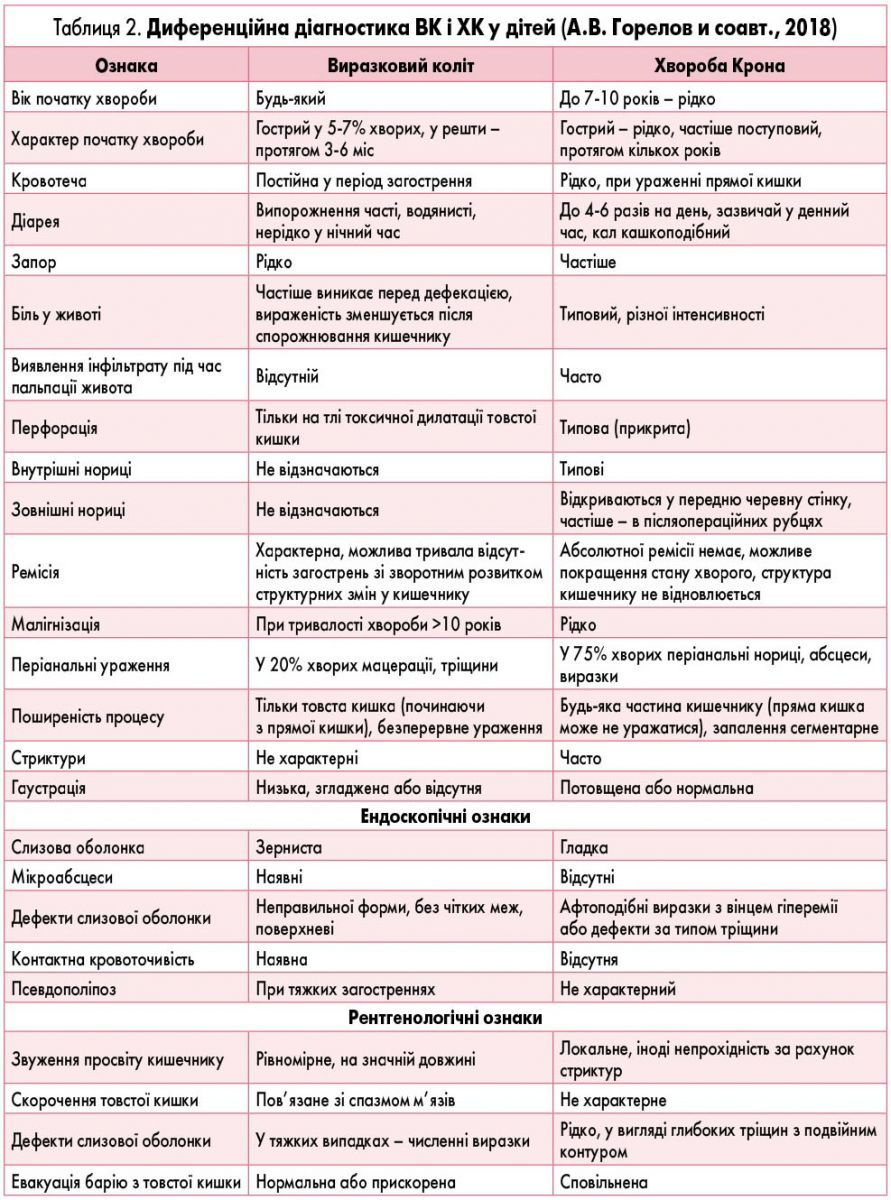
У таблиці 1 представлений перелік захворювань, від яких слід диференціювати ЗЗК у дітей. Слід також розрізняти ВК і ХК. Основні диференційно-діагностичні відмінності між цими захворюваннями наведені у таблиці 2.
Діагностика
Оскільки у педіатричних пацієнтів є певні особливості перебігу ЗЗК, описані вище, алгоритм діагностики у таких пацієнтів ґрунтується на ретельному аналізі анамнезу життя та захворювання, результатах додаткових методів дослідження.
- Анамнез. Однією з найважливіших умов розвитку ЗЗК у дитини є генетична схильність. При виявленні ЗЗК у родичів імовірність наявності цього діагнозу у дитини є дуже високою.
- Фізикальне обстеження пацієнта. На первинній ланці надання медичної допомоги проводиться повне фізикальне обстеження дитини (при потребі виконують огляд періанальної ділянки), антропометрія й аналіз отриманих показників за перцентильними таблицями, оцінювання темпів росту, статевого дозрівання.
- Лабораторна діагностика. Дітям з припущенням наявності ЗЗК виконують аналіз калу на приховану кров. У разі затримки фізичного розвитку дитини та наявності діареї без домішок крові проводять лабораторні дослідження для виключення/підтвердження целіакії. За припущення ЗЗК у дітей до 2 років необхідно виключити наявність первинного імунодефіциту (J.P. Cezard et al., 2009). Важливо виключити харчову алергію, яка також маніфестує у дитячому віці та супроводжується роздами травлення.
Неінвазивним та ефективним методом діагностики ЗЗК є визначення рівня фекального кальпротектину (ФК). ФК становить близько 60% усього білка цитозолю нейтрофілів. Він також виявлений у моноцитах і макрофагах (Ю.М. Степанов, 2010). Це пояснює підвищення рівня ФК при ЗЗК, що пропорційно активності запального процесу в органі. - Інструментальні дослідження. Важливим методом діагностики у пацієнтів з припущенням наявності ЗЗК є ендоскопічне дослідження шлунково-кишкового тракту (ШКТ; верхніх і нижніх відділів), яке характеризується високою чутливістю та специфічністю щодо візуалізації слизової оболонки. У дітей цю діагностичну маніпуляцію проводять із застосуванням седації або загального знеболювання. Під час ендоскопічного дослідження з різних відділів ШКТ беруть біопсійний матеріал для подальшого патоморфологічного дослідження зразка.
За припущення ЗЗК із залученням тонкої кишки у дітей старше 3 років можливе проведення магнітно-резонансної томографії з уведенням контрастної речовини (перорально або за допомогою назогастрального зонда).
Як скринінгове дослідження доцільно використати ультрасонографію.
Проведення рентгенографії обґрунтоване у разі підозри повної або часткової непрохідності кишечнику, його токсичної дилатації.
Комп’ютерну томографію застосовують при невідкладних станах або недоступності інших методів діагностики.
Діагноз ВК або ХК може бути верифікований тільки на підставі патоморфологічного аналізу біоптату кишечнику.
Лікування
Між терапевтичними схемами, які застосовують для лікування дорослих і дітей із ЗЗК, є певні відмінності (J. Dabritz et al., 2017):
- у дітей і підлітків із ХК, незалежно від ступеня тяжкості хвороби, використовують спеціальне ентеральне харчування (СЕХ);
- до досягнення 18 років або статевого дозрівання пацієнту показана тривала підтримувальна терапія;
- первинна терапія дітей і підлітків з ХК та анальними норицями включає інфліксимаб;
- тіопурини мають більше значення для підтримання ремісії у педіатричних пацієнтів, ніж у дорослих.
Принципи лікування дітей з ХК
Для індукції ремісії у дітей з ХК як терапію першої лінії призначають СЕХ. Якщо через 1-2 тижні ефект від такого втручання відсутній або батьки/опікуни відмовляються від цього методу лікування, призначають гормональну терапію. Блокатори фактора некрозу пухлини (TNF) використовують при ХК з 6 років. Якщо наявні фактори ризику прогресування патології (збереження активності запального процесу на тлі проведеної терапії, значна затримка фізичного розвитку, тяжкий остеопороз, ураження шкіри та суглобів, пенетрація чи стриктури кишечнику, тяжке ураження періанальної ділянки, поширене ураження кишечнику), блокатори TNF слід використовувати як початкову індукційну терапію.
Як підтримувальну терапію застосовують тіопурини та/або біологічні агенти, зокрема інфліксимаб, а також препарати 5-аміносаліцилової кислоти (АСК) і часткове СЕХ при їх ефективності. У тяжких хворих підтримувальна терапія може включати комбінацію 5-АСК з анти-TNF-препаратами або тіопуринами.
Принципи лікування дітей з ВК
У педіатричних пацієнтів з ВК індукційна терапія першої лінії представлена препаратами 5-АСК. Кортикостероїди (КС) використовують при тяжкій формі ВК або при відсутності відповіді на терапію 5-АСК. Рутинне використання КС для лікування педіатричних пацієнтів з ВК істотно обмежене через значні побічні ефекти щодо фізичного розвитку дитини.
В оновлених рекомедаціях ECCO, ESPGHAN 2018 р. щодо лікування ВК у дітей зазначено, що для індукції ремісії можливе застосування інфліксимабу або такролімусу у випадках, коли попередні режими лікування забезпечували неповну відповідь. Для підтримки ремісії дітям призначають препарати 5-АСК (з пробіотиками); у разі збереження активності запалення та частих рецидивів терапію 5-АСК слід доповнити тіопуринами. Якщо відповідь на таку терапію є недостатньою, призначають інфліксимаб (адалізумаб/толімумаб – при втраті відповіді). Такі заходи, як призначення ведолізумабу чи хірурургічне втручання, розглядають як можливі варіанти лікування лише за відсутності ефекту від терапії анти-TNF.
Таким чином, ЗЗК – це важлива медико-соціальна проблема, актуальність якої зростає прямо пропорційно до темпів індустріалізації та погіршення екологічної ситуації у світі. Враховуючи той факт, що в 1/4 пацієнтів хвороби маніфестують у дитячому віці, педіатр відіграє важливу роль у своєчасній верифікації діагнозу, від чого згодом залежатиме ефективність протизапальної терапії.
Підготувала Ілона Цюпа
Продукція, згадана у цій статті, може не бути зареєстрована у всіх країнах. Інформація щодо медичного застосування може змінюватися залежно від країни. Фахівці системи охорони здоров’я мають звертатися до інструкції для застосування, затвердженої та чинної на території відповідної країни.
Стаття публікується за підтримки компанії ТОВ «Джонсон & Джонсон».
CP-107715
Тематичний номер «Педіатрія» №3 (50), 2019 р.