3 жовтня, 2019
Крапивница у детей: взгляд экспертов
Аллергическая патология – одна из самых частых причин обращения детей и их родителей за медицинской помощью. Симптомы, которые сопровождают аллергические заболевания, снижают качество жизни пациентов, а в ряде случаев препятствуют выполнению ежедневных задач и нарушают сон. Клинические проявления аллергии у детей также негативно сказываются на эмоциональном, психическом и умственном уровне: дети становятся раздражительными, ухудшаются взаимоотношения в семье, детских коллективах, снижается интерес и способность к обучению. В этом аспекте контроль и устранение симптомов аллергии у детей решает много вопросов, включая психоэмоциональное состояние ребенка.
Среди многих проявлений аллергии наиболее досаждающими являются кожные: атопический дерматит, крапивница. Доказанная связь атопического дерматита с другими, более тяжелыми состояниями (в частности, бронхиальной астмой) обосновывает настороженность педиатров в отношении ранней диагностики и лечения данной патологии, в то время как крапивница часто остается «в тени». Но такие пациенты требуют не менее тщательного наблюдения, проведения дифференциальной диагностики и лечения. Проблему крапивницы не обошли стороной украинские ученые, представившие свои доклады в рамках научно-практической конференции с международным участием «Актуальные вопросы диагностики и лечения аллергических болезней и аутоиммунных состояний у детей», которая состоялась 25‑26 апреля в г. Киеве.
 Доклад «Крапивница у детей раннего возраста: подходы к терапии» представила заведующая кафедрой педиатрии № 1 Национальной медицинской академии последипломного образования имени П.Л. Шупика, доктор медицинских наук, профессор Елена Николаевна Охотникова.
Доклад «Крапивница у детей раннего возраста: подходы к терапии» представила заведующая кафедрой педиатрии № 1 Национальной медицинской академии последипломного образования имени П.Л. Шупика, доктор медицинских наук, профессор Елена Николаевна Охотникова.
– Острая крапивница (ОК) – это непрерывная крапивница длительностью не более 6 недель. Консенсус EAACI (The European Academy of Allergy and Clinical Immunology) 2018 г. определяет ОК как спонтанное заболевание, исключая ряд патологических состояний (контактную, физическую, холинергическую крапивницу, сывороточную болезнь, ангиоотек без волдырей, аутовоспалительные уртикарные синдромы, анафилаксию).
У 15-25% населения планеты хотя бы раз в жизни возникала крапивница. В последнее время отмечается тенденция к увеличению числа случаев заболевания в раннем возрасте. У детей до 2 лет, как правило, встречаются только острые формы крапивницы, а мнение о том, что для детей до 6 мес ОК не характерна, уже опровергается многими авторами. У детей 2-12 лет могут развиваться острые и хронические формы крапивницы с преобладанием ОК. Для детей старше 12 лет более характерна хроническая крапивница. По нашим данным, частота ОК пищевого генеза у детей до 4 лет жизни превышает аналогичные показатели у детей более старшего возраста.
Среди провоцирующих факторов ОК у детей до 2 лет первое место занимают пищевые триггеры (молоко, яйца, пшеница, курица, фрукты, морепродукты, мед, орехи, цитрусовые, копчености), второе – лекарственные средства (антибиотики, нестероидные противовоспалительные препараты, витамины группы В, противосудорожные средства). Часто ОК провоцируется вирусами, бактериями, паразитами, ядами перепончатокрылых насекомых, различными аэроаллергенами.
Более чем у половины пациентов с ОК выявляют и другие аллергические заболевания. Для ОК характерно быстрое появление волдырей и быстрое их исчезновение в течение 24 ч без формирования вторичных кожных элементов. Но в 40% случаев патология сочетается с ангиоотеком век, губ, половых органов, слизистых оболочек (в том числе дыхательных путей и пищеварительного тракта), кожи конечностей. Поэтому важно учитывать, что ОК может стать причиной ургентных ситуаций.
У детей первых 6 лет жизни при ОК могут наблюдаться общие симптомы (за счет отека различных тканей):
- повышение температуры тела до 39 °С;
- схваткообразная боль в животе (колики);
- артралгии мелких суставов;
- геморрагический синдром;
- головная боль;
- при тяжелом течении – висцеральные проявления со стороны желудочно-кишечного тракта – тошнота, рвота, диарея, со стороны респираторных органов – затрудненное дыхание, эпизоды кашля;
- в редких случаях развиваются поражения миокарда, мозговых оболочек.
В развитии ОК основное значение имеют тучные клетки (мастоциты), которые выступают в роли первичных эффекторов и основным источником вазоактивных веществ и медиаторов (гистамина, разных цитокинов, лейкотриенов, фактора некроза опухоли, гепарина, хемотаксических факторов эозинофилов и нейтрофилов и др.). Процесс дегрануляции и высвобождения немедленных медиаторов вызывает вазодилатацию, экстравазацию и отек периваскулярных тканей. Еще одним патологическим механизмом ОК является активация афферентных нейронов кожи С-типа с последующей секрецией нейропептидов и активацией аксон-рефлекса.
Фазы развития сыпи при ОК совпадают с определенными этапами патогенеза заболевания:
- начальная гиперемия связана с вазодилатацией;
- появление волдырей обусловлено увеличением сосудистой проницаемости, экссудацией и отеком;
- гиперемия большого диаметра является следствием вазодилатации, вызванной аксон-рефлексом.
Согласно новым европейским рекомендациям – EAACI, Global Allergy and Asthma European Network (GA2LEN), European Dermatology Forum (EDF), Worlad Allergy Organization (WAO) – ОК обычно не требует диагностического обследования, кроме случаев, когда есть подозрение на наличие у высокочувствительного пациента крапивницы, вызванной пищевой аллергией или приемом нестероидных противовоспалительных препаратов.
Современная стратегия ведения детей с ОК предусматривает полное устранение симптомов посредством того объема и длительности фармакотерапии, которые требуются конкретному пациенту. Терапия ОК направлена на снижение влияния основных медиаторов аллергического воспаления. Ввиду того что многие симптомы крапивницы опосредованы первичным действием гистамина на Н1-гистаминовые рецепторы, которые локализуются в эндотелиоцитах и чувствительных нервах, патогенетически обоснованным является применение антигистаминных средств (II поколения), что отражено в обновленных рекомендациях EAACI/GA2LEN/EDF/WAO.
Особого внимания заслуживают активные метаболиты антигистаминных средств, которые не требуют дополнительного преобразования в печени и начинают действовать сразу после попадания в кровеносное русло. К ним относится дезлоратадин – первичный активный метаболит лоратадина, который входит в состав оригинального лекарственного средства Эриус® (фармацевтическая компания Bayer).
К ключевым свойствам препарата Эриус®, которые отличают его от других антигистаминных препаратов, относятся:
- наибольшая степень сродства с Н1‑рецепторами;
- длительный период полувыведения (27 ч);
- быстрое начало действия – в течение 30 мин после приема;
- отсутствие ряда побочных эффектов (седативного, антихолинергического и кардиотоксического, тахифилаксии);
- отсутствие взаимодействия с другими лекарственными средствами, пищей.
Лекарственное средство Эриус® угнетает каскад всех реакций, которые лежат в основе аллергического воспаления. Дезлоратадин ингибирует выделение провоспалительных цитокинов (интерлейкинов-4, -6, -8, -13), хемокинов RANTES, супероксидного аниона активированными полиморфными нейтрофилами, молекул адгезии, IgE-зависимое выделение гистамина, простагландина D2 и лейкотриенов С4, ингибирует адгезию и хемотаксис эозинофилов (B.M. Henz et al., 2001).
Касательно клинической эффективности и безопасности препарата Эриус® следует отметить два важных момента:
- выраженное уменьшение интенсивности симптомов ОК (в частности, зуда) наблюдается уже после первого приема;
- увеличение дозы в 4 раза не приводит к повышению количества побочных эффектов.
ОК – это патология, развивающаяся у детей раннего возраста. Поэтому существует потребность в детских лекарственных формах антигистаминных средств. Препарат Эриус® представлен не только в форме таблеток, но и сиропа, который используется для лечения детей с 6 мес при аллергической патологии.
Заведующая кафедрой факультетской педиатрии Запорожского государственного медицинского университета, доктор медицинских наук, профессор Светлана Николаевна Недельская рассказала о крапивнице и об аутовоспалительных синдромах.
– Больных с крапивницей, особенно детей, сегодня следует относить к категории сложных пациентов. Данная проблема требует пристального внимания детских врачей, которые должны руководствоваться современными подходами к ведению педиатрических пациентов с крапивницей.
Крапивница – это распространенное аллергическое заболевание, связанное с мастоцитами и характеризующееся появлением волдырей и/или развитием ангионевротического отека. При крапивнице сыпь имеет определенные особенности, которые отличают ее от патологических кожных элементов другой этиологии: волдыри имеют вид центрального отека разного размера, практически всегда окружены эритемой; сыпь сопровождается зудом, иногда жжением и имеет скоротечный характер (волдыри исчезают на протяжении 30 мин – 24 ч). С целью исключения врожденного ангионевротического отека также важно учитывать характеристики ангионевротического отека при крапивнице: внезапный и выраженный эритематозный или телесного цвета отек глубоких слоев дермы, подкожной жировой клетчатки и слизистых оболочек, который скорее болезненный, чем зудящий, и исчезает позже, чем волдыри на коже (на протяжении 72 ч).
Крапивницу классифицируют по длительности заболевания как острую (до 6 недель) и хроническую (более 6 недель), по действию провоцирующих факторов – как спонтанную (отсутствие специфического фактора заболевания) и индуцированную (наличие специфического триггера аллергического воспаления).
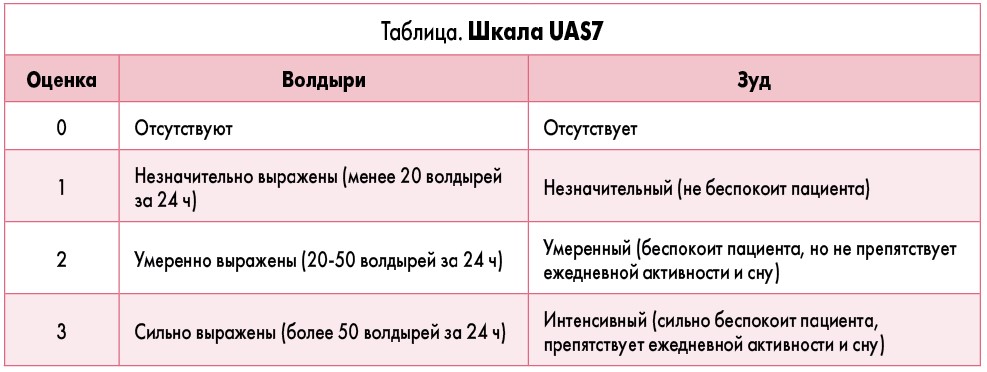
Для оптимизации стратегии ведения пациентов с уртикарной сыпью используется шкала UAS7 (табл.), которая помогает не только установить верный диагноз, но и обоснованно назначить амбулаторное или стационарное лечение.
При наличии у пациента менее 50 волдырей проводится амбулаторное лечение, более 50 волдырей – стационарное лечение. Пациенты, у которых менее 50 волдырей, но есть гипертермия, также требуют госпитализации.
Большинство случаев ОК не требует применения дополнительных методов обследования, за исключением крапивницы пищевого генеза или на фоне приема нестероидных противовоспалительных средств. Также проводятся рутинные провокационные тесты в случаях индуцированного варианта крапивницы (при тепловой крапивнице – тепловая провокационная проба, вибрационном ангионевротическом отеке – вибрационный тест, аквагенной, холинергической, контактной, холодовой крапивнице – соответствующие провокационные тесты).
Целью диагностики крапивницы является исключение альтернативных диагнозов, оценка активности заболевания и его влияния на качество жизни, выявление триггеров, которые вызывают обострение, или других причин болезни.
При частых рецидивах крапивницы педиатр должен помнить о так называемых аутовоспалительных синдромах, которые могут манифестировать именно с уртикарной сыпи.
Семейный холодовой аутовоспалительный синдром (Family Cold Autoinflam Syndrome, FCAS) – врожденная болезнь, которая сопровождается появлением сыпи по типу крапивницы, лихорадки, артралгий, конъюнктивита, головной боли, тошноты под влиянием холода. Обычно симптомы болезни появляются через 1 ч после холодового раздражителя (максимально – через 6-8 ч) и исчезают через 24 ч.
Синдром Макла – Уэлса (Muckle – Wells syndrome, MWS) – это генетическая болезнь, которая развивается в результате мутации в гене CIAS1, локализующемся в длинном плече 1-й хромосомы (1q44). Болезнь может манифестировать как в детском, так и во взрослом возрасте. Клинически MWS проявляется повторными эпизодами лихорадки с появлением уртикарной сыпи, суставным симптомокомплексом (артриты, артралгии), поражением глаз (конъюнктивит, эписклерит, иридоциклит). Эти эпизоды длятся несколько дней, возможно длительное персистирующее течение.
Младенческое периодическое мультисистемное воспалительное заболевание (Chronic Infantile Onset Neurologic Cutneous Articular / Neonatal Onset Multisystem Inflammatory Disease, CINCA/NOMID) – это врожденное редкое аутовоспалительное заболевание, характеризующееся прогрессирующим хроническим менингитом, глухотой, нарушением зрения и умственного развития, деструктивным артритом.
Синдром Шницлера – это болезнь, при которой хроническая крапивница сочетается с рецидивирующей лихорадкой, болью в костях, суставах или артритами. У таких пациентов наблюдается уровень моноклонального иммуноглобулина IgM менее чем 10 г/л. У 10-15% пациентов синдром Шницлера приводит к разным лимфопролиферативным расстройствам (лимфомы, макроглобулинемия Вальденстрема или IgM-миелома).
Крапивницу также следует дифференцировать от синдрома Глейха (эпизодический ангионевротический отек с эозинофилией), синдрома Блау (редкое аутовоспалительное заболевание, сопровождающееся гранулематозным артритом, увеитом и кожной сыпью).
Современная стратегия лечения крапивницы у детей представлена в виде 4-ступенчатой схемы терапии.
Шаг 1 – назначение антигистаминных препаратов ІІ поколения. В случае отсутствия контроля над симптомами через 2-4 недели терапии – переход на Шаг 2.
Шаг 2 – увеличение дозы антигистаминных препаратов ІІ поколения до 4 раз. В случае отсутствия контроля над симптомами через 2-4 недели терапии – переход на Шаг 3.
Шаг 3 – применение антигистаминных препаратов ІІ поколения и омализумаба. В случае сохранения симптомов на протяжении 6 мес – переход на Шаг 4.
Шаг 4 – применение циклоспорина А.
При крапивнице топические кортикостероиды не используются. Возможно применение коротких курсов системных кортикостероидов в дозе 20‑50 мг/сут на протяжении не более 10 дней.
Основным компонентом терапевтической схемы при крапивнице у детей являются антигистаминные препараты ІІ поколения, которые показывают существенные преимущества в сравнении с блокаторами Н1-рецепторов I поколения. Но настоящим прорывом стало появление активных метаболитов блокаторов Н1-рецепторов II поколения (например, дезлоратадина), которые «обходят» печеночный метаболизм. С одной стороны, это позволяет избежать дополнительной нагрузки на печень (поэтому препараты могут применяться у пациентов с заболеваниями печени), с другой – препарат начинает действовать сразу после попадания действующего вещества в кровоток.
В Украине дезлоратадин входит в состав современного оригинального лекарственного средства Эриус®, которое обладает тройным механизмом действия: антигистаминным, противовоспалительным и противоаллергическим. Препарат не вызывает привыкания, не взаимодействует с пищей и другими лекарственными средствами, эффект наступает быстро (в течение 30 мин после приема) и сохраняется на протяжении 24 ч. Эти особенности лекарственного средства Эриус® позволяют повысить комплайентность лечения и использовать препарат 1 раз в сутки вне зависимости от приема пищи.
Важно отметить, что препарат Эриус® позволяет соблюдать современную схему лечения пациентов с крапивницей и при необходимости повышать дозу лекарственного средства до 4 раз без увеличения риска развития побочных эффектов.
Родителей часто волнует вопрос о безопасности лечения для их ребенка. Препарат Эриус® имеет благоприятный профиль безопасности, не оказывает негативного воздействия на центральную нервную систему, поэтому не влияет на память, способность к обучению и координацию движений ребенка. Все преимущества лекарственного средства Эриус® делают его препаратом выбора для лечения крапивницы у детей.
Подготовила Илона Цюпа
Тематичний номер «Педіатрія» №3 (50), 2019 р.