11 жовтня, 2019
Ефективність лікування рецидивуючого пієлонефриту з використанням Канефрону Н у хворих зі зниженою функцією нирок
Протягом останніх років інфекції сечової системи (ІСС) залишаються актуальною проблемою внутрішньої медицини [1]. ІСС загалом і пієлонефрит (ПН) зокрема є найпоширенішими захворюваннями в усіх країнах світу (понад 150 млн випадків на рік) і за частотою звернень по медичну допомогу в амбулаторній практиці посідають 2-ге місце серед усіх інфекцій, поступаючись лише інфекціям дихальних шляхів [2, 3].
Щороку понад 10% людей хворіють на ІСС. Згідно з даними різних авторів [4-6], упродовж життя 70% жінок принаймні хоч раз відмічають епізод ІСС, у 40% спостерігається від 1 до 3 рецидивів ІСС на рік, а в 15% пацієнтів має місце рецидивуючий перебіг захворювання [7]. Недуга переважно вражає осіб працездатного віку і призводить до тимчасової чи постійної втрати працездатності, серйозних структурних змін у нирках із відповідними наслідками, що зумовлює медико-соціальне значення ІСС [5, 8, 9]. Цій патології притаманні гендерні й вікові особливості, що пояснює необхідність їх урахування при розробці та плануванні лікувально-профілактичних заходів.
Незважаючи на успіхи, досягнуті протягом останніх років у лікуванні та профілактиці ПН, оптимізація терапевтичних схем з метою мінімізації рецидивів і запобігання прогресуванню хронічної ниркової недостатності залишається актуальною медичною проблемою [10-13]. У переважній більшості випадків неефективність лікування пов’язують з розвитком бактеріальної полірезистентності через часте використання антибактеріальних препаратів, змінами в різних ланках імунної відповіді, метаболічними змінами, зокрема ендотоксикозом, мембранодеструктивними процесами, зумовленими активацією процесів перекисного окиснення ліпідів (ПОЛ), а також розвитком вторинного імунодефіциту [5, 14-16]. Проблема лікування хворих на ПН із порушеною функцією нирок залишається недостатньо вивченою, а літературні дані щодо лікування цієї категорії пацієнтів обмежені застереженнями щодо доз антибактеріальних препаратів при порушенні функції нирок. Саме тому є обґрунтованим пошук терапевтичних схем, які б не лише мали хороший антибактеріальний ефект, а й чинили імуномодулюючу дію, а також впливали на інтенсивність мембранодеструкції, рецидивування хвороби та зменшували темпи зниження швидкості клубочкової фільтрації (ШКФ) у пацієнтів із порушеною функцією нирок.
Одним з перспективних напрямів є застосування препарату Канефрон® Н, що має протизапальну, антимікробну, спазмолітичну, діуретичну дію, покращує нирковий кровообіг і, за деякими даними, при регулярному застосуванні сповільнює темпи зниження ШКФ [17]. Утім, дані щодо його ефективності в лікуванні хворих зі зниженою ШКФ вкрай обмежені.
Метою дослідження було оцінити динаміку клінічних симптомів, ШКФ і частоту рецидивів ПН у жінок із незначно та помірно зниженою функцією нирок при використанні препарату Канефрон® Н і дослідити його вплив на метаболічні й імунні порушення.
Гіпотеза полягала в тому, що Канефрон® Н у комбінації з антибактеріальними препаратами здатен істотно зменшувати кількість рецидивів ПН у жінок із незначно та помірно зниженою функцією порівняно зі стандартним лікуванням із використанням антибактеріальних препаратів.
Дизайн дослідження – клінічне дослідження IV фази, відкрите, з активним контролем, проспективне, з використанням паралельних груп, рандомізоване, моноцентрове.
Матеріали та методи
На базі нефрологічного відділення Тернопільської університетської лікарні в період 2013-2017 рр. нами проведено комплексне обстеження 69 хворих жінок. В усіх пацієнток було діагностовано хронічний ПН у період рецидиву. У всіх пацієнток була знижена ШКФ у діапазоні від 89 до 60 мл/хв. Вік хворих варіював від 18 до 60 років, у середньому становив 41,2±9,8 року.
Критеріями включення в дослідження були наявність клінічних ознак загострення ПН, ідентифікація бактеріального збудника при мікробіологічному дослідженні сечі, достатня мотивація, здатність дотримуватися правил участі в дослідженні та письмова інформаційна згода на участь у дослідженні.
Критеріями виключення з дослідження були прийом будь-якого препарату чи фітопрепарату протягом 3 міс до включення в дослідження, вагітність, лактація, декомпенсовані захворювання або гострі стани, у тому числі гострий і хронічний гепатит, рівень аланінамінотрансферази (AлАT), що більш ніж утричі перевищував верхню межу норми, застійна серцева недостатність (клас III або IV за NYHA), епізод гострого ушкодження нирок протягом 6 міс до включення в дослідження, наявність обструкції сечової системи, супутні пухлини нирок і сечових шляхів та/або зниження ШКФ <60 мл/хв, алкогольна/наркотична залежність.
Усім хворим було проведено повне фізикальне обстеження, а також комплекс загальноприйнятих у нефрології методів лабораторно-інструментальних досліджень (загальний аналіз крові, загальний аналіз сечі, кількісне дослідження сечового осаду, добова протеїнурія, біохімічний аналіз крові із визначенням глюкози, сечовини, креатиніну як функціональних печінкових показників; вміст білірубіну, аспартатамінотрансферази (АсАТ), АлАТ, лужної фосфатази – ЛФ). Функцію нирок оцінювали за ШКФ, яку визначали за формулою CKD-EPI (2012).
Мікробіологічне дослідження сечі включало ідентифікацію збудника за методом Bergey і визначення чутливості бактерій до антибіотиків методом стандартних дисків [18]. Кількісне визначення бактерій проводили за допомогою посіву сечі на тверді поживні середовища. Діагностично значущим вважали наявність >104 КУО в 1 мл сечі.
З метою виключення екстраренальної лейкоцитурії всі пацієнтки були оглянуті гінекологом та урологом, а також обстежені на предмет урогенітальних інфекцій (трихомоніазу, хламідіозу, мікоплазмозу, уреаплазмозу) за допомогою імуноферментного аналізу. Виявлення зазначеної патології було критерієм виключення з дослідження.
Неускладненим ПН вважали інфекційно-запальний процес у здорової невагітної сексуально активної жінки, рецидивуючим перебігом – наявність ≥3 рецидивів на рік. Серед обстежених переважали пацієнтки з хронічним неускладненим ПН (n=38; 55,1%) проти 31 (44,9%) хворої на хронічний ускладнений ПН (р<0,05). Ускладнюючими факторами були сечокам’яна хвороба у 2 (2,8%) жінок, вроджені аномалії розвитку (1 (1,4%) випадок), відсутність однієї нирки (n=2; 2,8%), нефроптоз ІІ ступеня (n=4; 5,8%), цукровий діабет (n=6; 8,7%), артеріальна гіпертензія (n=7; 13,0%) і постменопаузальний вік (8 (11,6%) випадків). Тривалість захворювання пацієнток варіювала у межах від 1 до 18 років і середньому становила 7,1±0,7 року. Контрольну групу становили 20 практично здорових осіб.
Діагностика синдрому ендогенної інтоксикації проводилася шляхом виявлення клінічних ознак інтоксикації, а також за вмістом в крові та сечі середньомолекулярних пептидів (СМПер і СМПсечі), які визначалися при фотоколориметруванні на довжині хвилі 254 і 280 нм (СМП254нм, СМП280нм) у реакції з трихлороцтовою кислотою [18], та еритроцитарного індексу ендогенної інтоксикації (ЕІЕІ), який ґрунтується на зміні сорбційної здатності мембран еритроцитів при ендотоксикозі.
Проведено дослідження сироваткового вмісту малонового діальдегіду (МДА) як показника інтенсивності ПОЛ шляхом спектрофотометричного визначення за методом Н. Д. Стальної [19]. З‑поміж показників антиоксидантної системи захисту (АОСЗ) визначали сироватковий вміст супероксиддисмутази (СОД) у реакції з нітросинім тетразолієм [20], каталази – за швидкістю розкладання перекису водню [21], відновленого глутатіону (SH‑груп) при взаємодії з 2-нітробензойною кислотою [22].
З числа показників клітинної та гуморальної ланок імунітету здійснено визначення відносного вмісту в плазмі крові Т‑лімфоцитів (CD3+) і їх популяцій (Т‑лімфоцитів з властивостями хелперів, CD4+; Т‑лімфоцитів із властивостями супресорів, CD8+), імунорегуляторного індексу (співвідношення CD4+/CD8+), природних кілерів (NK‑клітин, CD16+), В‑лімфоцитів (CD72+). Популяційний склад лімфоцитів визначали методом непрямої імунофлюоресценції з використанням відповідних моноклональних антитіл. Функціональну активність В‑лімфоцитів оцінювали за концентрацією сироваткових імуноглобулінів класів A, M, G. Їх визначення проводили методом радіальної імунодифузії та преципітації в агарі (Mancini G. et al., 1965). Концентрацію циркулюючих імунних комплексів (ЦІК) у сироватці крові визначали за методом Й. І. Хоткової і співавт. (1978).
Відповідно до застосованих схем лікування всіх хворих із рецидивуючим перебігом ПН було рандомізовано у 2 групи, зіставні за віком, тривалістю захворювання та ШКФ. Першій групі, яка включала 35 хворих, було призначено антибактеріальну терапію й рослинний препарат Канефрон® Н по 2 таблетки або 50 крапель 3 р/день протягом 24 тиж (6 міс).
До другої групи увійшли 34 пацієнтки, які отримували лише антибактеріальну терапію, що призначалася з урахуванням чутливості до антибіотиків згідно з рекомендаціями Європейської асоціації урологів щодо лікування ІСС. Тривалість лікування становила 14 днів до досягнення нормалізації сечового осаду, при потребі тривала ще 7-10 днів.
Тривалість дослідження становила 28 тиж: 24 тиж лікування і 4 тиж подальшого спостереження.
Клініко-лабораторні показники оцінювали при надходженні хворих у стаціонар, через 14 днів і повторно після проведення 24-тижневого курсу терапії. Ефективність лікування з використанням Канефрону Н оцінювали за наявністю рецидивів через рік спостереження.
Статистична обробка результатів проводилася методом варіаційної статистики за допомогою програми Microsoft Excel. Для порівняння кількісних показників незалежних груп у випадку нормального розподілу використовували критерій Стьюдента. Розраховували середні значення показників (М) та їх середні квадратичні відхилення (m). Різницю величин вважали достовірною при значенні р<0,05 [16].
Результати та обговорення
Домінуючими синдромами в клінічній картині ПН були інтоксикаційний у 66 (95,7%) хворих, больовий у 62 (89,9%), дизуричний у 58 (84,1%) пацієнток. Сечовий синдром і бактеріурію при бактеріологічному дослідженні сечі було виявлено в усіх учасниць. При цьому найчастішими збудниками хронічного ПН були Е. coli (32 (46,4%) випадки), Enterobacter faecalis (22 (31,9%) випадки), Staphylococus epidermidis (14 (20,3%) випадків), Staphylococus saprophyticus (6 (8,7%) випадків), Streptococus haemoliticus (3 (4,3%) випадки), Staphylococus aureus (3 (4,3%) випадки), Klebsiella pneumonia (2 (2,9%) випадки), Proteus mirabilis (2 (2,9%) випадки). У 21,7% випадків було висіяно асоціацію мікроорганізмів, найчастіше E. coli та Enterobacter. Умовно-патогенні мікроорганізми в патологічному титрі (105) було виявлено в 17,7% обстежених.
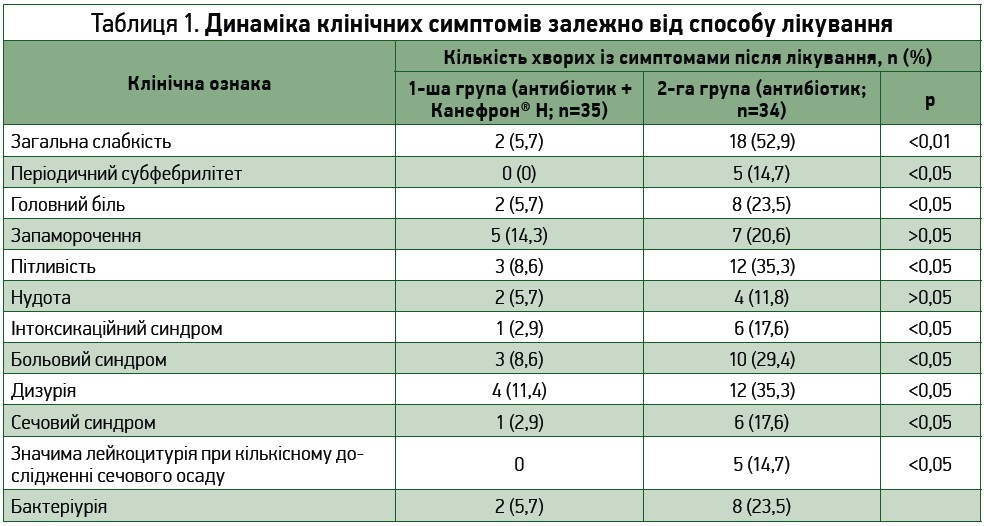
Вивчення динаміки клінічних проявів рецидиву ПН під впливом лікування, проведеного за різними схемами, показало, що при застосуванні традиційного алгоритму (лише антибіотик) клінічні параметри інтоксикації зменшилися порівняно з вихідним рівнем, проте не повернулися до норми. При такій схемі лікування в значної кількості пацієнток утримувалися больовий синдром, лейкоцитурія, дизуричний та інтоксикаційний синдроми (29,4; 17,6; 35,9 і 14,7% відповідно) (табл. 1, рис. 1).
 Значно кращі результати динаміки симптомів ПН продемонструвала схема лікування з додаванням Канефрону Н. Так, больовий синдром утримувався лише в 3 (8,6%) осіб, дизуричний – у 4 (11,4%), помірні симптоми інтоксикаційного синдрому – в 1 (2,9%) хворої (р<0,05 порівняно з групою стандартної терапії в усіх випадках). Лейкоцитурія за даними загального аналізу сечі мала місце в 1 (2,9%) особи, за даними кількісного вивчення сечі не була відмічена в жодної учасниці (рис. 2). Отже, додавання Канефрону Н чинило виражений сприятливий вплив на показники активності хронічного ПН: за умови призначення цього препарату спостерігалися більш швидка і більш виражена позитивна динаміка аналізів сечі (зменшення лейкоцитурії, бактеріурії), зменшення больового синдрому й дизурії, покращення загального стану й зменшення проявів інтоксикації.
Значно кращі результати динаміки симптомів ПН продемонструвала схема лікування з додаванням Канефрону Н. Так, больовий синдром утримувався лише в 3 (8,6%) осіб, дизуричний – у 4 (11,4%), помірні симптоми інтоксикаційного синдрому – в 1 (2,9%) хворої (р<0,05 порівняно з групою стандартної терапії в усіх випадках). Лейкоцитурія за даними загального аналізу сечі мала місце в 1 (2,9%) особи, за даними кількісного вивчення сечі не була відмічена в жодної учасниці (рис. 2). Отже, додавання Канефрону Н чинило виражений сприятливий вплив на показники активності хронічного ПН: за умови призначення цього препарату спостерігалися більш швидка і більш виражена позитивна динаміка аналізів сечі (зменшення лейкоцитурії, бактеріурії), зменшення больового синдрому й дизурії, покращення загального стану й зменшення проявів інтоксикації.
Отже, комбіноване лікування із застосуванням Канефрону Н сприяло збільшенню частоти ерадикації бактеріального збудника порівняно з лише антибіотикотерапією (94,3% проти 76,5%; р<0,05).
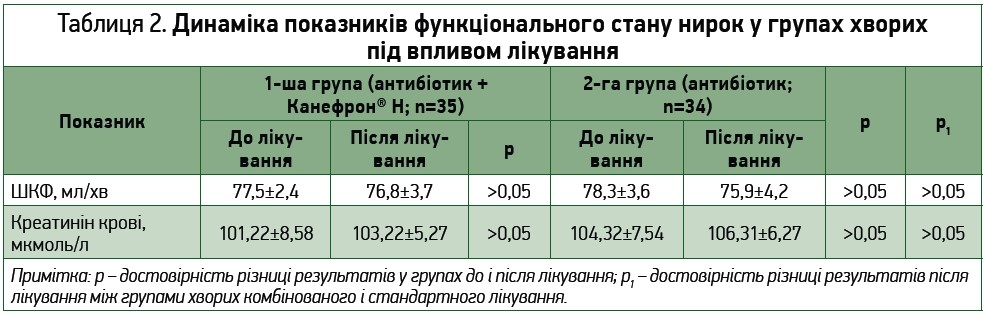
Дослідження печінкових трансаміназ до і після лікування підтвердило наше припущення щодо безпеки й відсутності гепатотоксичних ефектів обох використаних терапевтичних схем. Функціональні печінкові показники в групі хворих, яких лікували із застосуванням Канефрону Н, і в групі стандартної терапії утримувалися в межах нормативних значень і не відрізнялися між собою: АлАТ після лікування в обох групах становила 0,342±0,08 мкмоль/год×мл проти 0,37±0,02 мкмоль/год×мл відповідно (р>0,05); АсАТ – 0,306±0,020 мкмоль/год×мл проти 0,309±0,040 мкмоль/год×мл (р>0,05); ЛФ – 1,038±0,030 у. о. проти 1,147±0,070 у. о. (р>0,05). Вивчення ШКФ у групах хворих до і через 24 тиж лікування підтвердило припущення щодо безпеки терапії: було продемонстровано, що ці показники достовірно не змінювалися в обох групах у процесі лікування, а також не відрізнялися між собою в групах із різними схемами після лікування (антибіотикотерапія та антибіотик + Канефрон® Н) (табл. 2).
Отримані дані дозволяють зробити висновок, що довготривале застосування Канефрону Н з метою протирецидивної терапії в жінок, хворих на ПН, із незначно й помірно зниженою функцією нирок є безпечним і не чинить несприятливого впливу на ШКФ.
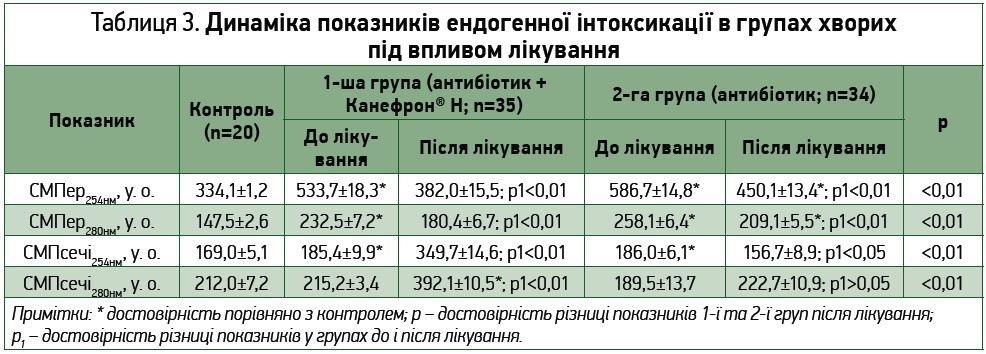
Аналізуючи результати терапії щодо змін лабораторних маркерів інтоксикації, бачимо, що ендотоксемія в обох групах знизилася порівняно з вихідним рівнем, а виділення СМП із сечею достовірно збільшилося після проведеного лікувального курсу (табл. 3).
При цьому більш виражене зменшення показників інтоксикації показала схема лікування, що включала комбінацію з Канефроном Н. У цьому випадку показники ендотоксемії значно знизилися порівняно з вихідним рівнем інтоксикації й порівняно з даними пацієнток, які отримували стандартну терапію (р<0,01). У цій групі відмічено більш виражене наближення показників ендотоксемії до контрольних і посилення виведення СМП із сечею: рівень СМПер254нм знизився з 533,7±18,3 у. о. до 382,0±15,5 у. о. (р<0,01); СМПер280нм – з 232,5±7,2 у. о. до 180,4±6,7 у. о. (р<0,01); ЕІЕІ – з 57,1±2,3% до 39,7±2,0% (р<0,01); рівень СМПсечі254нм зріс із 185,4±9,9 у. о. до 349,7±14,6 у. о. (р<0,01), СМПсечі280нм – з 215,2±3,4 у. о. до 392,1±10,5 у. о. (р<0,01).
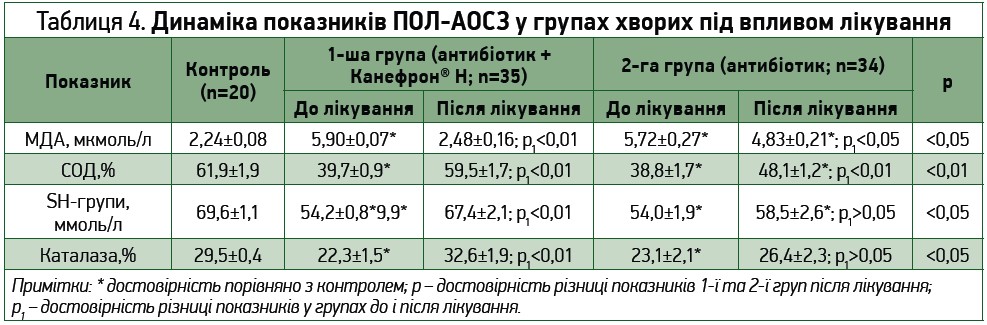
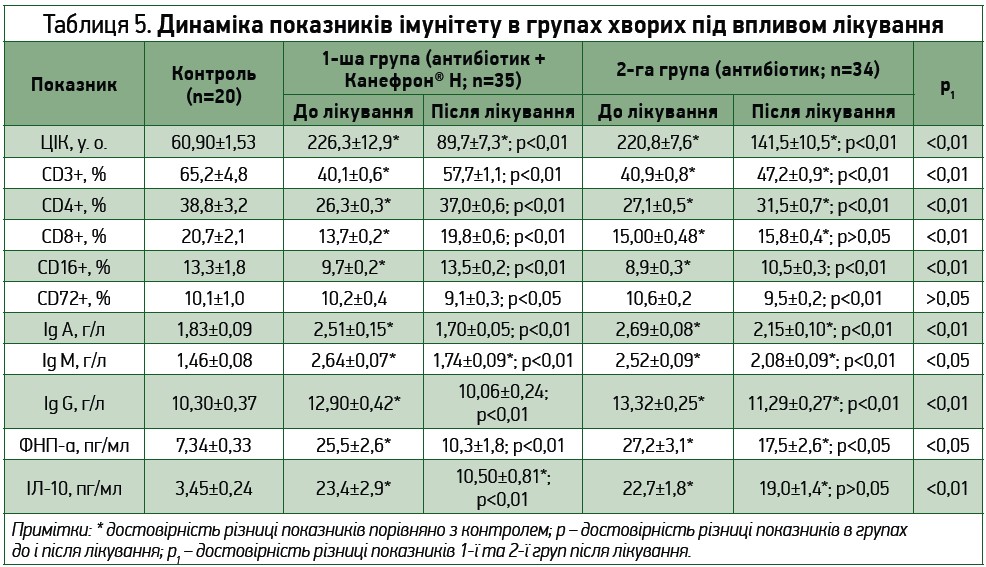
Аналіз показників ПОЛ-АОСЗ показав, що рецидив ПН супроводжується надмірною активацією процесів вільнорадикального окиснення, що проявлялося достовірним збільшенням вмісту МДА і виснаженням показників АОСЗ: істотним зниженням активності СОД і каталази та рівня SH‑груп. Аналіз результатів динаміки показників мембранодеструкції й антиоксидантного захисту після проведеного лікування демонструє зниження активності процесів ПОЛ порівняно з вихідним рівнем в обох лікувальних групах. Проте найвираженіша динаміка простежується в групі хворих, яким до лікування додавали Канефрон® Н. Так, у групі комбінованої терапії рівень МДА знизився з 5,90±0,07 мкмоль/л до 2,48±0,16 мкмоль/л (р<0,01) і максимально наблизився до норми порівняно з традиційною схемою, при застосуванні якої мала місце позитивна, але менш помітна динаміка цього показника (5,72±0,27 мкмоль/л і 4,83±0,2 мкмоль/л; р<0,05) і зберігалася достовірна різниця з контролем (табл. 4, рис. 3).
 Відмічені достовірні позитивні зрушення показників активності АОСЗ у групах із різними лікувальними схемами. Активність СОД, каталази та рівень SH‑груп достовірно зростали в результаті терапії із застосуванням Канефрону Н (СОД – з 39,7±0,9 у. о. до 59,5±1,7 у. о., каталаза – з 22,3±1,5% до 32,6±1,9%, SH‑групи – з 54,2±0,8 ммоль/л до 67,4±2,1 ммоль/л відповідно; р<0,01) порівняно з лікуванням за звичайною схемою (СОД – з 38,8±1,7 у. о. до 48,1±1,2 у. о. (р<0,01), каталаза – з 23,1±2,1% до 26,4±2,3% (p1>0,05); SH‑групи – з 54,0±1,9 ммоль/л до 58,5±2,6 ммоль/л; р>0,05). Результати показників АОСЗ, отримані після лікування, у групах комбінованої терапії достовірно (р<0,01) відрізнялися від даних групи традиційного лікування.
Відмічені достовірні позитивні зрушення показників активності АОСЗ у групах із різними лікувальними схемами. Активність СОД, каталази та рівень SH‑груп достовірно зростали в результаті терапії із застосуванням Канефрону Н (СОД – з 39,7±0,9 у. о. до 59,5±1,7 у. о., каталаза – з 22,3±1,5% до 32,6±1,9%, SH‑групи – з 54,2±0,8 ммоль/л до 67,4±2,1 ммоль/л відповідно; р<0,01) порівняно з лікуванням за звичайною схемою (СОД – з 38,8±1,7 у. о. до 48,1±1,2 у. о. (р<0,01), каталаза – з 23,1±2,1% до 26,4±2,3% (p1>0,05); SH‑групи – з 54,0±1,9 ммоль/л до 58,5±2,6 ммоль/л; р>0,05). Результати показників АОСЗ, отримані після лікування, у групах комбінованої терапії достовірно (р<0,01) відрізнялися від даних групи традиційного лікування.
Отримані результати свідчать про мембраностабілізуючий й антиоксидантний ефекти препарату Канефрон® Н.
Стан загального імунітету у хворих із рецидивом ПН характеризувався зниженням абсолютної кількості Т‑лімфоцитів (CD3+ – 40,5±0,5% проти 65,2±4,8% у здорових; р<0,01), головним чином за рахунок Т‑хелперів (CD4+ – 27,0±0,5% проти 38,8±3,2% у контролі; р<0,01) і підвищенням рівня В‑лімфоцитів (CD72+ – 10,9±0,5% проти 10,1±0,4% у здорових; р>0,05) і ЦІК, що свідчило про наявність хелперного варіанту імунодефіцитного стану на тлі активації гуморальної ланки.
Аналізуючи зміни імунних показників у процесі лікування, проведеного за різними схемами, знаходимо, що відбулася достовірна активація клітинної ланки імунітету в усіх лікувальних групах порівняно з вихідним рівнем. Показники вмісту клітин з маркерами CD3+, CD4+ та CD8+ зростали більш істотно (р<0,01) у групі пацієнток, яким до лікування додавали Канефрон® Н. Так, вміст CD3+ зріс з 40,1±0,6% до 57,7±1,1%, CD4+ – з 26,3±0,3% до 38,0±0,6%, CD8+ – з 13,7±0,2% до 19,8±0,6% (р<0,01 для всіх показників). У цій групі показники були достовірно кращі, ніж у групі стандартного лікування (CD3+ – з 40,9±0,8% до 47,2±0,9%, CD4+ – з 27,1±0,5% до 31,5±0,7% (р<0,01), CD8+ – з 15,0±0,4% до 15,8±0,4%; р>0,05) (табл. 5).
Отже, динаміка клітинної ланки імунітету демонструє перевагу комплексного лікування із включенням Канефрону Н над стандартною антибактеріальною терапією.
Відносний вміст NK‑клітин (CD16+) після проведеного лікування досягав показників здорових осіб в обох групах, проте більш істотну динаміку спостерігали в групі з додаванням Канефрону Н: рівень CD16+ зріс з 9,7±0,2% до 13,5±0,2% (р<0,01), натомість у групі стандартного лікування – з 8,9±0,3% до 10,5±0,3% (р<0,01).
Упродовж лікування було відмічено достовірне зниження активності гуморальної ланки імунітету в обох досліджуваних групах. Рівень ЦІК більш істотно знижувався в групі комбінованого лікування (з 226,3±12,9 у. о. до 89,7±7,3 у. о. відповідно; р<0,01) порівняно з групою стандартної терапії (з 220,8 ±7,6 у. о. до 141,5±10,5 у. о.; р<0,01) і максимально наблизився до норми.
Відносний вміст В‑лімфоцитів також знижувався після лікування і достовірно не відрізнявся від норми в групі комбінованого (з 10,2±0,4% до 9,1±0,3%; р<0,05) і стандартного лікування (з 10,6±0,2% до 9,5±0,2%; р<0,01). Концентрація Ig А, М, G знижувалася після лікування сильніше (р<0,05) в групі комбінованого лікування (з 2,51±0,15 г/л до 1,70±0,05 г/л; з 2,64±0,07 г/л до 1,74±0,09 г/л і з 12,90±0,42 г/л до 10,06±0,24 г/л відповідно; р<0,01) порівняно з групою антибактеріальної терапії (з 2,69±0,08 г/л до 2,15±0,10 г/л; з 2,52±0,09 г/л до 2,08±0,09 г/л і з 13,32±0,25 г/л до 11,29±0,27 г/л відповідно; р<0,01). Відмічалося наближення концентрацій імуноглобулінів до показників групи здорових осіб, причому рівні Ig A та Ig G значимо перевищували норму лише в групі стандартної терапії, а Ig M не досягав норми в усіх групах.
Вивчення показників прозапального цитокіну фактора некрозу пухлини альфа (ФНП‑α) і протизапального цитокіну інтерлейкіну‑10 (ІЛ‑10) показало достовірне збільшення рівня ФНП‑α в 3,5 разу порівняно з групою здорових осіб (р<0,01), а також ІЛ‑10 у понад 7 разів порівняно з контролем (р<0,01), що розцінювалося як компенсаторна відповідь на збільшення рівня прозапальних цитокінів. У процесі лікування в обох групах мала місце позитивна динаміка рівнів цитокінів, проте більш вираженою вона була в групі комбінованого лікування з включенням Канефрону Н. Так, рівень ФНП‑α у цій групі хворих достовірно знижувався після лікування й практично досягав нормативних значень (р>0,05). Також спостерігалося достовірне зниження рівня ІЛ‑10 (р<0,01). У групі традиційної терапії зафіксовано достовірну позитивну динаміку рівнів цитокінів під впливом лікування, проте вона була менш вираженою, ніж у групі комбінованої терапії (р<0,01); також зберігалася статистично достовірна відмінність цих показників із контролем (р<0,05).
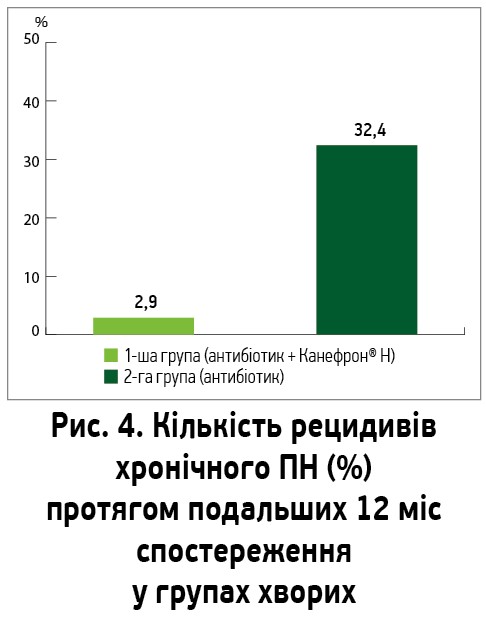 Важливі результати були отримані при порівнянні результатів застосування Канефрону Н з даними лише антибактеріального лікування щодо рецидивів ПН. Було відмічено, що включення Канефрону Н до схеми лікування сприяло зменшенню рецидивування протягом року спостереження (р<0,05). Так, лише в 1 (2,9%) пацієнтки в групі Канефрону Н протягом 12 міс стався рецидив хвороби, натомість у групі традиційної терапії – в 11 (32,4%) учасниць (р<0,01) (рис. 4).
Важливі результати були отримані при порівнянні результатів застосування Канефрону Н з даними лише антибактеріального лікування щодо рецидивів ПН. Було відмічено, що включення Канефрону Н до схеми лікування сприяло зменшенню рецидивування протягом року спостереження (р<0,05). Так, лише в 1 (2,9%) пацієнтки в групі Канефрону Н протягом 12 міс стався рецидив хвороби, натомість у групі традиційної терапії – в 11 (32,4%) учасниць (р<0,01) (рис. 4).
Висновки
- Комбіноване лікування антибактеріальними препаратами і Канефроном Н більш ефективно зменшує клінічну симптоматику ПН у хворих із незначно та помірно зниженою функцією нирок порівняно з монотерапією антибактеріальними препаратами.
- Включення Канефрону Н до схеми лікування з антибіотиком сприяє більш значимому зниженню рецидивування ІСС як фактора прогресування ураження нирок у хворих із незначно та помірно зниженою функцією нирок.
- Комбінована терапія з використанням Канефрону Н не впливає на ШКФ і функціональний стан печінки в осіб із незначно та помірно зниженою функцією нирок і може безпечно й успішно використовуватися в лікуванні цієї категорії хворих.
- Комбіноване лікування антибактеріальними препаратами та Канефроном Н більш ефективно знижує інтенсивність процесів ПОЛ і нормалізує систему антиоксидантного захисту порівняно з монотерапією протимікробними засобами.
- Включення Канефрону Н до схеми лікування з антибіотиком сприяє більш вираженому позитивному впливу на показники імунного статусу у хворих із незначно та помірно зниженою функцією нирок порівняно з монотерапією антибактеріальними препаратами.
Список літератури знаходиться в редакції.
Новини медицини та фармації, 2018, т. 7, № 3.
Медична газета «Здоров’я України 21 сторіччя» № 18 (463), вересень 2019 р.