13 листопада, 2016
На консультації у дитячого нефролога дитина із цукровим діабетом 1 типу
Зазвичай на консультацію до нефролога дитина із цукровим діабетом (ЦД) 1 типу потрапляє при появі білка в сечі. Інші прояви сечового синдрому зустрічаються набагато рідше. Проте, враховуючи прогноз розвитку нефропатії, таке звернення є вже дещо запізнілим. Мікросудинні ускладнення діабету зумовлюють підвищення біологічних ризиків, які стають еквівалентними таким у дорослих пацієнтів.
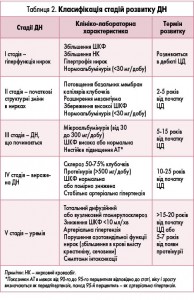
Нині завершується розробка Уніфікованого клінічного протоколу первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги при цукровому діабеті 1 типу у дітей МОЗ України. Відповідно до проекту цього документа діабетична нефропатія (ДН) є специфічним ураженням нирок у дітей, хворих на ЦД, що характеризується поступовим склерозуванням ниркової тканини із втратою всіх функцій нирок.
Формулювання діагнозу: ЦД 1 типу, тяжка форма, глікемічний контроль високого ризику. ДН ІV стадії. Артеріальна гіпертензія 1 стадії, 2 ступеня.
З 2007 року замість терміна «діабетична нефропатія» дедалі частіше використовують «діабетична хвороба нирок», що є частиною групи «хронічна хвороба нирок» (ХХН). Основу лікування ДН становлять корекція глікемії, рівня артеріального тиску (АТ) й альбумінурії. Останні рекомендації з визначення прогнозу ХХН представлено NICE (табл. 1).
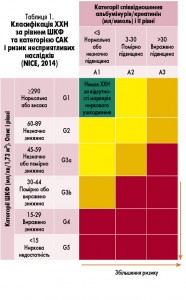
Як видно з таблиці 1, для визначення прогнозу встановлено два критерії: співвідношення альбумін/креатинін – САК (або в більш ранній класифікації – рівень альбуміну сечі) і розрахункова швидкість клубочкової фільтрації (ШКФ), яку вимірюють у дітей за формулою Шварца. Ці критерії, а також рівень АТ є визначальними для життя дітей з ДН.
Тому всі медикаментозні заходи будуються саме на корекції альбумінурії і ШКФ, яка є віддзеркаленням рівня АТ.
Найбільш швидко оновлюється доказова база в настановах Американської діабетологічної асоціації (щороку), основні положення якої в розділі мікросудинних ускладнень (2016) є такими.
– У дітей слід розглянути необхідність щорічного обстеження на наявність альбумінурії випадкового відібраного зразка для визначення співвідношення САК при тривалості діабету понад 5 років (клас рекомендацій В).
– Необхідно вимірювати ШКФ під час первинного огляду, а потім – залежно від віку, тривалості діабету та лікування (клас рекомендацій Е).
– Лікування інгібіторами ангіотензинперетворювального ферменту (ІАПФ), який титрують до нормалізації екскреції альбуміну, призначають при підвищеному А/К (>30 мг/г) і підтвердженому щонайменше в двох із трьох зразків сечі. Таке лікування має бути розпочато після 6-місячного періоду заходів щодо нормалізації рівня глікемії і АТ відповідно до віку дитини (клас рекомендацій В).
Така тактика є загальносвітовою і бажаною для застосування в Україні. У Києві доступним є визначення САК разової порції сечі, у разі неможливості його проведення бажаним є визначення альбумінурії замість виконання загального аналізу сечі з 5-го року від дебюту діабету 1 типу.
Призначення ІАПФ є необхідним незалежно від наявності підвищеного АТ. Тобто відсутність гіпертензії не є протипоказанням для застосування ІАПФ. Для запобігання розвитку гіпотензії у таких дітей доцільним є призначення препарату на ніч одноразово або двічі на добу із прийомом більшої дози ввечері. Слід звернути увагу, що сьогодні використовують лише середні терапевтичні дози, уникаючи надвисоких доз. Але ІАПФ/блокатори рецепторів ангіотензину II (БРА) призначають пожиттєво незалежно від їх ефективності, і вони можуть бути відмінені лише при термінальній стадії ниркової недостатності.
У разі постійного рівня систолічного або діастолічного АТ ≥95 перцентиля для конкретного віку, статі і зросту тривалістю понад 3-6 міс слід констатувати наявність гіпертензії і, за відсутності ефекту від модифікації способу життя, призначити ІАПФ (якщо не був призначений) або БРА. За наявності гіпертензії стартова терапія БРА є більш доцільною, ніж лікування ІАПФ. Можливість поєднання ІАПФ та БРА визначається в кожному окремому випадку нефрологом. Проте така терапія виправдана за умови, що ШКФ становить ≥60 мл/хв. Важливим є консультування підлітків щодо негативного тератогенного ефекту і неможливості використання ІАПФ/БРА під час вагітності.
Слід зазначити, що всі інші терапевтичні заходи є більше симптоматичними, аніж такими, що впливають на прогноз перебігу і прогресування ДН. Вони викликають чимало питань, тому доцільно їх прокоментувати.
- Обмеження надходження білка у дітей з ДН практично не здійснюється. Винятком можуть бути підлітки з обережним обмеженням вживання білка тваринного походження до 0,8-0,9 г/кг/добу.
- Сулодексид призначають уперше внутрішньом’язово 1 раз на добу упродовж 10-14 днів, після чого – по 2-3 капсули 2 рази на добу протягом 14 днів. Якщо через місяць лікування не спостерігається зниження альбумінурії, від застосування цього препарату в подальшому слід відмовитися як від неефективного.
- Інгібітори синтезу тромбоксану А2 (аспірин) призначають, якщо немає протипоказань до їх прийому.
- Щодо використання статинів існують суперечливі дані, і питання стосовно їх призначення вирішується індивідуально.
- Інфузійна терапія, основу якої становить Ксилат або реосорбілакт, обмежена за своїм об’ємом (200 мл/добу) і може бути використана як база для застосування діуретиків, серед яких перевага надається торасеміду та ксипаміду.
- Інші препарати призначають як симптоматичні за наявності ускладнень діабету або ниркової недостатності.