10 січня, 2017
Сучасні погляди на ГК-індукований остеопороз
ГК-індукований остеопороз – це дуже складна територія для рандомізованих клінічних досліджень. Пацієнти отримують глюкокортикоїди для лікування великого спектра захворювань, у дуже різних дозах, як постійно, так і з перервами, з різними сполуками та в різних режимах. Підраховано, що близько 80% пацієнтів з остеопорозом не підходять критеріям включення в клінічні випробування.
Dimitrios Karras, 2012
Остеопороз (ОП) є найпоширенішим захворюванням кісток у людини, яке згідно з висновком Всесвітньої організації охорони здоров’я (ВООЗ) становить серйозну проблему для систем охорони здоров’я більшості країн світу. ОП характеризується зниженням мінеральної щільності кісткової тканини (МЩКТ) і порушенням кісткової архітектоніки, що призводить до збільшення ризику виникнення переломів кісток. Чим нижче МЩКТ, тим вище ризик переломів. ОП уражає величезну кількість людей, незалежно від раси та статі, його поширеність особливо висока серед осіб похилого віку. Кожна третя жінка й кожен п’ятий чоловік мають ризик перелому у віці після 50 років згідно з результатами, отриманими в рандомізованих плацебо-контрольованих дослідженнях.
Епідеміологія. Причини ОП
Факторами ризику розвитку ОП та остеопоротичних переломів (ОПП) є вік пацієнтів, зниження індексу маси тіла, переломи в анамнезі, прийом глюкокортикоїдів (ГК). ОПП відбуваються кожні 3 секунди, найтяжчі з них – переломи хребта й стегна, які зумовлюють істотне підвищення рівня смертності й величезні соціальні витрати в усьому світі. Рівень смертності внаслідок перелому стегна протягом 1 року сягає 8-36% (із більшою смертністю серед чоловіків), і в майбутньому ризик переломів зростає у 2,5 раза. За даними літератури, у США щорічно реєструють 2 млн ОПП, які є причиною 432 тис. випадків госпіталізації та майже 2,5 млн медичних консультацій. У Південній Кореї проведено дослідження, в якому визначали частоту виявлення ОП і пов’язані з ним фактори ризику в пацієнтів із ревматоїдним артритом (РА). Встановлено, що частота виявлення ОП становила 46,8%. Цей показник вищий порівняно з деякими іншими дослідженнями, в яких повідомлялося про частоту ОП на рівні 22-24%. Поширеність ОП на рівні 50% було відзначено в італійському багатоцентровому дослідженні. Варіативність даних можна пояснити залученням пацієнтів різних вікових груп, наявністю менопаузального статусу в деяких хворих, а також використанням ГК.
ГК часто застосовують у лікуванні РА, бронхіальної астми, хронічної хвороби нирок, шкірних захворювань тощо. Доза ГК тісно корелює з втратою кісткової тканини. Високі дози або тривалий період застосування ГК зумовлюють розвиток ГК-індукованого остеопорозу (ГІОП) та остеонекрозу. У пацієнтів, які довго отримували ГК-терапію, спостерігається збільшення ризику виникнення переломів на 30-50%. У США ГК приймають 1,2% пацієнтів із різними захворюваннями (~1,5 млн осіб старше 20 років), в інших країнах цей показник становить 0,5-0,9%. Тим часом доза преднізолону 2,5 мг/добу збільшує ризик виникнення переломів зі швидкою втратою МЩКТ уже в перші 3-6 міс після початку прийому.
Наразі існує проблема недостатньої ідентифікації лікарями численних можливостей для призначення остеотропної терапії. Це свідчить про необхідність підвищення рівня їхніх знань у цьому напрямі. За даними M. Duyvendak і співавт. (2011), лише 76% респондентів – лікарів загальної практики та 60% інших спеціалістів правильно відповіли на запитання щодо впливу ГК на підвищення ризику виникнення переломів. Крім того, лише 33% лікарів загальної практики й 50% спеціалістів правильно відповіли на запитання щодо діагностики ГІОП і використання показників МЩКТ для оцінки ризиків. A. Thanou і співавт. (2013) на підставі результатів аналізу частоти ГІОП на тлі захворювання кишечника констатують, що профілактику ОП проводять у 46% випадків, а денситометрію призначають лише в 30% випадків.
Патогенетичні механізми ГІОП
Пацієнти, які страждають на ГІОП, постійно отримують ГК для лікування різних аутоімунних і запальних захворювань (захворювання кишечника, РА, системний червоний вовчак тощо), пов’язаних із втратою кісткової тканини через вивільнення прозапальних цитокінів зі значним впливом на будову кістки. Процес ремоделювання кісткової тканини можна розглядати як програму профілактичного технічного обслуговування: з постійним видаленням старої кісткової тканини відбувається її заміна новою. Дисбаланс цих процесів відбувається з настанням менопаузи та похилого віку. Втрата кісткової тканини призводить до змін у кістковій структурі та збільшення ризиків переломів. Тому ступінь ГІОП залежить від формування адипоцитів у кістковому мозку й у подальшому негативно впливають на стан кісткової тканини.
ГК мають прямий і непрямий вплив на метаболізм кісткової тканини. За умови нестачі вітаміну D порушується всмоктування кальцію, тому в крові спостерігається зменшення рівня останнього й незначне збільшення рівня паратиреоїдного гормона (ПТГ). У період застосування ГК спостерігається підвищення кісткової резорбції, що, найімовірніше, зумовлює швидке зниження МЩКТ і збільшення ризику виникнення переломів. Посилення резорбції кістки відбувається внаслідок активації фактора некрозу пухлин і макрофаг-стимулювального фактора, які відіграють важливу роль в остеокластогенезі. Механізм впливу ГК на кістку включає в себе пряму дію на остеобластогенез. Кількість цих клітин та їх диференціювання зменшується внаслідок інгібування реплікації попередника остеобластів, що веде до збільшення апоптозу. ГК не тільки зменшують кількість остеобластів, а й пригнічують їхню функцію за рахунок зниження експресії інсуліноподібного фактора росту 1. Також ГК знижують секрецію гормона росту та інгібують вивільнення гонадотропіну, в результаті зменшується вироблення статевих гормонів (естрогену та тестостерону) з розвитком гіпогонадизму й утратою кісткової маси. Остеоцити відіграють певну роль у відновленні кісткової структури, але ГК спричинюють їх апоптоз. Після внутрішньовенного введення високої дози ГК відбувається зниження остеокальцитоніна (маркера формування кісткової тканини) й короткочасне підвищення маркерів резорбції кістки.
У молодому віці жінки деякою мірою захищені від шкідливої дії ГК на скелет, але в постменопаузі ризик виникнення переломів стрімко зростає. Це пояснюється тим, що в пременопаузі стан скелетно-м’язової системи жінки значно кращий, а короткотривалі курси ГК не мають яскраво виражених побічних ефектів. Інгаляційні форми мають мінімальний вплив на кістковий метаболізм через обмеження всмоктування.
Діагностика, профілактика ГІОП
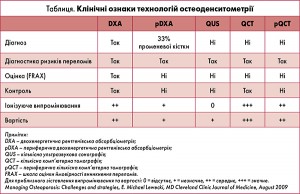
Усі жінки в постменопаузі та чоловіки старше 50 років мають бути поінформовані про необхідність і важливість обстеження на наявність ОП та його наслідків для вибору правильної тактики лікування. ОП часто трапляється в хребцях і шийці стегнової кістки, переломи хребців часто мають безсимптомний перебіг. Якщо пацієнт постійно приймає ГК, незалежно від того, чи є додаткові фактори ризику, чи нема, він повинен бути дообстежений на наявність ОП. Останніми роками збільшився відсоток гіподіагностики та недолікування вказаної патології. Дослідження ОП проводиться за допомогою двофотонної рентгенівської денситометрії (табл).
Усім пацієнтам із ризиком виникнення переломів потрібно вимірювати МЩКТ, але значна кількість хворих не проходить цього обстеження.
Як визначити ризик переломів? Існує комп’ютерний алгоритм (FRAX), який обчислює 10-річну ймовірність переломів стегна й може бути використаний для оцінки ризику виникнення переломів у пацієнтів із ГІОП. Проте його розрахунки матимуть значну похибку, оскільки не завжди є можливість вказати дози та тривалість застосування ГК. Що стосується біохімічних маркерів метаболізму кісткової тканини, то вони залежать від стадії захворювання й мають різну діагностичну цінність.
Вітчизняні вчені під керівництвом академіка НАМН України, директора ННЦ «Інститут кардіології ім. академіка М.Д. Стражеска» НАМН України, президента Асоціації ревматологів України Володимира Миколайовича Коваленка, розробляючи концепцію лікування ОП у пацієнтів із ревматологічними хворобами, на підставі аналізу патогенетичних аспектів розвитку зауважують, що:
1) пацієнти будь-якого віку та статі, які тривалий термін (>3 міс) приймають ГК, належать до групи високого ризику виникнення ОП і переломів;
2) ризик виникнення переломів підвищується за частих коротких курсів терапії ГК;
3) лікувальні та профілактичні заходи необхідно проводити одночасно з тривалою (>3 міс) терапією ГК.
Лікування ГІОП
Клінічні рекомендації з лікування та профілактики ГІОП пропонують починати антиостеопоротичну терапію в пацієнтів, що приймають гормони протягом щонайменше 90 днів. Основні принципи в лікуванні ГІОП, запропоновані американською школою ревматології, ґрунтуються на застосуванні бісфосфонатів (алендронат, ризедронат, золедронова кислота) чи терипаратиду. Позитивний вплив бісфосфонатів проявляється стабілізацією МЩКТ після підвищеної резорбції на тлі прийому ГК. Терипаратид – препарат вибору в лікуванні ГІОП, що є ефективнішим, ніж алендронат, у збільшенні МЩКТ у стегні та поперековому відділі хребта. Це аналог ПТГ, що являє собою послідовність із 84 амінокислотних залишків, є основним регулятором кальцію та фосфорного метаболізму в кістковій тканині й нирках і є активним фрагментом ендогенного людського ПТГ. Фізіологічна дія ПТГ полягає в стимуляції формування кісткової тканини за допомогою прямого впливу на остеобласти. ПТГ опосередковано збільшує кишкову абсорбцію й канальцеву реабсорбцію кальцію, а також екскрецію фосфатів нирками. Біологічний ефект ПТГ здійснюється за рахунок зв’язування зі специфічними рецепторами на поверхні клітин. Терипаратид зв’язується з тими самими рецепторами й справляє таку саму дію на кісткову тканину й нирки, як і ПТГ. Клінічні протоколи також рекомендують застосування денозумабу, що є моноклональним антитілом людини (IgG2), мішенню для котрого є RANKL, з яким препарат зв’язується з високою специфічністю, запобігаючи активації рецептора RANK на поверхні остеокластів і остеобластів. Запобігання взаємодії RANKL/RANK пригнічує утворення остеокластів, погіршує їх функціонування та життєздатність, зменшуючи таким чином резорбцію як трубчастих, так і губчастих кісток.
Додаткове введення препаратів кальцію та вітаміну D, використання мінімальної ефективної дози ГК для контролю основного захворювання й зміна способу життя – ці заходи також унесені до рекомендацій із лікування ГІОП. Слід зазначити, що дефіцит кальцію та вітаміну D значно посилюється в похилому віці: у цей період зменшуються час дозволенного перебування на сонці й здатність шкіри синтезувати вітамін D3; у зв’язку з послабленням функції нирок знижується рівень активного метаболіту вітаміну D – 1,25(ОН)2D, що виробляється в нирках; усе це зумовлює підвищену частоту дефіциту вітаміну D у осіб похилого віку. Оскільки вітамін D є необхідним для достатньої абсорбції кальцію та нормального кісткового метаболізму, його хронічна нестача спричинює вторинний гіперпаратироїдизм і, як наслідок, швидку втрату кісткової маси. У численних дослідженнях і метааналізах показано, що в осіб похилого віку терапія кальцієм і вітаміном D справляє дозозалежну дію на ризик виникнення ОПП, при цьому найефективнішими є дози кальцію ≥1200 мг/добу і вітаміну D ≥800 МО. Отже, пацієнти старше 65 років мають отримувати на добу щонайменше 1000-1200 мг кальцію в поєднанні з вітаміном D у дозі не менш як 400 МО.
Варто враховувати, що кальцій у режимі монотерапії має слабші клінічні можливості в профілактиці й комплексній терапії ОП, ніж у комбінації з вітаміном D, тож доцільно призначати пацієнтам комбіновані препарати, що містять обидва компоненти.
Як перспективний альтернативний метод медикаментозній терапії було запропоновано імпульсні електромагнітні поля (ІЕМП) для лікування захворювань кісток, а саме: свіжий перелом, діабетична остеопенія, ОП, остеонекроз, остеоартрит. Проведені дослідження підтверджують позитивний ефект застосування ІЕМП для запобігання розвитку ГІОП.
Список літератури знаходиться в редакції.