17 травня, 2016
Поліморбідність у ревматології. Сучасна парадигма ведення хворих сімейним лікарем

Поліморбідність – хвороба багаточисленності та неосяжності.
П’єр Тейяр де Шарден
В останні роки лікарі різних спеціальностей дедалі більше уваги приділяють особливостям діагностики, лікуванню та веденню пацієнтів з поєднанням двох і більше захворювань. Безсумнівний та виправданий інтерес дослідників до питань поліморбідності й коморбідності при ревматичних захворюваннях зберігається протягом останнього десятиліття, проте ця концепція ще не інтегрована ані в клінічну практику, ані в наукові дослідження в галузі ревматології.
У загальній структурі терапевтичної патології поліморбідні та коморбідні стани посідають провідне місце. Поширеність поєднаної патології у терапевтичних та ревматологічних пацієнтів постійно зростає. Сьогодні пацієнтів, які б страждали на одне захворювання і, особливо, у класичному варіанті його перебігу, практично немає. Однією з головних особливостей сучасної клінічної медицини є той факт, що більшість захворювань дедалі частіше втрачають свій мононозологічний характер і набувають статусу коморбідності.
Крім терапевтів та лікарів загальної практики, з проблемою поліморбідності досить часто стикаються і вузькоспеціалізовані фахівці. На жаль, вони вкрай рідко звертають увагу на співіснування в одного пацієнта цілого спектра хвороб і переважно займаються лікуванням профільного захворювання.
Під час ведення ревматологічних пацієнтів з коморбідністю та поліморбідністю важливим є вироблення оптимальної стратегії лікування поєднаних захворювань. Одночасне лікування коморбідних та поліморбідних станів може здійснюватися як одним лікарем (сімейним лікарем), так і групою спеціалістів, які або об’єднані в єдину команду, або ні. Для сімейних лікарів, що займаються спостереженням та лікуванням передусім «типових» ревматологічних пацієнтів, проблема «поліморбідного пацієнта» є скоріше правилом, ніж винятком. Тенденція уявляти роботу сімейного лікаря як координатора, що направляє пацієнта до відповідного вузького спеціаліста, є невиправданою. Сьогодні одним із завдань сімейного лікаря є синдромальний аналіз пацієнта, а також формування діагностичної та лікувальної концепції, що враховує потенційні ризики хворого і його віддалений прогноз. Метою сучасної медицини стає діагностика, лікування та профілактика не лише одного ізольованого захворювання, а й аналіз перенесених захворювань, супутньої патології, факторів ризику та предикторів, наявних у кожного конкретного хворого, а також розрахунок імовірності розвитку потенційно можливих ускладнень.
Проведені за останні роки наукові дослідження сприяли визначенню декількох ключових напрямів для подальшого вивчення концепції поліморбідності в ревматологічній практиці, яка дозволить повернути медичне співтовариство від «ревматичної хвороби» до хворого як єдиного цілого.
В останні роки спостерігається значне зростання кількості публікацій і наукових досліджень з проблем поліморбідності. Шведський лікар та видатний учений Карл Лінней писав: «Без назви немає пізнання». Тому важливим є розуміння визначення термінів. Досить часто, але не завжди усвідомлено терміни «поліморбідність», «мультиморбідність» і «коморбідність» використовуються як взаємозамінні, що призводить до певної плутанини в термінології і, відповідно, у розробці стратегій подальших наукових досліджень.
Поліморбідність – наявність в індивідуума декількох захворювань, що мають синхронний перебіг у різних фазах і стадіях свого розвитку, як пов’язаних, так і не пов’язаних між собою за патогенезом і генетично.
Коморбідність – (лат. со – з-, разом, morbus – хвороба) – співіснування двох і/або більше синдромів (транссиндромальна коморбідність) або захворювань (транснозологічна коморбідність) у одного пацієнта, патогенетично взаємопов’язаних між собою або таких, що збігаються за часом (хронологічна коморбідність). Тобто мається на увазі існування або виникнення будь-якого супутнього захворювання під час клінічного перебігу конкретної досліджуваної хвороби.
Вперше термін «коморбідність» запропонував у 1970 р. Alvan Feinstein – видатний американський лікар, дослідник та епідеміолог, який зробив значний внесок у розвиток техніки проведення клінічних досліджень, особливо в галузі клінічної епідеміології. A. Feinstein вкладав у цей термін уявлення про наявність додаткової клінічної картини, яка вже існує або може з’явитися самостійно, крім наявного захворювання, і завжди відрізняється від нього.
Проблема коморбідності фокусується на вивченні певної хвороби спільно з появою будь-яких додаткових супутніх захворювань. Ці додаткові супутні стани класифікуються як такі, що мають єдині патогенетичні механізми (наприклад, кардіоваскулярна патологія при ревматичних захворюваннях), або як ускладнення на фоні лікування основного захворювання (глюкокортикоїдний остеопороз або цукровий діабет, або ураження шлунково-кишкового тракту (ШКТ), індуковане застосуванням нестероїдних протизапальних препаратів).
Таким чином, в основі концепції коморбідності центральне місце належить конкретній хворобі, а супутнім захворюванням, які виникли «поряд з нею», відводиться лише підпорядкована роль.
Мультиморбідність – стан, що передбачає наявність двох і більше хронічних захворювань, етіопатогенетично не пов’язаних між собою.
Поняття «супутня патологія» і «мультиморбідність» не є взаємовиключними або такими, що суперечать один одному, але розглядати їх необхідно з іншої точки зору, ніж «коморбідність».
У процесі вивчення мультиморбідності не виділяють основну хворобу, а розглядають усі захворювання, наявні у конкретного пацієнта, як рівнозначні, незалежно від етіопатогенетичних факторів і часу виникнення: до дебюту досліджуваної нозології або під час клінічного перебігу цієї хвороби.
Таким чином, в основі концепції мультиморбідності, на відміну від коморбідності, лежить не захворювання, а конкретний пацієнт з безліччю набутих хронічних станів, рівнозначних між собою.
Такі літературні синоніми терміна «поліморбідність», як поліпатія та мультифакторіальні захворювання, також мають окремі визначення. Під терміном «поліпатія», як правило, розуміють декілька захворювань, що призвели до летального наслідку. Основне захворювання (первинна причина смерті) при монокаузальному діагнозі представлено однією патологією, при бікаузальному – двома нозологічними одиницями (конкуруючими, поєднаними основним і фоновим захворюваннями), при мультикаузальному – трьома і більше захворюваннями.
Поліпатію за можливості необхідно зводити до монокаузального або принаймні бікаузального діагнозу, а всі інші виявлені нозологічні одиниці зазначати як супутні захворювання.
Деякі автори пропонують виокремлювати синтропії. Синтропія – це такий вид поліпатії, коли хвороби «намагаються» з’єднатися або готують підґрунтя одна для одної. Можна припустити, що в основі синтропій лежить спільність етіологічних і патогенетичних факторів.
Мультифакторіальні захворювання – це наявність значної кількості захворювань у одного пацієнта, зумовлених складними генетичними змінами і змінами навколишнього середовища.
З розвитком молекулярно-генетичних технологій відкрилися широкі можливості для формалізації генетичної компоненти схильності до мультифакторіальних захворювань. На сьогодні накопичено чимало даних про залучення різних поліморфних генів у формування схильності до мультифакторіальної патології. Однак, незважаючи на досягнуті успіхи світової наукової спільноти в галузі вивчення геному людини і в розробці методів аналізу ДНК, як і раніше, відома відносно невелика кількість генів, які в сукупності тільки частково пояснюють деякі ланки патогенезу мультифакторіальних захворювань.
Найчастіше в генетичних дослідженнях мультифакторіальних захворювань нівелюється або ігнорується вплив чинників навколишнього середовища, які саме для цього класу хвороб мають першорядне значення. Доказом важливості компоненти навколишнього середовища є швидке зростання в останні роки частоти багатьох мультифакторіальних захворювань у популяціях, яке неможливо пояснити зміною генетичного складника за такий короткий проміжок часу з еволюційної точки зору. У наш час дедалі більше зростає інтерес дослідників до вивчення впливів хімічного забруднення навколишнього середовища (рівень якого безперервно зростає в економічно розвинених країнах світу із середини минулого століття) на формування найбільш поширених захворювань.
Невизначеність щодо термінології негативно позначається на практичних аспектах діагностики, а отже, на лікуванні та профілактиці.
Таким чином, у медичній літературі поліморбідність описується як ефект взаємодії всіх хвороб, які перебігають синхронно, і їх накопичення в одного пацієнта, як правило, різного генезу, зі спробою виділити провідну хворобу або синдром. Дотепер не існує чітких кількісних критеріїв визначення поняття «поліморбідність». Тому необхідно пам’ятати, що поліморбідність, коморбідність, поліпатія, мультиморбідність тощо – це поняття одного ряду, про які свого часу дуже добре сказав Йоганн Вольфганг фон Ґете, вклавши ці слова у вуста злого міфологічного духа Мефістофеля: «Де недолік в поняттях трапиться, там треба слово замінити».
Аналіз значущості основних груп хронічних захворювань (серцево-судинні – ССЗ, алергічні, неврологічні, онкологічні, гематологічні захворювання, хронічні захворювання легень, цукровий діабет та ін.) свідчить, що саме ревматичні захворювання мають найбільший вплив на зниження працездатності, погіршення загального стану здоров’я пацієнта і зростання кількості звернень до лікаря загальної практики протягом останнього року.
Ревматичні захворювання виникають в осіб будь-якого віку, починаючи з дитячого. Однак є чітка тенденція до значного підвищення їх частоти в міру збільшення віку хворих. Технічний прогрес, покращення якості надання медичної допомоги, збільшення тривалості життя призвели до неухильного зростання кількості пацієнтів з поліморбідністю та коморбідністю. Поширеність поєднаної патології серед населення збільшується з віком і, за прогнозами зарубіжних науковців, спостерігатиметься різке її зростання в найближчі роки (A.A. Uijen, 2008; H.C. Britt, 2008). Частота поліморбідності збільшується з 10% у пацієнтів віком до 19 років до 80% у пацієнтів, старших 80 років.
Аналіз 10-річного австралійського дослідження показав, що половина пацієнтів похилого віку з артритом мають артеріальну гіпертензію (АГ), 20% – ССЗ, 14% – діабет і 12% – психічні розлади.
Найбільш поширеними для ревматичних захворювань поліморбідними станами є ССЗ, інтерстиціальні ураження легень, остеопороз, хронічні захворювання нирок, злоякісні новоутворення, депресія. Інтерес дослідників до поліморбідності при ревматичних захворюваннях зумовлений їх впливом на перебіг і прогноз у конкретного пацієнта, вибір тактики його лікування та на якість життя хворих.
На кафедрі сімейної медицини Національної медичної академії післядипломної освіти ім. П.Л. Шупика на базі відділення алергології та ревматології Комунального закладу Київської обласної ради «Київська обласна клінічна лікарня» було проведено дослідження, присвячене оцінці й аналізу супутньої патології при ревматичних захворюваннях, що є найбільш значущими та часто зустрічаються, у пацієнтів з ревматоїдним артритом (РА) і системним червоним вовчаком (СЧВ).
У дослідження включили 126 пацієнтів з РА віком від 18 до 55 років (102 жіночої та 24 – чоловічої статі) і 80 хворих на СЧВ віком від 24 до 41 року (усі жіночої статі), які надали письмову згоду на участь у дослідженні.
Групу контролю становили 60 осіб без аутоімунної патології, запальних станів та захворювань; хронічних захворювань в активній фазі; які не приймали регулярно будь-які медикаментозні засоби та підписали інформовану згоду на участь у дослідженні. За демографічними показниками, співставними з даними груп хворих, пацієнти групи контролю були розподілені на 2 підгрупи: група порівняння із групою хворих на РА (30 осіб, 25 жінок та 5 чоловіків (83,3 і 16,7% відповідно), середній вік 42,4±8,6 року) та група порівняння із групою хворих на СЧВ (30 жінок, середній вік 34,30±1,03 року).
Усім пацієнтам та учасникам із групи контролю здійснювали ретельне фізикальне обстеження, вимірювання рівня артеріального тиску (АТ), частоти серцевих скорочень (ЧСС), антропометричних показників із визначенням індексу маси тіла, вимірювання окружності талії. Лабораторне дослідження проводили в лабораторії КЗ КОР «Київська обласна клінічна лікарня». Ультразвукове дослідження стану (УЗД) гепатобіліарної системи (ГБС), сонних артерій, ехокардіографію виконували на ультразвуковому апараті ULTIMA PRO-30, «РАДМІР», Харків із застосуванням відповідних датчиків за загальноприйнятою методикою.
Статистична обробка отриманих результатів дослідження здійснювалася на персональному комп’ютері за допомогою програми Microsoft Excel. Оцінювали середні значення, їх похибки і достовірність статистичних показників (р); достовірними вважали показники при р<0,05.
Результати та їх обговорення
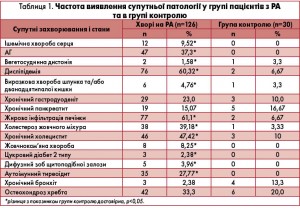
Супутню патологію в неактивній фазі зареєстровано у більшості включених у дослідження пацієнтів з РА (65,1%). Спектр виявленої та зареєстрованої супутньої патології у групі хворих на РА та в групі контролю представлено в таблиці 1.
Під час оцінювання загальної структури супутніх захворювань у пацієнтів з РА переважала патологія серцево-судинної системи (46,8%), що відповідає міжнародним даним про більшу частоту ураження у хворих на РА порівняно із загальною популяцією саме серцево-судинної системи. Значущу частку серед супутніх захворювань становить патологія ГБС (76,9%), зареєстрована на основі проведеного нами УЗД. У 60,3% випадків спостерігаються метаболічні порушення (дисліпідемія). У 34,9% пацієнтів виявлено морфофункціональні порушення травної системи в неактивній фазі. У 31,7% хворих на РА діагностовано патологію щитоподібної залози без порушення функції. У 33,3% пацієнтів з РА зареєстровано остеохондроз хребта. Серед учасників групи контролю супутні захворювання в неактивній фазі діагностовано у 8 (26,7%) осіб.
На момент включення в дослідження та за результатами опитування в анамнезі хворих на РА та в групі контролю серйозних інфекційних захворювань (туберкульоз, ВІЛ, вірусні гепатити), інтерстиціальної хвороби легень, амілоїдозу та злоякісних новоутворень не виявлено.
Отже, згідно з даними проведеного нами статистичного аналізу супутня патологія спостерігається у понад половини пацієнтів з РА. Як видно з таблиці 1, частота виявлення ССЗ (ішемічна хвороба серця, АГ), патології ГБС (жирова інфільтрація печінки, холестероз жовчного міхура, хронічний холецистит, жовчнокам’яна хвороба), метаболічних порушень (дисліпідемія), аутоімунного тиреоїдиту, захворювань верхніх відділів ШКТ у групі пацієнтів з РА достовірно перевищувала частоту цих захворювань у групі контролю (р<0,05).
Таким чином, результати проведеного нами дослідження проблеми коморбідних станів у пацієнтів з РА підтверджують актуальність цього питання для сучасної практичної ревматології. Супутні захворювання можуть виникнути до розвитку РА, у період загострення або ремісії, а також можуть бути ускладненням хронічного аутоімунного запалення та/або його терапії. Слід також враховувати різний ступінь «взаємодії» самого захворювання РА і супутньої патології. Наприклад, розвиток деяких видів злоякісних новоутворень не залежить від наявності у хворого РА, водночас хронічне запалення, що є характерним при РА, підвищує ймовірність розвитку ССЗ, або препарати, що використовуються в терапії РА, збільшують ризик ураження ШКТ, ГБС і частоту інфекційних захворювань.
За даними одного з найбільших досліджень щодо коморбідних станів при РА, 58% пацієнтів з РА мають принаймні одне супутнє захворювання і 25% – кілька супутніх захворювань (D. Symmons, 2006). Супутня патологія, за даними літератури, впливає на функціональний стан хворих на РА, а саме – погіршує фізичну працездатність, незалежно від призначеної базисної терапії та активності хвороби (H. Radner, 2010).
Серед найпоширеніших коморбідних захворювань та ускладнень РА виділяють ССЗ, інфекції, хвороби ШКТ, печінки й жовчовивідних шляхів, інтерстиціальну хворобу легень, амілоїдоз, переломи різних локалізацій, метаболічні порушення та злоякісні новоутворення. Деякі з них більшою мірою впливають на фізичну і/або соціальну активність пацієнтів, інші – на призначену терапію, треті значуще підвищують ризик смерті. Наприклад, інтерстиціальна хвороба легень, ССЗ та злоякісні новоутворення більшою мірою асоційовані з летальністю, тоді як супутня депресія – із втратою працездатності. Група американських учених, ґрунтуючись на результатах аналізу Національного банку даних з ревматичних захворювань США (National Data Bank for Rheumatic Disease, NDB), вивчала вплив різних коморбідних станів на перебіг та наслідки при РА. Оціню валися такі показники: смертність, частота госпіталізацій, соціальна адаптація, інвалідизація, функціональний статус пацієнтів, витрати на лікування. Отримані дані представлено в таблиці 2, де за ступенем впливу (з 1-го по 5-те місце) розподілено найбільш значущі супутні захворювання.
Як видно з таблиці 2, найбільший вплив на перебіг та наслідки у хворих на РА мають хвороби легень, ССЗ, ураження ШКТ і печінки, цукровий діабет, переломи, депресія.
Опубліковано результати єдиного на сьогодні популяційного проспективного багатоцентрового міжнародного дослідження COMORA (COMOrbidities in Rheumatoid Arthritis), присвяченого оцінці поширеності та терапії супутніх захворювань у пацієнтів з РА в реальній клінічній практиці різних країн (17 країн з 5 континентів), за участю 3920 пацієнтів. Так, найбільш частими коморбідними станами у хворих на РА були: депресія – 15%; ураження легень – 6,6%; ССЗ – 6%; злоякісні новоутворення – 4,5%; хронічне обструктивне захворювання легень (ХОЗЛ) – 3,5%; метаболічні порушення (гіперглікемія – 3,3%, дисліпідемія – 8,3%); підвищений АТ – 11,2%. Дані цього дослідження також свідчать про поширеність коморбідних захворювань та їх факторів ризику у пацієнтів з РА.
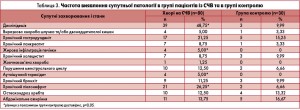
Іншим ревматичним захворюванням для оцінки й аналізу супутньої патології в нашому дослідженні був СЧВ. Супутні захворювання в неактивній фазі зареєстровано у понад половини включених у дослідження пацієнтів із СЧВ (58,75%). Частоту виявленої та зареєстрованої супутньої патології у групі хворих на СЧВ та в групі контролю представлено в таблиці 3.
Згідно з даними оцінювання загальної структури супутніх захворювань у пацієнтів з СЧВ переважала патологія сечовивідної системи (хронічний пієлонефрит – 26,25%). Значущу частку серед супутніх захворювань становила патологія травної системи (хронічний гастродуоденіт – 21,25%), метаболічні порушення, патологія щитоподібної залози без порушення функції, порушення менструального циклу. У групі контролю супутні захворювання в неактивній фазі виявлено у 10 (33,3%) осіб.
На момент включення в дослідження та за результатами опитування в анамнезі пацієнтів з СЧВ і в групі контролю серйозних інфекційних захворювань (туберкульоз, ВІЛ, вірусні гепатити), інтерстиціальної хвороби легенів, амілоїдозу та злоякісних новоутворень не виявлено. Усі пацієнти з СЧВ мали хронічний перебіг захворювання.
Таким чином, відповідно до проведеного нами статистичного аналізу частота виявлення супутніх захворювань у групі пацієнтів з СЧВ достовірно перевищувала цей показник у групі контролю за рахунок таких захворювань, як аутоімунний тиреоїдит, хронічний пієлонефрит, жирова інфільтрація печінки, порушення ліпідного обміну, які були діагностовані у значно більшої кількості хворих, ніж серед осіб групи контролю (р<0,05).
Проблема коморбідності при СЧВ завжди викликала пильний інтерес. Саме захворювання і тривале використання величезного арсеналу лікарських засобів розглядаються як фактори ризику розвитку тяжких супутніх хронічних станів.
Найбільш частими коморбідними захворюваннями при СЧВ вважають кардіоваскулярну патологію, остеопороз, інтерстиціальні ураження легень, хронічну хворобу нирок, злоякісні новоутворення, депресію. Особливе місце посідають інфекційні ускладнення, оскільки вони часто визначають не тільки тяжкість стану хворого, а й прогноз, аж до летального наслідку. За останні десятиліття 5-річна виживаність хворих на СЧВ досягла 95%, проте досі можливий розвиток фатальних ситуацій. Рання летальність (у перші кілька років розвитку захворювання), як правило, пов’язана з активністю СЧВ та інфекційними ускладненнями, а пізня летальність переважно зумовлена розвитком серцево-судинної патології та інфекціями. Саме тому актуальними завданнями сучасної ревматології є профілактика, виявлення та корекція супутніх станів, що чітко відображено в рекомендаціях EULAR (Європейська ліга проти ревматизму) 2010 року з моніторингу хворих на СЧВ.
Стосовно інших ревматичних захворювань наведемо дані літератури щодо коморбідності при остеоартрозі (ОА), подагрі та псоріатичному артриті.
ОА належить до захворювань з високим рівнем коморбідності (U.T. Kadam et al., 2004; R. Caporali еt al., 2005), причому встановлено, що пацієнти з ОА мають значно вищий ризик розвитку коморбідних станів, ніж особи, що на нього не страждають. Як правило, у пацієнта з ОА одночасно спостерігаються 5-6 захворювань (U.T. Kadam et al., 2004; S.E. Gabriel, 1999).
У наукових дослідженнях італійських учених було визначено клінічні прояви супутніх захворювань при ОА. Усього було обстежено 25 589 пацієнтів, з них 69% жінок і 31% чоловіків. Найбільш частими супутніми патологіями при ОА були АГ (53%), ожиріння (22%), остеопороз (21%), цукровий діабет 2 типу (15%) і ХОЗЛ (13%).
Клінічний досвід і дані численних публікацій свідчать про те, що ОА часто поєднується з іншими скелетно-м’язовими захворюваннями (у тому числі з остеопорозом) і такою соматичною патологією: АГ (понад 60% пацієнтів), ішемічною хворобою серця, серцевою недостатністю, ожирінням, діабетом, ХОЗЛ і захворюваннями ШКТ. Серед лабораторних показників заслуговують на увагу підвищений рівень холестерину (у понад 30% випадків) в крові і порушення толерантності до глюкози.
Згідно з результатами дослідження, проведеного у 2005 р. R. Caporali і співавт., у 52% пацієнтів з ОА виявили АГ, у 21% – остеопороз, у 15% – цукровий діабет 2 типу, у 12% – ХОЗЛ, у 9% – ішемічну хворобу серця, у 6% – пептичну виразку.
В іншому дослідженні, проведеному британськими вченими, під час аналізу частоти розвитку супутніх захворювань у 11 375 хворих з ОА порівняно з 11 780 пацієнтами без зазначеної патології встановлено підвищення частоти розвитку таких захворювань на тлі остеоартрозу: ожиріння – у 2,25 раза, гастриту – в 1,98 раза, флебіту – в 1,8 раза, грижі діафрагми – в 1,8 раза, ішемічної хвороби серця – в 1,73 раза, дивертикуліту кишечнику – в 1,63 раза.
Подагра часто супроводжується коморбідними захворюваннями, які можуть впливати на її перебіг і прогноз. В останні роки почали з’являтися наукові роботи, які свідчать про те, що подагра може бути фактором ризику розвитку інших захворювань, які можуть зумовлювати скорочення тривалості життя пацієнтів, однак ці дослідження нечисленні, і зазначене питання потребує додаткового вивчення.
Найбільш частими коморбідними станами при подагрі є ожиріння, цукровий діабет, ішемічна хвороба серця, АГ, хронічна ниркова недостатність, отруєння свинцем.
Псоріатичний артрит розвивається приблизно у третини хворих на псоріаз. Поширеність псоріазу в популяції становить від 2 до 8%, а псоріатичного артриту у хворих на псоріаз – від 13,5 до 47,5% (А.В. Янишева, В.В. Бадокін, 2008; В.А. Молочков, 2007). Найчастішими коморбідними станами при псоріазі є: псоріатичний артрит, ожиріння, метаболічний синдром, серцево-судинні захворювання, депресивні стани (Mrowietz). За даними деяких досліджень, частота коморбідності при псоріазі може досягати високих рівнів: 27,5% – псоріатичного артриту, 21,1% – АГ, 18,4% – гіперліпідемії і 15,3%– депресії (Wu et al.).
Висновки
За результатами нашого дослідження, поліморбідність спостерігається у понад половини пацієнтів з РА і хворих на СЧВ. Порівняно з групою контролю у групі пацієнтів з РА поширеність поліморбідних станів достовірно перевищує частоту супутніх захворювань (р<0,05): ССЗ (ішемічна хвороба серця – 9,5%, АГ – 37,3%), патології ГБС (жирова інфільтрація печінки – 5,0%, холестероз жовчного міхура – 39,2%, хронічний холецистит – 47,4%, жовчнокам’яна хвороба – 8,3%), метаболічних порушень (дисліпідемія – 60,3%), аутоімунного тиреоїдиту – 27,7%, захворювань верхніх відділів ШКТ (виразкова хвороба шлунка та/або дванадцятипалої кишки – 4,76%).
У групі хворих на СЧВ частота поліморбідних станів також достовірно перевищує частоту супутніх захворювань порівняно згрупою контролю (р<0,05): патології сечовивідної системи (хронічний пієлонефрит – 26,25%), патології ГБС (жирова інфільтрація печінки – 5,00%), метаболічних порушень (дисліпідемія – 48,75%), аутоімунного тиреоїдиту – 5,00%.
З огляду на результати проведеного дослідження виникає питання про те, як покращити цю ситуацію. Важливість вивчення питання поліморбідності у пацієнтів з ревматичними захворюваннями не лише зумовлена її значним впливом на медичні аспекти оцінки стану пацієнта, такі як підвищення показника непереносимості медикаментозної терапії, а й є соціальною та економічною проблемою. Йдеться про зниження якості і зменшення тривалості життя, зростання вартості лікування для пацієнтів.
На нашу думку, для вирішення проблеми поліморбідності необхідним є здійснення таких кроків.
- Проведення профілактики основних хронічних неінфекційних захворювань.
- Координація надання високотехнологічної і спеціалізованої медичної допомоги.
- Надання медичної допомоги, зосередженої на пацієнті, а саме проведення персоніфікації стандартних рекомендацій, у тому числі з урахуванням поліморбідності, надання допомоги пацієнту у прийнятті рішень стосовно стану власного здоров’я.
Постає логічне запитання: хто може надавати таку допомогу?
На нашу думку – безумовно, сімейний лікар.
Проаналізувавши отримані результати, ми сформулювали такі рекомендації щодо ведення ревматологічних пацієнтів із поліморбідністю.
- Розглядати кожного пацієнта з ревматичним захворюванням як такого, що має підвищений ризик розвитку ССЗ та їх ускладнень, ураження ГБС, остеопорозу та його ускладнень, метаболічних порушень тощо.
- Проводити моніторинг основних факторів ризику розвитку ССЗ, ураження ГБС, шлунка, метаболічних порушень та застосовувати програми корекції виявлених факторів, незалежно від віку і статі хворих.
- Мотивувати пацієнтів дотримуватися здорового способу життя та комплаєнсу щодо лікування ревматичного захворювання, призначеного ревматологом, для досягнення контролю запального процесу і тривалої клініко-лабораторної ремісії.
- Здійснювати моніторинг лабораторних та клінічних показників, даних інструментальних обстежень (фіброезофагогастродуоденоскопії, УЗД) для своєчасного виявлення і корекції небажаних явищ, розвиток яких можливий при лікуванні ревматичних захворювань.
- Регулярно проводити дослідження ліпідного обміну з обов’язковим визначенням фракцій холестерину (загального холестерину, холестерину ліпопротеїнів низької та високої щільності), тригліцеридів.
- Виконувати УЗД органів черевної порожнини для виключення таких уражень, як жирова інфільтрація печінки, холестероз жовчного міхура.
- За показаннями рекомендовано проводити УЗД сонних артерій та визначення гомілково-плечового індексу.
- На підставі результатів обстежень у разі необхідності рекомендовано призначення статинів (за наявності дісліпідемії), есенціальних фосфоліпідів (за наявності жирової інфільтрації печінки, холестерозу жовчного міхура).
Під час ведення пацієнтів з ревматичними захворюваннями в клінічній практиці необхідно своєчасно виявляти поліморбідні стани та при складанні плану лікування й моніторингу враховувати їх наявність, оскільки супутня патологія суттєво погіршує прогноз основного захворювання, впливає на ефективність та переносимість базисної терапії.
Сьогодні в арсеналі лікаря наявні сучасні високоефективні засоби, які дозволяють на тривалий період стабілізувати стан хворого, попередити розвиток ускладнень навіть за наявності поліморбідності. Завданнялікаря полягає в тому, щоб у кожному конкретному випадку підібрати найбільш раціональну комбінацію лікарських засобів, режим їх прийому і переконати хворого в необхідності дотримання всіх рекомендацій.
Ведення пацієнтів з ревматичними захворюваннями вимагає міждисциплінарного підходу та взаємодії між лікарями різних спеціальностей, тому сімейному лікарю під час лікування таких пацієнтів необхідно здійснювати оцінку супутніх захворювань у співпраці з ревматологом та іншими спеціалістами, що спостерігають хворого.
Перспективи подальших досліджень. Вивчення поліморбідності та коморбідності в ревматології з точки зору міждисциплінарної взаємодії дозволить оптимізувати витрати ревматологічної служби в короткостроковій і довгостроковій перспективі та поліпшити якість надання медичної допомоги населенню, як з позиції хворого, так і з позиції держави. Розробка комплексних міждисциплінарних програм із включенням стандартів лікування та клінічних рекомендацій для продовження спостереження за поліморбідними хворими в системі реальної клінічної практики дозволить оптимізувати і розширити взаємодію між сімейними лікарями та ревматологами.
Такий підхід забезпечить для пацієнтів із хронічними ревматологічними захворюваннями можливість у повному обсязі користуватися всіма доказовими досягненнями сучасної наукової та практичної медицини.
Список літератури знаходиться в редакції.