22 грудня, 2015
Контроль артериальной гипертензии у больных с тревожно-депрессивными расстройствами
22-23 октября в г. Киеве состоялась научно-практическая конференция «Сімейна медицина – фундамент охорони здоров'я». В рамках мероприятия были рассмотрены вопросы организации работы семейного врача, а также проблемы диагностики и лечения инфекционных и неинфекционных заболеваний.
 Одним из наиболее распространенных заболеваний в Украине сегодня является артериальная гипертензия (АГ).
Одним из наиболее распространенных заболеваний в Украине сегодня является артериальная гипертензия (АГ).
О возможностях улучшения ее контроля рассказала профессор кафедры семейной медицины факультета последипломного образования Львовского национального медицинского университета им. Данила Галицкого, доктор медицинских наук Татьяна Николаевна Соломенчук.
– Рекомендации по ведению пациентов с АГ регулярно обновляются. В 2012 г. был опубликован унифицированный клинический протокол первичной, экстренной и вторичной (специализированной) медицинской помощи «Артериальная гипертензия» (приказ МЗ Украины от 24.05.2012 р. № 384), в 2013 г. – обновлены рекомендации Европейского общества гипертензии (ESH) и Европейского общества кардиологов (ESC). К сожалению, несмотря на большое разнообразие лекарственных препаратов для контроля артериального давления (АД), достаточно большой процент больных не достигают целевых уровней АД на фоне проводимого лечения, что обусловливает необходимость совершенствования диагностических и лечебных подходов.
АГ – заболевание, которое вносит основной вклад в повышение уровня смертности в европейской популяции. В Украине зарегистрировано более 12 млн больных АГ, что составляет 32,2% населения страны. При этом 2/3 украинских пациентов имеют высокий или очень высокий риск сердечно-сосудистых событий (в том числе на момент выявления АГ): у 64% определяется т. н. гипертензивное сердце, у 47% – ишемическая болезнь сердца (ИБС), у 20% – АГ высокой степени (АД >180/110 мм рт. ст.), 18% имеют сопутствующую цереброваскулярную патологию или инсульт в анамнезе. Более чем у половины больных в Украине обнаруживается і3 факторов сердечно-сосудистого риска (ССР).
Высокий ССР отмечается у пациентов:
- с сопутствующими заболеваниями (ИБС, сахарным диабетом – СД и т. д.);
- с поражением как минимум одного органа-мишени;
- при наличии ≥3 факторов риска (ожирение, дислипидемия, курение и т. д.).
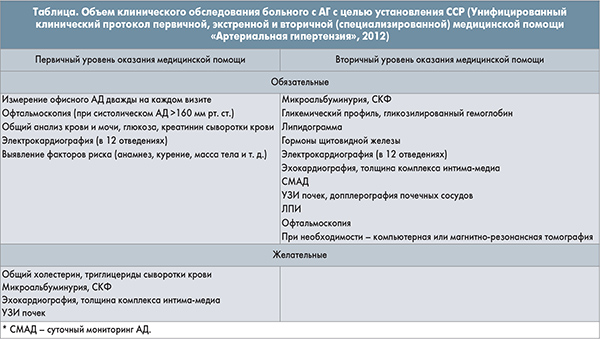
Согласно последним европейским рекомендациям асимптомное поражение органов-мишеней считается важнейшим ранним маркером высокого ССР и требует активного выявления (ESC, 2013). Необходимо понимать, что главный орган-мишень при АГ – артериальное русло. В основе повреждения артерий при АГ лежит механический стресс (высокое АД), нейрогуморальное влияние (ангиотензин II, катехоламины), а также атерогенная дислипидемия. Именно состояние артериального русла определяет выраженность поражения других органов-мишеней. К маркерам раннего поражения артерий относятся: электрокардиографический индекс Соколова-Лайона, эхокардиографический индекс массы миокарда, пульсовое АД, толщина комплекса интима-медиа, скорость пульсовой волны, лодыжечно-плечевой индекс (ЛПИ), микроальбуминурия, скорость клубочковой фильтрации – СКФ (таблица).
Состояние разных отделов артериального русла можно оценить с помощью соответствующих критериев. Маркером поражения эндотелия (микроциркуляторного русла) служит микроальбуминурия – экскреция альбуминов с мочой 30-300 мг/сут, а также соотношение альбумин/креатинин в разовой порции мочи ≥22 мг/г у мужчин и ≥31 мг/г у женщин. На вовлечение в патологический процесс артерий мышечно-эластического типа (коронарных, сонных, церебральных) указывает утолщение комплекса интима-медиа >0,9 мм или наличие атеросклеротической бляшки в стенке сосуда. Поражение крупных артерий (аорты) сопровождается увеличением скорости пульсовой волны в каротидно-феморальном сегменте >12 м/с, что отражает ригидность артериальной стенки. Об изменениях периферических артерий косвенно позволяет судить ЛПИ, который в норме составляет 0,9-1,42. Для вычисления этого индекса не требуется дополнительного оборудования, его можно определить в рутинной амбулаторной практике (уровень систолического АД, измеренного на лодыжке, необходимо разделить на показатель систолического АД, измеренного на плече). В норме АД на лодыжке несколько выше, чем на плече; при атеросклеротическом поражении периферических артерий это соотношение изменяется.
АГ является одной из ведущих причин снижения функции почек и развития хронической почечной недостаточности. Следует особо подчеркнуть, что повышение креатинина в сыворотке крови отмечается при снижении СКФ на 50% от нормы. В связи с этим расчет СКФ по формуле Кокрофта-Голта является обязательным даже при нормальных уровнях креатинина сыворотки крови.
Критериями хронической болезни почек у больных с АГ служат:
- снижение СКФ <60 мл/мин/1,73 м2 в течение ≥3 мес (при наличии или без поражения почек);
- поражение почек (при наличии или без снижения СКФ) в течение ≥3 мес, которое проявляется:
– альбуминурией или протеинурией;
– гематурией (после исключения урологических причин);
– нарушением структуры почек по данным визуализационных методов.
Согласно результатам масштабного исследования NHANES 1999-2000 гг., в США только треть пациентов, получающих терапию по поводу АГ, достигают целевого уровня АД. В 2011 г. в странах Восточной Европы было проведено аналогичное наблюдение (Blood pressure control and cardiovascular risk profile in hypertensive patients from Central and Eastern European countries, BP-CARE study). Согласно его результатам, в Украине 83,5% пациентов с АГ, получающих антигипертензивную терапию, не достигают целевых уровней АД. Так, средний уровень АД у большинства больных составил 155/93 мм рт. ст. (это худший показатель среди европейских стран).
Целевые уровни АД (ESC, 2013):
- <140/90 мм рт. ст. – для пациентов с низким и умеренным ССР, ИБС, инсультом или транзиторной ишемической атакой в анамнезе, хронической болезнью почек;
- <140/80-85 мм рт. ст. – при наличии СД;
- <130/80 мм рт. ст. – для лиц с хронической болезнью почек, микроальбуминурией или протеинурией;
- <140-150 мм рт. ст. – для пациентов пожилого возраста (старше 80 лет); не допускать повышения АД ≥160 мм рт. ст.
Среди причин неадекватного контроля АД можно выделить факторы, связанные с деятельностью врача и образом жизни пациента, а также индивидуальные особенности течения АГ. Врачи нередко демонстрируют излишнюю консервативность, которая ограничивает рациональный выбор антигипертензивного средства, а также незнание современных рекомендаций или нежелание им следовать. В то же время сами пациенты часто игнорируют назначения врача, недостаточно информированы о необходимости и принципах лечения АГ. Следует обращать внимание и на причины, связанные с возможными дополнительными факторами риска, сопутствующей патологией, гетерогенностью патогенетических механизмов повышения АД. Так, ожирение, метаболический синдром (в том числе и менопаузальный), тревожные и депрессивные расстройства могут повышать активность симпатоадреналовой системы, что сопровождается положительными хроно-, инотропным эффектами, вазоконстрикцией, задержкой натрия и воды и клинически проявляется тахикардией и повышением АД. Характерны также холерические реакции, нарушения сна с частыми пробуждениями, патологическая утомляемость, снижение толерантности к холоду (зябкость).
Известно, что депрессия является вторым по значимости фактором риска смерти больных с АГ и ИБС. Тревожно-депрессивные расстройства (ТДР) значительно ухудшают прогноз и увеличивают риск сердечно-сосудистых событий в 1,5-2 раза. При этом отмечается «дозозависимый» эффект – чем интенсивнее ТДР, тем выше вероятность сердечно-сосудистых событий, в том числе фатальных. По данным исследования INTERHEART (2004), общий ССР у больного с ТДР равен таковому у курящего пациента с СД при равной степени АГ.
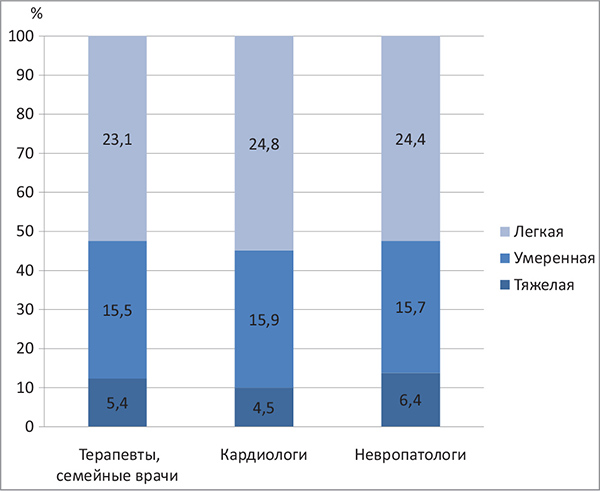
Приблизительно половина лиц, которые обращаются к врачам общего профиля, имеют проявления тревоги и депрессии (рисунок). Среди больных с АГ признаки ТДР отмечаются у >60% лиц, среди пациентов с ИБС – у 64-65%.
Скрининговым методом выявления ТДР в широкой врачебной практике является госпитальная шкала тревоги и депрессии (HADS), которую удобно применять в повседневной амбулаторной работе.
Для лечения ТДР используют такие группы препаратов:
- антидепрессанты:
– сертралин;
– циталопрам;
– эсциталопрам;
– флуоксетин;
- анксиолитики:
– бензодиазепиновые (феназепам, диазепам);
– небензодиазепиновые (гидроксизин, афобазол, этифоксин);
– малые нейролептики (алимемазин, хлорпротиксен).
В терапии умеренных депрессивных проявлений рационально применять комбинированные растительные средства, содержащие экстракты валерианы, пустырника, боярышника. Так, средства на основе валерианы оказывают противотревожный, мягкий снотворный и антигипертензивный эффекты за счет снижения активности симпатоадреналовой системы. Пустырник проявляет седативное действие на нервную и сердечно-сосудистую системы, обладает мягким диуретическим и антигипертензивным эффектом. Боярышник традиционно считается одним из лучших фитокардиотоников, оказывающих положительное влияние на функцию сердца и сосудов: он обеспечивает антигипертензивный, гипохолестеринемический, кардиопротекторный эффекты, способствует расширению периферических и коронарных артерий.
Учитывая положительное влияние фитопрепаратов на состояние сердечно-сосудистой и нервной систем, на клинической базе нашей кафедры было проведено исследование с целью оценить эффективность фитотерапии в улучшении контроля заболевания у больных АГ с умеренными проявлениями тревоги и депрессии. В него были включены 62 больных в возрасте 45-69 лет (в среднем 62±6 лет) с АГ 1-2 степени, I-II стадии, которые получали антигипертензивную терапию блокаторами ренин-ангиотензин-альдостероновой системы и диуретиками на протяжении не менее 8 нед, а также имели умеренные проявления тревоги и депрессии (8-11 баллов по шкале HADS). Помимо анкетирования по шкале HADS, в начале и через 12 нед лечения всем больным проводили СМАД.
Участников исследования разделили на 2 группы: 1-ю группу составили пациенты, получавшие стандартную антигипертензивную терапию, во 2-й группе в дополнение к стандартному антигипертензивному лечению назначали комбинированный фитопрепарат Седафитон (содержащий экстракт валерианы – 50 мг, боярышника – 30 мг, пустырника – 30 мг).
Исходные показатели СМАД свидетельствовали о неполном контроле АД у всех больных. Кроме того, отмечался преимущественно патологический суточный профиль АД, который проявлялся в недостаточном снижении АД в ночное время. Этот феномен связан, по всей вероятности, с активацией симпатоадреналовой системы на фоне ТДР. У большинства больных отмечалась высокая вариабельность АД в течение суток.
Через 12 нед терапии в группе пациентов, получавших Седафитон, симптомы тревоги и депрессии снизились на 27,6 и 20,1% соответственно, нормализовался сон. Кроме того, в группе комбинированного лечения улучшился контроль АД – достигалось дополнительное снижение АД в среднем на 3 мм рт. ст., отмечалось улучшение суточного профиля АД (наблюдалось ночное снижение АД на ≥10% от дневного), уменьшалась вариабельность систолического и диастолического АД на 17-19% в течение суток.
Таким образом, с целью максимального снижения ССР при АГ следует активно выявлять все бессимптомные маркеры поражения артериального русла и отягощающие состояния. Наличие тревоги и депрессии может служить дополнительным фактором риска сердечно-сосудистых событий и ухудшать контроль АГ: у больных с ТДР регистрируются более высокие показатели АГ и индекса времени, чрезмерная вариабельность АД, диспропорциональность суточного ритма с недостаточным ночным снижением АД.
Фитотерапевтические лекарственные средства (в частности, Седафитон) оказывают мягкий противотревожный, седативный и снотворный эффекты.
В проведенном исследовании Седафитон достоверно снижал проявления тревоги и депрессии (на 28 и 20% по шкале HADS), способствовал улучшению контроля суточного, дневного и ночного АД, коррекции циркадного ритма и вариабельности АД.
Подготовила Мария Маковецкая