29 липня, 2020
Сучасні аспекти лікування та діагностики алергічних захворювань у дітей
З року в рік кількість людей з алергічними захворюваннями невпинно зростає. Багатогранність клінічних проявів, схожість симптомів з іншими станами та різноманітні патогенетичні механізми розвитку алергії можуть спричиняти труднощі в її діагностиці та лікуванні. Тому ця тема завжди є актуальною. 14 травня 2020 р. за підтримки Асоціації алергологів України та Міністерства охорони здоров’я України відбулася Всеукраїнська онлайн-конференція «Актуальні питання виявлення і лікування алергічних захворювань.
Участь у конференції взяли близько 5,5 тис. лікарів із різних куточків нашої країни. Алергологи, пульмонологи, дерматологи, оториноларингологи, терапевти, педіатри та сімейні лікарі мали змогу прослухати цікаві та актуальні лекції про сучасну діагностику та лікування алергічних захворювань. Доповідачами були провідні фахівці цієї галузі в Україні. Захід проходив у межах програми безперервної післядипломної медичної освіти.
 Головний науковий співробітник відділення захворювань органів дихання та респіраторних алергозів у дітей ДУ «Інститут педіатрії, акушерства і гінекології імені академіка О.М. Лук’янової НАМН України», президент Асоціації дитячих алергологів України, доктор медичних наук Тетяна Рудольфівна Уманець представила доповідь на тему «Шкірні прояви алергопатології у дітей: місце антигістамінних препаратів у їх лікуванні».
Головний науковий співробітник відділення захворювань органів дихання та респіраторних алергозів у дітей ДУ «Інститут педіатрії, акушерства і гінекології імені академіка О.М. Лук’янової НАМН України», президент Асоціації дитячих алергологів України, доктор медичних наук Тетяна Рудольфівна Уманець представила доповідь на тему «Шкірні прояви алергопатології у дітей: місце антигістамінних препаратів у їх лікуванні».
– Шкіра – один із головних захисних бар’єрів організму, вона становить близько 16% усієї маси тіла і складається з трьох шарів: епідермісу, дерми та підшкірної клітковини. Шкіру слід розглядати як імунний орган, що містить дендритні та вроджені лімфоїдні клітини, клітини Лангерганса, макрофаги, тканинні базофіли та кератиноцити, які можуть брати участь у механізмі розвитку алергії. Шкірні прояви характерні для I та IV типів алергічних реакцій за класифікацією Кумбса і Джелла. I тип, також відомий як реагиновий, або негайний, пов’язаний із утворенням IgE антитіл; IV – клітинно-опосередкований, або сповільнений тип, основою якого є утворення сенсибілізованих лімфоцитів (Т-ефекторів). При взаємодії алергену з фіксованими на опасистих клітинах та базофілах IgE відбувається їх дегрануляція з виділенням великої кількості медіаторів запалення, які спричиняють появу ранніх симптомів. Ці прояви починаються через декілька секунд після контакту з алергеном і тривають близько 1 години. В основі клітинно-опосередкованої реакції лежить взаємодія сенсибілізованого лімфоцита зі специфічним алергеном, що призводить до вивільнення цитокінів, які діють через різноманітні клітини імунної системи: макрофаги, еозинофіли, Т-клітини, нейтрофіли. Цей процес проявляється пізніми та хронічними реакціями: контактним і атопічним дерматитом, екзантемами тощо.
Усі шкірні прояви алергії умовно можна поділити на три групи. До першої належить кропив’янка, яка може бути ізольованою чи поєднаною з ангіонабряком. Центральним елементом при цьому є пухир, оточений гіперемією, що чітко відмежована. Висип при цьому може бути генералізованим чи розсіяним. Характерною ознакою алергічної кропив’янки є те, що пухир, як правило, зберігається до 24 годин. Алергічна кропив’янка також розглядається як один із перших проявів анафілаксії.
Друга група – екзантеми, первинним елементом яких є червоні макули чи папули, що можуть зливатися та мати генералізований чи розсіяний характер. Для цих висипань характерна симетричність. Таких пацієнтів необхідно спостерігати протягом 48 годин: поява інших елементів висипу може свідчити про розвиток тяжкої реакції гіперчутливості.
До третьої групи належать власне дерматити. Для них характерні гетерогенні прояви: тверді червоні папули та макули, бляшки тощо. При цьому наявна розмитість меж патологічних шкірних елементів. Також характерним є епітеліальне пошкодження і відшарування (кірочки та екскоріації), сухість шкіри. Дерматити поділяють на екземи (атопічну і неатопічну) та контактні дерматити, які можуть мати алергічний та неалергічний характер. Основною ознакою шкірних проявів алергічної природи, яка відрізняє їх від інших схожих симптомів, є виражений свербіж.
У патогенезі алергії ключову роль відіграє гістамін. Тому антигістамінні препарати (АГП) володіють широким спектром показань до застосування при цій патології, включаючи шкірні прояви. Використання цих засобів при кропив’янці, алергічному дерматиті та анафілаксії має потужну доказову базу.
Дія АГП пов’язана з рецепторзалежними та рецепторнезалежними механізмами. Н1-рецептори є G-протеїновими рецепторами з двома ізоформами (активна та неактивна конформація). АГП безпосередньо не блокують гістамінові рецептори, а є їх інверсними агоністами: АГП стабілізують неактивну ізоформу гістамінового Н1-рецептора, після чого пригнічують транскрипцію факторів NF-kB I GATA3 із подальшою регуляцією прозапальних цитокінів та молекул адгезії. У цих препаратів є також рецепторнезалежні протизапальні ефекти, пов’язані з пригніченням процесів активації запальних клітин, зменшенням утворення супероксидних радикалів, цистеїнових лейкотрієнів та інших медіаторів.
АГП довели свою ефективність при лікуванні атопічного дерматиту, який супроводжується вираженим свербежем. Особливу цінність у таких випадках мають препарати I покоління – саме завдяки своїй седативній дії. Вони також можуть короткостроково застосовуватися як допоміжні засоби при загостренні алергічного дерматиту.
АГП II покоління є першою лінією терапії хронічної кропив’янки. Алгоритм лікування такий: спершу призначають антагоністи Н1-гістамінових рецепторів II покоління, при відсутності ефекту протягом 2-4 тижнів або раніше (у випадку наявності непереносимих симптомів) слід підвищити дозу препаратів у 4 рази. За неефективності цієї схеми до АГП додають омалізумаб, а в крайніх випадках – циклоспорин.
Серед АГП нового покоління найчастіше використовують левоцетиризин – активний стабільний L-енантіомер цетиризину. Фармакологічна дія зумовлена блокуванням Н1-гістамінових рецепторів. Він впливає на гістамінзалежну стадію розвитку алергічної реакції, зменшує міграцію еозинофілів, судинну проникність, обмежує вивільнення медіаторів запалення, запобігає розвитку та полегшує перебіг алергічних реакцій, чинить антиексудативну, протисвербіжну, протизапальну дію, майже не виявляє антихолінергічного та антисеротонінового ефектів. При цьому левоцетиризин володіє вдвічі більшою афінністю до Н1-рецепторів порівняно з цетиризином. а тривалість його дії становить більше 24 годин. Левоцетиризин не взаємодіє з іншими лікарськими засобами чи продуктами, має високий профіль безпеки у пацієнтів при тривалому використанні, навіть протягом 12 місяців. Він також ефективний у лікуванні пацієнтів із кропив’янкою та починає діяти вже через 12 хвилин після прийому. Збільшення дози левоцетиризину до 4 разів може зменшити симптоми хронічної кропив’янки при однаково високій безпечності у 75% пацієнтів із цією патологією, яка важко піддається лікуванню.
У багатоцентровому рандомізованому подвійному сліпому дослідженні за участю 886 пацієнтів із хронічною ідіопатичною кропив’янкою терапія левоцетиризином показала кращу ефективність щодо усунення свербежу порівняно з дезлоратадином: після першого тижня лікування ступінь вираженості свербежу в групах дезлоратадину та левоцетиризину склав 1,18 та 1,02 відповідно (Р<0,001), а частка пацієнтів, які оцінили інтенсивність свербежу як «відсутній» чи «легкий», склала 47 та 56% в обох групах відповідно. У групі левоцетиризину про покращення якості життя на тлі проведеного лікування повідомили більше пацієнтів, ніж у групі дезлоратадину (рис.; P.C. Potter et al., 2009).
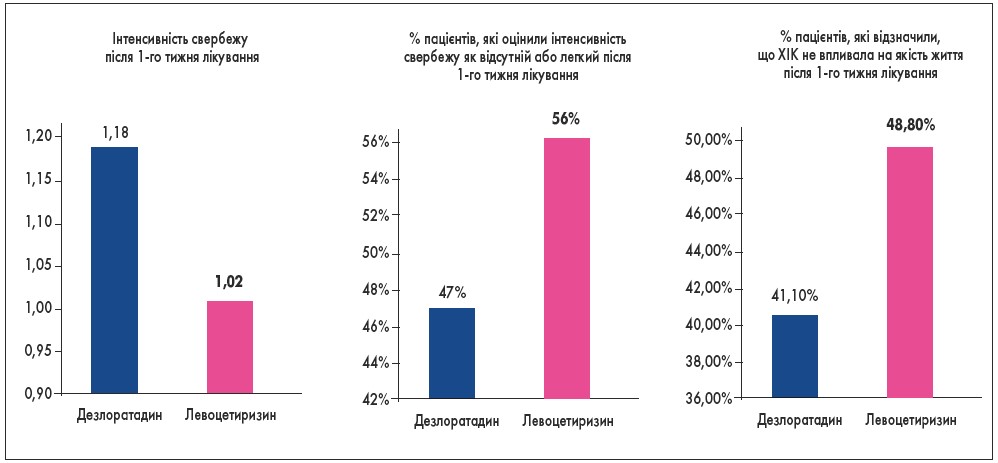 Рис. Ефективність левоцетиризину в лікуванні пацієнтів із хронічною ідіопатичною кропив’янкою (ХІК)
Рис. Ефективність левоцетиризину в лікуванні пацієнтів із хронічною ідіопатичною кропив’янкою (ХІК)
На ринку України левоцетиризин представлений кількома препаратами, одним із яких є Алерзин. Алерзин має дві форми випуску – пероральні краплі (є зручними для дітей молодшого віку) та таблетки. Алерзин у формі крапель для дітей не містить барвників та ароматизаторів, що можуть додатково потенціювати розвиток алергічних реакцій, а також безпечний при тривалому використанні.
Таким чином, шкірні прояви алергопатології у дітей можуть бути надзвичайно різними та маскуватися під безліч інших патологічних станів, при яких з’являється висип на шкірі. Проте характерною для них особливістю є зв’язок клінічних проявів захворювання та контакту пацієнта з алергеном, а також свербіж, який часто може супроводжувати ці захворювання. Найбільшу ефективність та доказову базу у лікуванні алергії мають АГП, серед яких особливе місце посідають активні форми препаратів ІІ покоління, що не потребують перетворення в організмі та мають кращий профіль безпечності. До них належить і Алерзин, який можна використовувати у дітей раннього віку і який є безпечним при тривалому застосуванні.
 Завідувачка кафедри педіатрії № 2 Львівського національного медичного університету імені Данила Галицького, доктор медичних наук, професор Леся Василівна Беш представила доповідь на тему «Харчова алергія у дітей: аналіз діагностичних і тактичних помилок».
Завідувачка кафедри педіатрії № 2 Львівського національного медичного університету імені Данила Галицького, доктор медичних наук, професор Леся Василівна Беш представила доповідь на тему «Харчова алергія у дітей: аналіз діагностичних і тактичних помилок».
– Харчова алергія (ХА) – це захворювання, при діагностиці якого часто виникають труднощі через різноманітність та неспецифічність клінічних проявів. Патологію слід відрізняти від інших варіантів харчової непереносимості (гіперчутливість), які мають відмінні від ХА патофізіологічні механізми та потребують іншої тактики лікування. Протягом останніх років тактика первинної профілактики алергічних захворювань через зміни в дієті була переглянута. Зокрема, згідно з новими рекомендаціями, високоалергенні продукти харчування можна вводити в період від 4 до 6 місяців життя дитини, а от пізнє їх використання підвищує ризик виникнення ХА. Варто зауважити, що чіткий зв’язок між вживанням продуктів харчування і появою симптомів (висипу на шкірі, діареї, блювання тощо) не є підставою для встановлення діагнозу ХА. Цю патологію непросто відрізнити від інших варіантів харчової гіперреактивності, що зумовлює багато діагностичних помилок, адже від цього залежить тактика подальшого лікування пацієнта.
В основі харчової гіперчутливості лежать імунні та неімунні механізми. До імунних належать IgЕ-залежні (анафілаксія, гостра кропив’янка, оральний алергічний синдром), IgЕ-незалежні – клітинні (целіакія) та змішаного типу (еозинофільний гастрит і ентероколіт, атопічний дерматит) реакції. Неімунні механізми властиві для неалергічної гіперчутливості (харчового несприйняття). До них належать метаболічні, фармакологічні, токсичні та ідіопатичні некласифіковані реакції. Через таку варіабельність проявів та патофізіологічних каскадів розвитку лікарі часто неправильно встановлюють діагноз і допускають гіпердіагностику ХА.
Основою діагностики ХА є клінічні методи (опитування, огляд, оцінка фізичного розвитку, елімінаційна дієта, провокаційні харчові тести) та параклінічні (прик-тести з харчовими алергенами, визначення специфічних IgЕ, молекулярна алергодіагностика).
У 5-90% випадків ХА проявляється шкірними симптомами, до яких належать атопічний дерматит, ангіоневротичний набряк, кропив’янка. За різними даними, гастроінтестинальні прояви спостерігаються у 32-60% пацієнтів (зригування, блювання, діарея, запори), а респіраторні – у 20-30% (алергічний риніт, кашель, бронхообструктивний синдром). При цьому надзвичайно важливим є не просто розпізнати патологію, а й знайти тригер, який став причиною її виникнення.
Діагностику ХА можна поділити на декілька етапів. І етап – це збір анамнезу, початок ведення харчового щоденника та проведення елімінаційно-провокаційних тестів. ІІ етап – визначення рівнів специфічних IgЕ у реакціях з екстрактами алергенів. При цьому виконують дослідження in vitro алергенспецифічних IgЕ та/або шкірні прик-тести. Проте останній метод має певні обмеження за віком. ІІІ етап – молекулярна алергодіагностика (імуно-CAP, ISAC, ALEX), її потребують близько 10% пацієнтів. Вона необхідна для диференційної діагностики справжньої та перехресної сенсибілізації, при виборі пацієнтів для проведення індукції пероральної толерантності, для алергенспецифічної імунотерапії та оцінки її ефективності. Також показанням до проведення молекулярної алергодіагностики є анафілаксія в анамнезі та прогнозована полісенсибілізація. Варто зауважити, що необхідність використання цього методу діагностики повинен визначати лише лікар-алерголог чи імунолог.
Для вибору правильної тактики лікування пацієнта широко застосовуються оральні провокаційні проби (ОПП) – діагностичні тести, основною метою яких є досягнення безпечного розширення дієти або обґрунтування уникнення певного алергену. ОПП обов’язково використовуються спеціальної лікувальної стратегії – індукції оральної толерантності до певного продукту. Важливо, що цей метод лікування може бути використаний лише висококваліфікованими фахівцями в сім’ях з високою комплаєнтністю, члени якої будуть ретельно виконувати всі лікарські настанови.
Одним з основних методів лікування ХА є фармакотерапія із застосуванням місцевих та системних засобів. Для системного лікування використовуються АГП, кортикостероїди, цитостатики та пробіотики. Також вивчається можливість застосування вітаміну D, ферментних препаратів, ентеросорбентів, але ці засоби поки не мають серйозної доказової бази. Найчастіше використовуються АГП. Продовжують використвуватися у педіатричній практиці АГП І покоління, які можна вводити парентерально в екстремальних ситуаціях. Вони показані для застосування у дітей із загостренням атопічного дерматиту через те, що мають седативний ефект і зменшують свербіж. Для лікування кропив’янки, проявів алергічного риніту на тлі ХА перевагу треба надавати активним метаболітам АГП ІІ покоління. Проте поширення набувають активні форми препаратів ІІ покоління. Серед них особливе місце посідає левоцетиризин (Алерзин). Завдяки селективній дії на Н1-гістамінові рецептори препарат дає змогу запобігти, зменшити й усунути практично всі прояви ХА. Важливо, що його можна застосовувати як для лікування гострих станів, так і для терапії хронічної алергії. Засіб показав свою безпечність при тривалому використанні. Доведена можливість безпечного збільшення дози препарату за потреби до чотирикратної (лікування хронічної кропив’янки).
Терапія ХА має бути комплексною та включати як елімінацію провокувального фактора, так і фармакологічні методи лікування. Найкраще свою ефективність у лікуванні ХА проявили АГП, зокрема активні метаболіти, серед яких особливе місце посідає Алерзин, що може використовуватися у краплях або таблетках.
Алергія – це полісимптомна патологія, яку відносно легко розпізнати у гострих випадках та значно важче у разі хронічного перебігу. Варіанти симптомів алергії коливаються від доволі специфічних до зовсім незвичних. З цим пов’язана висока частота хибних діагнозів, тому лікарі повинні бути насторожі, своєчасно запідозрити алергію та визначити подальшу терапевтичну тактику. У випадку підтвердження алергії сучасні лікарські засоби (наприкад, Алерзин) дають можливість ефективно контролювати симптоми, створюючи сприятливий фон для нормального росту та розвитку дитини.
Підготувала Роксоляна Денисюк
Тематичний номер «Педіатрія» №3 (54) 2020 р.


