4 серпня, 2020
Місце неседативних антигістамінних препаратів у лікуванні алергічного риніту відповідно до оновлених міжнародних рекомендацій
Алергічний риніт (АР) – найпоширеніша форма неінфекційного риніту, що вражає від 10 до 30% дорослої і 40% дитячої популяції в усьому світі. Згідно з даними Всесвітньої організації охорони здоров’я (ВООЗ), на АР хворіє 400 млн людей, і кількість хворих зростає з кожним роком. Дослідження щодо поширеності респіраторних захворювань у популяції виявило, що поширеність АР в Європі становить від 4 до 32% [1].
АР – захворювання, яке хоч і не загрожує життю, але здатне дуже негативно впливати на якість життя і повсякденну активність пацієнтів. Такі симптоми АР, як втома та сонливість, зумовлені як станом хворого, так і ліками, можуть призвести до погіршення щоденної активності, та негативно позначитися на працездатності та навчанні. Це напряму впливає на кількість пропущених навчальних та робочих днів і підвищує ризик дорожньо-транспортних пригод.
Крім того, АР часто супроводжується низкою коморбідних станів, зокрема отитом, дисфункцією євстахієвої труби, синуситом, поліпами носа, алергічним кон’юнктивітом, атопічним дерматитом (АД) та бронхіальною астмою (БА). Неконтрольований АР може посилювати запалення, пов’язане з БА або АД, провокуючи їх загострення, що впливає на тяжкість захворювання і навіть підвищує рівень смертності [2-6].
Патогенез
В основі патогенезу АР лежить запалення слизової оболонки носа, а в деяких осіб ще й слизової очей, євстахієвих труб, середнього вуха, синусів та глотки. Алергічне запалення, яке має місце при АР, спричинене, з одного боку, складною взаємодією прозапальних медіаторів, а з іншого – є генетично зумовленим IgE-опосередкованою реакцією на зовнішній білок, тобто алерген [7].
У схильних до розвитку алергічного запалення пацієнтів при потраплянні в організм антигенів виробляються специфічні IgE, які накопичуються на поверхні базофілів слизової оболонки носа. При вдиханні антигена він зв’язується з IgE на тучних клітинах, що призводить до негайного (рання фаза алергічного запалення) та відстроченого (пізня фаза алергічного запалення) вивільнення низки медіаторів [7-9].
Першими медіаторами ранньої фази алергічного запалення є гістамін, триптаза, хімаза, кініни та гепарин [8, 9]. Тучні клітини швидко синтезують й інші медіатори, у тому числі лейкотрієни та простагландин D2 [10-12]. Унаслідок комплексного впливу цих речовин: збільшується проникність судинної стінки та активується виділення слизу, що призводить до ринореї; розширюються судини, що зумовлює утруднення носового дихання та відчуття закладеності носа і вух; подразнюються чутливі нервові волокна, що провокує чхання та свербіж.
Протягом наступних 4-8 год, завдяки складному каскаду міжклітинних взаємодій, у вогнище запалення потрапляють інші запальні клітини, зокрема нейтрофіли, еозинофіли, лімфоцити та макрофаги [13]. Вони підтримують подальше запалення під час пізньої фази алергічної реакції, симптоми якої подібні до ранньої, але з превалюванням гіперсекреції та скупчення слизу над чханням та свербежем [13]. Пізня фаза може зберігатися годинами і навіть днями, викликаючи втому, сонливість та інші системні симптоми, що призводять до погіршення якості життя.
Сучасний підхід до лікування АР: перегляд ARIA (2019)
Саме патогенетичне лікування допомагає швидко зменшити симптоми й покращити якість життя; це підвищує прихильність пацієнта до лікування, зокрема і до алерген-специфічної імунотерапії.
На сьогодні основним гайдлайном із лікування АР є рекомендації АRIA (Allergic Rhinitis and its Impact on Asthma – Алергічний риніт і його вплив на астму), які базуються на результатах контрольованих клінічних досліджень (ККД). У 2019 р. положення АRIA‑2016 були переглянуті робочою групою з розробки, оцінки та експертизи обґрунтованості клінічних рекомендацій GRADE (Grading of Recommendations Assessment, Development and Evaluation).
Результатом цього перегляду стало створення нового, більш індивідуалізованого ступінчатого підходу до фармакотерапії АР. Вагомою перевагою згаданого документу є те, що він базується не лише на результатах клінічних досліджень, але й на даних, отриманих в умовах реальної клінічної практики. Такий підхід дає можливість передбачити результати лікування різних пацієнтів, у тому числі з коморбідною патологією та недостатнім комплаєнсом.
Аби пацієнтам було легше контролювати симптоми АР, експерти АRIA створили принципово новий інструмент – інформаційно-комунікаційну технологічну систему MASK. Цей пацієнтоорієнтований додаток є у вільному доступі в Google Play та Apple Store, він допоможе пацієнту прийняти самостійне рішення на основі плану лікування, розробленого лікарем. Програма містить повний перелік препаратів, дозволених для використання в кожній країні, а також візуальну аналогову шкалу (ВАШ) для оцінки контролю симптомів АР і продуктивності праці. MASK уже доступний у 23 країнах 17 мовами, має понад 30 тис користувачів та дійсно забезпечує комплексний персоніфікований медичний догляд [14].
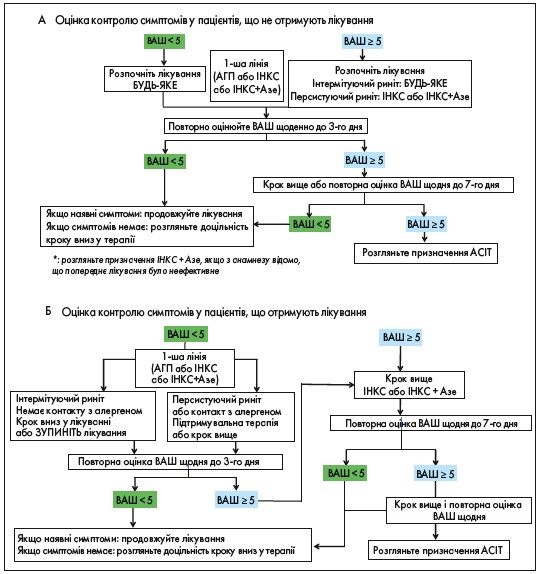
Алгоритм ведення пацієнтів з АР, які отримують і які не отримують лікування, представлений на рисунку 1.
Рис. 1. Оновлені алгоритми ведення пацієнтів з АР залежно від індексу ВАШ (підлітки та дорослі), ARIA 2019
Примітки: ІНКС – інтраназальний кортикостероїд; АГП – антигістамінні препарати; Азе – азеластин.
Отже, відповідно до ARIA 2019, пероральні антигістамінні препарати (АГП) використовуються і як монотерапія, і у складі комплексного лікування АР [14]. Оскільки на АР найчастіше хворіють молоді активні люди, перевагу необхідно надавати Н1-АГП II покоління, бо вони майже не викликають побічних ефектів та практично не мають седативної дії. Один із представників цього класу препаратів – левоцетиризин.
Безпека та ефективність левоцетиризину
Безпека та ефективність застосування левоцетиризину в пацієнтів з АР доведені в ході численних ККД.
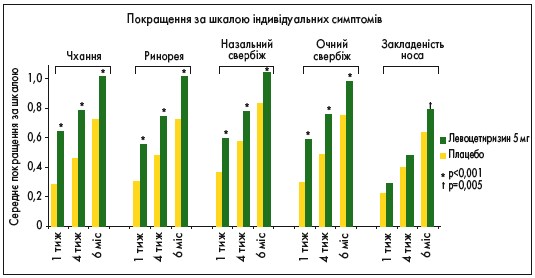
Так, у масштабному 6-місячному подвійному сліпому плацебо-контрольованому багатоцентровому дослідженні XPERT 551 пацієнт із цілорічним АР (ЦАР) отримував левоцетиризин у дозі 5 мг/день або плацебо (Claus Bachert et al., 2004). Дослідники проаналізували індивідуальні симптоми, якість життя, супутні захворювання, фармакоекономічні показники й безпеку. Результати XPERT продемонстрували, що вже через тиждень після початку застосування левоцетиризину значно зменшилася вираженість назальних та очних симптомів у пацієнтів порівняно з плацебо, і таке покращання зберігалося протягом усього періоду дослідження, а саме 6 міс (рис. 2).
Рис. 2. Динаміка симптомів ЦАР на тлі лікування левоцетиризином
Варто звернути увагу на те, що спостерігалося значне поліпшення закладеності носа, якщо порівняти з плацебо, після 1-го міс лікування, і це поліпшення було довготривалим (p<0,05 з 2-го по 6-й міс), автори дослідження пояснюють цей феномен здатністю левоцетиризину тривало впливати на алергічне запалення. Крім того, при ринокон’юнктивіті левоцетиризин добре переносився і покращував показники якості життя, оцінені за допомогою опитувальника якості життя SF‑36 (The Medical Outcomes Study 36-item Short-Form Health Survey) [16].
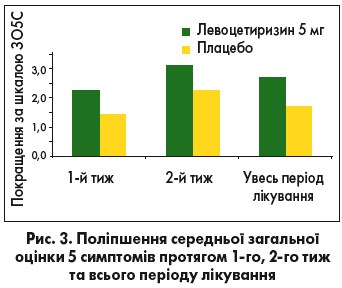 У багатоцентровому подвійному сліпому рандомізованому дослідженні за участю дорослих із сезонним АР (САР), сенсибілізованих щонайменше до 1 пилкового алергену, оцінювалися безпека та ефективність левоцетиризину 5 мг проти плацебо (Segall N. et al., 2010). Лікування тривало 2 тижні. Первинною кінцевою точкою була 24-годинна загальна оцінка 5 симптомів (сума симптомів ринореї, чхання, закладеності носа, назального та очного свербежу) протягом усього періоду лікування. Вторинні кінцеві точки оцінювалися за опитувальником якості життя при ринокон’юнктивіті (ОЯЖРК), опитувальником алергоспецифічного порушення продуктивності та активності (АППА) і шкалою денної сонливості Епворта (ШСЕ) на 1-му, 2-му тиж і в кінці лікування. Левоцетиризин сприяв значному поліпшенню, якщо порівняти з вихідним рівнем і плацебо, за результатами оцінки відповідно до загальної оцінки 5 симптомів (р<0,01), що відображено на рисунку 3, за загальним балом ОЯЖРК (р<0,01) загальною і робочою шкалами АППА (р<0,5) і ШСЕ (р≤0,01) [17].
У багатоцентровому подвійному сліпому рандомізованому дослідженні за участю дорослих із сезонним АР (САР), сенсибілізованих щонайменше до 1 пилкового алергену, оцінювалися безпека та ефективність левоцетиризину 5 мг проти плацебо (Segall N. et al., 2010). Лікування тривало 2 тижні. Первинною кінцевою точкою була 24-годинна загальна оцінка 5 симптомів (сума симптомів ринореї, чхання, закладеності носа, назального та очного свербежу) протягом усього періоду лікування. Вторинні кінцеві точки оцінювалися за опитувальником якості життя при ринокон’юнктивіті (ОЯЖРК), опитувальником алергоспецифічного порушення продуктивності та активності (АППА) і шкалою денної сонливості Епворта (ШСЕ) на 1-му, 2-му тиж і в кінці лікування. Левоцетиризин сприяв значному поліпшенню, якщо порівняти з вихідним рівнем і плацебо, за результатами оцінки відповідно до загальної оцінки 5 симптомів (р<0,01), що відображено на рисунку 3, за загальним балом ОЯЖРК (р<0,01) загальною і робочою шкалами АППА (р<0,5) і ШСЕ (р≤0,01) [17].
Лікування левоцетиризином призвело до середнього поліпшення ЗО5С за всі оцінені моменти часу (р<0,001).
Ефективність левоцетиризину в педіатричній популяції вивчалася в рандомізованому плацебо-контрольованому дослідженні за участю 177 дітей віком 6-12 років: 66% хлопчиків, 34% дівчаток (de Blic J. et al., 2005). Критерієм включення також була тривалість помірного або тяжкого САР ≥1 рік. Учасники випадковим чином були розподілені на 2 групи, одна з яких отримувала левоцетиризин у дозі 5 мг/добу протягом 6 тиж, а інша – плацебо. Полегшення назальної обструкції, за остаточною оцінкою суб’єктів дослідження або їхніх опікунів, спостерігалося в групі левоцетиризину протягом усього лікування, але максимальну різницю з плацебо було зазначено тільки на 3-му тиж лікування (відмінність у порівнянні з плацебо: 0,31; р<0,05). Цей ефект був статистично значущим протягом 5 тиж [18].
У ще одному дослідженні порівнювалася ефективність левоцетиризину (5 мг) і монтелукасту (10 мг) в зниженні симптомів САР у сенсибілізованих до амброзії дорослих (Day J.H. et al., 2008).
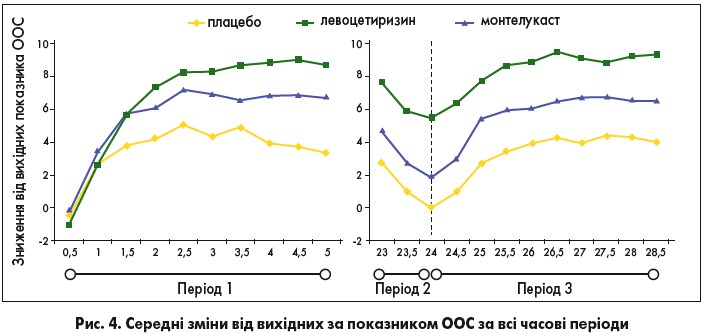 У цьому рандомізованому подвійному сліпому плацебо-контрольованому паралельному груповому дослідженні взяли участь 418 дорослих пацієнтів. Левоцетиризин, монтелукаст і плацебо вводили 1 раз на день (11:00) протягом 2 послідовних днів. Оцінку проводили тричі: період I – 0-5 год після першої дози; період II – 22,5-24 год після першої дози; період III – через 0-4,5 год після другої дози. Первинною кінцевою точкою була оцінка основних симптомів (ООС) (6 симптомів) протягом періоду I. Обидва активних препарати достовірно покращували ООC, якщо порівняти з плацебо, в усіх періодах (рис. 4).
У цьому рандомізованому подвійному сліпому плацебо-контрольованому паралельному груповому дослідженні взяли участь 418 дорослих пацієнтів. Левоцетиризин, монтелукаст і плацебо вводили 1 раз на день (11:00) протягом 2 послідовних днів. Оцінку проводили тричі: період I – 0-5 год після першої дози; період II – 22,5-24 год після першої дози; період III – через 0-4,5 год після другої дози. Первинною кінцевою точкою була оцінка основних симптомів (ООС) (6 симптомів) протягом періоду I. Обидва активних препарати достовірно покращували ООC, якщо порівняти з плацебо, в усіх періодах (рис. 4).
Скоригована середня різниця балів ООC між левоцетиризином і монтелукастом становила: -0,93 (p=0,100) у періоді I; -3,11 (p<0,001) у періоді II; -2,42 (p<0,001) у періоді III і 1,88 (p<0,001) протягом усього періоду лікування. Загальна задоволеність лікуванням була вищою в групі левоцетиризину проти монтелукасту і плацебо. Левоцетиризин у дозі 5 мг був ефективнішим за монтелукаст 10 мг у суб’єктів із САР [19].
Нове дослідження клінічної ефективності та безпеки левоцетиризину проводилося на кафедрі внутрішніх хвороб та сімейної медицини додаткової післядипломної освіти ФДБОУ ВО ОмДМУ МОЗ Росії (Надей Е.В., Нечаева Г.И., 2019). У випробування було включено 280 пацієнтів у віці від 18 до 32 років з АР середньої тяжкості за наявності полісенсібілізації. В якості супутньої патології виступав контактний алергічний дерматит (23,2%), алергічний кон’юнктивіт (22,5%), алергія на ліки (17,1%), АД (15,6%), кропив’янка (14,6%), опісторхоз (6,4%). Найбільш виражені симптоми спостерігалися в пацієнтів з АР і АД. АР діагностували відповідно до критеріїв ARIA 2008.
Симптоми АР у пацієнтів характеризувалися наявністю ринореї, чхання, закладеності носа, провокувалися контактом зі старими книгами, прибиранням приміщення, зміною постільної білизни, використанням постільних речей із пір’я та ін.
Нападоподібне чхання і ринорея частіше турбували в ранкові години, закладеність носа – протягом усього дня, незалежно від часу доби й пори року. Сезонні загострення з кінця квітня до кінця вересня були пов’язані з періодами пилкування рослин. Наявність постійної закладеності носа вимагала використання назальних деконгестантів від 5 до 10 р./добу. Терапія АР зводилася до епізодичного використання блокаторів Н1-гістамінових рецепторів I або II покоління. Приблизно третина пацієнтів епізодично короткими курсами використовували назальні глюкокортикостероїди в якості монотерапії без вираженого терапевтичного ефекту.
Показники риноцитограм варіювали залежно від періоду і тяжкості клінічного перебігу АР. У період загострення значуще розширювався клітинний спектр: клітини плоского епітелію, еозинофіли, нейтрофіли з різним ступенем деструктивного ушкодження.
У період клінічної ремісії АР в назальному секреті зменшувалися кількісні показники клітинного складу і ступеня деструкції, однак зберігалося переважання кількості еозинофілів над сегментоядерними нейтрофілами, що свідчило про персистуюче алергічне запалення.
Інтенсивність симптомів риніту (чхання, ринорея, закладеність носа) оцінювали за шкалою від 0 до 3 балів, де 0 балів – відсутність симптомів, 1 бал – легкі симптоми, 2 бали – симптоми середньої тяжкості, 3 бали – тяжкі симптоми.
 Специфічна алергодіагностика виявила у хворих на АР полісенсибілізацію. Побутова сенсибілізація виявлялася в основному до алергенів домашнього пилу (100%) і кліща домашнього пилу (75,8%). Причому чутливість до побутових алергенів (домашній пил, кліщ домашнього пилу, пір’я подушок), за даними шкірного тестування хворих на персистуючий АР, виявляється у вигляді як моносенсибілізації, так і комбінації з іншими алергенами цієї групи. Пилкова сенсибілізація, за даними шкірного тестування, була представлена чутливістю до алергенів пилку дерев (пилок берези – 95,5%, вільхи – 77,3), злакових (пилок стоколоса прямого – 76,5%, грястиці збірної – 79,5%, костриці – 77,3%) і бур’янів (пилок полину – 97,7%, лободи – 90,9%). При вивченні спектра пилкової сенсибілізації в 99,9% обстежених пацієнтів виявлена підвищена чутливість до ≥3-10 алергенів.
Специфічна алергодіагностика виявила у хворих на АР полісенсибілізацію. Побутова сенсибілізація виявлялася в основному до алергенів домашнього пилу (100%) і кліща домашнього пилу (75,8%). Причому чутливість до побутових алергенів (домашній пил, кліщ домашнього пилу, пір’я подушок), за даними шкірного тестування хворих на персистуючий АР, виявляється у вигляді як моносенсибілізації, так і комбінації з іншими алергенами цієї групи. Пилкова сенсибілізація, за даними шкірного тестування, була представлена чутливістю до алергенів пилку дерев (пилок берези – 95,5%, вільхи – 77,3), злакових (пилок стоколоса прямого – 76,5%, грястиці збірної – 79,5%, костриці – 77,3%) і бур’янів (пилок полину – 97,7%, лободи – 90,9%). При вивченні спектра пилкової сенсибілізації в 99,9% обстежених пацієнтів виявлена підвищена чутливість до ≥3-10 алергенів.
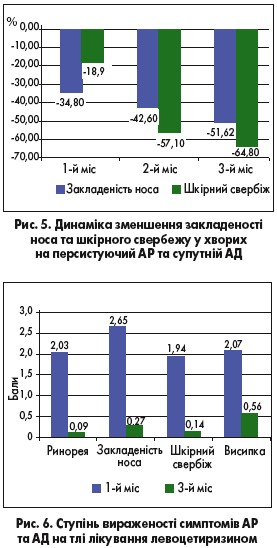
В якості початкової терапії АР використовували левоцетиризин, чию ефективність оцінювали в трьох дослідницьких точках: 1 – через місяць, 2 – через 2 міс, 3 – через 3 міс від початку лікування. Клінічна ефективність левоцетиризину в пацієнтів із ЦАР середньої тяжкості в поєднанні з АД проявилася значущим зниженням вираженості симптомів закладеності носа до кінця 1-го міс терапії, яка покращувалася до закінчення 3-го місяця. Крім того, у 50% пацієнтів з АД свербіж зник уже через 2 міс від початку лікування (рис. 5).
Спостереження за пацієнтами в період активного пилкування рослин показало високу ефективність левоцетиризину у хворих на САР у комбінації з АД та полісенсибілізацією до пилкових алергенів (рис. 6) [20].
Таким чином, АГП і досі зберігають свої позиції в лікуванні АР. Препаратами вибору є неседативні АГП ІІ покоління, зокрема левоцетиризин, ефективність та безпека якого в лікуванні як АР, так і супутньої алергологічної патології доведені не лише результатами ККД, але й досвідом реальної клінічної практики, що знайшло своє відображення в оновлених рекомендаціях ARIA 2019.
На фармацевтичному ринку України присутній європейський препарат левоцетиризину – Алерзин від компанії EGIS Pharmaceuticals PLC (Угорщина). Алерзин випускається у формі таблеток та крапель, що дає можливість використовувати його як у дорослих, так і у дітей. Застосування препарату 1 раз на добу забезпечує зручність прийому та високий комплаєнс, а можливість використовувати Алерзин протягом 12 місяців без перерви свідчить про високий профіль безпеки.
Список літератури знаходиться в редакції.
Підготувала Ганна Кирпач
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (51), 2020 р.