15 листопада, 2020
Нутрицевтики в лікуванні дисліпідемій
22-25 вересня в онлайн-режимі відбувся XXI Національний конгрес кардіологів України, в якому взяли участь провідні вітчизняні та зарубіжні фахівці. З огляду на значну поширеність серцево-судинних захворювань (ССЗ) атеросклеротичного генезу велику увагу було приділено питанням первинної профілактики цієї патології.
Модифікація способу життя та корекція кардіоваскулярних факторів ризику є першим кроком у лікуванні пацієнтів із дисліпідемією, але дотримання дієтичних рекомендацій не завжди дозволяє нормалізувати рівні ліпідів. Чи існує спосіб посилити заходи зі зміни способу та що зазначено в міжнародних рекомендаціях щодо цього? Вичерпні відповіді на ці запитання були надані в рамках симпозіуму «Нутрицевтики в лікуванні дисліпідемій».
 Професор кафедри кардіології та ревматології Білоруської медичної академії післядипломної освіти, доктор медичних наук Тамара Дмитрівна Тябут представила доповідь «Дисліпідемія – роль нутрицевтиків у міжнародних рекомендаціях», на початку якої звернула увагу на значну поширеність модифікованих факторів ризику ССЗ у популяції. Так, результати дослідження STEPS, проведеного в Білорусі під егідою ВООЗ, продемонстрували, що у структурі дорослого населення частка осіб, які курять, становить 29,6%; осіб, що вживають алкоголь, – 52,8%; осіб, які споживають менше 5 змішаних порцій овочів / фруктів на день, – 72,9%; тих, хто не займається фізичною діяльністю, – 80,5%; осіб з надлишковою масою тіла – 60,6%, осіб з підвищенням артеріального тиску (систолічний артеріальний тиск ≥140 мм рт. ст.) – 44,9%.
Професор кафедри кардіології та ревматології Білоруської медичної академії післядипломної освіти, доктор медичних наук Тамара Дмитрівна Тябут представила доповідь «Дисліпідемія – роль нутрицевтиків у міжнародних рекомендаціях», на початку якої звернула увагу на значну поширеність модифікованих факторів ризику ССЗ у популяції. Так, результати дослідження STEPS, проведеного в Білорусі під егідою ВООЗ, продемонстрували, що у структурі дорослого населення частка осіб, які курять, становить 29,6%; осіб, що вживають алкоголь, – 52,8%; осіб, які споживають менше 5 змішаних порцій овочів / фруктів на день, – 72,9%; тих, хто не займається фізичною діяльністю, – 80,5%; осіб з надлишковою масою тіла – 60,6%, осіб з підвищенням артеріального тиску (систолічний артеріальний тиск ≥140 мм рт. ст.) – 44,9%.
Схожі результати продемонструвало масштабне міжнародне дослідження EUROASPIRE, до якого було включено Україну.
Одними з найзначиміших модифікованих факторів ризику ССЗ є гіперхолестеринемія і дисліпідемія. Саме тому корекції дисліпідемії приділяється значна увага як у вітчизняних, так і в міжнародних рекомендаціях.
Так, у рекомендаціях Національної асоціації з порушень ліпідного обміну (National Lipid Association, США, 2014) стратегія первинної профілактики ССЗ передбачає виявлення факторів серцево-судинного ризику під час першого візиту до лікаря та надання рекомендацій щодо зміни способу життя – зменшення споживання насичених жирів і холестерину, помірна фізична активність, зниження маси тіла при ожирінні (звернення до дієтолога). Надалі рівень ліпідів контролюють протягом перших трьох місяців щомісяця. Якщо в перші місяці лікування холестерин ліпопротеїнів низької щільності (ХС ЛПНЩ) не досягає цільових значень, рекомендується посилити заходи щодо зниження рівня цього показника. Призначення медикаментозної терапії слід розглянути тільки після безуспішного лікування протягом декількох місяців.
У рекомендаціях Американської колегії кардіологів та Американської асоціації серця (ACC/AHA, 2018) зазначено про необхідність диференційованого підходу до первинної профілактики ССЗ у осіб різних вікових груп – до 19; 20-39; 40-75 років. На першому прийомі рекомендується оцінити ризик розвитку асоційованого з атеросклерозом ССЗ. На кожному етапі профілактики першим пунктом є зміна способу життя, спрямована на попередження і зниження ризику ССЗ.
Статини рекомендовані особам з генетично зумовленими формами гіперхолестеринемії (у віці до 19 років); можуть бути розглянуті до призначення в осіб віком 20-39 років з раннім початком ССЗ у сімейному анамнезі чи рівнем ХС ЛПНЩ ≥4,1 ммоль/л.
Іншими показаннями до стартового призначення статинів є рівень ХС ЛПНЩ ≥4,9 ммоль/л, супутній діабет у пацієнтів віком 40-75 років, показник 10-річного ризику ССЗ ≥20%.
Найефективнішою стратегією в профілактиці ССЗ визнано командний підхід. Лікар повинен пояснити хворому потенційні переваги пропонованих методів корекції факторів ризику, оцінити можливість небажаних реакцій, які можуть відбуватися при призначенні лікарських препаратів, а також небажаних взаємодій з іншими препаратами, які пацієнт може приймати при коморбідній патології.
У рекомендаціях Європейського товариства кардіологів / Європейського товариства з вивчення атеросклерозу (ESC/EAS, 2019) зазначено, що першим етапом первинної профілактики ССЗ має бути корекція способу життя. І тільки в разі недосягнення цільового рівня ХС ЛПНЩ можна розглянути можливість призначення лікарських препаратів.
Якщо підсумувати напрями первинної профілактики ССЗ, про які зазначено в розглянутих вище рекомендаціях, можна простежити загальну тенденцію: тільки в разі недосягнення цільового показника ХС ЛПНЩ після призначення поведінкової терапії необхідно розглянути можливість проведення медикаментозного лікування. Таке формулювання дає лікарю певну свободу дій; насамперед це можливість інтенсивнішого впливу на зміну способу життя і корекція дієти зокрема.
Однак у такому випадку перед лікарем постає ще одне досить важливе запитання: яких результатів можна досягти, надаючи лише дієтичні рекомендації?
Кокранівський огляд 17 досліджень з вивчення ефективності дієтичних рекомендацій для зниження рівня ХС ЛПНЩ показав позитивну динаміку. Сумарне зниження рівня ХС ЛПНЩ у цих випробуваннях склало 0,16 ммоль/л. На жаль, у багатьох випадках цього недостатньо для досягнення цільових показників ХС ЛПНЩ. Чи можливо якось посилити ефективність дієти? Виявляється, що так.
У рекомендаціях ESC/EAS (2019) є окремий розділ – «харчові добавки та функціональні продукти для корекції дисліпідемії», який відкриває перед лікарем додаткові можливості зниження кардіоваскулярного ризику. Із цією метою можуть застосовуватися фітостероли, червоний ферментований рис (монаколін), харчові волокна, соєвий білок тощо.
 У рекомендаціях також зазначається щодо впливу різних складових способу життя на рівень ліпідів (табл.).
У рекомендаціях також зазначається щодо впливу різних складових способу життя на рівень ліпідів (табл.).
У рекомендаціях ESC/EAS зазначено про те, що зміна способу життя має включати не лише корекцію значимих факторів ризику ССЗ, а й застосування функціональних харчових продуктів і харчових добавок, що надасть змогу покращити ліпідний контроль та уникнути передчасного призначення статинів.
Як нутрицевтик у клінічній практиці багатьох країн світу широко використовують АрмоЛІПІД, що містить 5 компонентів із синергічною дією (екстракт червоного ферментованого рису – монаколін К, полікосанол, фолієва кислота, антиоксиданти астаксантин і коензим Q10), що дозволяють контролювати ключові фактори розвитку ендотеліальної дисфункції, як-от оксидативний стрес, рівень ліпідів, рівень гомоцистеїну.
Червоний ферментований рис (монаколін К) і полікосанол подібно до статинів блокують синтез холестерину в печінці. Астаксантин і коензим Q10 впливають на оксидативний стрес, нейтралізуючи вільні радикали. Фолієва кислота нормалізує рівень гомоцистеїну – проміжного продукту обміну незамінної амінокислоти метіоніну. На сьогодні гіпергомоцистеїнемія вважається окремим фактором ризику розвитку ССЗ, оскільки сприяє ушкодженню ендотелію.
Звичайно, призначаючи той чи інший нутрицевтик, лікар повинен переконатися в доказовій базі його ефективності. У країнах Європи було проведено три рандомізовані контрольовані дослідження, в яких понад 1500 пацієнтів з дисліпідемією приймали АрмоЛІПІД. Було показано, що вживання 1 таблетки цього нутрицевтика 1 р/день сприяє ефективному зниженню рівня як загального холестерину, так і ХС ЛПНЩ. Через 16 тижнів лікування рівень загального холестерину знизився на 19%, ХС ЛПНЩ – на 18% (Cicero A.F. et al., 2010).
.jpg) Завідувачка кафедри пропедевтики внутрішньої медицини ДЗ «Дніпропетровська медична академія МОЗ України», доктор медичних наук, професор Тетяна Володимирівна Колесник розповіла про власний досвід застосування нутрицевтиків у клінічній практиці, зазначивши, що питання первинної профілактики ССЗ сьогодні набуває особливої актуальності. Наразі виділяють три найзначиміші фактори ризику, які роблять найбільший внесок у негативну статистику ССЗ і смертності, – артеріальна гіпертензія, гіперхолестеринемія та дисліпідемія, куріння.
Завідувачка кафедри пропедевтики внутрішньої медицини ДЗ «Дніпропетровська медична академія МОЗ України», доктор медичних наук, професор Тетяна Володимирівна Колесник розповіла про власний досвід застосування нутрицевтиків у клінічній практиці, зазначивши, що питання первинної профілактики ССЗ сьогодні набуває особливої актуальності. Наразі виділяють три найзначиміші фактори ризику, які роблять найбільший внесок у негативну статистику ССЗ і смертності, – артеріальна гіпертензія, гіперхолестеринемія та дисліпідемія, куріння.
З метою визначення поширеності основних факторів ризику ССЗ у популяції дорослого населення України спільними зусиллями ДУ «ННЦ «Інститут кардіології ім. М. Д. Стражеска НАМН України» та ДЗ «Дніпропетровська медична академія МОЗ України» було проведено масштабне популяційне дослідження (з 2009 по 2013 р.). Протокол випробування містив визначення та оцінку 20 факторів ризику розвитку ССЗ у міського населення віком від 30 до 70 років, ураховуючи й осіб без серцево-судинної патології. Серед найпоширеніших факторів ризику виявилися абдомінальне ожиріння і надмірна маса тіла (≈72%), гіперхолестеринемія (≈70%) і підвищення рівня ХС ЛПНЩ (≈69%).
Цікаво було дізнатися, в якому віці (найбільш ранньому) можна простежити початок підвищення рівня ліпідів. Виявилося, що навіть у осіб віком 30-39 років середній рівень загального холестерину дещо перевищує верхнє порогове значення 5 ммоль/л. Так, у чоловіків цього віку середній рівень загального холестерину становив 5,05 ммоль/л, у жінок – 5,04 ммоль/л. У осіб більш старшого віку середній рівень загального холестерину був суттєво вищим: у групі від 40 до 49 років – 5,27 і 5,61 ммоль/л, від 50 до 59 років – 5,7 і 5,94 ммоль/л, 60-69 років – 5,4 і 5,99 ммоль/л у чоловіків і жінок відповідно.
З віком збільшувалася й поширеність наднормативного підвищення показників ХС ЛПНЩ. Так, у віці 30-39 років 33,3% чоловіків і 36,7% жінок мали підвищений рівень ХС ЛПНЩ; 40-49 років – 40 і 34,3%; 50-59 років – 53,3 і 55,6%; 60-69 років – 60 і 63,6% відповідно. Отже, близько ⅓ молодого населення України має підвищений рівень атерогенного ХС ЛПНЩ.
Отримані результати схожі з даними ще одного більш раннього дослідження (Tuzcu E.M. et al., 2001), в якому вивчали поширеність коронарного атеросклерозу залежно від віку. Було показано, що наявність атеросклерозу (потовщення інтими >0,5 мм) спостерігається в 17% підлітків віком 13-19 років, а також у 60% молодих людей віком 30-39 років.
Звичайно, маніфестувати ішемічна хвороба серця починає значно пізніше, але патологічний процес запускається ще задовго до появи перших симптомів захворювання.
Слід ураховувати, що паралельно з розвитком атеросклерозу й ендотеліальної дисфункції спостерігається також і збільшення жорсткості артеріальної стінки; це відбувається за рахунок процесів запалення і кальцифікації в інтимі артерій. Артеріальна жорсткість вважається показником сумарного несприятливого впливу факторів серцево-судинного ризику на судинну стінку. Найпоказовішим критерієм стану артерій є швидкість поширення пульсової хвилі.
Тетяна Володимирівна відзначила, що в своїй клінічній практиці їй нерідко доводиться мати справу з пацієнтами молодого віку, в яких спостерігаються значимі фактори серцево-судинного ризику, включаючи гіперхолестеринемію. Зазвичай таких хворих виявляють випадково при проведенні профілактичних обстежень, оскільки скарг вони не мають. Найчастіше це курці з обтяженою спадковістю щодо кардіоваскулярної патології, надмірною масою тіла й абдомінальним ожирінням. У таких осіб рекомендується оцінити ризик кардіоваскулярної смертності за шкалою SCORE. Нерідко особи віком <50 років мають ризик серцево-судинної смерті в межах 1-2%. Як потрібно лікувати таких пацієнтів?
У настановах ESC/EAS (2019) як перший крок для всіх пацієнтів з низьким або помірним серцево-судинним ризиком рекомендовано зміну способу життя і немедикаментозну корекцію всіх модифікованих факторів ризику. Якщо при цьому не вдається контролювати рівень ліпідів, слід розглянути можливість медикаментозного лікування дисліпідемії.
На першому етапі рекомендується дієтичне харчування доповнити нутрицевтиками. Ці інноваційні харчові добавки допомагають контролювати рівень ХС ЛПНЩ при низькому та помірному серцево-судинному ризику, не вдаючись до застосування гіполіпідемічних препаратів. Сьогодні широко доступними є препарати червоного дріжджового рису. Дріжджовий рис, який отримують шляхом ферментації звичайного рису дріжджовими грибами, має гіпохолестеринемічний ефект завдяки наявності біологічно активних сполук (монаколінів), що пригнічують гідроксиметилглутарилкоензим А редуктазу, тобто мають аналогічний статинам механізм дії.
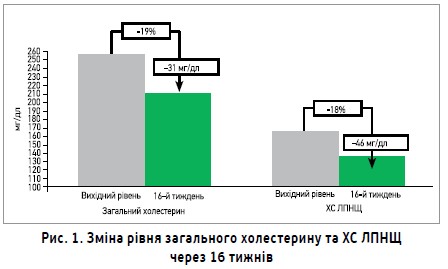 Відомим нутрицевтиком на основі червоного дріжджового рису є АрмоЛІПІД. До його складу, крім монаколіну, входять інші активні натуральні компоненти, що мають синергічну дію: полікосанол, фолієва кислота, антиоксиданти астаксантин і коензим Q10. Кожен із представлених компонентів характеризується хорошою переносимістю, незначною імовірністю побічних ефектів при тривалому прийомі, а також не має небажаної взаємодії з іншими лікарськими засобами.
Відомим нутрицевтиком на основі червоного дріжджового рису є АрмоЛІПІД. До його складу, крім монаколіну, входять інші активні натуральні компоненти, що мають синергічну дію: полікосанол, фолієва кислота, антиоксиданти астаксантин і коензим Q10. Кожен із представлених компонентів характеризується хорошою переносимістю, незначною імовірністю побічних ефектів при тривалому прийомі, а також не має небажаної взаємодії з іншими лікарськими засобами.
АрмоЛІПІД є не лише безпечним, а й ефективним нутрицевтиком з доведеними ліпідознижувальними властивостями. Показовим є 16-тижневе італійське дослідження (Cicero A.F. et al., 2010), що було проведене в умовах повсякденної клінічної практики. Для участі в ньому відібрали дорослих пацієнтів (середній вік – 51 рік; n=1665) і хворих похилого віку (середній вік – 71 рік; n=743); середній показник рівня загального холестерину становив 251,7 мг/дл і 254,7 мг/дл, а ХС ЛПНЩ – 163,4 мг/дл і 164,9 мг/дл відповідно. Пацієнти кожної вікової категорії були розподілені на дві групи – АрмоЛІПІД + дієта; лише дієта. Вже з перших тижнів лікування спостерігалося поступове зниження рівня загального холестерину та ХС ЛПНЩ в обох групах пацієнтів, однак у групі АрмоЛІПІДу це зниження виявилося стрімкішим незалежно від віку. Через 16 тижнів від початку дослідження рівень загального холестерину в групі АрмоЛІПІДу знизився на 19%, ХС ЛПНЩ – на 18% (рис. 1).
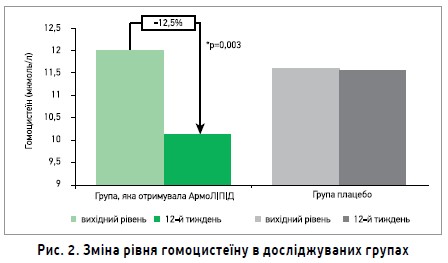 Здатність АрмоЛІПІДу знижувати рівень гомоцистеїну (важливого фактора пошкодження ендотелію та прогресування ССЗ) також було доведено клінічно. Зокрема, властивість харчової добавки знижувати рівень гомоцистеїну була продемонстрована в рандомізованому плацебо-контрольованому подвійному сліпому дослідженні, проведеному в Німеччині. Пацієнтів із гіперхолестеринемією (рівень ХС ЛПНЩ становив від 4,14 до ≤5,69 ммоль/л) розділили на дві групи. Учасники першої групи протягом 12 тижнів вживали харчову добавку, до складу якої входили: монаколін К 3 мг, фолієва кислота 200 мкг, кофермент Q10 2,0 мг, астаксантин 0,5 мг; учасники другої групи отримували плацебо. У групі, що споживала харчову добавку, відмічалося значне (р<0,001) зниження рівня ХС ЛПНЩ (-14,8%), загального холестерину (-11,2%) та гомоцистеїну (-12,5%) через 12 тижнів лікування. У групі плацебо суттєвих змін не спостерігалося (рис. 2).
Здатність АрмоЛІПІДу знижувати рівень гомоцистеїну (важливого фактора пошкодження ендотелію та прогресування ССЗ) також було доведено клінічно. Зокрема, властивість харчової добавки знижувати рівень гомоцистеїну була продемонстрована в рандомізованому плацебо-контрольованому подвійному сліпому дослідженні, проведеному в Німеччині. Пацієнтів із гіперхолестеринемією (рівень ХС ЛПНЩ становив від 4,14 до ≤5,69 ммоль/л) розділили на дві групи. Учасники першої групи протягом 12 тижнів вживали харчову добавку, до складу якої входили: монаколін К 3 мг, фолієва кислота 200 мкг, кофермент Q10 2,0 мг, астаксантин 0,5 мг; учасники другої групи отримували плацебо. У групі, що споживала харчову добавку, відмічалося значне (р<0,001) зниження рівня ХС ЛПНЩ (-14,8%), загального холестерину (-11,2%) та гомоцистеїну (-12,5%) через 12 тижнів лікування. У групі плацебо суттєвих змін не спостерігалося (рис. 2).
Доповідачка також представила і власний досвід ефективного застосування нутрицевтика АрмоЛІПІД. Молодий чоловік віком 34 роки звернувся щодо проходження профілактичного огляду для отримання довідки про стан здоров’я. Індекс маси тіла – 31,8 кг/м2, обсяг талії – 110 см. З анамнезу відомо, що пацієнт курить, веде малорухливий спосіб життя та має обтяжену спадковість щодо ССЗ. Результати ліпідограми виявилися дещо несподіваними. Рівень загального холестерину становив 6,63 ммоль/л, ХС ЛПНЩ – 4,36 ммоль/л, тригліцеридів – 2,62 ммоль/л. Швидкість поширення пульсової хвилі складала 8,8 м/с, що відповідає віковій нормі в 53 роки. Для визначення ризику ССЗ застосували шкалу SCORE для молодих пацієнтів (віком до 40 років). У цій шкалі фактори серцево-судинного ризику значно перевищують значимість відповідних факторів у шкалі для більш дорослих пацієнтів. Фактори ризику ССЗ у представленого хворого свідчать про наявність ризику серцево-судинної смерті як мінімум на рівні 3%, що вимагає обов’язкового застосування відповідних заходів для проведення первинної профілактики. Хворому були дані рекомендації щодо зниження маси тіла, припинення куріння, дотримання відповідної дієти та призначено АрмоЛІПІД. Через 13 місяців лікування рівень загального холестерину знизився до 4,62 ммоль/л (на 29%), тригліцеридів – до 1,06 ммоль/л (на 59%), ХС ЛПНЩ – до 3,05 (на 30%). Швидкість поширення пульсової хвилі зменшилася до 7,4 м/с.
Схвальні відгуки щодо нутрицевтиків, які містять червоний ферментований рис, висловили й інші учасники конгресу. Президент Польської ліпідної асоціації, професор Мацей Банах також поділився позитивним досвідом застосування зазначених нутрицевтиків у своїй практиці. Крім того, він відзначив, що використання нутрицевтиків, до складу яких входить червоний ферментований рис, відкриває нові можливості первинної профілактики ССЗ і робить її безпечнішою порівняно з призначенням статинів.
Лікар-ендокринолог, кандидат медичних наук Костянтин Олександрович Зуєв вказав, що нутрицевтики допомагають контролювати рівень ліпопротеїнів у хворих із метаболічним синдромом і цукровим діабетом.
Отже, нутрицевтики відкривають нові можливості первинної профілактики ССЗ. Представлені дані показали, що нутрицевтик АрмоЛІПІД добре переноситься і знижує показники загального холестерину та ХС ЛПНЩ, здатен покращити ендотеліальну функцію і знизити рівень маркерів запалення. Його можна успішно застосовувати одночасно з рекомендаціями щодо зміни способу життя в осіб із помірним або низьким серцево-судинним ризиком до початку лікарської терапії статинами.
Підготував В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 19 (488), 2020 р.



