8 серпня, 2015
Нейрогенні розлади дихання: гіпервентиляційний синдром у дітей

Содержание статьи:
- Визначення.
- Історична довідка.
- Етіологія і патогенез.
- Клінічні прояви і класифікація ГВС у дітей.
- Діагностика.
- Диференційна діагностика.
- Лікування.
- Прогноз.
- Висновки.
>>__У сучасних медичних виданнях є багато робіт, присвячених проблемі поширення хронічної патології серед дітей і підлітків. Питання розповсюдженості кардіоваскулярної і респіраторної патології, зростання частоти алергічних захворювань розкриваються певною мірою досить повно. На тлі цього, на наш погляд, недостатньо уваги приділяють аспектам порушень функції автономної нервової системи, яка посідає значне місце у патогенезі багатьох захворювань і певним чином сприяє розвитку ускладнень за наявності хронічної патології у дитини. Дуже часто ці розлади стають причиною помилок при встановленні діагнозу та визначенні ступеня тяжкості захворювання [4, 5].
Сьогодні у клінічній та науковій медицині є дуже багато скептиків, які взагалі не визнають, що ця патологія є окремою та значущою проблемою різноманітних захворювань. Між тим, в наш час функціональні порушення вегетативної нервової системи знайшли своє відображення як окремі, самостійні нозологічні форми у Міжнародній класифікації хвороб (МКХ) Х перегляду. Авторам здається, що у світі, який сповнений різноманітних змін та стресів, проблема вегетативної дисфункції та, зокрема, розвитку нейрогенних розладів дихання (так званого синдрому пульмональної гіпервентиляції) потребує більшої уваги та подальшого вивчення з боку науковців, лікарів загальної практики, педіатрів, алергологів та лікарів інших спеціальностей.
Визначення
Синдром пульмональної гіпервентиляції (гіпервентиляційний синдром, ГВС) – доволі поширена патологія. За даними зарубіжних дослідників [25, 31], встановлення діагнозу ускладнюється насамперед тому, що симптоми, які розвиваються при ГВС, аналогічні тим, які характеризують іншу патологію. Насамперед це стосується бронхіальної астми (БА).
Поширеність ГВС серед населення становить від 6 до 10%, за даними дослідників [32], при проведенні анкетування у дітей у рамках сучасного дослідження (2013 р.) – ГВС зустрічається у 18,6% дітей, у яких БА не була діагностована, та у 55% дітей, які мали діагноз БА.
Актуальність проблеми ГВС здебільшого визначається не тільки його поширеністю, а ще й тим, що практичні лікарі недостатньо обізнані щодо його основних клінічних проявів, принципів діагностики і методів лікування. Невиявлений ГВС стає приводом для численних консультацій багатьох спеціалістів різного фаху, непотрібних високовартісних досліджень та неадекватної терапії. Серед батьків, які звертаються до спеціалістів з нетрадиційних методів лікування, дуже велику кількість складають родичі дітей, хворих на ГВС.
Дотепер є певні труднощі щодо дефініції ГВС. У непростій історії вивчення порушень регуляції дихання для цього пропонувалися різні назви: синдром Да Коста, дихальний невроз, нейрогенна гіпервентиляція, нейрореспіраторний синдром, нестійке дихання, поведінкова задишка (behavioural breathlessness) та ін. У клінічну практику починає впроваджуватися поняття «дисфункціональне дихання» (dysfunctional breathing). Цей синдром входить в коло діагностичних проблем хворих з так званою незрозумілою (сlinically unexplained dyspnea) задишкою. Однак, незважаючи на це, ще в 1984 р. у Саутгемптоні (Велика Британія) було опрацьовано узгоджене визначення ГВС:
ГВС – це синдром, який характеризується низкою соматичних симптомів, спричинених фізіологічно неправильною гіпервентиляцією та зазвичай відтворених у цілому довільною гіпервентиляцією [1, 9].
Історична довідка
Історія вивчення ГВС повертає нас у 1842 р., коли Да Коста вперше описав клінічну картину, узагальнив свої спостереження за солдатами, які брали участь у громадянській війні. Він спостерігав порушення дихання та пов’язані з ними різні неприємні відчуття в ділянці серця, назвавши їх «солдатське серце», «роздратоване серце». Підкреслювався зв’язок патологічних симптомів з фізичним навантаженням, звідси ще один термін – «синдром зусилля». У 1918 р. Lewis запропонував іншу назву – «нейроциркуляторна дистонія», яку і досі широко використовують терапевти.
Були описані такі прояви ГВС, як парестезії, запаморочення, м’язові спазми; відмічено зв’язок посилення дихання (гіпервентиляції) з м’язово-тонічними і тетанічними порушеннями. Вже у 1930 р. було показано, що болі в ділянці серця при синдромі Да Коста пов’язані не тільки з фізичним навантаженням, а й з гіпервентиляцією внаслідок емоційних порушень. Ці спостереження знайшли своє підтвердження під час Другої світової війни. Гіпервентиляційні прояви були відзначені як у солдат, так і у мирного населення, що свідчило про важливе значення психологічних факторів у ґенезі ГВС [9, 30].
Етіологія і патогенез
Причини розвитку ГВС досить численні. Це неврологічні і психічні розлади, вегетативні порушення, хвороби органів дихання, деякі захворювання серцево-судинної системи, органів травлення, екзогенні та ендогенні інтоксикації, дія лікарських засобів (саліцилатів, метилксантинів, β-агоністів, прогестерону) та ін. Вважається, що у 5% випадків ГВС має тільки органічну природу, у 60% випадків – тільки психогенну, в інших – комбінації цих причин [1].
У 80–90-ті роки ХХ ст. було показано, що ГВС входить у структуру психовегетативного синдрому [2, 3], основним етіологічним фактором якого є тривожні, тривожно-депресивні (рідше – істеричні) розлади. Саме психічні розлади дезорганізують нормальне дихання і призводять до гіпервентиляції. Дихальна система, з одного боку, має високий ступінь автономності, з другого – високий ступінь навчання та тісний зв’язок з емоційним станом, особливо тривогою. Ці її особливості і лежать в основі того факту, що ГВС має в більшості випадків психогенне походження; вкрай рідко його спричинюють органічні неврологічні і соматичні захворювання – серцево-судинні, легеневі та ендокринні [8, 11].
Звичка неправильно дихати формується під впливом культуральних факторів, минулого життєвого досвіду, а також стресових ситуацій, перенесених пацієнтом у дитинстві. Особливість дитячих психогеній у пацієнтів з ГВС полягає в тому, що в них часто фігурує порушення дихальної функції: діти стають свідками драматичних проявів – нападів БА, серцево-судинних та інших захворювань. Деякі пацієнти в минулому нерідко мають підвищене навантаження на дихальну систему (заняття бігом, плаванням та ін.).
Патогенез ГВС уявляється багаторівневим і багатовимірним. Психогенний фактор (найчастіше тривога) дезорганізує нормальне дихання, в результаті чого виникає гіпервентиляція. Збільшення легеневої, альвеолярної вентиляції призводить до стійких біохімічних порушень: надмірного виділення вуглекислого газу (СО2) з організму, розвитку гіпокапнії зі зниженням PaСО2 в альвеолярному повітрі і кисню в артеріальній крові, а також респіраторного алкалозу. Ці зміни сприяють формуванню патологічних симптомів: порушення свідомості, вегетативних, м’язово-тонічних, больових, гіперчутливих та інших проявів. У результаті відбувається посилення психічних розладів, формується патологічне коло [12–14].
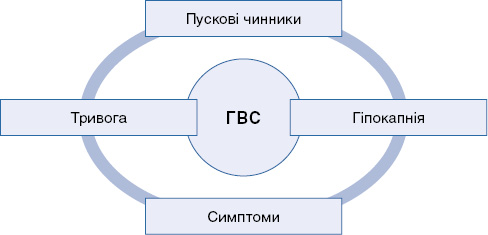
Важливу роль у патогенезі ГВС відіграють складні біохімічні зсуви в системі кальцій-магнієвого гомеостазу. Мінеральний дисбаланс призводить до дисбалансу системи дихальних ферментів, сприяє розвитку гіпервентиляційних порушень. Важливою особливістю розвитку ГВС є те, що при усуненні тригерних факторів гіпервентиляція, яка вже не відповідає вимогам конкретної ситуації, зберігається, а разом з нею зберігається і гіпокапнія. Відбувається стабілізація гіпокапнічних порушень газообміну і формується «вадне коло» ГВС, яке починає циркулювати автономно, і симптоми можуть персистувати досить довго – феномен «махового колеса» (див. рисунок). Ці зміни реакції дихання вказують на вразливу систему контролю дихання, яка не здатна підтримувати нормальний парціальний тиск вуглекислого газу в крові (РaСО2) і кислотно-лужний гомеостаз [20, 21, 23, 25, 27, 30].
Особливу увагу привертають патогенетичні аспекти розвитку ГВС при БА у дітей. Це стосується її психосоматичних аспектів, актуальність яких знаходить своє підтвердження у дослідженнях в області нейрогенних механізмів персистуючого запалення дихальних шляхів. При астматичному нападі особливу роль відіграють механізми пам’яті, що реалізуються на виразному емоційному фоні. Розвиток нападу, як і його очікування, супроводжується відчуттям страху і значним емоційним напруженням, реалізується у вигляді дихальних розладів за типом ГВС.
У патогенезі ГВС у дітей з БА значну роль відіграє порушення патерну дихання центрального ґенезу, що призводить до неадекватного збільшення альвеолярної вентиляції. Як з’ясувалося, ГВС здатний запускати механізми бронхоспазму. Зменшення температури і вологості секрету в респіраторному тракті внаслідок гіпервентиляції провокує розвиток бронхіальної гіперреактивності. Зниження напруги СО2 в альвеолярному газі та артеріальній крові призводить до внутрішньо- і позаклітинного алкалозу, зниження вмісту позаклітинного калію (К+), кальцію (Са++), кисню (О2) та підвищення проникності для натрію (Na+) і гіперполяризації мембран. У результаті цього зростає нервово-м’язова збудливість, що сприяє патологічному скороченню гладенької мускулатури бронхів [6, 7, 10, 15, 18, 26]. Взаємозв’язок етіологічних чинників з механізмами патогенезу наведено в табл. 1.
Таблиця 1. Причини та механізми розвитку ГВС
|
Етіологічний чинник |
Механізми реалізації даного чинника |
|
Гіпоксія, ацидоз, печінкова недостатність |
Активація периферійних хеморецепторів |
|
Застійна серцева недостатність |
Активація аферентних парасимпатичних рецепторів у легенях та дихальних шляхах (через nervus vagus) |
|
Артеріальна гіпотензія, зниження серцевого викиду |
Активація периферійних хеморецепторів, зменшення аферентної імпульсації від барорецепторів |
|
БА, ХОЗЛ |
Активація аферентних парасимпатичних рецепторів у легенях та дихальних шляхах (через n. vagus) |
|
Лихоманка, септичний стан |
Активація дихального центру опосередкована через гіпоталамус та середній мозок |
|
Травматичне ураження головного мозку, об’ємне утворення |
Внутрішньочерепна гіпертензія, механічне подразнення |
|
Тяжка ступінь цереброваскулярної недостатності, тривога, психогенії |
Виключення гальмівної дії коркових структур головного мозку на нейрони дихального центру |
|
Прогестерон, інші гормони |
Пряма стимуляція дихального центру |
Клінічні прояви і класифікація ГВС у дітей
Щодо класифікації ГВС, то виділяють пароксизмальний характер (гіпервентиляційний криз, ГК) та перманентний перебіг, який зустрічається частіше. Також часто спостерігають хронічні форми ГВС, а за наявності гострих проявів потрібно поміркувати про можливість загострення хронічного ГВС. Клінічні прояви ГВС у дитячому віці характеризуються розмаїттям соматичних симптомів з боку багатьох органів і систем. Однак, оскільки в основі розвитку клінічних проявів ГВС лежать гіпокапнічні порушення газообміну, серед цієї безлічі клінічних проявів ГВС задишка є провідною скаргою і зустрічається практично в 100% випадків.
Задишка може бути єдиним клінічним проявом, але частіше поєднується з іншими симптомами, такими як емоційні порушення і м’язово-тонічні розлади (нейрогенна тетанія). Таким чином формується класична тріада симптомів при ГВС.
Поряд з класичними проявами ГВС, пароксизмальними і перманентними, є й інші розлади, характерні для психовегетативного синдрому загалом. Ці прояви були представлені у вигляді модифікованої класифікації у роботі В.Н. Абросимова (табл. 2) [1, 6] .
Таблиця 2. Загальні клінічні прояви ГВС
|
Ознаки |
Характеристика |
|
Загальні симптоми |
Втома з відчуттям вираженої слабкості, ранкова слабість, стомлюваність, головний біль |
|
Респіраторні симптоми |
Диспное варіабельне, свист під час вдиху та видиху, утруднений вдих, зітхання, дряпання і дертя в горлі, позіхання, сопіння, кашель, епізоди диспное, відчуття чужорідного тіла в горлі, респіраторне уповільнення |
|
Суглобові, м’язові, шкірні симптоми |
Артралгії, міалгії; дифузні, варіабельні болі у спині; свербіж шкіри; пітливість кінцівок |
|
Кардіоваскулярні симптоми |
Біль у ділянці серця, серцебиття, дискомфорт, стиснення в грудях; об’єктивно – лабільність пульсу і артеріального тиску, екстрасистолія, акроціаноз, дистальний гіпергідроз, феномен Рейно |
|
Гастроінтестинальні симптоми |
Відрижка, здуття живота, болі в животі, нудота |
|
Нейровегетативні симптоми |
Головний біль, запаморочення, дезорієнтація, порушення пам’яті, зору, інсомнія, судоми, парестезії |
|
Психосоматичні симптоми |
Паніка, фобії, жахи, ознаки депресії |
Більш детальної уваги потребує тріада симптомів при ГВС: по-перше, це стосується дихальних розладів, які представлені наступними типами:
- «порожнє дихання»;
- порушення автоматизму дихання;
- утруднене дихання;
- гіпервентиляційні еквіваленти (зітхання, кашель, позіхання, сопіння).
При першому типі дихальних розладів («порожнє дихання») основним відчуттям є незадоволення вдихом, відчуття нестачі повітря, що призводить до глибоких вдихів. Хворим постійно бракує повітря. Вони відкривають кватирки, вікна і стають «повітряними маніяками». Дихальні розлади посилюються в агорафобічних ситуаціях (метро) або соціофобічних (іспит, публічний виступ). Дихання у таких пацієнтів часте і/або глибоке. При другому типі у хворих дітей з’являється відчуття зупинки дихання. Третій тип (синдром утрудненого дихання) відрізняється від першого варіанту тим, що дихання відчувається пацієнтами як важке, здійснюється з великим зусиллям. Хворі скаржаться на «ком» у горлі, непроходження повітря в легені. Цей варіант ще має назву «атипова астма». Об’єктивно відзначається посилене дихання, його неправильний ритм. В акті дихання беруть участь дихальні м’язи. Вигляд хворого напружений, неспокійний. Дослідження легень патології не виявляє. При четвертому типі (гіпервентиляційні еквіваленти) періодично спостерігаються зітхання, кашель, позіхання, сопіння. Зазначені прояви є достатніми для підтримки тривалої гіпокапнії та алкалозу у крові.
Друга складова тріади – емоційні порушення. Вони мають здебільшого тривожний або фобічний характер. Найчастіше спостерігають генералізовані тривожні розлади. Вони, як правило, не пов’язані з якою-небудь конкретною стресовою ситуацією: у дитини протягом тривалого часу (понад 6 міс) відзначаються різні прояви — як психічні (відчуття постійного внутрішнього напруження, нездатність розслабитися, занепокоєння через дрібниці), які дитина дуже часто навіть не може описати, так і соматичні симптоми. Серед останніх дихальні розлади (частіше «порожнє дихання» або гіпервентиляційні еквіваленти) можуть становити ядро клінічної картини поряд, наприклад, з больовими і серцево-судинними проявами.
Особливе місце в клінічній картині ГВС посідає підвищення нервово-м’язової збудливості, що проявляється тетанією (нейрогенна тетанія).
До тетанічних симптомів належать:
- чуттєві порушення (оніміння, поколювання, печіння);
- судомні феномени (спазми м’язів, «рука акушера», карпопедальні спазми);
- синдром Хвостека II—III ступеня;
- позитивна проба Труссо.
Значного ступеня дихальні порушення досягають під час панічної атаки (ПА), коли розвивається так званий ГК. Частіше відзначають розлади другого і третього типу – втрата автоматизму дихання і утруднене дихання. У хворої дитини виникає страх задихнутися та інші характерні для ПА симптоми.
Для верифікації діагнозу ПА необхідна наявність 4 з наступних 13 ознак:
- серцебиття;
- пітливість;
- озноб;
- задишка;
- ядуха;
- біль і дискомфорт у лівій половині грудної клітки;
- нудота;
- запаморочення;
- відчуття дереалізації;
- страх збожеволіти;
- страх смерті;
- парестезії;
- хвилі жару або холоду.
Симптоматиці ГК притаманні прояви підвищеної нервово-м’язової збудливості у вигляді симптомів Хвостека і Труссо. Істотне значення у діагностиці тетанії мають характерні електроміографічні показники прихованого спазму. Підвищення нервово-м’язової збудливості зумовлене наявністю у хворих мінерального дисбалансу кальцію, магнію, хлоридів, калію, спричиненого гіпокапнічним алкалозом [12, 16, 28].
Треба зауважити, що діти з діагнозом БА мають особливості клінічної картини ГВС у вигляді гіпервентиляційних розладів під впливом різних ендогенних та екзогенних факторів. Його наявність значно змінює клінічну картину БА, погіршуючи суб’єктивне відчуття тяжкості захворювання, призводячи до переоцінки ступеня тяжкості БА, призначення неадекватної терапії і значного зниження комплаєнсу та виступаючи тригером розвитку загострення [3, 19, 26].
Діагностика
Діагностика ГВС в першу чергу спирається на знання лікарів багатьох спеціальностей про особливості його клінічної картини. Цей діагноз має встановлюватись тільки після проведення диференційної діагностики з іншими хворобами, що супроводжуються синдромом задишки. Поліморфізм клінічних проявів ГВС зумовлює певні діагностичні проблеми. Призначають численні обстеження, високовартісні, непотрібні, а іноді й небезпечні для хворого. Серед лікарських помилок зустрічались даремні операції на хребті, абдомінальні та інші інвазивні дослідження, встановлення хибних діагнозів, наприклад, епілепсії та інфаркту міокарда [17].
Взаємозв’язки гіпокапнії та асоційованих з нею симптомів є надзвичайно складними. Багато лікарів при реєстрації у хворих низьких значень РaСО2 автоматично встановлюють діагноз ГВС, що є неправильним. Відомо, що явища гіпокапнії можуть бути у пацієнтів з рестриктивними легеневими процесами, при лихоманці, серцевій патології, проте при цьому «класичних» гіпокапнічних скарг може і не бути. І навпаки, так звані гіпокапнічні скарги, наприклад, тривога, задишка, парестезії тощо, зустрічаються у пацієнтів з нормокапнією.
У практичній медицині дитина з ГВС – це пацієнт, який скаржиться на задишку, яка не відповідає даним об’єктивного огляду і показникам клініко-інструментальних досліджень дихання, а також з диспропорційною, незрозумілою задишкою, суб’єктивне сприйняття якої є досить обтяжливим. На жаль, за відсутності достовірних пояснень задишки батьки хворих дітей зазвичай прямують для консультацій у різні лікувальні установи. В кінцевому рахунку вони і формують основний контингент альтернативної медицини, різних псевдоспеціалістів «з тренування правильного дихання».
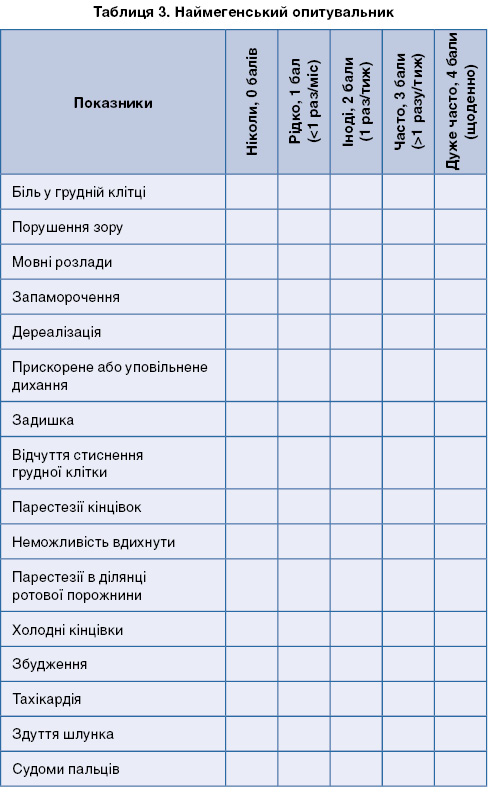
Незважаючи на всі складнощі та суперечливість результатів обстеження, головним у верифікації діагнозу ГВС є анамнез. Для полегшення його збору розроблено спеціальні візуальні шкали, які можна використовувати і в педіатричній практиці. На жаль, ці дослідження виключно іноземні, вони тривають дотепер, поки не будуть отримані достовірні клінічні дані. Відомим методом анкетування для виявлення ГВС є Наймегенський опитувальник (Nijmegen questionnaire; табл. 3). Анкета містить 16 пунктів, які оцінюють за 5-бальною шкалою (0 балів – симптом не зустрічався ніколи, 4 – симптом непокоїть дуже часто). Мінімальні та максимальні досяжні числа – від 0 до 64 відповідно. Даний опитувальник знайшов своє застосування передусім для скринінг-діагностики ГВС. Існує положення, згідно з яким використання даного опитувальника дає змогу коректно прогнозувати розвиток синдрому у 90% випадків [29, 33].
Дослідження функції зовнішнього дихання (ФЗД), що має важливе значення у диференційній діагностиці задишки, по-перше, не допомагає у верифікації функціональних порушень дихання, а по-друге — обмежене віковими особливостями дітей. Основним підтвердженням наявності ГВС слугує виявлення гіпокапнічних порушень газообміну. Зниження РaСО2 – пряме свідчення альвеолярної гіпервентиляції. Однак вихідна гіпокапнія у хворих на ГВС зустрічається не так часто. Тому в тих випадках, коли у пацієнта з орієнтовним ГВС в умовах спокою визначаються нормальні значення вмісту вуглекислоти, рекомендується визначення змін рівня СО2 при різних провокаційних тестах. До «золотого стандарту» діагностики ГВС відносять пробу з довільною гіпервентиляцією, яка також обмежується віковими чинниками.
Загальні критерії діагностики ГВС в дитячому віці:
- наявність поліморфних скарг;
- відсутність органічних нервових і соматичних захворювань;
- наявність психогенного анамнезу;
- позитивна гіпервентиляційна проба (якщо можливе її проведення);
- зникнення симптомів ГК під час дихання в мішок або інгаляції суміші газів (5% СО2);
- наявність симптомів тетанії, позитивна проба електроміографії (ЕМГ) на приховану тетанію;
- зміна pH крові в бік алкалозу;
- більше 23 балів за Наймегенським опитувальником;
- наявність факторів ризику, зокрема БА.
Верифікація діагнозу ГВС у дітей, хворих на БА, є актуальною проблемою. Існуючі інструментальні методи діагностики ГВС – спірографія, капнографія – далеко не завжди можуть бути використані. Так, зміни ФЗД, які виявляються у цих пацієнтів – збільшення частоти дихальних рухів та/або глибини дихання, хвилинного об’єму дихання, зниження життєвої ємності легень і зміна показників газообміну, — можуть спостерігатися (і навіть бути більш вираженими) у більшості дітей з обструктивними порушеннями вентиляції. Настільки ж малоінформативними можуть бути в розглянутому випадку і результати капнографії. Так, характерне для ГВС зниження альвеолярної концентрації PаCO2 може спостерігатися і в пацієнтів з БА без гіпервентиляційних порушень. Нарешті, сама можливість проведення проби з довільною гіпервентиляцією у хворих на БА ставиться під сумнів, оскільки в цьому випадку можливий розвиток гострого бронхоспазму. Тому діагностика ГВС у хворих на БА, на нашу думку, має ґрунтуватися насамперед на клінічній оцінці особливостей соматичного та вегетативного стану пацієнта.
До основних (обов’язкових) діагностичних критеріїв належатьсуб’єктивні відчуття порушення дихання: тахіпное та/або диспное, що найчастіше поєднуються з різноманітними «позалегеневими» скаргами (запаморочення, головний біль, парестезії, відчуття стиснення грудної клітки зсередини чи ззовні, кардіалгії, тахікардія, дисфагія, аерофагія, абдоміналгія, м’язовий біль, тремор). Також має значення посилення розладів при емоційному і мовному навантаженні, у закритих або задушливих приміщеннях, при підвищеній інсоляції, за наявності суб’єктивно неприємних запахів, виявлення симптомів псевдоалергії. І, нарешті, для хворих з ГВС характерні виражені ознаки гіперчутливості бронхів щодо психогенних впливів (емоційні тригери нападу) і фізичного зусилля.
Дані пікфлоуметріі, спірометрії, капнографії, проби з довільною гіпервентиляцією і дослідження кислотно-лужного стану крові рекомендується використовувати як додаткові діагностичні критерії, що дають змогу підтвердити функціональний характер дихальних порушень. У 2007 р. після розробки програмного комплексу «БОС-Капнографії» була частково вирішена проблема діагностики і лікування ГВС у хворих на БА. Це дало змогу проводити у дітей об’єктивну діагностику ГВС, на підставі якої стала можливою розробка біоуправління у вигляді гри та повноцінного дихального тренінгу [7].
Диференційна діагностика
Вище вже обговорювалися питання диференційної діагностики ГВС, але доцільно ще раз звернути увагу на те, що насамперед потрібно виключити наступні захворювання: хронічну серцево-судинну патологію (набуті та вроджені вади розвитку, інфекції тощо), хронічні захворювання дихальної системи (зокрема БА), анемію різного походження, легеневу емболію, пухлини наднирників, психози.
Лікування
Лікування ГВС у дітей має комплексний характер і спрямоване на корекцію психічних порушень, навчання правильному диханню, усунення мінерального дисбалансу, лікування хронічного захворювання, на тлі якого розвинувся ГВС.
Першим етапом терапії ГВС є використання нелікарських методів, а саме сеанси індивідуальної та сімейної психотерапії, проте психологічний вплив може сприяти розвитку страху. Тому психологічний супровід для лікування пацієнтів цієї категорії має бути обережним і узгодженим. У маленьких дітей дуже часто важливу роль у терапії відіграють їх батьки, які допомагають брати участь в іграх та виконувати дихальні вправи, тим самим вони теж заспокоюються, і це сприяє покращанню результатів лікування у дітей. Дуже важливою є відмова від тютюнопаління з боку пацієнта (підлітки) або батьків (пасивне паління).
Призначають дихальну гімнастику з регуляцією глибини і частоти дихання. Для правильного її проведення необхідно дотримуватися декількох принципів: перехід на діафрагмальне дихання, під час якого включається «гальмівний» рефлекс Геринга–Брейера, що зумовлює зниження активності ретикулярної формації стовбура мозку і в результаті – м’язову і психічну релаксацію; витримувати певні співвідношення між вдихом і видихом: вдих у 2 рази коротший за видих. Дихальна гімнастика має проводитися на тлі психічної релаксації і позитивних емоцій. Спочатку дихальні вправи тривають декілька хвилин, надалі – досить тривалий час, формуючи новий психофізіологічний патерн дихання.
При виражених гіпервентиляційних розладах рекомендують дихання в пакет.
З інструментальних методів застосовується біологічний зворотний зв’язок. Механізм зворотного зв’язку з об’єктивізацією цілої низки параметрів у реальному часі дає змогу досягати ефективнішої психічної і м’язової релаксації [7, 33].
Зауважимо, що, незважаючи на всі критичні коментарі, ефективним методом купування ГК та інших симптомів, пов’язаних з порушенням дихання, є дихання в паперовий або целофановий мішок. При цьому пацієнт дихає власним повітрям, що видихається з підвищеним вмістом вуглекислого газу, що призводить до зменшення дихального алкалозу і полегшує перераховані симптоми.
Якщо були вичерпані всі немедикаментозні засоби лікування, наступним етапом є використання медикаментозної корекції. Оскільки ГВС належить до психовегетативних розладів та його основним етіологічним фактором є тривожні, тривожно-депресивні і фобічні порушення, пріоритет у його лікуванні має психотропна терапія. При призначенні транквілізаторів необхідно враховувати характеристику психоемоційного стану дитини і спрямованість вегетативної дисфункції (ваго- або симпатикотонія).
Дітям з підвищеним рівнем тривожності і порушенням сну показані транквілізатори з вираженим седативним ефектом: седуксен (сибазон, реланіум, діазепам), феназепам, тазепам, атаракс. При гіпостенічному варіанті призначають препарати з помірною активізуючою дією – «денні транквілізатори» (грандаксин, медазепам), які призначають зазвичай у 2 прийоми – вранці та вдень.
Важливо враховувати те, що при симпатикотонічному типі доцільне використання седуксену (1 таблетка – 0,005 г), тазепаму (1 таблетка – 0,01 г), феназепаму (1 таблетка – 0,5 або 1 мг). Дітям з ваготонічним типом вегетативної регуляції показані амізил (1 таблетка – 1 мг або 2 мг), а при змішаному варіанті – беласпон (1–3 таблетки на добу), рудотель (1 таблетка – 0,01 г), грандаксин (1 таблетка – 0,05 г). Тривалість курсу лікування транквілізаторами – не більше 4–6 тиж, можливе проведення повторних курсів.
Нейролептики показані дітям з гострою та хронічною тривогою, при руховому неспокої, наявності тиків, іпохондрії, страхів, а також при стійкому больовому синдромі. Вони знижують реакцію на зовнішні подразники, мають вегетотропну дію, рекомендуються до застосування у разі неефективності транквілізаторів. Найчастіше з препаратів цієї групи використовується френолон у дозі 5–15 мг на добу, тіоридазин (меллер, сонапакс) – дітям дошкільного віку в дозі 10–20 мг на добу, школярам – по 20–30 мг на добу, а також терален у дозі 5–15 мг на добу. Френолон і сонапакс виявляють хороший ефект при кардіалгіях. Терален має ще й антигістамінні властивості. За необхідності нейролептики можна поєднувати з анксіолітиками.
Психотропні препарати поряд з позитивним терапевтичним ефектом мають і низку негативних властивостей: небажані побічні ефекти, алергізація, розвиток звикання і залежності, особливо до бензодіазепінів. У зв’язку з цим доцільне використання альтернативних засобів, зокрема коректорів мінерального дисбалансу, який є найважливішим симптомоутворювальним фактором при гіпервентиляційних порушеннях. Як засоби, що знижують нервово-м’язову збудливість, призначають препарати, які регулюють обмін кальцію і магнію. Найчастіше застосовують ергокальциферол (вітамін D2), Кальцій-D3, а також інші лікарські засоби, що містять кальцій, протягом 1–2 міс.
Загальноприйнятим є погляд на магній як на елемент з чіткими нейроседативними і нейропротекторними властивостями. Дефіцит магнію в низці випадків призводить до підвищеної нервово-рефлекторної збудливості, зниження уваги і пам’яті, судомних нападів, порушення свідомості, серцевого ритму, розладів сну, тетанії, парестезій, атаксії. Стреси, як фізичні, так і психічні, збільшують потребу магнію в організмі і служать причиною внутрішньоклітинної магнієвої недостатності. Стан стресу виснажує запаси внутрішньоклітинного магнію і сприяє втраті його із сечею, оскільки підвищена кількість адреналіну і норадреналіну призводить до виділення його з клітин.
Магнію сульфат у неврологічній практиці використовується давно як гіпотензивний і протисудомний засіб. Є дослідження про ефективність магнію в лікуванні наслідків гострого порушення мозкового кровообігу і черепно-мозкових травм, в якості додаткового засобу при епілепсії, лікуванні аутизму у дітей [20]. Тому включення до комплексної терапії препаратів, які містять магній, має певний сенс.
Прогноз
Важливо своєчасно встановити наявність гіпервентиляційних розладів у дитини, для того щоб уникнути їх еволюції надалі. Дуже часто до синдрому ГВС ставляться легковажно, не застосовуючи адекватного лікування. Проведене протягом 25 років дослідження показало, що 40% дітей з діагнозом ГВС проявляли цей синдром у дорослому віці [33]. Тому усім нам треба зробити висновки. Немає незначущих симптомів, є легковажні лікарі!
Висновки
1. Діагноз ГВС у дитини – це диференційний діагноз, який виключає іншу патологію.
2. Лікарі педіатричних спеціальностей часто зустрічаються у своїй практиці з пацієнтами, що страждають на хронічні захворювання (зокрема БА) у поєднанні з ГВС.
3. Лікування основного захворювання разом із корекцією ГВС оптимізує результати.
4. Для виявлення ГК можуть використовуватися діагностичні критерії, запропоновані в цій статті.
5. Оскільки значна частина скарг на порушення дихання у хворих на ГВС не пов’язана з гострим бронхообструктивним синдромом, а має функціональний характер, то при плануванні діагностичних заходів для об’єктивізації стану слід рекомендувати використання пікфлоуметру (у дітей старше 5 років) перед застосуванням бронходилататорів.
6. При лікуванні дітей з ГВС слід також передбачити можливість призначення анксіолітичних препаратів.
Список літератури – у редакції