5 січня, 2022
Сучасні аспекти лікування та профілактики гострих і рецидивуючих інфекцій сечовивідних шляхів
 Неускладнені інфекції сечовивідних шляхів (ІСВШ), до яких відносять цистит та пієлонефрит, є однією з двох найбільш поширених у світі інфекцій із загальною чисельністю близько150-200 млн випадків на рік. Рецидивуючий цистит значно впливає на якість життя пацієнтів і є фінансово обтяжливим для системи охорони здоров’я. Групою ризику даного захворювання є жіноче населення переважно репродуктивного віку, що є потенційним ризиком для неускладненої реалізації репродуктивної функції. Антибіотики залишаються основними засобами лікування ІСВШ, однак висока вартість, низка побічних ефектів та зростаюча антибіотикорезистентність сприяє пошуку альтернативних терапевтичних та профілактичних підходів. Проведений аналіз сучасних літературних даних стосовно застосування D-манози в лікуванні та профілактиці рецидивів ІСВШ. D-маноза ефективно інгібує адгезію бактерій уропатогенних штамів до клітин уротелію. Сучасні дослідження доводять ефективність D-манози в лікуванні ІСВШ, зіставність з антибактеріальними препаратами у профілактиці, високий профіль безпеки та комплаєнтність. Терапевтична тактика ІСШВ та профілактика рецидивів із включенням препаратів D-манози в ефективному згідно із сучасними доказовими даними дозуванні в комбінації з екстрактом журавлини є актуальним і прогресивним рішенням.
Неускладнені інфекції сечовивідних шляхів (ІСВШ), до яких відносять цистит та пієлонефрит, є однією з двох найбільш поширених у світі інфекцій із загальною чисельністю близько150-200 млн випадків на рік. Рецидивуючий цистит значно впливає на якість життя пацієнтів і є фінансово обтяжливим для системи охорони здоров’я. Групою ризику даного захворювання є жіноче населення переважно репродуктивного віку, що є потенційним ризиком для неускладненої реалізації репродуктивної функції. Антибіотики залишаються основними засобами лікування ІСВШ, однак висока вартість, низка побічних ефектів та зростаюча антибіотикорезистентність сприяє пошуку альтернативних терапевтичних та профілактичних підходів. Проведений аналіз сучасних літературних даних стосовно застосування D-манози в лікуванні та профілактиці рецидивів ІСВШ. D-маноза ефективно інгібує адгезію бактерій уропатогенних штамів до клітин уротелію. Сучасні дослідження доводять ефективність D-манози в лікуванні ІСВШ, зіставність з антибактеріальними препаратами у профілактиці, високий профіль безпеки та комплаєнтність. Терапевтична тактика ІСШВ та профілактика рецидивів із включенням препаратів D-манози в ефективному згідно із сучасними доказовими даними дозуванні в комбінації з екстрактом журавлини є актуальним і прогресивним рішенням.
Ключові слова: інфекції сечовивідних шляхів, цистит, рецидив, антибіотикорезистентність, D-маноза.
Неускладнені ІСВШ, до яких відносять цистит та пієлонефрит – поширена патологія, що зустрічається як у чоловіків, так і у жінок незалежно від віку. У США 11% жінок стикаються із проблемою ІСВШ хоча б один раз на рік, і майже половина з них мають рецидив протягом року [1, 2]. За даними Європейської асоціації урології (Guidelines on Urological Infections, 2021), майже половина жінок хоча б раз у житті стикаються з епізодом циститу, і в кожної третьої він виникає у віці до 24 років.
Факторами ризику визнані початок статевого життя, використання сперміцидів, зміна статевого партнера, обтяжений анамнез матері стосовно ІСВШ, ІСВШ у дитинстві [3, 11]. Загальна частота ІСВШ становить близько 150-200 млн випадків на рік, що робить дану інфекцію другою за поширеністю у світі [11]. Рецидивуючий цистит визначається як мінімум трьома епізодами на рік або двома за півроку, значно впливає на якість життя пацієнтів та є фінансово обтяжливим для системи охорони здоров’я [1].
Більшість ІСВШ викликані Escherichia coli, за якою по частоті слідують наступні збудники – Proteus, Klebsiella, Enterococci, Streptococce, а також Pseudomonas aeruginosa [1, 4, 11].
Під час вагітності близько 10% жінок мають проблему циститу, частіше у ІІІІІ триместрах, а за наявності хронічної форми захворювання вірогідність його рецидиву зростає вже у І триместрі. Якщо безсимптомна бактеріурія мала місце до вагітності, у 20-30% випадків вона ускладниться пієлонефритом до ІІІ триместру [4].
Згідно з чинними настановами щодо лікування ІСВШ, у якості препаратів першої лінії рекомендовані фосфоміцину трометамол, півмецилінам, нітрофурантоїн [1, 3]. Не рекомендовані до використання амінопеніциліни та фторхінолони через високий рівень резистентності до цих антибіотиків у Європі [1, 24].
По закінченні антибактеріальної терапії можуть залишатися симптоми або можливий рецидив протягом двох тижнів після ініціації терапії [1]. Антибіотики залишаються основними засобами лікування ІСВШ, однак їхня висока вартість, низка побічних ефектів та зростаюча антибіотикорезистентність спонукають до пошуку альтернативних терапевтичних і профілактичних підходів [1, 25].
ВООЗ визначає стійкість до протимікробних препаратів (СПП) як одну з десяти глобальних загроз для здоров’я населення. СПП – це нечутливість до антибіотиків, противірусних, протипаразитарних, протигрибкових засобів, що виникає у результаті поступової мутації бактерій, вірусів, грибів, паразитів і втрати ними чутливості до лікарських засобів. Це суттєво ускладнює лікування інфекцій та підвищує ризик поширення, тяжкого перебігу й летального кінця.
За офіційними даними, оприлюдненими ВООЗ, основними факторами появи стійких до препаратів бактерій визначені неправильне та надлишкове використання протимікробних засобів. СПП спричиняє значні економічні збитки, оскільки затяжний перебіг захворювання потребує подовження термінів госпіталізації, більш дороговартісного лікування, а також може призвести до інвалідності та смерті. Відсутність ефективних протимікробних препаратів несе загрозу успіхам сучасної медицини як у лікуванні інфекцій, так й у виконанні складних оперативних втручань або хіміотерапії в онкологічних хворих. Особливо тривожною тенденцією є швидке поширення у світі бактерій із множинною чи тотальною стійкістю (так звані супербактерії), які викликають інфекції, що не піддаються лікуванню існуючими протимікробними препаратами.
Значною проблемою є недостатня доступність якісних протимікробних засобів, яку відчувають країни всіх рівнів економічного розвитку. У всьому світі спостерігаються високі показники стійкості до антибіотиків, які використовуються для лікування таких поширених бактеріальних інфекцій, як ІСВШ, сепсис, інфекції, що передаються статевим шляхом, деякі форми діареї, що свідчить про виснаження арсеналу ефективних антибіотиків. У країнах, які передають дані до Глобальної системи епіднагляду за стійкістю до протимікробних препаратів (GLASS), частота випадків стійкості до антибіотика ципрофлоксцину, що зазвичай застосовується для лікування ІСВШ, коливається від 8,4 до 92,2% для E. coli та від 4,1 до 79,4% для Klebsiella pneumoniae.
Значного поширення набула стійкість E. coli до протимікробної терапії фторхінолонами, які були препаратами першої лінії. У деяких країнах дана терапія втратила ефективність більш ніж у половині випадків.
Колістатин залишається єдиним препаратом останнього резерву, який є дієвим у лікуванні життєзагрозливих інфекцій, викликаних карбапенемстійкими ентеробектеріями (Klebsiella, E. coli).
Із 2019 року відзначаються наступні показники, пов’язані із СПП, а саме частота виникнення інфекцій кровотоку, викликаних двома визначеними стійкими до ліків збудниками: метицилін-резистентним Staphylococcus aureus (MRSA) та E. coli, стійкою до цефалоспоринів 3-го покоління (3GC). За даними 2019 року, частка випадків інфікування MRSA склала 12,11%, а 3GC – 36,0% [26].
Вищенаведені дані обґрунтовують нагальну гостру необхідність у пошуках альтернативних ефективних методів лікування інфекційних захворювань, у тому числі одних із найпоширеніших – ІСВШ.
Перші відомості про D-манозу зустрічаються в публікаціях 1930-х років, однак останні роки ознаменовані стрімким дослідженням ролі даної речовини в лікуванні та профілактиці ІСВШ, з доведенням її зіставної з антибіотикотерапією ефективності [9]. D-маноза – ендогенний моносахарид, який є ключовим моносахоридом у N-зв’язаному глікозилюванні до 30% білків протеому людини, чим визначається принципова необхідність для адекватного функціонування імунної системи, зокрема імуноглобулінів, лейкоцитів, системи комплементу [4]. D-маноза-зв’язуючий лектин та білок MASP-2 необхідні для роботи серцево-судинної системи [8].
«Маноза» є похідним від давньоєврейського слова «манна» – легендарної їжі, яку отримали ізраїльтяни, мандруючи Синайськими горами. Екзогенна D-маноза частково засвоюється мікробіотою організму, представники якої (лактобацили, біфідобактерії, непатогенні штами E. coli та ін.) мають ген, що кодує білок XYZ-пермеази D-манози, необхідний для всмоктування. Частина D-манози, що не засвоюється мікробіотою, виводиться із сечею, що важливо в лікування ІСВШ, оскільки її присутність в сечі запобігає адгезії уропатогенних бактерій (E. coli, Klebsiella, Proteus та ін.) [5].
Матеріали та методи
Пошук літератури був проведений у науково-метричних базах PubMed, UpToDate, Scopus, Web of Science, EMBASE, Coсhrane Central Register of Controlled Trials, Cochrane Central Database of Systematic Reviews за останні 10 років. За пошуковим запитом «Urinary tract infection, D-mannose» тільки в базі PubMed знайдено 427 посилань, за пошуковим запитом «D-mannose or mannose» знайдено 32 113 посилань. (Згідно зі статистичними даними PubMed, кількість публікацій стосовно D-манози має невпинну тенденцію до зростання, що відображає цікавість наукової спільноти до її потенціалу.)
Результати
Біологічні механізми ІСВШ
ІСВШ викликаються уропатогенними штамами E. coli, які колонізують кишечник, періуретральну ділянку та викликають висхідне інфікування сечовивідних шляхів. Основна роль уропатогенів полягає у здатності цих бактерій прикріплюватися до D-манозовмісних залишків у секреті. Дане явище підлягає кількісному визначенню – D-манозочутлива гемаглютинація. На противагу останній, прикріплення до епітеліальних клітин сечовивідного тракту шляхом розпізнавання глобосерії гліколіпідів на поверхні епітелію характеризується як стійка до D-манози гемаглютинація. Уропатогенність штамів E. coli визначається наявністю даних адгезинів [4, 10].
Основними факторами вірулентності, відповідальними за колонізацію, персистенцію та патогенність, є адгезини, або фімбрії; здатність до формування біоплівок; продукція токсинів, таких як гемолізин [11]. Фімбрії (пілі) бактерій – ниткоподібні білкові структури – за своєю здатністю до гемаглютинації та рецепторною специфічністю класифікуються на манозочутливі (mannose sensitive hemagglutination adhesins – MSHA) та манозорезистентні (mannose resistent hemagglutination adhesins – MRHA) [4, 11]. Незважаючи на широке різноманіття адгезинів найбільш часто в уропатогенних штамах E. coli зустрічаються два їх види – тип 1 (MSHA) та P (MRHA), що мають здатність прикріплюватися й проникати в епітеліальні клітини сечового міхура та нирок [11-13, 17].
Біоплівка, яку утворюють уропатогенні штами E. coli, створює сприятливе, багате поживними речовинами середовище, що провокує ріст та персистенцію мікроорганізмів і захищає їх від дії антимікробних речовин [11, 14].
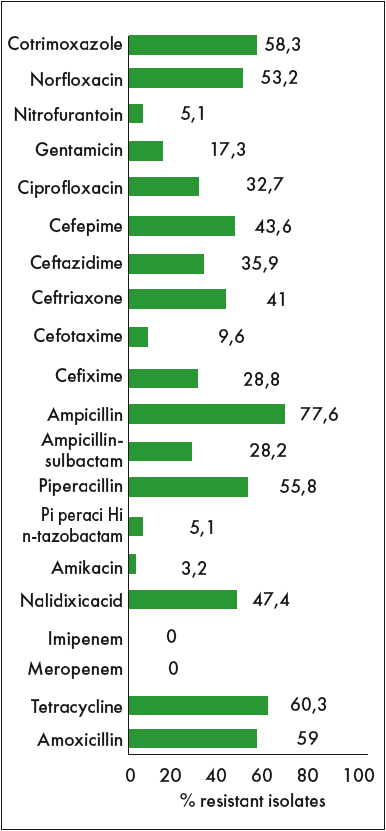
За результатами дослідження (Tabasi M. et al., 2015) 156 ізолятів уропатогенної E. coli, серед жінок ІСВШ спостерігалися значно частіше, ніж серед чоловіків (79,5% проти 20,5%), і найбільш вразливою віковою групою були жінки 31-40 років [11], тобто репродуктивного віку. Це вказує на потенційну небезпеку загострення захворювання під час вагітності. Серед чоловіків віком небезпеки став діапазон 51-60 років. Виявлено також кореляцію поширеності ІСВШ із соціально-економічним статусом, освітнім рівнем та сексуальною активністю. У 85,3% учасників спостерігали утворення біоплівки уропатогенними штамами E. coli, із них у 17,3% виявлені сильні продуценти. У 34% було виявлено утворення гемолізину, у 62,8% – фімбрії типу 1 (MSHA) й у 37,2% – типу Р (MRHA). Результати дослідження антибіотикорезистентності виявили її наявність до найбільш поширених у лікуванні ІСВШ антибіотиків – ампіциліну, тетрацикліну, амоксициліну, норфлоксацину та ін. (рис. 1) [11]. Автори відмічають зв’язок між більшою здатністю флори до формування біоплівки у збудників циститу, ніж пієлонефриту, що вивело цей чинник у число найбільш значущих факторів вірулентності у пацієнтів із циститом й асоціюється з більшою частотою рецидивів. Також у цих ізолятів виявлено більшу експресію фімбрій типу 1 (манозочутливі), що може бути зумовлено необхідністю даного типу фімбрій на першому етапі формування біоплівки, і відзначено кореляцію наявності продуцентів біоплівки з більшою здатністю до формування резистентності [11, 15].
Рис. 1. Антибіотикорезистентність уропатогенних штамів E. coli
(Tabasi M. et al., 2015) [11]
Механізм дії на бактерії
Рівень D-манози в біологічних рідинах – крові, сечі, слизу суттєво впливає на здатність бактерій прикріплюватися до слизової, що попереджає адсорбцію патогенних штамів E. coli, Pseudomonas aeruginosa, мікобактерій тощо. Таким чином D-маноза й, завдяки подібному ефекту, стандартизовані екстракти журавлини профілактують рецидиви циститу [4, 16].
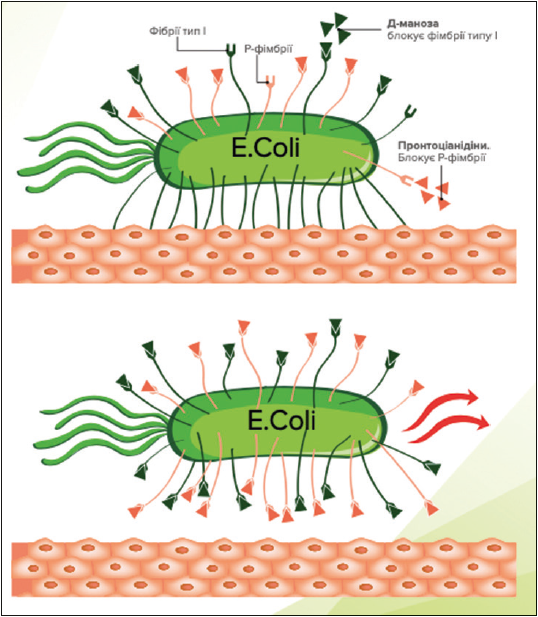
Антибактеріальний ефект D-манози при циститі пов’язаний із дією на фімбрії (пілі), що розташовуються на поверхні бактерій і відповідають за адгезію до клітин тканин та утворення біоплівок (рис. 2) [4, 17].
При циститі та безсимптомній бактеріурії MSHA-ізоляти із фімбріями типу 1 переважають, натомість як MRSA-ізоляти із фімбріями типу Р виявляються переважно при гострому пієлонефриті, що свідчить про кореляцію типу фімбрій із локалізацією патологічного процесу [11, 19, 20].
D-маноза ефективно інгібує адгезію бактерій – носіїв гена FimH із фімбріями типу 1 до уроепітелію, інвазію та утворення біоплівки (рис. 2) [4, 22]. Пілі типу 1 були також виявлені в інших представників сімейства Enterobacteriaceae, включаючи K. pneumoniae, Shigella flexneri, Salmonella typhimurium, Serratia marcescens та Enterobacter cloacae, і, таким чином, D-маноза запобігає адгезії сукупності уропатогенів, що викликають ІСВШ [1].
Рис. 2. Блокуюча дія D-манози на адгезини уропатогенних E. coli
За достатньої кількості D-манози в сечі її молекули взаємодіють із FimH – адгезинами уропатогенних бактерій, тим самим блокуючи адгезію до мукози уротелію [4]. При ІСВШ концентрації D-манози в сечі низькі, що потребує екзогенного введення [4, 23].
Ефективність D-манози в лікуванні та профілактиці циститів
L. Domenici et al. (2016) досліджували роль D-манози в лікуванні та профілактиці циститу. D-маноза була призначена хворим двічі на день у дозі 1,5 г протягом 3 днів, потім 1 раз на день протягом ще 10 днів. Упродовж 15 днів спостереження було відмічено значне покращення симптомів захворювання. Через місяць із моменту діагностики пацієнти були розподілені на дві групи: група 1 отримувала профілактично D-манозу, група 2 не отримувала профілактичних заходів. Середній час до рецидиву у групі 1 склав 43±4,1 дня, у групі 2 – 28±5,4 дня. Жодних побічних ефектів лікування не відзначено [1, 27].
Del Popolo and Nelli досліджували ефективність комбінації D-манози, саліцину та Lactobacillus acidophilus (La14) у пацієнтів (n=78) зі скаргами на рецидивуючий симптоматичний цистит. Суттєво, що це дослідження включало пацієнтів із симптомами нейрогенного сечового міхура через травму спинного мозку або розсіяний склероз. Автори повідомили про значне поліпшення симптомів в обох групах, включаючи пацієнтів із симптомами нейрогенного сечового міхура та без них. Зокрема, після лікування суттєво знизилися показники візуально-аналогової шкали (ВАШ) як у пацієнтів без неврологічної симптоматики, так і у неврологічних пацієнтів, відмічене значне зменшення добової частоти сечовипускання, зменшення кількості епізодів нетримання сечі. Слід зазначити, що про значні побічні ефекти протягом досліджуваного періоду не повідомлялося.
У 2014 році Kranjcec et al. представили результати рандомізованого контрольованого дослідження для визначення ефективності D-манози у профілактиці рецидивуючих ІСВШ. Після початкового лікування гострого циститу антибіотиками 308 жінок із рецидивуючими ІСВШ в анамнезі були випадковим чином розподілені на три групи. Перша група отримувала щоденну профілактику 2 г D-манози протягом 6 міс, друга група – 50 мг нітрофурантоїну щодня, а третя група не отримувала профілактики. Кількість рецидивуючих ІСВШ у групі D-манози становила 14,6%, у групі нітрофурантоїну – 20,4% й у групі без профілактики – 60,8% (p<0001). Більше того, пацієнти групи D-манози та групи нітрофурантоїну мали значно нижчий ризик повторних епізодів циститу під час профілактичної терапії порівняно з пацієнтами групи без профілактики: відносний ризик [ВР] 0,239, 95% довірчий інтервал [ДІ] 0,146-0,392 (p<0,0001) та ВР 0,335, 95% ДІ 0,222-0,506 (р<0,0001) відповідно. Примітно, що різниця між групами D-манози та нітрофурантоїну не була суттєвою. Важливим є той факт, що значення ефективності профілактики за допомогою D-манози та нітрофурантоїну залишалися незмінними після корекції даних за віком, анамнезом ІСШВ та частотою статевих контактів. Як і очікувалося, пацієнти, які отримували D-манозу, показали значно нижчий ризик побічних ефектів порівняно з тими, хто отримував профілактику за допомогою нітрофурантоїну. D-маноза була причиною діареї у 7,8% випадків. Нітрофурантоїн, як правило, добре переносився, але викликав діарею у 9,7% пацієнтів, нудоту – у 5,8%, головний біль – у 2,9% та вагінальне печіння – у 8,7% [30].
D-маноза добре переносилася пацієнтами, повідомлення про побічні ефекти були поодинокими. Зокрема, ті, про які повідомлялося, були легкими й не призводили до відміни терапії. Як найчастіший побічний ефект відзначалася діарея при застосуванні 2 г D-манози протягом 6 міс. Порівняно з нітрофурантоїном застосування D-манози виявило менш виражені побічні ефекти [1, 30].
Препарати, що містять D-манозу, включені в рекомендації з лікування інфекцій сечовивідних шляхів Національним інститутом охорони здоров’я і досконалості медичної допомоги Великої Британії (NICE) [30].
Роль комплексних препаратів, що містять D-манозу, у лікуванні захворювань сечовивідної системи
Дія D-манози є синергічною із впливом проантоцианідинів (екстракт журавлини) і проявляється попередженням адгезії уропатогенних бактерій до уротелію [4]. Джерелом проантоцианідинів у препаратах для лікування та профілактики ІСВШ виступають такі компоненти, як екстракт журавлини та ресвератрол. За даними метааналізу 7 рандомізованих плацебо-контрольованих досліджень стандартизованих екстрактів журавлини при застосуванні у жінок із ризиком виникнення ІСВШ, виявлено зниження ризику цих захворювань на 26% [4].
Згідно із сучасними даними, виноградні кісточки є в десять разів вищими донаторами проантоцианідинів порівняно із журавлиною, що робить вміст ресвератролу (різновид проантоцианідинів – похідних винограду) ефективним засобом для підвищення ефективності препаратів для лікування і профілактики ІСВШ [30].
Проантоцианідини зв’язуються з білками фімбрій E. coli, що зумовлює їхню антибактеріальну дію при ІСВШ. При рецидивуючих інфекціях дія пояснюється ще й пригніченням вироблення прозапальних цитокінів (інтерлейкіну-1β, фактора некрозу пухлини α), зниженням продукції пероксиду водню макрофагами. Проантоцианідини виявили здатність посилювати дію антибіотиків (ципрофлоксацину) [30].
Бікарбонат натрію, кислота винна, кислота лимонна, натрію цитрат створюють оптимальну кислотність сечі (рН у межах 5,5-6,5), що є необхідною передумовою швидкого зникнення симптомів гострого циститу та профілактикою каменеутворення. Адже відомо, що при надмірному закисленні сечі (рН <5,5) стимулюється утворення уратних конкрементів, при надмірному залуженні (рН >7) – фосфатних. Компоненти при розчиненні у воді утворюють натрію гідроцитрат та вуглекислий газ. При цьому утворюються залишкові лужні іони, які потрапляють у сечу та підвищують її показник рН. Зниження кислотності сечі зменшує прояви симптомів болю та печіння під час сечовипускання. Також залуження сечі підвищує ступень дисоціації й розчинення сечової кислоти/цистину. Внаслідок посилення виділення цитрату, який є фізіологічним інгібітором утворення кристалів і накопичення оксалату та фосфату кальцію, у сечовивідних шляхах відбувається зменшення утворення конкрементів та стимулюється їх руйнування.
Висновки
ІСВШ є актуальною на сьогодні медичною проблемою з огляду на їх велику поширеність та значний відсоток рецидивів. До груп ризику цих захворювань відносяться переважно жінки репродуктивного віку, що може нести потенційну небезпеку для успішної реалізації репродуктивних планів. Препаратами першої лінії лікування залишаються антибактеріальні засоби.
Терапевтична тактика ІСШВ та профілактика їх рецидивів із включенням препаратів D-манози в комбінації з екстрактом журавлини також може розглядатися як актуальне сучасне рішення. Клінічні дослідження доводять ефективність D-манози в лікуванні та профілактиці рецидивів ІСШВ у поєднанні з високим профілем безпеки та відсутністю побічних ефектів. Стандартизовані екстракти журавлини в комбінації з D-манозою довели свою ефективність у профілактиці рецидивів ІСВШ.
Оптимальна комбінація ефективних і безпечних засобів лікування та профілактики ІСВШ представлена у препараті Десоліс (АО «Лекхім», Україна), що містить ефективну, згідно із сучасними доказовими даними, концентрацію D-манози (500 мг) та проантоцианідини (макрокарпон, ресвератрол). Десоліс є першим зареєстрованим в Україні саме фармакологічним препаратом, що містить D-манозу. Джерелом синергістів за своєю дією до D-манози – проантоцианідинів у препараті виступають журавлинний (Vaccinium macrocarpon) фруктовий сік та ресвератрол, що містять 30% (54 мг) та 80% (200 мг) проантоцианідинів відповідно.
Завдяки здатності D-манози запобігати адгезії уропатогенних бактерій до клітин уротелію та в поєднанні із синергічною дією проантоцианідинів Десоліс перешкоджає прикріпленню бактерій до епітеліальних клітин сечовивідних шляхів, утворенню на цих клітинах біоплівок та колонізації їх резистентними до антибактеріальних препаратів штамами. Це дозволяє підвищити ефективність лікування, швидше усунути клінічні прояви, профілактувати розвиток рецидивів, які є частою ознакою ІСВШ, а також запобігти ускладненням після інструментальних втручань на сечовивідних шляхах.
Склад препарату Десоліс дозволяє рекомендувати його для профілактики каменеутворення.
Препарат Десоліс має збалансований вміст компонентів, які довели свою ефективність відповідно до принципів доказової медицини для лікування гострих та профілактики рецидивуючих ІСВШ, зокрема гострого циститу. Десоліс може бути рекомендований у схемах лікування та профілактики, у тому числі ситуативної (після зловживання гострою їжею, алкоголем; внаслідок підвищеної сексуальної активності), ІСВШ; для полегшення симптомів печіння та неприємних відчуттів під час сечовипускання; при загостренні хронічних інфекцій сечовивідних шляхів; для запобігання рецидивам хронічних інфекцій сечовивідних шляхів під час ремісії; після інструментальних втручань на сечовивідних шляхах (цистоскопія, уретроскопія, літотрипсія тощо); для посилення ефективності антибактеріальної терапії; для профілактики каменеутворення.
Список літератури знаходиться в редакції.