2 березня, 2023
Антикоагулянтна терапія у хворих на варикотромбофлебіт: власний досвід застосування едоксабану в клінічній практиці
Варикотромбофлебіт довгий час вважали доброякісним захворюванням. Проте, згідно з дослідженнями, систематична ультразвукова діагностика виявила велику кількість тромбозів глибоких вен (ТГВ), наявних у 6-36% хворих на варикотромбофлебіт [1-6]. Висока мінливість цих результатів, безперечно, потребує додаткових досліджень. Два механізми, ймовірно, лежать в основі цього зв’язку: міграція тромбу до глибокої венозної системи через сафенофеморальне/сафенопоплітеальне з’єднання або перфорантні вени та стан гіперкоагуляції, який може пояснити одночасне співіснування двох локалізацій тромбозів [1, 2].
Ризик поширення тромбозу до глибокої венозної системи з подальшим розвитком ТГВ і тромбоемболії легеневої артерії (ТЕЛА) насправді є досить високим. Результати метааналізу, проведеного M.N.D. Di Minno, який включав 22 дослідження із загалом >4300 пацієнтів із варикотромбофлебітом, свідчать про те, що ТГВ присутній у ≈18% хворих і що ТЕЛА наявна в ≈7% пацієнтів на момент діагностики варикотромбофлебіту [7]. З огляду на такі цифри складно говорити про доброякісність цього захворювання, що також було підтверджено низкою досліджень, які свідчать про те, що наявність ТГВ/ТЕЛА в пацієнтів із варикотромбофлебітом не є рідкісною клінічною знахідкою [3, 8-10, 11-13], а також про те, що ризиком імовірного ТГВ або ТЕЛА під час подальшого спостереження не варто нехтувати [14, 15]. В багатоцентровому дослідженні, проведеному P. Frappé в міському районі Сент-Етьєн (Франція) з населенням 265 687 жителів (згідно з переписом 2009 р.), у період із листопада 2011 по листопад 2012 р. було виявлено 171 пацієнта з варикотромбофлебітом, 42 з яких (24,6%, 95% довірчий інтервал (ДІ) 18,3-31,7%) мали супутній ТГВ, а клінічно значуща ТЕЛА спостерігалася у 8 хворих (4,7%, 95% ДІ 2,0-9,0%) [8]. Цікаво, що в роботі Barbara Binder зі 46 пацієнтів з ультрасонографічно підтвердженим варикотромбофлебітом 24% мали супутній (переважно безсимптомний) ТГВ. У 73% таких хворих ТГВ з’явився на ураженій нозі, в 9% – на контралатеральній нозі та у 18% було наявне ураження обох нижніх кінцівок [10]. Найчастіше уражалися вени литкових м’язів. У всіх пацієнтів із ТГВ локалізація варикотромбофлебіту була обмежена гомілкою, а результати якісного дослідження D‑димеру виявилися позитивними.
Тривалий час варикотромбофлебіт лікували нестероїдними протизапальними препаратами (НПЗП) [16] у поєднанні з еластичними панчохами та за допомогою хірургічного втручання. Але із часом концепція лікування варикотромбофлебіту змінювалася, адже з᾽являлося все більше досліджень із застосуванням антикоагулянтів. Так, в одному випробуванні порівнювали різні дози нефракціонованого гепарину (НФГ) [17], а в іншому – різні дози низькомолекулярного гепарину (НМГ) [18]. Перше з них – відкрите дослідження за участю 60 пацієнтів, які отримували лікування протягом 1 міс; результат – на користь терапевтичних доз НФГ [17]. Друге (STENOX) – подвійне сліпе випробування, що включало групу плацебо, проведене на 427 хворих, котрі отримували лікування протягом 10 днів; результати виявилися протилежними – на користь профілактичних доз НМГ (еноксапарину) [18], хоча, на наш погляд, 10-денний період лікування варикотромбофлебіту є занадто коротким. Під час двох досліджень порівнювали НМГ із НПЗП [18, 19]; в обох випадках результати виявилися здебільшого на користь НМГ. На 7-й конференції ACCP з антитромботичної терапії було запропоновано проміжні дози НФГ або НМГ протягом щонайменше 4 тиж для лікування варикотромбофлебіту, що є рекомендацією 2-го ступеня В.
Особисто ми в нашій клініці дотримуємося рекомендацій ESVS щодо лікування тромбозу поверхневих вен [20]. Згідно з ними, пацієнтам із тромбозом поверхневих вен (без супутнього ТГВ) із локалізацією ≥3 см від сафенофеморального/сафенопоплітеального сполучення та ≥5 см завдовжки рекомендовано 2,5 мг фондапаринуксу 1 р/день (клас І В) або проміжні дози НМГ (класс ІІа В) протягом 45 діб. Ми віддаємо перевагу еноксапарину в проміжних дозах із подальшим переходом на едоксабан через 5 днів терапії НМГ.
Після закінчення гострого запального періоду (не раніше 3 міс від маніфестації варикотромбофлебіту), як і зазначено в рекомендаціях, пропонуємо хворим оперативне втручання. Ми віддаємо перевагу термальним методам абляції уражених вен (ЕВЛА або РЧА). Пацієнтам із варикотромбофлебітом також призначаємо компресійній трикотаж ІІ класу компресії та венотоніки.
Матеріали та методи
В дослідженні взяли участь 32 пацієнти з ізольованим варикотромбофлебітом (мається на увазі відсутність супутнього ТГВ). Середній вік хворих складав 51±6,3 року, з яких 20 (62,5%) – жінки, 12 (37,5%) – чоловіки. Середній час від появи симптомів захворювання до початку антикоагулянтної терапії становив 5 діб (мінімальний термін – 12 год, максимальний – 10 діб). Середня тривалість від появи перших симптомів варикозної хвороби до розвитку варикотромбофлебіту – 4,5 року з найкоротшим терміном 2,3 року та найдовшим – 12 років. У 24 пацієнтів (75%) ураженим басейном був стовбур великої підшкірної вени, 8 хворих (25%) мали варикотромбофлебіт малої підшкірної вени. Пацієнти, що мали несафенну форму варикотромбофлебіту, в дослідженні участі не брали, оскільки ця форма не є показанням до антикоагулянтної терапії. Усі хворі обох груп мали однобічний варикотромбофлебіт. Пацієнтів, котрі на момент звернення приймали НОАК або АВК, до дослідження не залучали.
Учасників розподілили на основну групу та групу контролю. До основної групи належали 15 пацієнтів, які приймали едоксабан, представлений на українському ринку під торговою маркою Едоксакорд. Едоксабан – високоселективний прямий оборотний інгібітор фактора Ха, що має досить високу біодоступність при ентеральному прийомі. Відповідно до інструкції препарату, прийому едоксабану має передувати парентеральне введення НМГ або НФГ протягом щонайменше 5 діб. Але існує досить багато пацієнтів, які або не мають можливості отримувати ін᾽єкції НМГ/НФГ, або нехтують рекомендаціями лікарів і розпочинають терапію одразу з едоксабану. Крім того, на превеликий жаль, не всі лікарі обізнані щодо правил терапії едоксабаном і не призначають своїм пацієнтам стартову терапію НМГ/НФГ. Помітивши цю проблему, ми вирішили дослідити ефективність монотерапії едоксабаном, сформували основну групу з 15 пацієнтів, які з тих чи інших причин не отримували НФГ/НМГ і розпочали лікування варикотромбофлебіту одразу з едоксабану в дозі 60 мг 1 р/добу. Група контролю була сформована із 17 хворих, що перед початком прийому едоксабану отримували ін᾽єкції НМГ у терапевтичних дозах протягом 5 діб (як і передбачено інструкцією до едоксабану). Доза едоксабану була такою самою, як і в основній групі. Як НМГ ми використовували еноксапарин, що представлений на українському ринку під торговою маркою Клексан. Загальна тривалість терапії едоксабаном складала 45 діб для обох груп. Обов᾽язковими компонентами лікування в обох групах були компресійний трикотаж ІІ класу компресії та прийом венотоніків.
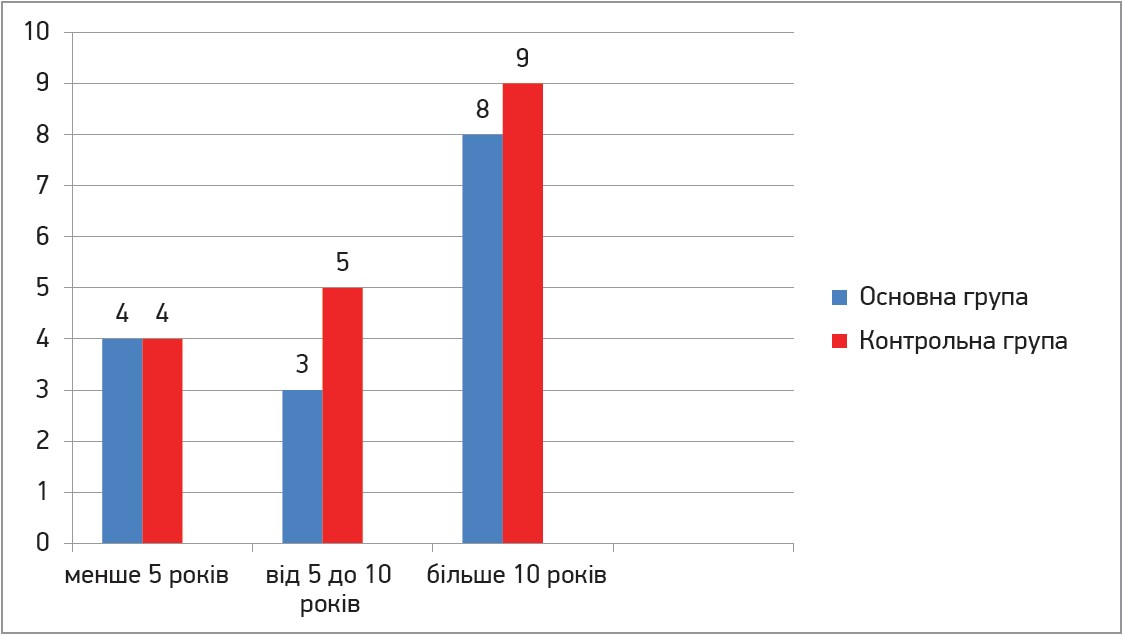
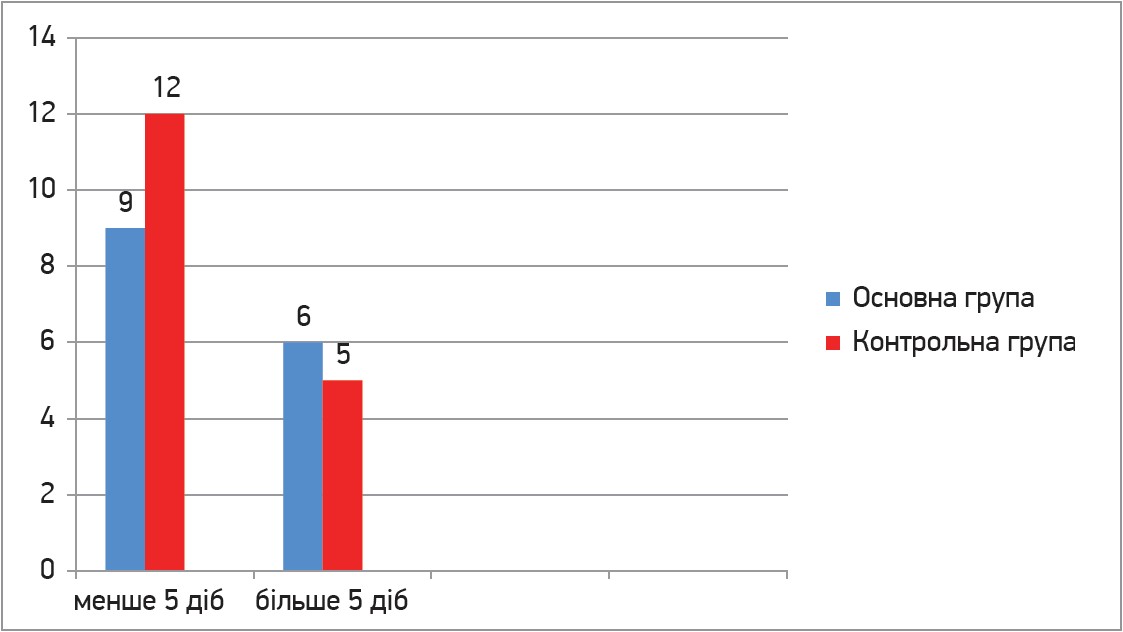
Водночас пацієнтів кожної з груп було розподілено на 3 підгрупи щодо часу від появи симптомів варикозної хвороби до розвитку симптомів варикотромбофлебіту (рис. 1), а також на 2 підгрупи стосовно часу від появи клінічних ознак варикотромбофлебіту до початку антикоагулянтної терапії (рис. 2).
Рис. 1. Розподіл пацієнтів основної та контрольної груп щодо часу від появи симптомів варикозної хвороби до розвитку симптомів варикотромбофлебіту
Рис. 2. Розподіл пацієнтів основної та контрольної груп стосовно часу від появи клінічних ознак варикотромбофлебіту до початку антикоагулянтної терапії
Загальний термін спостереження склав 45 діб. Контрольні огляди проводилися тричі – на 10-ту, 30-ту та 45-ту добу після старту антикоагулянтної терапії. Оцінка проводилася за такими параметрами: реканалізація, прогресування тромбозу, розвиток ТГВ, клінічно значущої ТЕЛА. Для оцінки перших трьох параметрів під час кожного контрольного огляду хворих проводилася УЗД. Оскільки УЗД є досить суб᾽єктивним методом дослідження, в обох групах під час усіх контрольних оглядів воно проводилося одним і тим самим спеціалістом на одному й тому самому УЗД‑апараті. Оцінка розвитку ТЕЛА здійснювалася на підставі наявності відповідних клінічних ознак (поява раптової задишки, загрудинний біль, кровохаркання) та вимірювання тиску в легеневій артерії під час ЕхоКГ за наявності вищезазначених скарг.
Для оцінки статистичної значущості відмінностей використовували параметричні критерії (критерій Манна – Вітні). Значущий рівень достовірності приймався при р<0,05.
Результати
Протягом усього терміну спостереження не було зафіксовано жодного випадку неявки пацієнта на контрольний огляд. В обох групах спостерігалося по 1 випадку прогресування варикотромбофлебіту в басейні великої підшкірної вени з рівня верхньої третини гомілки до нижньої третини стегна під час другого контрольного огляду пацієнта основної групи і під час третього контрольного огляду хворого групи контролю. Під час третього контрольного огляду пацієнта основної групи продовження варикотромбофлебіту вище за нижню третину стегна не відзначалося. Епізодів ТГВ або клінічно значущої ТЕЛА в жодній з груп зафіксовано не було.
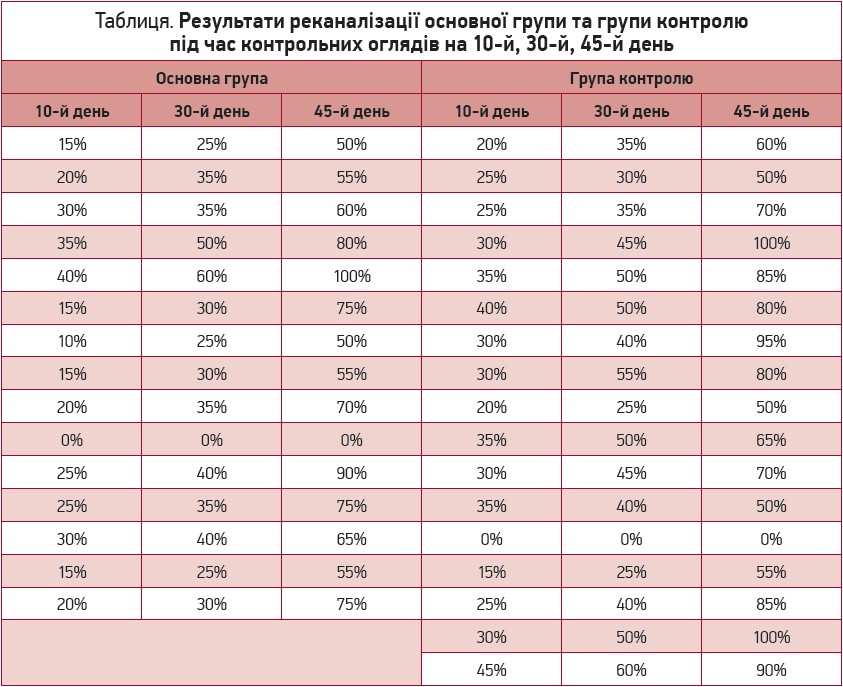
Результати реканалізації під час кожного з контрольних оглядів представлено в таблиці.
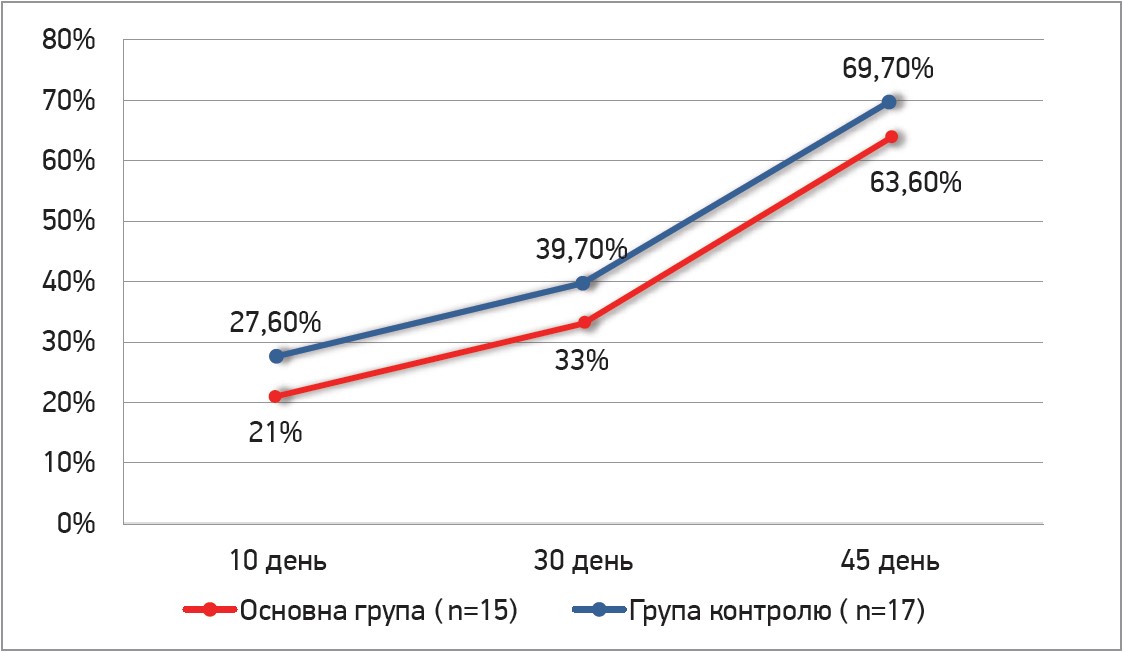
Як видно з даних таблиці, вже через 10 днів із моменту початку прийому Едоксакорду в пацієнтів обох груп можна побачити початкові ознаки реканалізації. На рисунку 3 показано, що найбільше зростання реканалізації обох груп спостерігалося на проміжок між другим і третім візитом. 50% реканалізація після третього візиту наявна в усіх пацієнтів обох груп, окрім 2 хворих із продовженим тромбозом. Варто звернути увагу на таке: відсутність значної різниці між основною та контрольною групами після кожного з візитів.
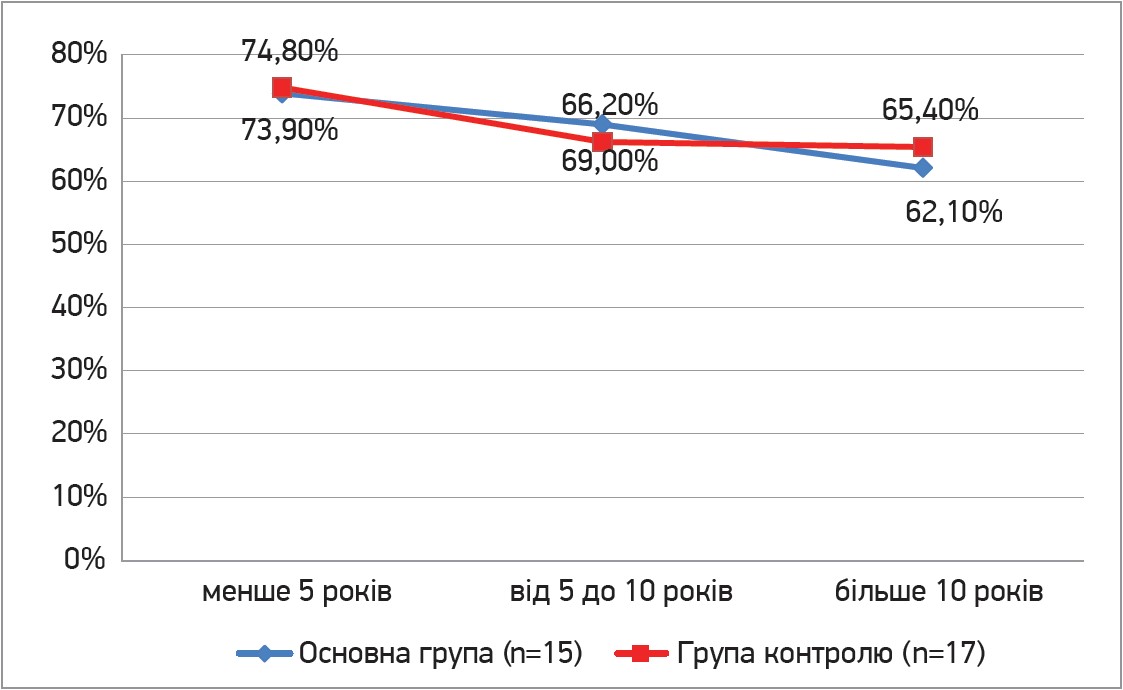
Також було відмічено зв’язок між реканалізацією та тривалістю варикозної хвороби, який відображено на рисунку 4. Значної різниці між групами помічено не було, але є досить очевидною обернена пропорційність між тривалістю варикозної хвороби та реканалізацією.
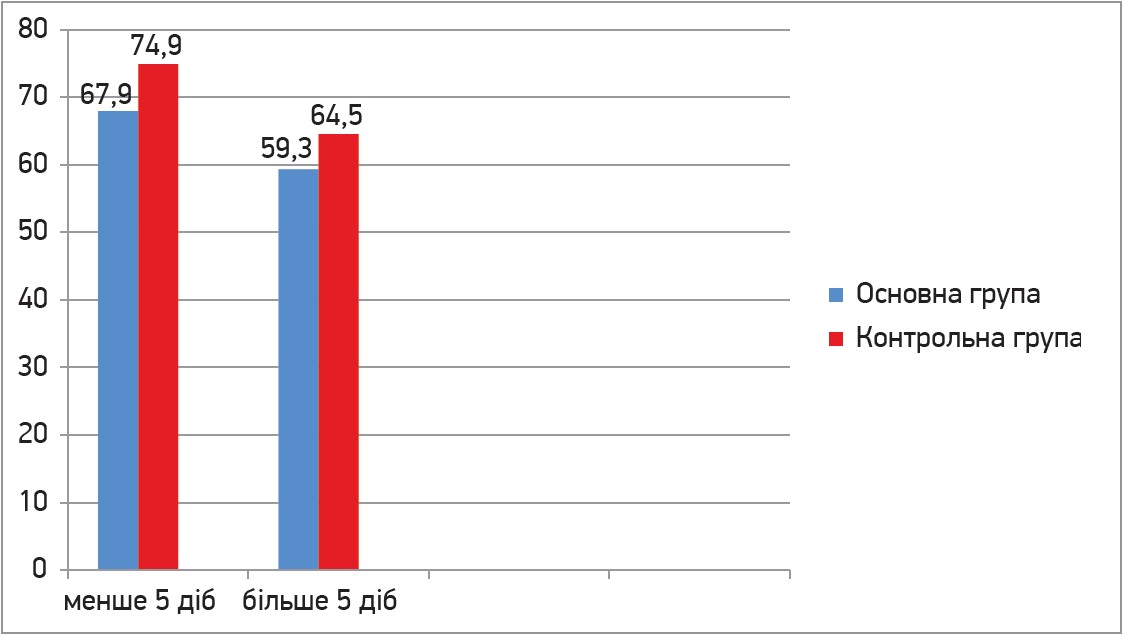
Під час дослідження в обох групах рівною мірою був помічений той факт, що ранній початок антикоагулянтної терапії пов’язаний з кращими та скорішими результатами реканалізації (рис. 5).
Рис. 3. Динаміка реканалізації основної групи та групи контролю під час контрольних оглядів на 10-й, 30-й, 45-й день
Рис. 4. Зв’язок між реканалізацією та тривалістю варикозної хвороби на 45-ту добу спостереження
Рис. 5. Зв’язок між реканалізацією та початком антикоагулянтної терапії на 45-ту добу спостереження
Висновки
Згідно з результатами нашого дослідження можна дійти висновку, що лікування варикотромбофлебіту винятково едоксабаном і комбінацією едоксабану зі стартовою терапією НМГ (еноксапарин) є однаково ефективним у контексті реканалізації, продовження тромбозу, розвитку ТГВ та клінічно значущої ТЕЛА. Ми в жодному разі не суперечимо інструкції (нашим висновком) і не рекомендуємо відмовлятися від стартової дози НМГ перед призначенням едоксабану, але вважаємо, що необхідні детальніші дослідження щодо вивчення ефективності монотерапії Едоксакордом порівняно з комбінацією Едоксакорд + НМГ у пацієнтів із варикотромбофлебітом. Важливим фактором, який впливає на реканалізацію, є тривалість варикозної хвороби нижніх кінцівок: що меншим є стаж захворювання, то кращими будуть результати реканалізації. Крім того, реканалізації сприяє більш раннє призначення антикоагулянтів.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 1-2 (537-538), 2023 р.