18 квітня, 2025
Синбіотична підтримка в лікуванні та профілактиці бактеріального вагінозу
 Людська мікробіота – це складна спільнота, яка живе у відносинах мутуалізму з організмом людини [7]. Останнім часом значна увага приділяється здоров’ю жінок, особливо вивченню ролі вагінальної мікробіоти, оскільки піхва має величезну мікроекосистему, що містить мільярди видів мікроорганізмів [31]. Доведено, що вагінальний мікробіом чинить значний вплив на здоров’я та перебіг захворювань у жінок [28].
Людська мікробіота – це складна спільнота, яка живе у відносинах мутуалізму з організмом людини [7]. Останнім часом значна увага приділяється здоров’ю жінок, особливо вивченню ролі вагінальної мікробіоти, оскільки піхва має величезну мікроекосистему, що містить мільярди видів мікроорганізмів [31]. Доведено, що вагінальний мікробіом чинить значний вплив на здоров’я та перебіг захворювань у жінок [28].
Вагінальна мікрофлора – це динамічне мікросередовище, на яке впливають гестаційний статус, менструальний цикл, статева активність, вік і використання контрацептивів [24].
Фізіологічна роль вагінального мікробіому
У фізіологічних умовах вагінальний мікробіом – це чітко визначена складова мікробіому людини. Тут створені унікальні умови, які характеризуються домінуванням одного виду бактерій – лактобактерій (зокрема, Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus iners і Lactobacillus jensenii) [9, 10]. Ця мікробіота проявляється низьким ступенем різноманітності та сильною динамікою зміни свого складу під впливом різноманітних екзогенних й ендогенних факторів [4].
Високий рівень естрогену (під час як статевого дозрівання, так і вагітності) сприяє збереженню гомеостатичного (еубіотичного) мікрооточення піхви шляхом стимуляції дозрівання й проліферації вагінальних епітеліальних клітин і накопичення глікогену. Збагачене глікогеном вагінальне середовище є притулком для проліферації лактобактерій. Лактобацили створюють бар’єр проти колонізації піхви патогенними організмами, зокрема стабілізують флору піхви завдяки здатності прилипати і конкурувати за місця адгезії, а також шляхом продукції антимікробних факторів, як-от молочна кислота, бактеріоциноподібні речовини та пероксид водню [5, 6, 8], тобто лактобацили можуть підкислювати вагінальне мікрооточення, пригнічувати проліферацію інших патогенних мікроорганізмів, сприяти підтримці еубіотичного вагінального мікробіому [14].
Молочна кислота – важливий вагінальний захисний агент, який допомагає підтримувати вагінальний рН між 4 і 4,5, створюючи невідповідне середовище для патогенних мікроорганізмів. Вільна молочна кислота проникає через клітинну стінку патогенів, знижує внутрішньоклітинний рН, інгібуючи метаболічні процеси, необхідні для росту. Пероксид водню (H2O2) є токсичним окиснювачем проти каталазонегативних бактерій, як-от облігатні анаероби [4].
Оскільки вагінальний мікробіом відіграє важливу роль під час імплантації ембріона [19], лактобацили, що продукують H2O2 і наявні в піхві здорових жінок, запобігають розвитку під час вагітності бактеріального вагінозу [37].
Бактеріоцини – це рибосомно-синтезовані білкові речовини з відносно вузьким спектром бактерицидної дії. Гени, що кодують і регулюють синтез бактеріоцинів, розташовуються на рухливих генетичних елементах, як-от хромосома (в поєднанні із транспозонами чи плазмідами). Сімейство бактеріоцинів складається з різноманітних білків, що відрізняються за розмірами, способом дії, мікробною мішенню, механізмами вивільнення та імунітету. Важливо те, що до бактеріоцинів не формується резистентність патологічної мікрофлори [8].
Ключова роль мікробіоти в здоров’ї жінок у постменопаузі полягає у тому, що вона може підвищувати всмоктування кальцію в кишечнику, запобігаючи остеопорозу, пов’язана зі зниженим ризиком раку молочної залози та гіперплазії ендометрію 1 типу, зменшує запалення ясен і періодонтит під час менопаузи, сприятливо впливає на численні кардіометаболічні фактори ризику, як-от ожиріння, запалення, метаболізм глюкози в крові й ліпідів [7].
Причини та прояви бактеріального вагінозу
Бактеріальний вагіноз дуже поширений; так, у США його поширеність становить 29-49% [3], але більшість жінок не знають про цю інфекцію, що ускладнює діагностику за відсутності мікроскопічного дослідження вагінальних виділень [27].
Бактеріальний вагіноз є найпоширенішою причиною вагініту серед жінок репродуктивного віку [3]; зазвичай він проявляється вагінальними виділеннями та неприємним запахом і є результатом порушення екосистеми піхви, наприклад, унаслідок раптової заміни лактобацил анаеробними бактеріями, як-от Gardnerella vaginalis, Megasphaera spp., Atopobium vaginae, Ureaplasma urealyticum, Mycoplasma hominis тощо [4, 22, 23]. Рецидивувальний бактеріальний вагіноз проявляється ≥3 епізодами протягом 12 міс [4].
Бактеріальний вагіноз знижує якість життя жінки, пов’язаний із серйозними наслідками для здоров’я, як-от безпліддя, передчасні пологи, запальні захворювання органів малого таза, передчасний розрив плодових оболонок і викидень [6, 14, 27]. Навіть безсимптомний бактеріальний вагіноз у жінок репродуктивного віку має серйозні акушерські та гінекологічні наслідки [19].
Рецидиви бактеріального вагінозу зумовлені застосуванням антибіотиків; рецидивуванню сприяють персистенція інфекції, повторні контакти з асоційованими з бактеріальним вагінозом мікроорганізмами чи нездатність лактобактерій повторно колонізувати піхву [3].
Менопауза також сприяє виникненню бактеріального вагінозу; порушення діяльності фізіологічної мікробіоти може відігравати роль у патогенезі захворювань, пов’язаних із менопаузою (зокрема, остеопорозу, раку молочної залози) [7].
Діагноз бактеріального вагінозу можна встановити, звернувши увагу на щонайменше 3 із 4 критеріїв Амселя: рідкі білі виділення, ключові клітини при мікроскопії, рН піхви >4,5 та рибний запах при застосуванні гідроксиду калію [4].
З огляду на поширеність бактеріального вагінозу та ризики, пов’язані з операцією в жінки з нелікованим бактеріальним вагінозом, пацієнткам, котрі перенесли гістеректомію, хірургічний аборт і потенційно кесарів розтин, рекомендують проходити скринінг на бактеріальний вагіноз [27].
Терапія бактеріального вагінозу
Показанням для лікування бактеріального вагінозу є наявність клінічної симптоматики. Переваги терапії для невагітних – зменшення ознак інфекції та вагінальної симптоматики; інші потенційні переваги лікування: зниження ризику зараження Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, ВІЛ, ВПЛ, ВПГ‑2 [26].
Серед напрямів терапії бактеріального вагінозу (табл. 1): пробіотики, трансплантація вагінального мікробіому, модуляція pH і руйнування біоплівки. Поведінкові зміни, які можуть допомогти, передбачають припинення куріння, використання презервативів і гормональну контрацепцію. Додаткові стратегії: модифікація дієти, використання ефірних олій тощо [4].
|
Таблиця 1. Найпоширеніші втручання для лікування та/або профілактики бактеріального вагінозу [4] |
|||
|
Втручання |
Механізм дії |
Приклад |
Клінічна ефективність |
|
Антибіотикотерапія |
Порушення синтезу білка в бактерій |
Метронідазол, кліндаміцин |
Висока |
|
Трансплантація вагінального мікробіому |
Зовнішній мікробіом сприяє відновленню мікробіому вагіни |
Трансплантація вагінального мікробіому |
Низька |
|
Модуляція рН |
Модуляція вагінального рН з його зниженням, сприяючи середовищу, в якому бактерії, пов’язані з бактеріальним вагінозом, погано ростуть |
Молочна кислота, |
Помірна |
|
Руйнування біоплівки |
Руйнування біоплівок потогенних мікроорганізмів, що підвищує чутливість бактерій до антибактеріальних впливів |
Борна кислота |
|
|
Астодример вагінальний гель |
Помірна |
|
|
|
Пробіотики |
Реколонізація вагіни із застосуванням лактобацил |
Оральне або вагінальне використання пробіотиків |
Від низької до помірної |
|
Дієта |
Модуляція імунної відповіді організму на бактеріальний розвиток та/або взаємодія між шлунково-кишковими та вагінальними мікробіомами |
Зменшення споживання цукру та жиру, додаткове введення в організм вітамінів А, С, Е, D |
Від низької до помірної |
|
Бар’єрна контрацепція |
Запобігання проникненню бактерій у середовище піхви |
Використання презервативів |
Помірна |
|
Гормональна контрацепція |
Імунорегуляція естрогеном і прогестероном та/або зменшення менструації |
Гормональні контрацептивні таблетки |
Помірна |
|
Обмеження куріння |
Зміна вагінальної мікробіоти та потенційне збільшення біогенних амінів |
Обмеження куріння |
Від низької до помірної |
Хоча антибіотики – ефективний терапевтичний варіант у короткостроковій перспективі, рецидивування інфекції усе ще залишаються серйозною проблемою [23].
Стандартна терапія бактеріального вагінозу передбачала застосування кліндаміцину та метронідазолу. Однак до цих засобів сформувалася резистентність, що є однією із причин рецидивування бактеріального вагінозу в загальній популяції до 40-50% на рік [1].
Хоча згідно з результатами ІІІ фази клінічного дослідження застосування 1,3% вагінального гелю метронідазолу на 21-й день було ефективнішим за плацебо (37,2 проти 26,6%; p=0,01) [25], відповідно до нещодавно опублікованого систематичного огляду й мережевого метааналізу (включено результати 42 досліджень, загалом взяли участь 8382 пацієнтки) установлено, що для лікування бактеріального вагінозу може бути ефективною альтернативою використання орнідазолу, котрий виявився ефективнішим за кліндаміцин і секнідазол; у метронідазолу ефективність була нижчою, ніж у пробіотиків [11]. Тинідазол, секнідазол, орнідазол (як і метронідазол) належать до нітроімідазолів, котрі відрізняються тривалішим (порівняно з метронідазолом) періодом напіввиведення (10-15; 17-28,8; 11-14 год відповідно), що дозволяє застосовувати їх 1 р/добу.
Нездатність відновити мікробну спільноту, збагачену лактобацилами, є імовірною причиною того, що антибіотики не змогли забезпечити довгострокове лікування рецидиву бактеріального вагінозу [3]. Саме тому для його лікування використовують пробіотики (живі мікроорганізми) з їжею або добавками чи вагінально. Пробіотичні лактобактерії широко використовуються як альтернатива чи доповнення до традиційної антибіотикотерапії для лікування вагінальних інфекцій і відновлення вагінального мікробіому [13, 29].
Як відомо, ідеальний пробіотик повинен мати певні характеристики: це має бути штам, здатний чинити позитивний вплив на організм людини (наприклад, більша стійкість до хвороб); він має існувати у формі живих клітин (бажано у значній кількості), бути безпечним, неінвазивним, непатогенним і нетоксичним, а також мати можливість виживати та бути стійким у кишковому середовищі, крім того, має бути стабільним і здатним до довгострокової життєздатності [18].
Вважається, що пробіотики, що містять лактобацили, можуть бути корисними як для лікування, так і профілактики рецидиву бактеріального вагінозу шляхом реколонізації вагінальної мікробіоти [14]. Доведено, що застосування пробіотиків, які колонізують вагінальний тракт, може бути важливим для підтримки нормального здоров’я сечостатевої системи, а також для запобігання інфекціям або їхнього лікування [8, 21, 32], зокрема, після антибіотикотерапії [3, 5].
За бактеріального вагінозу вивчалася ефективність пробіотиків при використанні одного штаму або комбінації Lactobacillus spp. і Bifidobacterium spp. перорально чи вагінально, а також пробіотиків разом з антибіотиками для відновлення мікрофлори піхви внаслідок бактерицидної дії антибіотиків [12].
Невдачі лікування та частота рецидивів бактеріального вагінозу залишаються високими, незважаючи на стандартне лікування антибіотиками [12]. У систематичному огляді літератури наведено результати 7 досліджень використання винятково багатоштамних пробіотиків для лікування бактеріального вагінозу. Передбачалося, що використання мультиштамного Lactobacillus spp. забезпечить синергетичний ефект, який зумовить ерадикацію патогенних організмів, наявних у піхві, посилення колонізації та надання протекції. У 3 дослідженнях вводили пробіотики в пероральній формі. Перше дослідження було рандомізованим контрольованим перехресним, у якому учасниці мали застосовувати або пробіотик 1, або пробіотик 2, що містив 3 субштами Lactobacillus crispatus, який вживали протягом 1 тиж із 2-тижневим періодом виведення. Ті, хто розпочинали із пробіотиків, пізніше отримували плацебо та навпаки. Пацієнтки, які приймали пробіотик 2, мали значне зниження оцінки за шкалою Nugent (p=0,002). У другому дослідженні вводили пробіотики із 2 штамів, що містили Lacticaseibacillus rhamnosus GR‑1 і Lactobacillus reuteri RC‑14, протягом 6 тиж, а це сприяло значному відновленню (p<0,0011) до збалансованої флори в 61,5% жінок. Вагінальна мікрофлора все ще залишалася нормальною в 51,1% суб’єктів протягом подальших 6 тиж порівняно з лише 20,8% учасниць, які отримували плацебо [12].
Результати 2 досліджень продемонстрували, що види бактерій можуть бути спільними для кишкового та вагінального трактів [16].
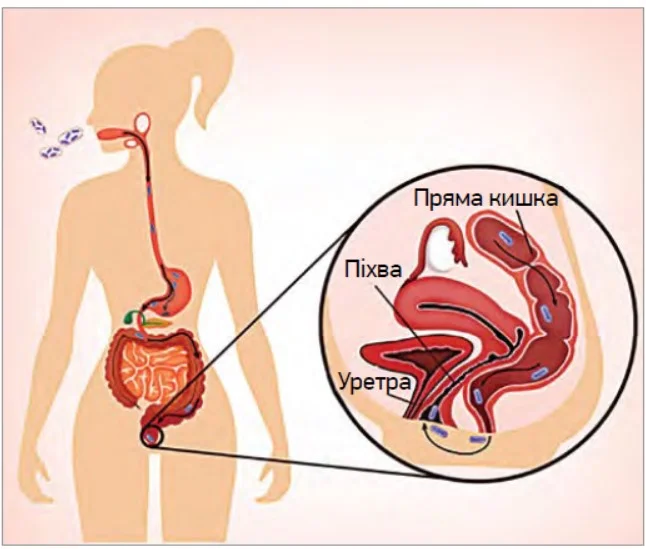
Вважається, що пероральні пробіотики можуть досягти вагінального мікробіому через шлунково-кишковий тракт (рис. 1). Пробіотики здатні прилипати до вагінальних епітеліальних клітин, формувати захисний шар (біоплівку), що забезпечує бар’єр проти інфекційних патогенів. Пробіотики також сприяють утворенню молекул клітинної передачі, що регулюють сигнал «молекула-молекула» на слизовій оболонці, яка діє як бар’єр для вироблення протизапальних цитокінів [20].
Рис. 1. Надходження пробіотичних бактерій до піхви при оральному застосуванні [14]
За результатами рандомізованого контрольованого дослідження (n=544) встановлено, що в пацієнток із бактеріальним вагінозом, які приймали пероральні пробіотики, через 6 тиж спостерігалося краще відновлення збагаченої лактобацилами вагінальної мікробіоти, ніж у групі плацебо (61,5 проти 26,9%) [30].
Нещодавно опубліковані результати клінічних досліджень також свідчать про сприятливий вплив перорального застосування пробіотиків при вагінальних інфекціях [18].
У 1995 році Гібсон і Роберфроїд запровадили термін «синбіотик» для опису комбінації пробіотиків і пребіотиків, які діють синергетично. Основна мета такої комбінації – покращення виживання пробіотичних мікроорганізмів у шлунково-кишковому тракті. Серед деяких штучно вироблених пребіотиків – лактулоза, галактоолігосахариди, фруктоолігосахариди, мальтоолігосахариди, циклодекстрини та лактосахароза. Лактулоза становить значну частку вироблених олігосахаридів (до 40%). Фруктани, як-от інулін і олігофруктоза, вважаються найбільш використовуваними й ефективними щодо багатьох видів пробіотиків. Найпопулярнішим у синбіотичних продуктах є поєднання бактерій роду Bifidobacterium або Lactobacillus із фруктоолігосахаридами. Пребіотики підвищують стійкість пробіотиків до умов середовища (pH, температура, оксигенація). Описано 2 способи синбіотичної дії: покращення життєздатності пробіотичних мікроорганізмів; надання специфічних оздоровчих ефектів. Результати досліджень, проведених у рамках проєкту SYNCAN, фінансованого Європейським Союзом, підтвердили антиканцерогенні властивості синбіотиків. Виявилося, що розробка біотерапевтичних формул, котрі містять як відповідні мікробні штами, так і синергетичні пребіотики, може зумовити посилення пробіотичного ефекту в тонкому та товстому кишечнику. Ці «підсилені» пробіотичні продукти можуть бути ще ефективнішими, а їхній захисний і стимулювальний ефект перевершує їхні компоненти, що вводяться окремо [15]. Саме тому останнім часом для лікування бактеріального вагінозу перевага надається комплексним препаратам, що пояснюється комплексом факторів: невідомою етіологією бактеріального вагінозу, постійно змінюваним складом мікроорганізмів, якісною (а не кількісною) діагностикою, високим рівнем невдач/рецидивів при лікуванні раніше запропонованими методами, зростанням резистентності флори до кліндаміцину і метронідазолу.
Проведено дослідження, метою якого було вивчення показників відновлення, росту та спроможності продукування молочної кислоти пробіотичними видами Lactobacillus у комбінації з різними пребіотиками, а також без них. Як зразок синбіотика із фруктоолігосахаридом (препарат № 1) використали таку комбінацію: Lactobacillus acidophilus 2,0×10⁹, Lactobacillus rhamnosus 2,0×10⁹, Lactobacillus casei 1,0×10⁹, Lactobacillus reuteri 2,0×10⁹, Lactobacillus plantarum 1,0×10⁹, Lactobacillus fermentum 1,0×10⁹, Bifidobacterium bifidum 1,0×10⁹ (загальний уміст в 1 капсулі 10,0×10⁹ КУО), фруктоолігосахарид 100 мг (дієтична добавка Пробіз Феміна, тверді желатинові капсули № 30 виробництва «Евертоджен Лайф Саєнсиз Лімітед», Індія). Препарат № 2: синбіотик із мальтодекстрином. Комбінація: Lactobacillus gasseri LMG 26661 – 2×109 КУО, Lactobacillus crispatus DSM 24619 – 1×109 КУО, Bifidobacterium breve DSM 16604 – 1×109 КУО, Lactobacillus rhamnosus GG ATCC 53103 – 1×109 КУО (загальний уміст в 1 капсулі 5,0×10⁹ КУО), лактоферин – 100 мг, допоміжні речовини: мальтодекстрин тощо (дієтична добавка Екобіол В. V., капсули № 20 виробництва «Сенсілаб СКА», Польща). Препарат № 3: комплекс пробіотичних видів без пребіотиків – Lactobacillus crispatus 4×10⁹ КУО; Lactobacillus gasseri 2×10⁹ КУО; Lactobacillus jensenii 2×10⁹ КУО; Lactobacillus rhamnosus 2×10⁹ КУО; Lactobacillus acidophilus 1×10⁹ КУО в загальному вмісті 1 капсули 11,0×10⁹ КУО (дієтична добавка Флоріум-А, капсули № 28 виробництва «Ананта Медікеар Лімітед», Індія).
Спочатку дослідили приріст біомаси досліджуваної пробіотичної добавки за умов, що імітують кисле (рН 2,5), нейтральне (рН 6,5) та лужне (рН 8,5) середовище різних відділів травного тракту: шлунка, тонкого і товстого кишечника (методом зміни оптичної густини культивованих композицій).
Готували рідке середовище МРС‑бульйон із різним значенням рН. Середовище готували згідно з інструкцією виробника, стерилізували за температури 121 °C упродовж 15 хв. Перед стерилізацією рН середовища доводили до значень рН 2,5 (варіант 1), рН 6,5 (варіант 2), рН 8,5 (варіант 3). Після стерилізації розливали по віалам і витримували добу в термостаті за температури 37 °C упродовж 24 год для впевненості, що немає сторонньої мікрофлори. Віали засівали по 10% культур 3 різних капсул препаратів № 1-3, які попередньо відновлювали у фізіологічному розчині упродовж 2 год. Глибинне культивування проводили в орбітальному шейкер-інкубаторі ES 20/60 BIOSAN за температури 37±1 °C, а також інтенсивно перемішували (160 об./хв) упродовж 24 год.
Аналіз оптичної густини в пробах проводили за допомогою лабораторного спектрофотометра ULAB 102 UV за довжин хвилі (λ) 600 нм.
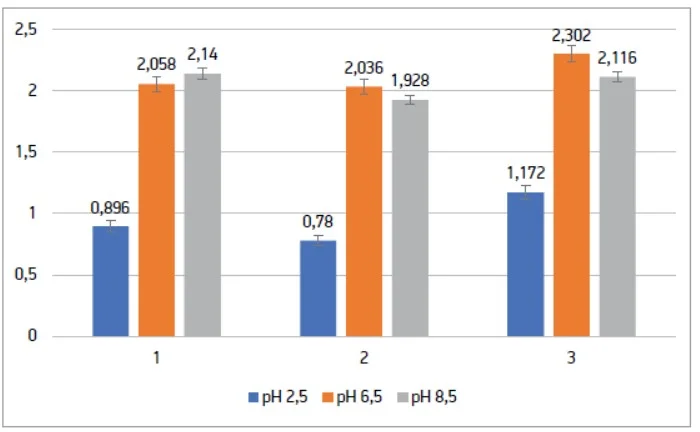
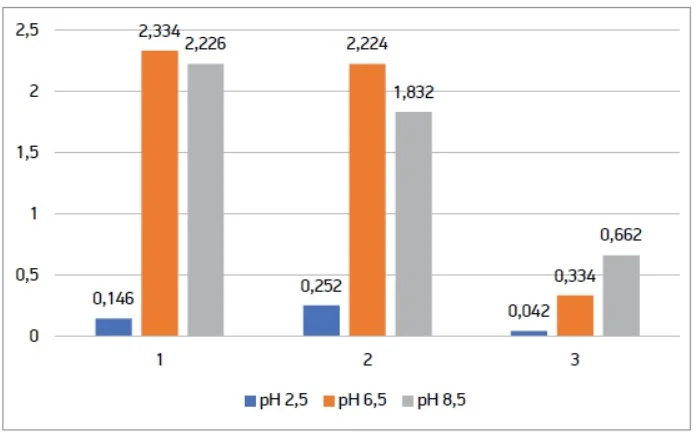
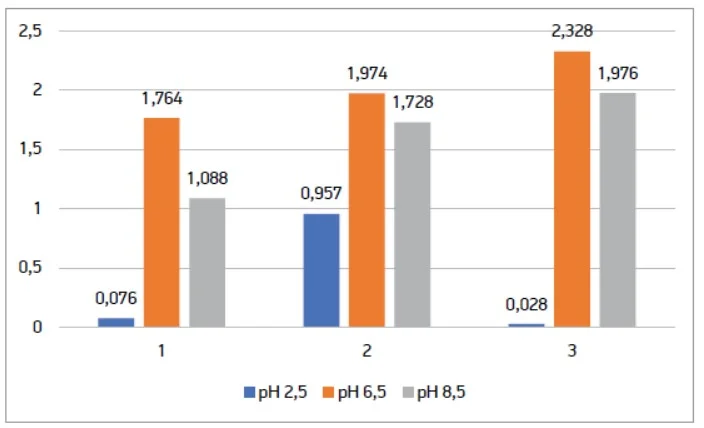
Приріст біомаси досліджуваної пробіотичної добавки за умов, що імітують кисле (рН 2,5), нейтральне (рН 6,5) та лужне (рН 8,5) середовище різних відділів шлунка і кишечника, оцінювали за зміною оптичної густини культивованих композицій (рис. 2). Дослідження проводили із 3 різними капсулами однієї дієтичної добавки (досліди 1-3).
Рис. 2. Досліджувані препарати при глибинному вирощуванні: а – вміст капсули препаратів № 1-3 у фізіологічному розчині;
б, в, г – препарати № 1-3, вирощені на МРС за різних рН (2,5; 6,5 та 8,5)
Рис. 3. Ріст лактобацил, що містяться в препаратах № 1-3 після 2 год відновлення у фізіологічному буфері
(висіяні на середовище МРС)
Отримані результати представлені на рисунках 4-9.
Рис. 4. Приріст біомаси за оптичною густиною 3 рандомних капсул препарату № 1, вирощених на середовищі МРС
за різних значень рН
Рис. 5. Приріст біомаси за оптичною густиною 3 рандомних капсул препарату № 2, вирощених на середовищі МРС
за різних значень рН
Рис. 6. Приріст біомаси за оптичною густиною 3 рандомних капсул препарату № 3, вирощених на середовищі МРС
за різних значень рН
Рис. 7. Ріст лактобацил, що містяться в препаратах № 1-3 після 24 год відновлення в середовищі МРС (висіяні
на середовище МРС), із різним значенням рН
Рис. 8. Розчинність капсул препаратів у середовищі МРС із рН 2,5: № 1 – розчинилася за 30 хв, № 2 – за 10 хв, № 3 – за 60 хв
Рис. 9. Ріст лактобацил, що містяться в дієтичних добавках, після 2 год відновлення (висіяні на середовище МРС) (рН 6): а –
відновлювалися у фізіологічному буфері та висівалися методом розведень; б – відновлювали в середовищі МРС і висівали
за методом Голда
У всіх досліджуваних зразках препаратів № 1-3 визначали кількість молочної кислоти, що синтезують бактерії Lactobacillus. Для цього регенеровані клітини пересівали глибинним способом на середовище МРС‑бульйон із рН 2,5; 6,5 та рН 8,5. Через 48 год культивування перевіряли кількість накопичення молочної кислоти (табл. 2).
|
Таблиця 2. Накопичення молочної кислоти лактобактеріями при рості на середовищі МРС‑бульйон із різним значенням рН |
|||
|
Препарат |
№ |
Значення рН |
Кількість молочної кислоти, г/л |
|
1 |
1.1 |
2,5 |
5,83 |
|
1.2 |
6,5 |
15,71 |
|
|
1.3 |
8,5 |
15,58 |
|
|
2 |
2.1 |
2,5 |
0,85 |
|
2.2 |
6,5 |
14,77 |
|
|
2.3 |
8,5 |
11,50 |
|
|
3 |
3.1 |
2,5 |
1,81 |
|
3.2 |
6,5 |
14,53 |
|
|
3.3 |
8,5 |
13,39 |
|
Під час аналізування даних можна дійти висновку, що всі досліджувані дієтичні добавки здатні відновлюватися за 24 год у середовищі МРС‑бульйон за нейтрального (рН 6,5) та лужного значення (рН 8,5). Також слід зазначити, що препарат № 1 (Пробіз Феміна) показав кращі результати при вирощуванні його на середовищі МРС зі значенням рН 2,5, що є не дуже сприятливим для росту цих культур. Також слід зазначити, що оптична густина 3 випадково обраних капсул дієтичної добавки була практично стабільною в межах значення рН. Це свідчить про якість та стабільність зазначеної кількості мікроорганізмів у кожній капсулі 1 блістера.
Також проводили дослідження зазначених 3 дієтичних добавок поверхневим методом. Бактерії Lactobacillus досліджуваної дієтичної добавки Пробіз Феміна відновлювалися за 2 год як у середовищі МРС (рН 6,5), так і у фізіологічному розчині. Це свідчить про те, що вони зможуть відновитися в організмі людини. Під час аналізу отриманих результатів можна дійти висновку, що середня кількість життєздатних клітин, котрі знаходяться в 1 капсулі Пробіз Феміна, становить не менше 109 (як і зазначається виробником). Оскільки обидва методи показали відповідний результат, необхідно зазначити, що кількість життєздатних лактобактерій для усіх рандомних капсул дієтичної добавки була в межах похибки 5% при оживленні (як у фізіологічному розчині, так і в збагаченому середовищі МРС).
Також усі досліджувані капсули добавки, що містять Lactobacillus, визначали на здатність синтезувати кількість молочної кислоти. Для цього регенеровані клітини пересівали глибинним способом на середовище МРС‑бульйон із рН 2,5; 6,5 та рН 8,5. Через 48 год культивування перевіряли кількість накопичення молочної кислоти. Вирощували культуру, як описано вище, крім того, через 48 год росту на середовищі МРС при 37 °C перевіряли накопичення молочної кислоти за допомогою методу Бюхнера.
Представлено результати накопичення молочної кислоти при рості лактобактерій препаратів № 1-3 на середовищі МРС‑бульйон із різним значенням рН (2,5; 6,5; 8,5). Слід зазначити, що найкраще Lactobacillus синтезують молочну кислоту на 48 год росту при рН‑середовищі 6,5 та 8,5. Однак на середовищі з рН 2,5 в препаратах № 1 та 2 майже не спостерігалося накопичення біомаси, отже, молочної кислоти утворювалося дуже мало (0,85 і 1,81 г/л відповідно). Лактобактерії, які входять до складу препарату № 1, проявили більшу стійкість до кислого середовища, адже кількість накопичення молочної кислоти становила 5,83 г/л. Також слід зазначити, що Lactobacillus препарату № 1 (Пробіз Феміна) синтезують достатню кількість молочної кислоти на середовищі з рН 6,5 та 8,5 за 48 год, а саме 15,71 і 15,58 г/л відповідно.
Продемонстровано розпадання капсул препаратів № 1-3 у середовищі МРС із рН 2,5. Капсула препарату № 1 (Пробіз Феміна) розчинилася за 30 хв, тоді як № 2 – за 10 хв. Цілісність капсули препарату № 3 зберігалася 60 хв.
З огляду на лабораторні дані Lactobacillus, які входять до складу Пробіз Феміна (препарат № 1), є найстійкішими до відновлення та росту середовища шлунково-кишкового тракту: вони відновлювалися за 24 год у середовищі МРС‑бульйон за нейтрального (рН 6,5) та лужного значення (рН 8,5). Також слід зазначити, що препарат № 1 показав найкращі результати при вирощуванні його на середовищі МРС зі значенням рН 2,5 (що імітує кисле середовище шлунка), тоді як препарати № 2 та 3 виживали, але не накопичували значного рівня біомаси. Оптична густина 3 випадково обраних капсул з 1 блістера препаратів № 2 та 3 відрізнялася, тоді як така різних 3 капсул препарату № 1 була практично стабільною в межах значення рН. Це свідчить про якість та стабільність зазначеної кількості мікроорганізмів у кожній капсулі 1 блістера. Лактобактерії Пробіз Феміна порівняно з такими препаратів № 2 та 3 синтезують більше молочної кислоти на середовищі з рН 6,5 і 8,5 за 48 год, а саме 15,71 і 15,58 г/л відповідно.
Ефекти дієтичної добавки Пробіз Феміна вивчали в 68 пацієнток репродуктивного віку, які отримували синбіотик за такою схемою: по 1 капсулі орально 2 р/день після вживання їжі протягом 15 днів. Середній вік хворих становив 30,5 року (у випробуванні брали участь жінки віком від 18 до 43 років) [2].
Пацієнток рандомно розподілили на 2 групи, зіставні за віком і характером ураження геніталій: 1-ша група включала 34 хворих, які отримували пробіотичні мікроорганізми під час і після основної терапії кольпіту; до 2-ї групи входили 34 жінки, яким Пробіз Феміну призначали лише після завершення основного лікування вагінальної інфекції. Нормофлора вагінального біотопу після закінчення 15-денного курсу застосування Пробіз Феміни була відновлена в 33 жінок (97,1±2,0%; р<0,05) 1-ї групи та в 30 осіб (88,2±3,5%; р<0,05) 2-ї групи. Це свідчить про більшу ефективність двоетапної схеми у відновленні біоценозу піхви [2].
Висновки
Отже, бактеріальний вагіноз – одне з найпоширеніших інфекційних захворювань жінок. Навіть за безсимптомного перебігу він суттєво впливає на репродуктивні функції, знижуючи якість життя жінки, спричиняючи безпліддя, передчасні пологи, запальні захворювання органів малого таза, передчасний розрив плодових оболонок і викидень.
Пробіотики вважаються перспективним засобом для профілактики рецидивів бактеріального вагінозу, забезпечуючи відновлення вагінального мікробіому. Комплексна дієтична добавка Пробіз Феміна, що містить 7 штамів лактобацил і біфідобактерії та пребіотик фруктоолігосахарид, довела свою дієвість як в експериментальних дослідженнях, продукуючи більшу кількість молочної кислоти, ніж дієтичні добавки порівняння, так і в клініці, сприяючи відновленню вагінального мікробіому залежно від методології використання у 88-97% пацієнток із бактеріальним вагінозом.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 6 (592), 2025 р