30 червня, 2025
Взаємозв’язок між рясними менструальними кровотечами, дефіцитом заліза та залізодефіцитною анемією
Рясні менструальні кровотечі (РМК) є доволі поширеним симптомом серед жінок репродуктивного віку та основною причиною розвитку дефіциту заліза (ДЗ) і його найтяжчого прояву – залізодефіцитної анемії (ЗДА). Незважаючи на значну поширеність цих клінічних станів їхній взаємозв’язок недостатньо усвідомлюється та часто приймається за норму самими пацієнтками. РМК і ДЗ (з анемією або без неї) по-різному впливають на якість життя: РМК – епізодично під час кровотечі, тоді як ДЗ – постійно протягом усього періоду наявності дефіциту. Ці взаємопов’язані стани негативно позначаються на якості життя жінок протягом усього репродуктивного періоду, від менархе до менопаузи. Утім культурні стереотипи та прихований перебіг цих розладів сприяють недооцінюванню проблеми навіть спеціалізованими клініцистами.
Ключові слова: аномальні маткові кровотечі, рясні менструальні кровотечі, дефіцит заліза, залізодефіцитна анемія, пероральна феротерапія.
РМК визначаються як менструальна втрата крові в об’ємі, достатньому для негативного впливу на фізичну, емоційну, соціальну та/або матеріальну якість життя жінки [1]. РМК є одним із проявів аномальної маткової кровотечі (АМК) у невагітних жінок репродуктивного віку та однією з найпоширеніших гінекологічних скарг. Незважаючи на те що офіційні дані систем охорони здоров’я вказують на поширеність цього стану в межах 3-5%, популяційні дослідження свідчать про ураження ним до 50% жінок репродуктивного віку [2, 3].
Недооцінювання поширеності РМК зумовлено недостатнім розпізнаванням симптомів пацієнтками та значною варіабельністю звітування медичними працівниками [2, 6, 7]. Традиційне та культурне небажання обговорювати менструацію навіть серед медичних фахівців призводить до розбіжностей у статистичних даних [7]. Недостатня обізнаність щодо відмінностей між нормальною та рясною кровотечею може призводити до «нормалізації» симптомів РМК замість їх розпізнавання як патологічних станів [2, 3, 7].
Дефіцит заліза та залізодефіцитна анемія
За критеріями Всесвітньої організації охорони здоров’я (ВООЗ), анемія характеризується зниженою концентрацією гемоглобіну <12 г/дл у невагітних жінок репродуктивного віку [9]. Цей розлад становить серйозну глобальну проблему громадського здоров’я, вражаючи близько чверті населення світу, переважно жінок і дітей [10, 11]. На ДЗ припадає приблизно 75% усіх випадків анемії, крім того він визнаний ВООЗ найпоширенішим дефіцитом мікроелементів у світовій популяції, що входить до топ‑10 причин інвалідності та вражає понад 20% жінок репродуктивного віку [12-17].
Розуміння клінічного значення ДЗ потребує знання процесів метаболізму заліза. Роль заліза в організмі людини є критичною та багатогранною, часто недооцінюваною як населенням, так і медичними працівниками. Залізо необхідне не лише для синтезу гемоглобіну та транспорту кисню, а й як есенціальний мікроелемент для мітохондріального енергетичного метаболізму, численних ферментативних процесів, функціонування міокарда та скелетних м’язів, продукції нейротрансмітерів і діяльності імунної системи [18].
Організм ретельно регулює метаболізм заліза за відсутності шляхів активного виведення. ДЗ розвивається через два основні механізми: недостатнє надходження чи погане всмоктування заліза з їжею або втрати заліза, що перевищують його споживання, внаслідок таких клінічних станів, як РМК чи хронічна шлунково-кишкова кровотеча [19]. При розвитку ДЗ залізо спочатку мобілізується з феритину (депо заліза в печінці), а за прогресування дефіциту – із залізовмісних ферментів і білків для підтримання еритропоезу [20]. Це перерозподілення ресурсів заліза на користь гемопоезу відбувається за рахунок інших життєво важливих функцій задовго до розвитку ЗДА, яка є кінцевою стадією ДЗ [18].
Клінічні прояви ДЗ подібні до симптомів ЗДА, таких як втома, виснаження, когнітивні порушення, м’язова слабкість, задишка, запаморочення, синдром Піка, безсоння, синдром неспокійних ніг і алопеція [13, 14, 27]. Разом із тим лікування ДЗ у неанемічних жінок демонструє покращення функції скелетних м’язів і фізичної працездатності [24].
Взаємозв’язок між РМК і дефіцитом заліза
Хронічна крововтрата внаслідок РМК є ключовим фактором розвитку ДЗ та ЗДА [33]. Інтенсивність кровотечі часто недооцінюється, незважаючи на прогресуюче виснаження запасів заліза, що робить РМК найпоширенішою причиною ЗДА в економічно розвинутих країнах [13]. У країнах із низьким і середнім рівнем доходу ситуація може бути критичнішою: наприклад, дослідження в Пакистані виявило поширеність анемії серед дівчаток-підлітків 50,6% із достовірною асоціацією з РМК [34].
РМК можуть дебютувати з менархе, коли часто діагностуються раніше не виявлені коагулопатії, зокрема хвороба Віллебранда [35]. Щороку сотні дівчат госпіталізуються до американських педіатричних клінік з ускладненнями тяжкої анемії, спричиненої РМК [35].
Комплексний вплив РМК, дефіциту заліза та залізодефіцитної анемії
РМК і супутній ДЗ мають загрозливий та далекосяжний клінічний і соціально-економічний вплив, що поширюється на пацієнтку, її родину, роботодавців, систему охорони здоров’я та суспільство загалом. Поєднання РМК і ДЗ негативно впливає на якість життя в різних аспектах [36, 37].
Вплив на якість життя. Жінки з РМК демонструють достовірно нижчі показники якості життя при використанні валідованих опитувальників, зокрема 36‑пунктового короткого опитувальника (SF‑36), що охоплює вісім доменів: фізичну функцію, больовий синдром, загальний стан здоров’я, життєздатність, соціальне функціонування, емоційний і психічний стан [42-44]. Систематичний огляд п’яти досліджень за участю 1171 жінки підтвердив достовірно нижчі показники якості життя у пацієнток із РМК [41].
Економічний тягар. РМК і ДЗ/ЗДА створюють значне економічне навантаження на пацієнток, їхні родини, роботодавців і національні системи охорони здоров’я. Робочий абсентеїзм (відсутність працівника на робочому місці без поважних причин) спостерігається у 14% жінок із РМК, тоді як презентеїзм (зниження продуктивності праці) – у понад 80% [48]. Щорічні витрати в перерахунку на одну родину перевищують 2 тис. доларів переважно через вартість гігієнічних засобів, лікарняні листи та прогули [49, 50]. У 2007 році загальні прямі та непрямі витрати в США оцінювалися у 12-37 млрд доларів [6].
Виклики для діагностики та лікування
Проблеми діагностики ДЗ і ЗДА. Діагностика ускладнюється впливом різних станів (вагітність, таласемія, запальні процеси) на рівні феритину [51]. Додаткові труднощі створюють непослідовні та варіабельні місцеві лабораторні референтні значення з нижніми межами норми, що часто не відповідають критеріям ВООЗ для діагностики ДЗ та значно нижчі від порогових значень ефективності пероральної феротерапії [20, 52].
Навіть загальноприйнята нижня межа норми гемоглобіну (12 г/дл) для невагітних жінок потребує перегляду, оскільки при виключенні залізодефіцитних пацієнток нижня межа становить 13 г/дл, як і для чоловіків [53].
Бар’єри ефективної терапії. Незважаючи на важливість дієтарної корекції, пероральна феротерапія* залишається лікуванням першої лінії при ДЗ та ЗДА [60]. Однак ефективність пероральних препаратів заліза часто обмежується низькою комплаєнтністю через гастроінтестинальні побічні ефекти (нудота, закрепи). Оптимізації терапії сприяють стратегії зниження доз при щоденному прийомі [61] або альтернативне дозування через день [62, 63].
У пацієнток із непереносимістю пероральної терапії, неадекватною відповіддю або потребою у швидкому відновленні депо заліза ефективною альтернативою є внутрішньовенна феротерапія. Сучасні парентеральні препарати мають значно покращений профіль безпеки, знижену потребу в алергопрофілактиці та можливість застосування високих доз [65].
Виклики діагностики та терапії РМК. Міжнародна федерація акушерства і гінекології (FIGO) розробила стандартизовані системи обстеження жінок репродуктивного віку з АМК [66, 67], однак їх широке впровадження залишається проблематичним. Серед підлітків із РМК приблизно третина мають порушення гемостазу, зокрема хворобу Віллебранда або дисфункцію тромбоцитів [68, 69]. Навіть серед дорослих жінок поширеність хвороби Віллебранда сягає 13% [70].
Особливе значення для вагітності
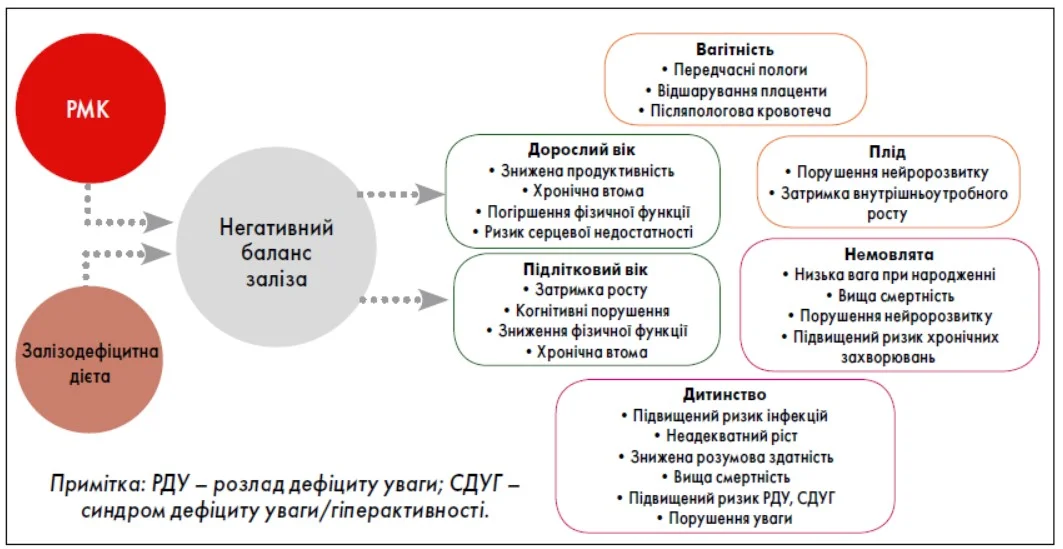
Розпізнавання та раннє лікування ДЗ і ЗДА у жінок дітородного віку має особливе значення, оскільки анемія вагітних може асоціюватися з несприятливими наслідками, включаючи передчасні пологи, низьку вагу дитини при народженні та послідові кровотечі, а також затримку нейророзвитку в новонародженого (рис. 1) [54-56].
Рис. 1. Вплив негативного балансу заліза між поколіннями на різних стадіях життя
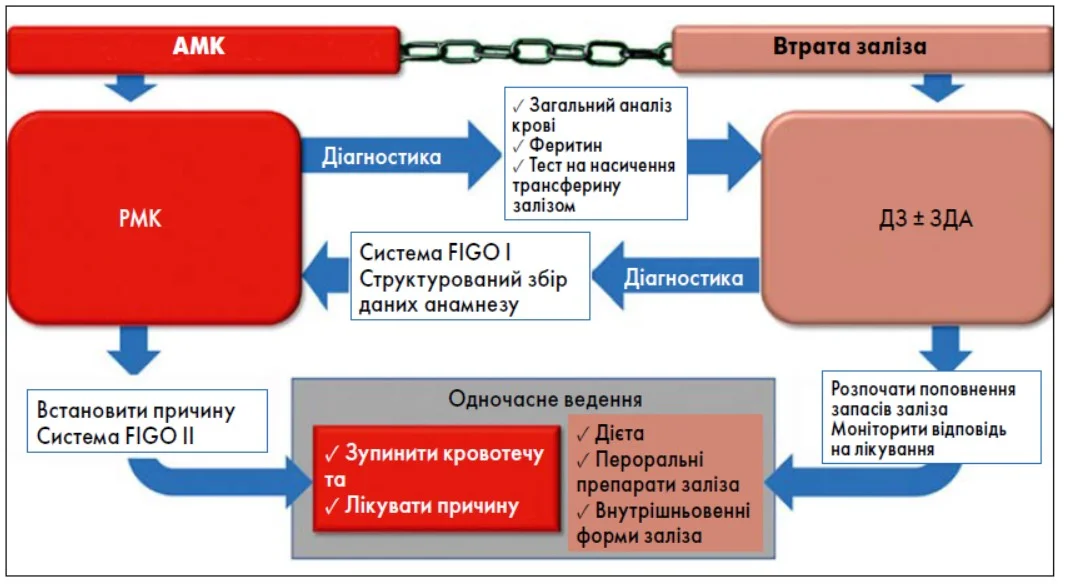
Висока частота виявлення ЗДА під час вагітності, ймовірно, відображає значну поширеність недіагностованого та нелікованого ДЗ у преконцептуальному періоді. На сьогодні відсутні клінічні рекомендації щодо скринінгу та лікування ДЗ або ЗДА у жінок, які планують вагітність, включаючи пацієнток із РМК [57, 58]. Ця прогалина в клінічній практиці створює передумови для розвитку ускладнень як у матері, так і в плода. Тому комплексний підхід до вирішення проблеми дозволить забезпечити оптимальні клінічні результати при раціональному використанні ресурсів охорони здоров’я (рис. 2).
Рис. 2. Алгоритм одночасного менеджменту АМК та втрати заліза
Отже, РМК і ДЗ є взаємопов’язаними клінічними станами, що вражають мільйони жінок репродуктивного віку по всьому світу. Незважаючи на наявність ефективних терапевтичних підходів ці розлади залишаються недодіагностованими й недолікованими через недостатню обізнаність клініцистів та нормалізацію симптомів у суспільстві. Пероральні препарати заліза залишаються терапією першої лінії для лікування ДЗ та ЗДА, проте їх ефективність часто обмежується проблемами з комплаєнсом через шлунково-кишкові побічні ефекти.
Реферативний огляд підготувала Олена Речмедіна
За матеріалами: Munro M.G., Mast A.E., Powers J.M. et al. (2023) The relationship between heavy menstrual bleeding, iron deficiency, and iron deficiency anemia. Am J Obstet Gynecol. Jul;229(1):1-9. doi: 10.1016/j.ajog.2023.01.017. Epub 2023 Jan 24. PMID: 36706856.
Тематичний номер «Акушерство. Гінекологія. Репродуктологія» № 3 (64) 2025 р.