27 березня, 2015
Аторвастатин: от контролируемых исследований до повседневной практики
Сердечно-сосудистые заболевания – одна из основных причин заболеваемости и смертности в мире. Они ежегодно отнимают больше жизней, чем все формы рака вместе взятые. Среди всех сердечно-сосудистых заболеваний ИБС является частой причиной госпитализации и временной потери трудоспособности. Часть пациентов имеет ту или иную степень инвалидности. Расходы, связанные с ИБС, ложатся тяжелым бременем на системы здравоохранения, социального обеспечения, пациентов и их родственников. Только успешная профилактика ИБС способна изменить структуру расходов на лечение, в частности за счет уменьшения госпитальных расходов, и снизить полную стоимость заболевания. Один из основных факторов риска ИБС – дислипидемия. Широко известна тесная прямая зависимость между уровнем холестерина и холестерина липопротеидов низкой плотности (ХС ЛПНП) в сыворотке крови и смертностью от ИБС. В настоящее время наиболее эффективными гипохолестеринемическими препаратами являются ингибиторы ГМК-КоА-редуктазы (статины). Одним из самых эффективных препаратов этой группы является аторвастатин. О доказательной базе применения аторвастатина во вторичной профилактике ИБС рассказал доктор медицинских наук, старший научный сотрудник ФГУ РКНПК «Институт клинической кардиологии им. А.Л. Мясникова» МЗ и СР РФ, консультант-липидолог Сусеков Андрей Владимирович в ходе одного из пленарных заседаний, состоявшегося в рамках XVI Российского конгресса «Человек и лекарство».
 – Первые дискуссии о необходимости медикаментозного снижения повышенного холестерина появились в середине прошлого века в Великобритании. Первые попытки медикаментозного снижения холестерина были предприняты много лет назад, в 1950-60-х годах прошлого столетия, с помощью никотиновой кислоты, клофибрата, растительных стеролов. В 1971 году японские ученые Акиро Эндо и Масао Курода начали интенсивный поиск микробных агентов, способных блокировать биосинтез холестерина. Первый статин был получен из пенициллинового грибка Penicillium citrinum – мевастатин, который в 1976 году был использован для лечения первых больных с наследственной гиперхолестеринемией. Первые ингибиторы – статины – были производными грибов (природные статины): ловастатин, симвастатин, правастатин. Позднее появились синтетические статины, одним из которых является аторвастатин (Липримар, «Пфайзер», США).
– Первые дискуссии о необходимости медикаментозного снижения повышенного холестерина появились в середине прошлого века в Великобритании. Первые попытки медикаментозного снижения холестерина были предприняты много лет назад, в 1950-60-х годах прошлого столетия, с помощью никотиновой кислоты, клофибрата, растительных стеролов. В 1971 году японские ученые Акиро Эндо и Масао Курода начали интенсивный поиск микробных агентов, способных блокировать биосинтез холестерина. Первый статин был получен из пенициллинового грибка Penicillium citrinum – мевастатин, который в 1976 году был использован для лечения первых больных с наследственной гиперхолестеринемией. Первые ингибиторы – статины – были производными грибов (природные статины): ловастатин, симвастатин, правастатин. Позднее появились синтетические статины, одним из которых является аторвастатин (Липримар, «Пфайзер», США).
С конца 80-х годов статины интенсивно испытывались в контролируемых клинических исследованиях как с использованием суррогатных (влияние на толщину комплекса интима-медиа и другие), так и твердых конечных точек (сердечно-сосудистая и общая смертность). Аторвастатин является одним из наиболее хорошо изученных статинов в контролируемых клинических исследованиях (рис. 1). В клинических исследованиях благодаря высокой гипохолестеринемической активности аторвастатина был достигнут существенно более низкий уровень ХС ЛПНП, чем в длительных испытаниях природных статинов. Кроме того, в них впервые удалось сравнить эффективность и безопасность разных режимов гиполипидемической терапии, приводящих к разной выраженности снижения ХС ЛПНП.
 Первая публикация о хорошей гиполипидемической эффективности, переносимости этого статина в дозах 10-80 мг/сут появилась в 1995 г. (J. Nawrocki et al.). В этом исследовании было показано, что при применении максимальной дозы аторвастатина (80 мг/сут) можно добиться снижения уровня ХС ЛПНП до 60% от исходных значений, при этом лечение переносилось хорошо. Затем последовали исследования, в которых были получены результаты влияния аторвастатина на твердые конечные точки у больных с острым коронарным синдромом (MIRACL, PROVE-IT TIMI-22), пациентов с сахарным диабетом 2 типа (CARDS), артериальной гипертонией (ASCOT-LLA), у пациентов с ИБС и после инфаркта миокарда (TNT, IDEAL), а также в исследовании по регрессии коронарного атеросклероза (REVERSAL).
Первая публикация о хорошей гиполипидемической эффективности, переносимости этого статина в дозах 10-80 мг/сут появилась в 1995 г. (J. Nawrocki et al.). В этом исследовании было показано, что при применении максимальной дозы аторвастатина (80 мг/сут) можно добиться снижения уровня ХС ЛПНП до 60% от исходных значений, при этом лечение переносилось хорошо. Затем последовали исследования, в которых были получены результаты влияния аторвастатина на твердые конечные точки у больных с острым коронарным синдромом (MIRACL, PROVE-IT TIMI-22), пациентов с сахарным диабетом 2 типа (CARDS), артериальной гипертонией (ASCOT-LLA), у пациентов с ИБС и после инфаркта миокарда (TNT, IDEAL), а также в исследовании по регрессии коронарного атеросклероза (REVERSAL).
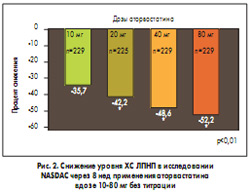
Одним из важных исследований, в которых изучалось влияние Липримара на суррогатные конечные точки стало NASDAC. В нем сравнивали эффективность и безопасность применения аторвастатина в стартовых дозах 10, 20, 40 и 80 мг/сут без титрации. В исследование вошли 919 больных с дислипидемией из 51 центра США. Больные были рандомизированы на 4 группы в зависимости от получаемой дозы аторвастатина – 10, 20, 40 и 80 мг/сут. При применении всех доз максимальное снижение уровня ХС ЛПНП отмечено к 4-й неделе лечения, которое продолжилось до 8-й недели. В каждой группе с увеличением дозы достоверно больше снижался уровень ЛПНП по сравнению с меньшей дозой. На 8-й неделе лечения снижение уровня ХС ЛПНП в группах составило 35,7, 42,2, 48,6 и 52,2% соответственно (рис. 2). Таким образом, благодаря этому исследованию показано, что применение индивидуализированного подхода к больному и выбору начальной дозы аторвастатина может привести к достижению целевого уровня ХС даже при применении минимальной дозы (10 мг). Если у пациента первоначальный уровень ХС значительно повышен, то может потребоваться более высокая доза аторвастатина (40-80 мг).
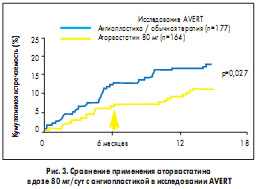
Начало применения высоких доз аторвастатина (80 мг) было положено в исследовании AVERT, в котором изучали влияние гиполипидемической терапии этим препаратом по сравнению с хирургическим лечением (ангиопластика). В нем участвовал 341 пациент с клиническими проявлениями ИБС. У всех больных при проведении коронарографии были выявлены стенозы как минимум одной коронарной артерии (больше 50%). Аторвастатин назначали в дозе 80 мг в течение 18 мес. В параллельной группе больным ИБС была проведена ангиопластика с дальнейшим назначением обычного лечения. Уже через 6 мес после начала исследования отмечено расхождение кривой кумулятивной встречаемости первых ишемических событий, а к 18 мес исследования обнаружено значимое достоверное снижение первых ишемических событий и смертности при применении аторвастатина в дозе 80 мг по сравнению с ангиопластикой (рис. 3). Так, суммарное количество таких осложнений, как смерть от коронарных событий, нефатальный инфаркт миокарда (ИМ), цереброваскулярные осложнения, потребность в повторной реваскуляризации, к концу исследования были зарегистрированы у 13% пациентов, принимавших аторвастатин, и у 21% больных, получавших после ангиопластики обычную терапию. Исследование AVERT показало, что интенсивная гиполипидемическая терапия аторвастатином в дозе 80 мг в течение 18 мес обеспечивает значительные клинические преимущества и может служить альтернативой (хотя и не заменяет) ангиопластике коронарных артерий.
Одним из ключевых исследований в мировой липидологии стало PROVE-IT TIMI-22, которое заложило основание концепции «чем меньше, тем лучше». Результаты исследования PROVE-IT TIMI-22 явились важнейшим стимулом к пересмотру целевых уровней ХС ЛПНП, особенно у больных очень высокого риска. У больных, недавно перенесших ОКС, интенсивное снижение уровней липидов аторвастатином обеспечило большую защиту от смерти или основных сердечно-сосудистых событий, чем стандартный режим. Стало очевидным, что таким больным полезно раннее и продолжительное снижение ХС ЛПНП до уровней, существенно более низких, чем было принято ранее.
 Положительные клинические эффекты аторвастатина связаны как с выраженным снижением уровня ХС ЛПНП на 30-50%, так и нелипидными (плейотропными) эффектами. При вторичном анализе результатов исследования PROVE-IT TIMI-22 оказалось, что наибольшее снижение риска сердечно-сосудистых осложнений наблюдалось у пациентов, достигших «двойной» цели – уровня ХС ЛПНП менее 2 ммоль/л и уровня высокочувствительного С-реактивного протеина (вчСРП) менее 2 г/л. Этот результат стал основанием для второй концепции – «двойной цели».
Положительные клинические эффекты аторвастатина связаны как с выраженным снижением уровня ХС ЛПНП на 30-50%, так и нелипидными (плейотропными) эффектами. При вторичном анализе результатов исследования PROVE-IT TIMI-22 оказалось, что наибольшее снижение риска сердечно-сосудистых осложнений наблюдалось у пациентов, достигших «двойной» цели – уровня ХС ЛПНП менее 2 ммоль/л и уровня высокочувствительного С-реактивного протеина (вчСРП) менее 2 г/л. Этот результат стал основанием для второй концепции – «двойной цели».
В 2004 г. экспертами Национальной образовательной программы по холестерину США (NCEP) предложено снижение целевых уровней ЛПНП для больных очень высокого риска осложнений атеросклероза. Гипотеза о том, что снижение уровня ЛПНП ниже 2,6 ммоль/л позволит получить дальнейшее снижение сердечно-сосудистого риска у больных ИБС, была подтверждена в исследовании TNT (Treat to New Target – Лечение до новых целей). В двойном слепом рандомизированном исследовании TNT принял участие 10 001 больной ИБС в возрасте 35-75 лет с уровнем общего ХС <6,5 ммоль/л и триглицеридами Ј6,8 ммоль/л. Рандомизация проведена на группы терапии аторвастатином 80 и 10 мг/сут. Длительность наблюдения составила 4,9 года. Первичной конечной точкой было возникновение первого сердечно-сосудистого события, определенного как смерть от ИБС, нефатальный и не связанный с инвазивной процедурой ИМ, сердечная реанимация и фатальный или нефатальный инсульт. Уже во время открытой фазы применения аторвастатина по 10 мг/сут уровень ЛПНП снизился на 35% (с 3,9 до 2,6 ммоль/л). В течение исследования средние уровни ЛПНП в группах больных, получавших аторвастатин по 80 и 10 мг, составили 2,0 и 2,6 ммоль/л соответственно. Относительное уменьшение риска основных сердечно-сосудистых событий составило 22%. Таким образом, интенсивная гиполипидемическая терапия аторвастатином в дозе 80 мг/сут больных стабильной стенокардией обеспечила значимое клиническое преимущество по сравнению с лечением аторвастатином в дозе 10 мг/сут.
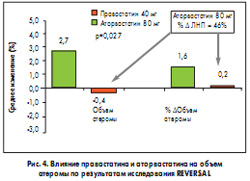
 Исследование REVERSAL – одно из первых исследований, в котором была подтверждена концепция «чем меньше, тем лучше» с использованием инструментальных методов диагностики. В REVERSAL при помощи современной методики внутрисосудистого ультразвука высокого разрешения была показана возможность замедления прогрессии коронарного атеросклероза у пациентов с ИБС в течение 18 мес при агрессивной гиполипидемической терапии аторвастатином (80 мг/сут). В исследование REVERSAL были включены 502 больных с ИБС и стенозами коронарных артерий, которые получали правастатин в дозе 40 мг/сут или аторвастатин в дозе 80 мг/сут. Внутрикоронарное ультразвуковое исследование выполнялось до и через 18 мес наблюдения. Основным критерием оценки эффективности вмешательства было изменение объема атеромы (в процентах) по отношению к исходному. За 18 мес уровень ЛПНП снизился до 2,8 ммоль/л (-25,2%) в группе правастатина и до 2,0 ммоль/л (-46,3%) – аторвастатина. Целевого значения (ниже 2,6 ммоль/л) достигли 67% больных группы правастатина и 97% – аторвастатина. Также отмечено снижение уровня СРП – на 5,2% в группе правастатина и на 36,4% в группе, получавших аторвастатин. По основным результатам исследования (повторное внутрисосудистое ультразвуковое исследование через 18 мес) отмечено увеличение объема атеромы на 2,7% у больных, получавших правастатин, тогда как в группе аторвастатина достоверные изменения этого показателя не зарегистрированы (рис. 4).
Исследование REVERSAL – одно из первых исследований, в котором была подтверждена концепция «чем меньше, тем лучше» с использованием инструментальных методов диагностики. В REVERSAL при помощи современной методики внутрисосудистого ультразвука высокого разрешения была показана возможность замедления прогрессии коронарного атеросклероза у пациентов с ИБС в течение 18 мес при агрессивной гиполипидемической терапии аторвастатином (80 мг/сут). В исследование REVERSAL были включены 502 больных с ИБС и стенозами коронарных артерий, которые получали правастатин в дозе 40 мг/сут или аторвастатин в дозе 80 мг/сут. Внутрикоронарное ультразвуковое исследование выполнялось до и через 18 мес наблюдения. Основным критерием оценки эффективности вмешательства было изменение объема атеромы (в процентах) по отношению к исходному. За 18 мес уровень ЛПНП снизился до 2,8 ммоль/л (-25,2%) в группе правастатина и до 2,0 ммоль/л (-46,3%) – аторвастатина. Целевого значения (ниже 2,6 ммоль/л) достигли 67% больных группы правастатина и 97% – аторвастатина. Также отмечено снижение уровня СРП – на 5,2% в группе правастатина и на 36,4% в группе, получавших аторвастатин. По основным результатам исследования (повторное внутрисосудистое ультразвуковое исследование через 18 мес) отмечено увеличение объема атеромы на 2,7% у больных, получавших правастатин, тогда как в группе аторвастатина достоверные изменения этого показателя не зарегистрированы (рис. 4).
 Таким образом, в исследовании REVERSAL применение аторвастатина в максимальной дозе остановило прогрессирование атеросклеротических изменений коронарной артерии. При лечении правастатином такой эффект не отмечен. Выявленные различия в динамике атеросклероза авторы связывают с большей степенью снижения не только уровней атерогенных липопротеинов, но и уровня СРП в группе лечения аторвастатином.
Таким образом, в исследовании REVERSAL применение аторвастатина в максимальной дозе остановило прогрессирование атеросклеротических изменений коронарной артерии. При лечении правастатином такой эффект не отмечен. Выявленные различия в динамике атеросклероза авторы связывают с большей степенью снижения не только уровней атерогенных липопротеинов, но и уровня СРП в группе лечения аторвастатином.
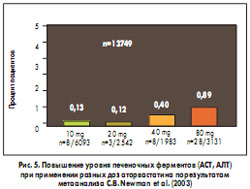 В крупных испытаниях изучалась не только эффективность аторвастатина, но и безопасность лечения при применении разных доз, включая максимальные. Длительное лечение статинами, как правило, хорошо переносится. Ингибиторы ГМГ-КоА-редуктазы – один из самых хорошо изученных классов гиполипидемических препаратов. Частота отмены аторвастатина, связанная с побочными реакциями, была небольшой во всех крупнейших исследованиях. Метаанализ (C.B. Newman et al., 2003) 44 клинических исследований (n=16 495 больных) показал, что препарат был отменен только у 3% больных из 9416, принимавших аторвастатин, по сравнению с отменой плацебо у 1% больных из 1789 и других статинов у 4% больных из 5290. В крупных рандомизированных клинических испытаниях частота повышения печеночных ферментов (преимущественно АЛТ и АСТ) крайне мала (рис. 5). В частности, повышение активности АСТ/АЛТ более 3 верхних пределов нормы было зарегистрировано только у 0,13-0,89% из 13 749 больных, принимавших аторвастатин по 10-80 мг в сутки. При этом случаи развития миопатии и рабдомиолиза не зарегистрированы. Таким образом, риск возникновения серьезного сердечно-сосудистого события без применения аторвастатина значительно выше угрозы побочных реакций при его применении.
В крупных испытаниях изучалась не только эффективность аторвастатина, но и безопасность лечения при применении разных доз, включая максимальные. Длительное лечение статинами, как правило, хорошо переносится. Ингибиторы ГМГ-КоА-редуктазы – один из самых хорошо изученных классов гиполипидемических препаратов. Частота отмены аторвастатина, связанная с побочными реакциями, была небольшой во всех крупнейших исследованиях. Метаанализ (C.B. Newman et al., 2003) 44 клинических исследований (n=16 495 больных) показал, что препарат был отменен только у 3% больных из 9416, принимавших аторвастатин, по сравнению с отменой плацебо у 1% больных из 1789 и других статинов у 4% больных из 5290. В крупных рандомизированных клинических испытаниях частота повышения печеночных ферментов (преимущественно АЛТ и АСТ) крайне мала (рис. 5). В частности, повышение активности АСТ/АЛТ более 3 верхних пределов нормы было зарегистрировано только у 0,13-0,89% из 13 749 больных, принимавших аторвастатин по 10-80 мг в сутки. При этом случаи развития миопатии и рабдомиолиза не зарегистрированы. Таким образом, риск возникновения серьезного сердечно-сосудистого события без применения аторвастатина значительно выше угрозы побочных реакций при его применении.
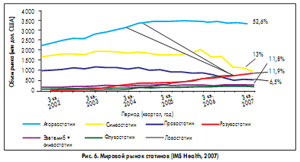 Среди всех групп препаратов статины занимают в мире лидирующую позицию (IMS Health, 2007). Объем продаж этого класса лекарственных средств постоянно растет. Лидером рынка следует признать аторвастатин (рис. 6). В то же время постоянно идет сокращение доли симвастатина и рост продаж розувастатина и комбинации эзетемиба с симвастатином. Доля рынка правастатина, ловастатина и флувастатина невелика.
Среди всех групп препаратов статины занимают в мире лидирующую позицию (IMS Health, 2007). Объем продаж этого класса лекарственных средств постоянно растет. Лидером рынка следует признать аторвастатин (рис. 6). В то же время постоянно идет сокращение доли симвастатина и рост продаж розувастатина и комбинации эзетемиба с симвастатином. Доля рынка правастатина, ловастатина и флувастатина невелика.
Таким образом, на рынке сложилась ситуация «гонки за лидером». Хотя уже сегодня понятно, что надлежащее применение имеющихся в нашем распоряжении статинов позволяет добиться поставленных целей в снижении уровня ХС ЛПНП и соответственно в снижении частоты кардиоваскулярных событий. Так, по современным данным (M.P. Heron et al., 2008), за 5 лет адекватная вторичная профилактика ИБС в США позволила значительно снизить заболеваемость сердечно-сосудистыми заболеваниями и потребность в оперативных вмешательствах на коронарных сосудах (табл.).
На что же следует обратить внимание врачей? Прием статинов должен быть непрерывным, пожизненным – только так можно получить эффект от их применения. При применении аторвастатина через 2 нед терапии появляются достоверные признаки восстановления функции эндотелия. Через 3 мес – выявляется эффект в отношении липидов, через 6 мес – улучшается течение ИБС. При терапии более 1 года наблюдается стабилизация каротидного, более 2 лет – коронарного атеросклероза, более 5 лет – снижение смертности. В отношении безопасности терапии оценка дается через месяц применения статина, при необходимости через 3-6 мес проводится титрование дозы.
Рекомендуемая стартовая суточная доза аторвастатина для первичной профилактики – 10 мг/сут, у больных высокой и очень высокой степени риска и пациентов с семейной гиперлипидемией – 20-40 мг/сут. Наибольшая суточная доза 40-80 мг/сут. Пациенты, получающие аторвастатин по 80 мг/сут, должны чаще (1 раз в 2 мес) наблюдаться у специалистов, имеющих навыки применения агрессивной гиполипидемической терапии.
Подытоживая, следует еще раз отметить, что Липримар – один из современных и наиболее эффективных представителей класса синтетических ингибиторов ГМГ-КоА-редуктазы. Он является единственным среди других статинов, который показал высокую эффективность в крайне широком диапазоне дозировок – от 10 до 80 мг в сутки. При этом следует особенно отметить хорошую переносимость аторвастатина при применении как стандартных дозировок, так и высоких (до 80 мг/сут). Результаты клинических испытаний аторвастатина показывают, что при его применении в суточной дозе 10-80 мг уровень общего холестерина снижается в среднем на 46%, а ХС ЛПНП на 55% (по данным некоторых исследований – до 61%). Аторвастатин обеспечивает также эффективное снижение уровня триглицеридов на 23-45%. Таким образом, именно этот препарат обладает широким спектром действия на липидный профиль и высокой гиполипидемической активностью при терапии нарушений липидного обмена, быстротой достижения целевой концентрации липидов.
Подготовил Олег Мазуренко


