11 червня, 2016
Влияние терапии каберголином и метформином на регулярность менструального цикла и андрогенную систему у женщин с синдромом поликистозных яичников и гиперпролактинемией
Синдром поликистозных яичников (СПКЯ) – распространенное репродуктивно-эндокринопатическое заболевание, одна из самых частых причин овуляторного бесплодия. Этот синдром имеет широкий спектр клинических проявлений, включая гиперандрогению, гиперинсулинемию, повышенную секрецию лютеинизирующего гормона (ЛГ), гирсутизм, нерегулярность менструального цикла и бесплодие [1-10]. В соответствии с Роттердамскими критериями, СПКЯ характеризуется сочетанием олиго/аменореи, клиническими или эндокринными признаками гиперандрогении и поликистозными яичниками [11]. СПКЯ, присутствующий у 5-10% женщин репродуктивного возраста, оказывает негативное влияние не только на их фертильность, но и на состояние здоровья в целом [6]. Так, нерегулярный менструальный цикл наблюдается практически у всех женщин с ожирением и у 77% пациенток с СПКЯ.
У больных с СПКЯ наблюдается повышенное образование ооцитов, однако последние отличаются более низким качеством, что проявляется бесплодием и увеличивает частоту выкидышей [12, 13]. У 30% пациенток с СПКЯ также наблюдается умеренное повышение уровня пролактина (ПРЛ) сыворотки [14-17], которое может быть выявлено как в фолликулярной, так и в лютеиновой фазе нормального и стимулированного циклов [18]. ПРЛ секретируется лактотрофными клетками передней доли гипофиза. Под действием этого гормона продуцируется молоко, снижаются репродуктивная и сексуальная функции [19]. Лабораторные исследования показали, что повышенные уровни ПРЛ могут подавлять овуляцию и уменьшать количество овуляторных фолликулов. Эти эффекты предположительно связаны с лютеолитической функцией ПРЛ, однако точный механизм остается не выясненным [20]. У человека важнейшим ингибитором секреции ПРЛ является дофамин, высвобождаемый гипоталамусом [21]. В ряде исследований было продемонстрировано, что центральные дофаминергические механизмы могут регулировать секрецию гонадотропинов и ЛГ. Данный понижающий эффект может вызывать патологическую секрецию ПРЛ и ЛГ, что наблюдается у пациенток с СПКЯ и гиперпролактинемией (ГПРЛ) [22, 23].
В настоящее время для контроля стероид-индуцированных нарушений и нормализации менструального цикла у женщин с СПКЯ используется метформин [24, 25]. Каберголин – агонист дофаминовых рецепторов более эффективный по сравнению с бромокриптином у пациенток с ГПРЛ [26, 27]. Препарат обладает более высокой аффинностью к D2-рецепторам и имеет период полужизни около 43 ч. Одним из показаний к назначению каберголина является наличие ГПРЛ [28, 29]. В ряде исследований был получен положительный опыт применения каберголина у пациенток с СПКЯ [30, 31]. В частности, Ajossa и соавт. установили, что длительная терапия каберголином улучшает перфузию матки у женщин с СПКЯ [28]. В другом исследовании каберголин у пациенток с СПКЯ улучшал овариальный ответ, уменьшал риск развития синдрома гиперстимуляции яичников и снижал концентрацию ПРЛ сыворотки [29]. Некоторые авторы указывают на то, что каберголин за счет снижения секреции ПРЛ может играть важную роль в терапии нерегулярного менструального цикла у пациенток с СПКЯ [30, 31]. Цель настоящего исследования – изучить влияние каберголина, назначаемого в дополнение к стандартной терапии метформином, на андрогенную систему, уровни гормонов и менструальный цикл у пациенток с СПКЯ.
Материалы и методы
В рандомизированном клиническом исследовании приняли участие 110 женщин с СПКЯ и повышенной концентрацией ПРЛ сыворотки (в 1,5 раза выше верхней границы нормы – >37,5 нг/мл). Протокол исследования был одобрен этическим комитетом, у всех пациенток было получено информированное согласие на участие. В соответствии с критериями Общества по исследованию гиперандрогении (AES), в исследование были включены женщины с клиническими симптомами СПКЯ, такими как гирсутизм, ожирение, нерегулярность менструального цикла (преимущественно олигоменорея). Все пациентки были обследованы для исключения других причин повышения ПРЛ, в частности им были проведены проба с тиреотропным гормоном, магнитно-резонансная томография черепа для выявления гиперпролактиномы и других опухолей, при которых может повышаться уровень ПРЛ.
Пациенток с другими эндокринными заболеваниями (например, с патологией щитовидной железы), кардиоваскулярными заболеваниями или приемом пролактинстимулирующих препаратов в анамнезе, а также женщин, которые планировали забеременеть или не переносили терапию каберголином, из исследования исключали. У пациенток выясняли демографические характеристики, лекарственный анамнез и параметры менструального цикла. До лечения у всех больных был взят анализ крови из вены (5 мл) с последующим определением сывороточных уровней тестостерона, ПРЛ и дегидроэпиандростерон-сульфата (ДГЭАС) с помощью иммуноферментного метода. Затем пациентки были случайным образом распределены на две группы: основную (пероральный прием метформина 1 г/сут и каберголина 0,5 мг 1 р/нед в течение 4 мес; n=55) и контрольную (пероральный прием метформина 1 г/сут и плацебо 1 р/нед в течение 4 мес; n=55).
После завершения терапии повторно определяли уровни тестостерона, ПРЛ и ДГЭАС, а также оценивали параметры менструального цикла. Статистический анализ проводили с использованием программного обеспечения SPSS (Statistical Package for Social Sciences, вер. 18.0). Для оценки значимой разницы между группами применяли тесты χ2, Манна-Уитни, Вилкоксона и t-тест Стьюдента. Разницу считали статистически значимой при р<0,05.
Результаты
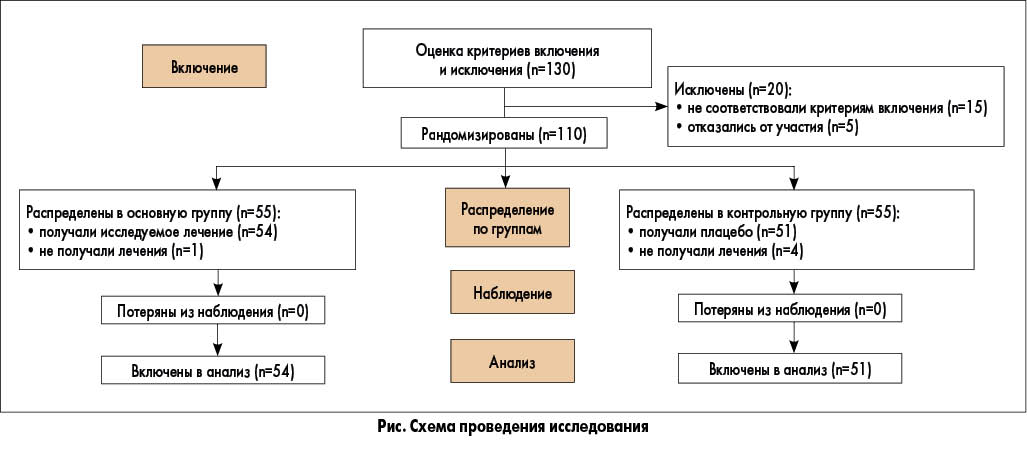
В исследовании приняли участие 110 пациенток – по 55 больных в каждой группе (рис. 1). Одна пациентка основной группы и 4 больных контрольной группы были исключены из-за неявки. Таким образом, в анализ были включены 54 и 51 пациентки основной и контрольной групп соответственно.
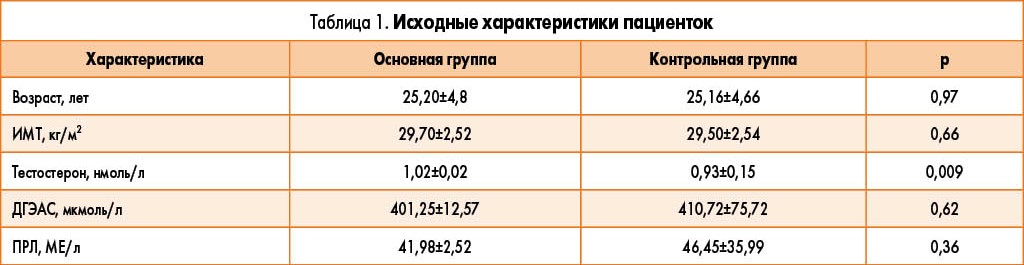
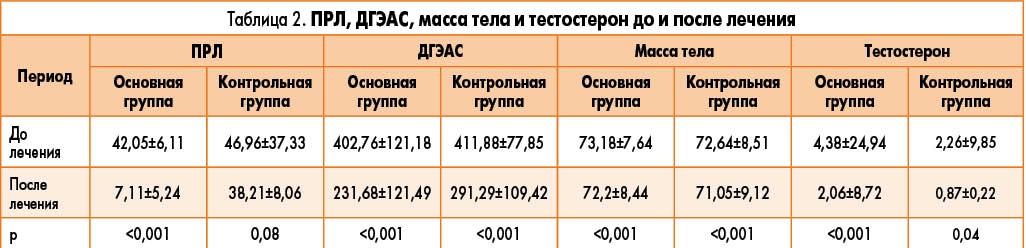
Обе группы были сопоставимы по возрасту, индексу массы тела (ИМТ), исходным уровням ПРЛ и ДГЭАС, тем не менее наблюдались существенные различия по исходному уроню тестостерона (табл. 1). По окончании терапии уровни тестостерона также значительно различались (табл. 2).
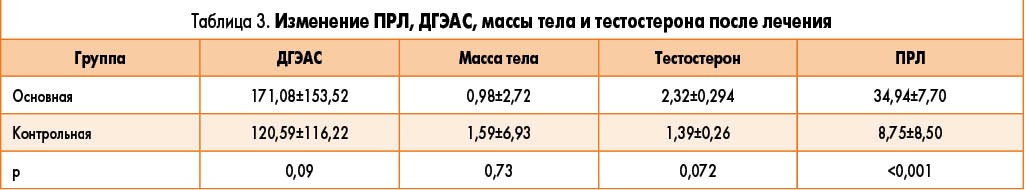
По средним изменениям уровней ДГЭАС (р=0,09), массы тела (р=0,73) и тестостерона после лечения группы отличались незначительно. В то же время динамика ПРЛ продемонстрировала высокодостоверные (р<0,001) различия (табл. 3).
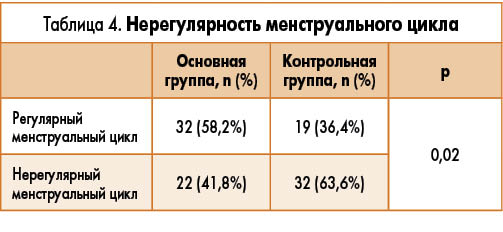
До лечения у всех участниц менструальный цикл был нерегулярным. В конце наблюдения он нормализовался у 58,2% пациенток основной группы и у 36,4% больных контрольной группы (р=0,02) (табл. 4).
Обсуждение
Настоящее исследование было спланировано для изучения влияния каберголина на менструальный цикл и сывороточные уровни гормонов (тестостерона, ДГЭАС, ПРЛ) у пациенток с СПКЯ и легкой ГПРЛ. После 4 мес лечения средние уровни общего тестостерона, ДГЭАС и масса тела значительно снизились в обеих группах без существенной разницы между группами. Средний уровень ПРЛ статистически значимо снизился только в основной группе. Полученные результаты свидетельствуют об эффективности добавления каберголина к метформину, которая проявлялась нормализацией менструального цикла, что давало возможность уменьшить дозу и сократить длительность приема метформина. По мнению самих пациенток, комбинированная терапия лучше переносилась.
В целом эти данные подтверждают предыдущие работы, в которых было продемонстрировано ингибирующее влияние дофамина и его агонистов на секрецию ЛГ и концентрацию андрогенов у здоровых женщин и у пациенток с ГПРЛ. На этом основании было предложено включать агонисты дофамина в схемы ведения пациенток с СПКЯ [26, 27]. В проведенном исследовании динамика уровней андрогенов незначительно различалась между группами. Ранее Paoletti и соавт. установили, что применение каберголина в дозе 0,5 мг/нед в течение 4 мес у пациенток с СПКЯ может вызывать снижение уровней ЛГ и нормализовать менструальный цикл, однако частота случаев нормализации не указывалась [30]. В исследовании Prelevic и соавт. у женщин с СПКЯ и ГПРЛ леводопа и агонист дофамина бромокриптин вызывали более выраженное снижение ЛГ по сравнению с пациентками с нормальными уровнями ПРЛ [32].
От результатов данного исследования мы ожидали повышения количества овуляторных циклов и нормализации менструальных циклов, и такой результат был достигнут. Ajossa и соавт. также установили, что пациентки с СПКЯ имеют повышенную сосудистую резистентность, и применение агонистов дофамина у таких больных значительно улучшает кровоснабжение матки [28]. Следует отметить, что ранее подобные исследования применения комбинации каберголина и метформина не проводились. Как и прогнозировалось, в группе комбинированной терапии каберголином и метформином после лечения средние уровни ПРЛ существенно и статистически значимо снизились, тогда как в группе приема метформина и плацебо данный эффект отсутствовал.
Способность каберголина снижать уровень ПРЛ отмечалась и в других исследованиях [29, 32]. В частности, Prelevic и соавт. продемонстрировали достоверную взаимосвязь между исходными уровнями ПРЛ и их изменением под действием ингибирующего эффекта бромокриптина и леводопы. По мнению авторов, снижение ингибирующего эффекта дофамина в гипоталамусе может быть причиной патологического повышения уровней ЛГ и ПРЛ у пациенток с СПКЯ и ГПРЛ [32]. В настоящем исследовании все пациентки на момент включения имели нерегулярный менструальный цикл. После 4 мес терапии менструальный цикл нормализовался у 58,2% женщин, получавших каберголин и метформин, и у 36,4% больных, которые принимали метформин с плацебо, при этом разница между группами была статистически значимой. Kriplani и соавт. наблюдали 66 пациенток с СПКЯ, у которых менструальный цикл нормализовался после 6 мес терапии метформином [33].
Kedikvo и соавт. также сообщили об аналогичном эффекте метформина у больных с СПКЯ, однако длительность лечения и используемая доза (850 мг 2 р/сут) были гораздо больше по сравнению с настоящим исследованием [34]. В уже упоминавшемся исследовании Prelevic и соавт. было установлено, что леводопа и бромокриптин у пациенток с СПКЯ и ГПРЛ могут оказывать значительное влияние на уровни ЛГ, повышать количество овуляторных циклов и регулировать менструальный цикл [32]. Ajossa и соавт. показали, что каберголин может улучшать маточный кровоток у пациенток с СПКЯ. В целом эти данные подтвердились и в настоящем исследовании. Доказательства эффективности агонистов дофамина при снижении уровней ЛГ и ПРЛ, уменьшении сосудистой резистентности и улучшении кровоснабжения матки свидетельствуют о том, что применение каберголина в комбинации с метформином позволяет гораздо эффективнее нормализовать менструальный цикл по сравнению с монотерапией метформином.
Для проявления эффекта метформина пациентки с СПКЯ вынуждены принимать этот препарат длительно и в больших дозах, которые плохо переносятся. В то же время комбинация каберголин + метформин, будучи сама по себе безопасной, позволяет использовать метформин в более низких дозах и достигать цели лечения за более короткий период времени. В настоящем исследовании уровни тестостерона как до, так и после лечения значительно различались у пациенток обеих групп, однако разница в динамике между группами отсутствовала. В похожем исследовании, проведенном Singh и соавт., средние уровни тестостерона до и после лечения метформином также не различались [35]. В исследовании Velija и соавт. лечение метформином сопровождалось значительным снижением тестостерона у пациенток с СПКЯ [36]. Аналогичные данные были получены Kazerooni и соавт. [37].
В исследовании Chapman и соавт. [38] агонисты дофамина достоверно снижали уровни тестостерона и ДГЭАС, что согласуется с результатами настоящего исследования. У пациенток с СПКЯ часто повышается уровень гормона ДГЭАС (в 50% случаев у больных без овуляции), который продуцируют надпочечники [39]. Banaszewska и соавт. установили, что терапия метформином не оказывает существенного влияния на ДГЭАС, однако снижает общий тестостерон [40]. В других исследованиях были получены похожие результаты [41, 42]. В то же время Kenneth и соавт. продемонстрировали, что у пациенток с СПКЯ бромокриптин вызывает значительное снижение уровней ДГЭАС и ПРЛ, что указывает на участие ПРЛ в синтезе андрогенов в надпочечниках [43]. В целом результаты настоящего исследования и других опубликованных работ свидетельствуют о том, что агонисты дофамина, такие как каберголин, позволяют достичь более выраженного снижения ДГЭАС по сравнению с монотерапией метформином [21, 43, 44].
Выводы
- У пациенток с СПКЯ и легкой ГПРЛ каберголин может безопасно назначаться в комбинации с метформином для нормализации менструального цикла.
- Применение каберголина в сочетании с метформином эффективно нормализует менструальный цикл, а также позволяет использовать метформин в меньших дозах и в течение более короткого периода.
- По сравнению с монотерапией метформином комбинация каберголин + метформин лучше переносится, что улучшает комплайенс и оптимизирует результаты лечения.
Литература
- Boomsma C.M., Eijkemans M.J.C., Hughes E.G. et al. A meta-analysis of pregnancy outcomes in women with polycystic ovary syndrome. Human Reprod Update 2006; 12: 673-683.
- Stein I.F., Leventhal M.L. Amenorrhea associated with bilateral polycystic ovaries. Am J Obstet Gynecol 1935; 29: 181-191.
- Franks S., Stark J., Hardy K. Follicle dynamics and anovulation in polycystic ovary syndrome. Hum Reprod Update 2008; 14: 367-378.
- Knochenhauer E.S., Key T.J., Kahsar-Miller M. et al. Prevalence of the polycystic ovary syndrome in unselected black and white women of the outheastern United States: a prospective study. J Clin Endocrinol Metab 1998; 83: 3078-3082.
- Diamanti-Kandarakis E., Katsikis I., Piperi C. et al. Increased serum advanced glycation end-products is a distinct finding in lean women with polycystic ovary syndrome (PCOS). Clin Endocrinol (Oxf) 2008; 69: 634-641.
- Asunciоn M., Calvo R.M., San Millаn J.L. et al. A prospective study of the prevalence of the polycystic ovary syndrome in unselected Caucasian women from Spain. J Clin Endocrinol Metab 2000; 85: 2434-2438.
- Azziz R. PCOS: a diagnostic challenge. Reprod Biomed Online 2004; 8: 644-648.
- Wood J.R., Dumesic D.A., Abbott D.H. et al. Molecular abnormalities in oocytes from women with polycystic ovary syndrome revealed by microarray analysis. J Clin Endocrinol Metab 2007; 92: 705-713.
- Toulis K.A., Gouli D.G., Farmakiotis D. et al. Adiponectin levels in women with polycystic ovary syndrome: a systematic review and a meta-analysis. Hum Reprod Update 2009; 15: 297-307.
- Moran L., Teede H. Metabolic features of the reproductive phenotypes of polycystic ovary syndrome. Hum Reprod Update 2009; 15: 477-488.
- Rotterdam ESHRE/ ASRM- Sponsored PCOS consensus workshop group Hum Reprod. Review Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS). Hum Reprod 2004; 19: 41-47.
- Sengoku K., Tamate K., Takuma N. et al. The chromosomal normality of unfertilized oocytes from patients with polycystic ovarian syndrome. Hum Reprod 1997; 12: 474-477.
- Boomsma C.M., Fauser B.C.J.M., Macklon N.S. Pregnancy complications in women with olyscystic ovary syndrome. Semin Reprod Med 2008; 26: 72-84.
- Duignam N.M. Polycystic ovarian disease. Br J Obstet Gynaecol 1976; 83: 593.
- Falaschi P., Frajese G., Rocco A. et al. Polycystic ovary syndrome and hyperprolactinemia. J Steroid Biochem 1977; 8: 13.
- Coremblum B., Taylor P.J. The hyperprolactinemic polycystic ovary syndrome may not be an distinct entity. Fertil Steril 1982; 38: 549-552.
- Isik A.Z., Gulekli B., Zorlu C.G. et al. Endocrinological and clinical analysis of hyperprolactinemic patients with and without ultrasonically diagnosed polycystic ovarian changes. Gynecol Obstet Invest 1997; 43: 183-185.
- Doldi N., Papaleo E., de Santis L. et al. Hyperprolactinemia in IVF cycles: treatment vs no treatment and outcome of ovarian stimulation, oocyte retrieval and oocyte quality. Gynecol Endocrinol 2000; 14: 437-441.
- Longo D., Fauci A., Kasper D. et al. Harrison’s Principles of Internal Medicine. 18th Ed. USA, Elsevier; 2011.
- Webster J. Dopamine agonist in hyperprolactinemia. J Reprod Med 1999; 44: 1105-1110.
- Falaschi P., Rocco A., del Pozo E. Inhibitory effect of bromocriptine treatment on luteinizing hormone secretion in polycystic ovary syndrome. J Clin Endocrinol Metab 1986; 62: 348-351.
- Prelevic G.M., Wurzburger M.I., Peric L.J.A. Acute effects of L-dopa and bromocriptine on serum PRL, LH and FSH levels in patients with hyperprolactinemic and normoprolactinemic polycystic ovary sydrome. J Endocrinol Invest 1987; 10: 389-395.
- Moran L.J., Noakes M., Clifton P.M. et al. Dietary composition in restoring reproductive and metabolic physiology in overweight women with polycystic ovary syndrome. J Clin Endocrinol Metab 2003; 88: 812-819.
- Hoeger K. Obesity and weight loss in polycystic ovary syndrome. Obstet Gynecol Clin North Am 2001; 28: 85-87.
- Casanueva F.F., Molitch M.E., Schlechte J.A. et al. A 2006 Guidelines of the Pituitary Society for the diagnosis and management of prolactinomas. Clin Endocrinol (Oxf) 2006; 65: 265-273.
- Webster J., Piscitelli G., Polli A. et al. A comparison of cabergoline and bromocriptine in the treatment of hyperprolactinemic amenorrhea. N Engl J Med 1994; 331: 904-909.
- Pascal-Vigneron V., Weryha G., Bosc M. et al. Hyperprolactinemic amenorrhea: treatment with cabergoline versus bromocriptine. Results of a national multicenter randomized double-blind study. Presse medicale (Paris, France, 1983) 1995; 24: 753-757.
- Ajossa S., Paoletti A.M., Guerriero S. et al. Effect of chronic administration of cabergoline on uterine perfusion in women with polycystic ovary syndrome. Fertil Steril 1999; 71: 314-318.
- Papaleo E., Doldi N., de Santis L. et al. Cabergoline influences ovarian stimulation in hyperprolactinaemic patients with polycystic ovary syndrome. Hum Reprod 2001; 16: 2263-2266.
- Paoletti A.M., Cagnacci A., Depau G.F. et al. The chronic administration of cabergoline normalizes androgen secretion and improves menstrual cyclicity in women with polycystic ovary syndrome. Fertil Steril 1996; 66:527-532.
- Gomez R., Ferrero H., Delgado-Rosas F. et al. Evidences for the existence of a low dopaminergic tone in polycystic ovarian syndrome: implications for OHSS development and treatment. J Clin Endocrinol Metab 2011; 96: 2484-2492.
- Prelevic G.M., Wurzburger M.I., Peric L.J.A. Acute effects of L-dopa and bromocriptine on serum PRL, LH and FSH levels in patients with hyperprolactinemic and normoprolactinemic polycystic ovary sydrome. J Endocrinol Invest 1987; 10: 389-395.
- Kriplani A., Agarwal N. Effects of metformin on clinical and biochemical parameters in polycystic ovary syndrome. J Reprod Med 2004; 49: 361-367.
- Kedikova S., Sirakov M., Boyadzhieva M. [Metformin efficiency for the adolescent PCOS treatment]. Akush Ginekol (Sofiia). 2012; 51: 6-10. (In Bulgarian)
- Singh B., Panda S., Nanda R. et al. Effect of Metformin on Hormonal and Biochemical Profile in PCOS Before and After Therapy. Indian J Clin Biochem 2010; 25: 367-70.
- Velija-Asimi Z. Evaluation of endocrine changes in women with the polycystic ovary syndrome during metformin treatment. Bosn J Basic Med Sci 2013; 13: 180-5.
- Kazerooni T., Dehghan-Kooshkghazi M. Effects of metformin therapy on hyperandrogenism in women with polycystic ovarian syndrome. Gynecol Endocrinol 2003; 17: 51-56.
- Chapman A.J., Wilson M.D., Obhrai M. et al. Effect of bromocriptine on LH pulsatility in the polycystic ovary syndrome. Clin Endocrinol (Oxf) 1987; 27: 571-580.
- Shlomo M., Kenneth S.P., Reed L. et al. Williams textbook of Endocrinilogy. 12th Ed. USA, Sunders/Elsevier; 2011.
- Banaszewska B., Pawelczyk L., Spaczynski R.Z. et al. Effects of simvastatin and metformin on polycystic ovary syndrome after six months of treatment. J Clin Endocrinol Metab 2011; 96: 3493-3501.
- Banaszewska B., Pawelczyk L., Spaczynski R.Z. et al. Comparison of simvastatin and metformin in treatment of polycystic ovary syndrome: prospective randomized trial. J Clin Endocrinol Metab 2009; 94: 4938-4945.
- Otta C.F., Wior M., Iraci G.S. et al. Clinical, metabolic, and endocrine parameters in response to metformin and lifestyle intervention in women with polycystic ovary syndrome: a randomized, double-blind, and placebo control trial. Gynecol Endocrinol 2010; 26: 173-178.
- Kenneth A., Steingold, Rogerio A. et al. The Effect of Bromocriptine on Gonadotropin and Steroid Secretion in Polycystic Ovarian Disease. J Clin Endocrinol Metab 1986; 62: 1048-1051.
- The Rotterdam ESHRE/ ASRM- Sposored PCOS consensus workshop group 2004 revised 2003consensuson diagnostic criteria and long term health risks related to polycystic ovary syndrome (PCOS). Hum Repord 2004; 19: 41-47.
Ghaneei A., Jowkar A., Ghavam M.R.H, Ghaneei M.E. Cabergoline plus metformin therapy effects on menstrual irregularity and androgen system in polycystic ovary syndrome women with hyperprolactinemia. Ir J Reprod Med. 2015 Feb; 13 (2): 93-100.
Перевел с англ. Алексей Терещенко