7 червня, 2017
Прагматический подход к выбору антиангинальных лекарственных средств у пациентов со стабильной ишемической болезнью сердца
 Ишемическая болезнь сердца (ИБС) рассматривается как важнейшая причина кардиоваскулярной смертности и летальности, оказывающая непосредственное влияние на состояние здоровья населения различных стран мира [1]. Существующие в настоящее время лечебные стратегии, основанные на различных методах открытия коронарных артерий, включая гибридные процедуры (аортокоронарное шунтирование, чреcкожное коронарное вмешательство и стентирование), и медикаментозном лечении, демонстрируют близкую клиническую и прогностическую эффективность у стабильных пациентов [2, 3]. В этом контексте выбор наиболее оптимальной стратегии лечения пациентов со стабильной ИБС с учетом различных коморбидных состояний представляет чрезвычайно важную задачу терапии данного заболевания [4-6].
Ишемическая болезнь сердца (ИБС) рассматривается как важнейшая причина кардиоваскулярной смертности и летальности, оказывающая непосредственное влияние на состояние здоровья населения различных стран мира [1]. Существующие в настоящее время лечебные стратегии, основанные на различных методах открытия коронарных артерий, включая гибридные процедуры (аортокоронарное шунтирование, чреcкожное коронарное вмешательство и стентирование), и медикаментозном лечении, демонстрируют близкую клиническую и прогностическую эффективность у стабильных пациентов [2, 3]. В этом контексте выбор наиболее оптимальной стратегии лечения пациентов со стабильной ИБС с учетом различных коморбидных состояний представляет чрезвычайно важную задачу терапии данного заболевания [4-6].
Действующие клинические рекомендации Европейского общества кардиологов, Американской медицинской ассоциации / Американской коллегии кардиологов одобряют ранний скрининг пациентов с установленной стабильной ИБС для выполнения плановых реваскуляризационных стратегий в случае, когда такой подход приносит явную прогностическую выгоду (у пациентов очень высокого кардиоваскулярного риска, невозможность назначения оптимальной антиангинальной терапии при наличии некоторых коморбидных состояний, включая сахарный диабет, хроническое обструктивное заболевание легких, бронхиальную астму, сердечную недостаточность, устойчивые вентрикулярные нарушения ритма и риск внезапной сердечной смерти >3% в год). Таким образом, тактика лечения пациентов со стабильной ИБС предполагает предварительную оценку величины риска наступления смертельного исхода / инфаркта миокарда (ИМ) с последующим выбором тактики медикаментозного или хирургического лечения, в структуре которой оптимальная антиангинальная терапия занимает основное место. Тем не менее выбор антиангинальных лекарственных средств или комбинаций на их основе не всегда прост и часто основывается на субъективном мнении врача. Настоящий обзор посвящен обсуждению подходов к инициализации антиангинальной терапии у пациентов со стабильной ИБС низкого и умеренного риска (<3% в год).
Оптимальная антиангинальная терапия
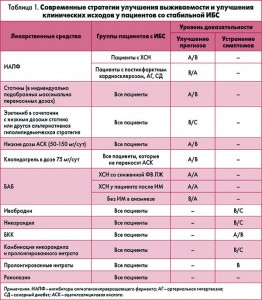
Антиангинальные лекарственные средства рассматриваются как важнейшая составляющая терапии ИБС в целом, направленная на улучшение качества жизни посредством снижения частоты / тяжести ангинозных эпизодов и улучшения прогноза заболевания [7-9]. В настоящее время медикаментозное лечение стабильной ИБС следует начинать с назначения бета-адреноблокаторов (БАБ) или блокаторов кальциевых каналов (БКК). Эта рекомендация также касается асимптомных пациентов с ИБС и большой зоной ишемии миокарда (>10%) по данным визуализационных процедур (эхокардиография, вентрикулография, позитронная эмиссионная томография). При этом в качестве препаратов второго ряда рекомендовано использовать пролонгированные нитраты, никорандил, ивабрадин или ранолазин, выбор которых может основываться на их профиле безопасности, уровне исходного артериального давления (АД), частоте сердечных сокращений (ЧСС), сопутствующих изменениях на электрокардиограмме (ЭКГ) [10, 11]. При наличии коморбидных состояний у ряда пациентов с ИБС препараты второго ряда возможно использовать для инициализации медикаментозной терапии вместо препаратов первого ряда.
Вместе с тем отсутствие стандартизированного протокола оценки клинической эффективности этих препаратов не приводит к ясности в понимании уровня доказательств их использования у пациентов со стабильной ИБС [12, 13]. Действительно, принимая во внимание такие критерии эффективности антиангинальной терапии, как кардиоваскулярная смертность, общая смертность, частота новых случаев ИМ, потребность в повторных реваскуляризациях и ургентных госпитализациях, продолжительность работы на велоэргометре/тредмиде до появления первых эпизодов лимитирующей стенокардии, большинство лекарственных средств из групп БАБ, пролонгированных нитратов, БКК, а также активатор калиевых каналов никорандил и блокатор If-каналов ивабрадин показывают достаточно близкую эффективность [14-16].
В то же время БАБ способны существенным образом улучшить клинические исходы и снизить смертность у пациентов со стабильной ИБС в сочетании с хронической сердечной недостаточностью (ХСН) со сниженной фракцией выброса левого желудочка (ФВ ЛЖ) [17]. Напротив, для пациентов с ИБС и ХСН с сохраненной ФВ ЛЖ подобный эффект БАБ не доказан [18].
Более того, отсутствие благоприятного влияния этого класса антиангинальных средств в отношении выживаемости у пациентов со стабильной ИБС не в полной мере соотносится с ранее перенесенным острым коронарным синдромом, а также не коррелирует с видом реваскуляризационной стратегии [19-21]. Близкие данные получены для БКК, пролонгированных нитратов и ивабрадина (табл. 1).
Большинство исследователей согласны с тем, что двойная комбинация любых антиангинальных лекарственных средств, скорее всего, будет так же эффективна, как и тройная комбинация. В этой связи действующие клинические рекомендации предполагают на втором этапе терапии использование препаратов с преимущественно антиишемическим эффектом, непосредственно не связанным с первичным гемодинамическим ответом.
Новые антиангинальные и антиишемические лекарственные средства
На этом фоне возрастает интерес к метаболическим лекарственным средствам (триметазидин, ранолазин), которые лишены системной гемодинамической активности и не оказывают существенного влияния на внутрисердечную гемодинамику непосредственно. Вместе с тем некоторый позитивный гемодинамический ответ при назначении этих препаратов может быть зарегистрирован как результат улучшения энергетического обеспечения преимущественно процессов релаксации и в некоторой степени контрактильности миокарда, а также снижения частоты неустойчивых тахиаритмий. Эффективность новой адъювантной стратегии лечения стабильной ИБС доказана рядом специально спланированных рандомизированных клинических испытаний и основывается на способности метаболически активных лекарственных средств улучшать клинические исходы в виде редукции частоты ангинозных эпизодов, повышения порога переносимости физических нагрузок и снижения количества дополнительно принятых таблеток нитроглицерина как препарата неотложной помощи [22].
Прагматизм в выборе стратегии антиангинальной и антиишемической терапии
Современная антиангинальная стратегия у пациентов со стабильной ИБС низкого и умеренного риска (ожидаемая частота смертельного исхода <3% в год) исходит из необходимости индивидуализированного подбора доз одного или двух гемодинамически активных антиангинальных препаратов или их сочетания с ивабрадином/никорандилом с последующим добавлением метаболически активных препаратов для преодоления резистентности или недостаточной эффективности [23].
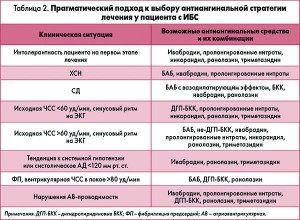
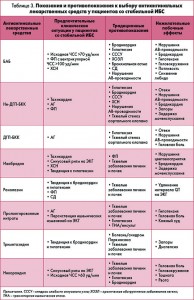
Тем не менее некоторый прагматический подход к выбору стратегии лечения пациента со стабильной ИБС может быть основан на оценке первичного «ответа» после назначения гемодинамически активного антиангинального средства с учетом сопутствующих коморбидных состояний и кардиоваскулярных факторов риска (табл. 2). Кроме того, при выборе оптимальной стратегии лечения стабильной ИБС следует принять во внимание достаточно широкий спектр возможных нежелательных эффектов антиангинальных лекарственных средств и противопоказания для их назначения (табл. 3).
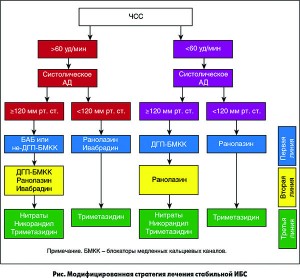
В этом контексте действующие клинические соглашения позволяют широко маневрировать при выборе инициального антиангинального/антиишемического агента в зависимости от состояния гемодинамики, наличия коморбидных состояний, толерантности пациента к ранее проводимой терапии и величины кардиоваскулярного риска (рис.). Возможности использовать любой антиангинальный препарат из групп первой и второй линии при инициальном назначении существенно расширяет профиль эффективности комбинированной терапии.
Таким образом, медикаментозная терапия стабильной ИБС должна быть максимально индивидуализирована с учетом сопутствующих коморбидных состояний, кардиоваскулярных факторов риска, исходного гемодинамического статуса и риска развития возможных осложнений. Гемодинамически активные антиангинальные средства сохраняют свое значение как препараты первой линии в лечении пациентов со стабильной ИБС. При этом возможности средств метаболической направленности позволяют существенным образом расширить эффективность антиангинальной терапии у пациентов с противопоказаниями к назначению традиционных средств, а также у лиц с отсутствием клинически значимого эффекта от инициального назначения гемодинамически активных лекарственных препаратов.
Литература
1. Roger V.L. Cardiovascular diseases in populations: secular trends and contemporary challenges – Geoffrey Rose lecture, European Society of Cardiology meeting 2014 // Eur Heart J. 2015; 36 (32): 2142-6.
2. Aronow W.S. Current treatment of hypertension in patients with coronary artery disease recommended by different guidelines // Expert Opin Pharmacother, 2016; 17 (2): 205-15.
3. Berezin A. Stable Coronary Artery Disease Patients: Different Practice Patterns in Everyday Clinical Situations // EBioMedicine, 2015; 2: 1576. DOI: 10.1016/j.ebiom.2015.10.007.
4. Березин А.Е. Клиническая липидология // Современная стратегия диагностики, профилактики и лечения гиперлипидемий. – К.: Морион, 2010. – 448 с.
5. Piek J.J., Claessen B.E., Davies J.E., et al. Physiology-guided myocardial revascularisation in complex multivessel coronary artery disease: beyond the 2014 ESC/EACTS guidelines on myocardial revascularization // Open Heart. 2015; 2 (1): e000308.
6. Krone R.J., Althouse A.D., Tamis-Holland J., et al. BARI 2D Study Group. Appropriate revascularization in stable angina: lessons from the BARI 2D trial // Can J Cardiol. 2014; 30 (12): 1595-601.
7. Fihn S.D., Gardin J.M., Abrams J., et al.; ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease: a report of the American College of Cardiology Foundation/American Heart Association task force on practice guidelines, and the American College of Physicians, American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons // Circulation, 2012; 126: e354-e471.
8. Husted S.E., Ohman E.M. Pharmacological and emerging therapies in the treatment of chronic angina // Lancet, 2015; 386 (9994): 691-701.
9. Kolh P., Windecker S., Alfonso F., et al.; Task Force on Myocardial Revascularization of the European Society of Cardiology and the European Association for Cardio-Thoracic Surgery; European Association of Percutaneous Cardiovascular Interventions. 2014 ESC/EACTS Guidelines on myocardial revascularization: the Task Force on Myocardial Revascularization of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS). Developed with the special contribution of the European Association of Percutaneous Cardiovascular Interventions (EAPCI) // Eur J Cardiothorac Surg. 2014; 46 (4): 517-92.
10. Deedwania P.C. Management of Patients With Stable Angina and Type 2 Diabetes // Rev Cardiovasc Med. 2015; 16 (2): 105-13.
11. Manolis A.J., Poulimenos L.E., Ambrosio G., et al. Medical treatment of stable angina: a tailored therapeutic approach // Int J Cardiol. 2016; 220: 445-53.
12. Mody P., Sidhu M.S., Brilakis E.S., et al. Antianginal Agents for the Management of Stable Ischemic Heart Disease: A Review // Cardiol Rev. 2016; 24 (4): 177-89.
13. Wee Y., Burns K., Bett N. Medical management of chronic stable angina // Aust Prescr. 2015; 38 (4): 131-6.
14. Ohman E.M. Clinical Practice. Chronic Stable Angina // N Engl J Med. 2016; 374 (12): 1167-76.
15. Oliphant C.S., Owens R.E., Bolorunduro O.B., et al. Ivabradine: A Review of Labeled and Off-Label Uses // Am J Cardiovasc Drugs. 2016; 16 (5): 337-47.
16. Thadani U. Management of Stable Angina – Current Guidelines: A Critical Appraisal // Cardiovasc Drugs Ther. 2016; 30 (4): 419-26.
17. Ong P., Athanasiadis A., Sechtem U. Treatment of Angina Pectoris Associated with Coronary Microvascular Dysfunction // Cardiovasc Drugs Ther. 2016; 30 (4): 351-6.
18. Montalescot G., Sechtem U., Achenbach S., et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology // Eur Heart J. 2013; 34 (38): 2949-3003.
19. Березин А.Е. Биологические маркеры кардиоваскулярных заболеваний / Часть 1. Клиническое и прогностическое значение биологических маркеров в стратификации пациентов с ишемической болезнью сердца. – Lambert Academic Publishing GmbH, Москва. 2014. – 368 c.
20. Березин А.Е. Биологические маркеры внезапной сердечной смерти / Часть 2. Клиническое и прогностическое значение биологических маркеров в стратификации пациентов с риском фатальных аритмий. – Lambert Academic Publishing GmbH, Москва. 2015а. – 137 c.
21. Березин А.Е. Биологические маркеры кардиоваскулярных заболеваний / Часть 3. Диагностическое и прогностическое значение биомаркеров в стратификации пациентов с кардиометаболическим риском. – Lambert Academic Publishing GmbH, Москва. 2015b. – 307 c.
22. Rosano G.M., Vitale C., Volterrani M. Pharmacological Management of Chronic Stable Angina: Focus on Ranolazine // Cardiovasc Drugs Ther. 2016; 30 (4): 393-8.
23. Zerumsky K., McBride B.F. Ranolazine in the management of chronic stable angina // Am J Health Syst Pharm. 2006; 63 (23): 2331-8.