5 лютого, 2017
Аденоиды и аденоидит. Подходы к лечению
Аденоиды сегодня рассматриваются как физиологическая защитная реакция одного из органов иммунной системы, который специализирован в отношении патогенной микрофлоры верхних отделов респираторного тракта [1]. Нельзя не согласиться с мнением профессора В.П. Быковой: «Гипертрофия глоточной миндалины в подавляющем числе случаев у детей является нормальным физиологическим ответом лимфоидного органа глоточной миндалины на постоянно присутствующую его антигенную стимуляцию [2]. С первых дней жизни…верхние дыхательные пути сталкиваются при первом вдохе с многообразием антигенного состава окружающего мира, и активная реакция лимфоидной ткани носоглотки, ее степень во многом зависят как от исходных генетически детерминированных возможностей и фенотипически реализованных к данному периоду развития ребенка, так и интенсивности и силы антигенной нагрузки, падающей на нее» [3].
Глоточная миндалина локализуется в критической зоне – на пересечении дыхательных и пищеварительных путей, там, где регистрируетcя наиболее интенсивное антигенное воздействие, как инфекционное, так и неинфекционное [2, 4-7]. Согласно современным данным глоточная миндалина генерирует специфически реагирующие клоны лимфоидных клеток памяти и поставляет их в слизистую оболочку носа и околоносовых пазух, формируя иммунный барьер слизистых оболочек. Большую роль в иммунном ответе глоточной миндалины играют участки лимфоэпителиального симбиоза, которые рассматриваются в настоящее время как иммунорегуляторная зона, определяющая не только начало и силу иммунного ответа, но и механизмы органоспецифического хоуминга, то есть возвращение обученных лимфоцитов в «свои» регионы.
Основными причинами гиперплазии глоточной миндалины являются:
- физиологическая гиперплазия в возрасте 3-6 лет;
- острая вирусная инфекция;
- хронические вирусные инфекции (герпес 1, 2, 4 и 7 типа, аденовирусы, риновирусы, бокавирусы, энтеровирусы) [8, 9];
- внутриклеточные (атипичные) инфекции респираторного тракта (хламидии, микоплазмы);
- инфицирование носоглотки микрофлорой желудочно-кишечного и урогенитального трактов (гастроэзофагеальнорефлюксная болезнь, назофарингеальный рефлюкс) в сочетании с грибковой микрофлорой [14] с развитием дисбиоза носоглотки, также с преобладанием у таких пациентов S. aureus (до 75%) в носоглотке [10, 15];
- высокая степень обсеменения патогенной и условно патогенной микрофлорой респираторного тракта, постоянный контакт с носителями в образовательных организациях [13, 14];
- неадекватные (короткие или узконаправленные) курсы лечения;
- аллергические аденоидиты у детей с персистирующими круглогодичными аллергическими ринитами (КАР) [4, 17];
- конституционально обусловленная гиперплазия глоточной, небной миндалин – проявления иммунных диатезов (лимфатический, атопический, аутоиммунный) [7, 10];
- новообразования миндалин.
При значительном увеличении глоточной миндалины нарушается нормальное носовое дыхание, вследствие чего нарушается мукоцилиарный транспорт и возникает застой слизи в полости носа. Чужеродные частицы, аллергены, вирусы, бактерии, химические вещества, проникающие в полость носа с потоком вдыхаемого воздуха, прилипают к слизи. Фиксирующиеся в полости носа и носоглотки аллергены становятся триггерами аллергического воспаления, размножения вирусов; рост бактериальных колоний приводит к возникновению инфекционного воспаления, вследствие чего клинические различия между этими двумя формами патологии могут стираться [4-6, 13].
Формирование хронического воспаления в глоточной миндалине во многом зависит от соотношения этих факторов. К ним можно добавить адекватность работы мукоцилиарной системы верхних дыхательных путей, поскольку аденоидные вегетации являются ее частью, наличие аномалий развития полости носа, изменяющих пути транспорта воздуха, слизи, а также своеобразие нервно-вегетативных реакций, которые одними из первых реагируют на антигенную стимуляцию и накладывают свой отпечаток на клиническую картину [9].
Оториноларингологу важно своевременно распознать суть патологического процесса в верхних дыхательных путях, поскольку от своевременного и правильно установленного диагноза зависит назначение этиологически и патогенетически обоснованного лечения.
Актуальность вопроса обусловлена и тем, что несмотря на большое количество лекарственных средств, используемых для лечения аденоидита, проблема терапии данного заболевания у детей далека от полного разрешения. Современный комплексный подход терапевтических мероприятий не всегда приводит к желаемому результату. Возникают новые проблемы, связанные с длительностью применения интраназальных средств и антигистаминных препаратов нового поколения, индивидуальной чувствительностью организма к фармакологическим препаратам у детей [4, 12, 20].
Хроническое воспаление глоточной миндалины (так называемый аденоидит) связано с сопряженными и сопутствующими заболеваниями, которых в настоящее время насчитывается более 50. Поэтому не удивительно, что тактика лечения патологического состояния глоточной миндалины всегда была в центре внимания врачей различных специальностей: оториноларингологов, педиатров, терапевтов, ревматологов. Но меняющиеся взгляды на значение глоточной миндалины для организма ребенка влияли и на тактику лечения заболеваний этой ткани. Раньше большие надежды возлагались на хирургическое лечение аденоидов. Вопрос решался быстро: нет аденоидов – нет проблем. Действительно, аденотомия (АТ) до сих пор остается самой распространенной операцией в детской оториноларингологии во всем мире [25], несмотря на то что статистические данные свидетельствуют, что в медицинских кругах мнение о безобидности АТ становится все менее популярным. Современные познания о местном иммунитете дали нам возможность понять, что удаление миндалин глоточного кольца имеет свою отрицательную сторону. В последние годы, особенно с развитием иммуноморфологических методов и накоплением опыта наблюдения за пациентами в катамнезе, среди врачей все более распространяется мнение о щадящем отношении к миндалинам лимфоглоточного кольца [2, 11, 12].
Проблема аллергического аденоидита у детей приобрела в последние годы особую актуальность. Одни исследователи считают, что операция приводит не только к рецидиву заболевания, но и существенному утяжелению аллергического ринита; другие считают, что без хирургической коррекции нельзя рассчитывать на успех восстановления носового дыхания. Перед врачами возникают вопросы: надо ли оперировать таких детей, как и когда? Поэтому АТ у ребенка с аллергией должна иметь тщательно выверенные показания во избежание усугубления клинических проявлений аллергоза [11, 22-24].
В течение последних десятилетий отечественная детская оториноларингология стала лидером по разработке мер профилактики и терапевтических подходов к лечению гипертрофии глоточной миндалины, лечения хронических аденоидитов [6, 7, 17, 23]. Определены основные направления терапии заболеваний лимфоглоточного кольца, в частности патологических состояний глоточной миндалины:
- элиминационная терапия;
- антимикробная терапия (топическая и системная);
- противоаллергическая терапия (топическая и системная);
- противовоспалительная терапия (топическая и системная);
- мукорегулирующие препараты;
- бактериальные иммунокорректоры и вакцины;
- иммунорегулирующие препараты;
- пробиотики;
- регулирующая терапия средствами природного происхождения (гомеопатия, гомотоксикология, фитотерапия);
- физические методы лечения.
Оперативное лечение. Аденотомия
Несмотря на активную разработку и широкое внедрение консервативных методик лечения гипертрофии глоточной миндалины и ее воспаления, АТ продолжает оставаться одним из наиболее актуальных и распространенных вмешательств в детской ЛОР-хирургии [17]. Затруднение носового дыхания при аденоидах негативно сказывается на функции жизненно важных органов и систем, формировании грудной клетки и лицевого скелета, интеллектуальном развитии ребенка. Очевидно, что в этих случаях необходима активная хирургическая тактика, направленная на восстановление носового дыхания ребенка, пока не появились осложнения и изменения не приняли необратимый характер. Без своевременно выполненной АТ заболевание может принять затяжной или хронический характер, привести к инвалидизации [11, 21]. Операция позволяет избавить ребенка от типичного симптомокомплекса, связанного с аденоидами, предотвратить большое количество сопряженных и сопутствующих заболеваний.
Исторический экскурс
В 1865 г. Voltolini первым начал удалять аденоидные вегетации с помощью гальванической каутеризации. Позже W. Meyer разработал способы уменьшения глоточной миндалины, сначала через полость носа, а затем через рот и ротоглотку. Операции получили широкое распространение среди ринохирургов. Было предложено множество инструментов, но наиболее удобным оказался циркулярный нож, изобретенный Gottstein в 1886 г. Основоположники хирургии глоточной миндалины Voltolini, Meyer, Semon выполняли удаление аденоидов без анестезии, однако для полного удаления вегетаций требовалось до 12 хирургических вмешательств [23]. В 1897 г. Beckmann в Берлине модифицировал циркулярный нож и сообщил о 5 тысячах случаев удаления аденоидов за один сеанс без анестезии. Позже появились сообщения об использовании кокаина для местной анестезии и хлорэтила для общей анестезии при аденоидэктомии. Немецкий хирург E. Rose в 1874 г. для резекции верхней челюсти применял положение пациента с запрокинутой головой. Rudlo в 1900 г. заимствовал это положение для АТ, однако широкое распространение такая методика получила только после появления роторасширителей Davis-Boyle и Negus [23]. Попытки хирургов сделать более эффективными диагностические и хирургические вмешательства в носоглотке послужили мощным толчком для слияния двух независимых ранее специальностей – отиатрии и ринологии в одну дисциплину – оториноларингологию.
Показания
Показания к АТ по Рекомендациям Американской академии педиатрии (1999) заключаются в следующем [25, 26]:
- обструктивные симптомы – апноэ сна и хроническое дыхание через рот;
- периодические или постоянные отиты у детей в возрасте 3-4 лет и старше;
- периодические и/или хронические синуситы.
Противопоказания
Не существует абсолютных противопоказаний, при которых АТ не может быть выполнена.
Относительные противопоказания для АТ:
- сильные расстройства свертывающей системы крови, которые не могут быть преодолены с помощью предоперационной, интраоперационной и послеоперационной лекарственной терапии и методами коагуляции;
- ребенок с нарушениями развития и функции неба (velopharyngeal dysfunction, VPD) – субмукозная волчья пасть встречается у 1 из 1200 детей. Признаки включают наличие раздвоенного язычка; ослабленный медиальный шов мягкого неба, которые могут появиться в виде синей линии в центре неба, и V-образный надрез на твердом небе. Обычно оториноларинголог по форме неба может заподозрить черепно-лицевой синдром (например, Tричер-Коллинза, Пьера-Робена) или услышит характерную гнусавую (гиперназальную) речь;
- дети с нервно-мышечными расстройствами – включают синдром Арнольда-Киари, связанные с ним неврологические расстройства, синдром Кабуки, синдром Дауна, миотонической дистрофии, псевдобульбарный синдром и другие нервно-мышечные нарушения;
- атлантоаксиальные нарушения, наблюдающиеся у 10% детей с синдромом Дауна. Хирургическое вмешательство в нейтральном положении головы или после стабилизации состояния больного может сделать возможным проведение операции без вреда пациенту.
Диагностические процедуры
Дооперационная гибкая или жесткая назофарингоскопия с целью оценки размеров лимфоидной ткани, исключения пульсаций тканей (свидельствуют о предлежании крупных артериальных сосудов), исключить опухолевый процесс.
Биопсия – у детей старшего возраста с целью исключить добро- и злокачественные новообразования.
Если какой-либо факт указывает, что поражение может быть сосудистой природы (ангиофиброма), необходимо получить предоперационную томограмму с компьютерной и магнитно-резонансной томографии или магнитно-резонансной ангиографии.
Стандартная АТ и ее недостатки
Еще недавно большинство отечественных оториноларингологов придерживались стандартной техники АТ, при которой операция производится под местной анестезией в положении сидя. Чаще применялся аденотом Бекмана, который вводится через полость рта и ротоглотку в носоглотку до заднего края сошника, после чего скользящим движением инструмента срезаются аденоиды [27]. Основными недостатками АТ, проводимой под местной анестезией с помощью аденотома Бекмана, являются риск развития опасных осложнений, отсутствие адекватного обезболивания и невозможность тщательного удаления лимфатической аденоидной ткани (ЛАТ) без визуального контроля
Опасной для ребенка является аспирация крови и удаленных аденоидов, что может привести к асфиксии. Попытки разных авторов избежать этого привели к созданию специальных конструкций аденотомов, однако широкого распространения среди оториноларингологов они не получили. Аденотом с камерой (ловушкой для аденоидов) представляет собой изогнутый инструмент с камерой, которая помещена над аденоидами.
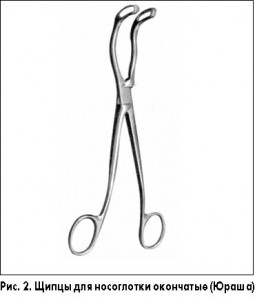
Щипцы Магилла представляют собой изогнутый инструмент и используются для удаления остатков лимфоидной ткани или из задних отделов хоан. В нашей стране для этой цели используются похожие щипцы для носоглотки окончатые (Юраша).
Удаление через нос
Единственным возможным методом для удаления аденоидов через носовую полость является использование всасывающегося микродебрайдера.
АТ с использованием физических методов
Еще одним направлением совершенствования АТ стало внедрение в современную хирургическую оториноларингологию оборудования на основе различных физических факторов, что, по мнению некоторых хирургов, сделало операцию более безопасной и быстрой, а также позволило уменьшить кровопотерю [28-37].
Коагуляция/резка тканей – метод комбинации, более быстрый способ для прижигания лимфоидной ткани. При использовании метода резки передача энергии в окружающие ткани может привести к ригидности затылочных мышц. Для АТ была использована комбинация монополярной диатермии с постоянной аспирацией крови под контролем гортанного зеркала, при этом авторы отмечают минимальную кровопотерю и быстроту проведения операции [27]. J. Clemens и соавт. [28] применили для удаления аденоидов всасывающий электрокоагулятор и провели сравнение результатов этой операции с АТ при помощи кюретки. Авторы не получили различий по клиническим признакам и степени улучшения носового дыхания, однако кровопотеря во время операции была ниже при использовании всасывающего коагулятора. По сравнению с кюреточными методами при АТ, произведенной с помощью коагулятора, – меньше кровопотеря и короче время операции [28]. T. Tomemori, F. Kudo [30] стали применять для АТ аутобиполярную и аргонно-плазменную коагуляцию. По их мнению, эти методы уменьшают операционную кровопотерю, причем аутобиполярная коагуляция обеспечивает точечную остановку кровотечения, тогда как при аргонно-плазменной коагуляции выполняется широкий гемостаз с ограниченной глубиной проникновения в зоне коагуляции.
M. Hamada и соавт. [29] описали случай успешного применения ультразвуковой АТ для лечения обструктивного апноэ во сне у ребенка, страдающего гемофилией A.
Лазер. Nd:YAG-лазер был использован для резекции аденоидов. Сообщается об успешном использовании лазера для удаления аденоидов [26]. Однако против данного метода категорически возражал В.Т. Пальчун [30], считая, что при этом происходит недостаточно контролируемое поражение тканей в носоглотке. Данная методика вызывает образование рубцов носоглотки и сегодня не рекомендуется.
Коблятор (для прижигания лимфоидной ткани). Он эффективен, но может увеличить время операции. Описано [27], что использование при гипертрофии глоточной миндалины коблационных систем и аргоновых плазменных коагуляторов способно уменьшать болезненность, сопутствующую послеоперационному периоду [28].
Хирургический микродебрайдер
Достаточно популярный за рубежом инструмент для разрушения и отсасывания тканей, в том числе и лимфоидной. Кровотечение, конечно, происходит во время фактического удаления, но общая кровопотеря была сопоставима с традиционной кюреткой. Хирургический микродебрайдер используют для удаления лимфоидной ткани, которую трудно достать с помощью других методов.
Шейверная АТ
Многие авторы сообщают о высокой эффективности и безопасности шейверной АТ по сравнению с операцией, проводимой с помощью кюретки [31, 32]. Шейверная АТ способствует сокращению кровотечения и времени вмешательства, но по сравнению с коагуляционной АТ необходимое оборудование значительно дороже и требуется больше опыта, чтобы добиться хорошего результата [40].
Применение эндоскопии при хирургическом лечении аденоидов
Одним из самых перспективных путей повышения качества хирургического вмешательства при аденоидах является визуализация носоглотки с помощью оптики [28]. Осмотр носоглотки осуществлялся с помощью торцевого риноскопа, проведенного через полость носа до носоглотки. Наконечник микродебрайдера проводили в носоглотку через одну половину носа, а контроль осуществляли с помощью эндоскопа 30° через противоположную половину. I. Orntoft, P. Bonding [32] использовали эндоскопию для обнаружения и удаления ЛАТ, эктопированной в хоаны и задние отделы полости носа. Е.В. Борзов [41] выполнял удаление аденоидов под контролем 70° эндоскопа с помощью аденотома Бекмана, удаляя остатки с помощью выкусывателей. При распространении ЛАТ в полость носа с помощью резиновых катетеров производится ее смещение в носоглотку для полноценного захвата аденотомом. Следует отметить, что большинство авторов, применяющих оптическую эндоскопию для хирургии глоточной миндалины, стремились к полному удалению ЛАТ носоглотки.
Послеоперационный период
Дети обычно быстро восстанавливаются после АТ. Болевой послеоперационный синдром недлительный. Большинство отоларингологов позволяют детям нормально питаться, когда они оправляются от общей анестезии. Щадящая диета – от нескольких дней до недели – рекомендуется для пациентов в послеоперационном периоде.
Пациенты могут иметь некоторую заложенность носа от набухания и отека в носоглотке, которые проходят в течение от нескольких дней до нескольких недель. Стойкие затруднения дыхания могут быть вызваны сопутствующим аллергическим ринитом. Интраназальные стероиды способны ускорить восстановление носового дыхания независимо от ее причины.
У некоторых детей могут развиться нарушения речи (гиперназального характера) в связи с нарушениями функции мягкого неба. Речь, как правило, возвращается к нормальной в течение 2-4 нед после операции, но может потребоваться лечение, если оно сохраняется.
Последующий осмотр оториноларингологом проводится, как правило, в течение 1-4 нед после операции. Если не существует никаких проблем, то продолжение долечивания не требуется.
Осложнения
Осложнения после аденоидов редки и перечислены в порядке появления.
Одним из самых частых и опасных осложнений является послеоперационное кровотечение, которое может угрожать жизни. Кроме этого, возможно развитие инфекционных осложнений, менингита, пневмонии, подкожной эмфиземы, небно-глоточной недостаточности, оталгии, лихорадки, кривошеи, атлантоаксиального подвывиха и перелома нижней челюсти [36]. Часто АТ, произведенная под местной анестезией, сопровождается психологической травмой и последующими нервно-психическими нарушениями [37, 38]. Используемая для стандартной АТ местная поверхностная анестезия полностью не устраняет боль, и пациенты оказывают сопротивление хирургу во время операции, в результате чего травмируется психика больного и не всегда удается полностью удалить гипертрофированную глоточную миндалину.
Е.В. Борзов [14] выявил, что после стандартной АТ под местной анестезией, которая может быть мощным фактором, травмирующим психику ребенка, у части детей увеличивается и становится высоким уровень тревожности. Поэтому все больше авторов склоняются к проведению хирургического лечения аденоидов под наркозом [27-33].
Кровотечение. Первым осложнением является кровотечение после операции, которое наблюдается в 0,4% случаев [25-27]. Некоторые умеренные кровотечения можно остановить сосудосуживающим средством (например, оксиметазолином). Довольно значительное кровотечение, чтобы санкционировать возвращение в операционную, происходит в 4 случаях на 1000 пациентов. Значительное отсроченное кровотечение наблюдается примерно у 2% пациентов после тонзиллэктомии, но практически не наблюдается после АТ [25, 28, 29].
Увулофарингеальная недостаточность. Наблюдается в 0,03-0,06% случаев и происходит в результате неполного закрытия задней и боковой стенки носоглотки, где ранее располагались аденоиды. Стойкая увулофарингеальная недостаточность (то есть >3 мес) происходит в 1 в 1500-3000 АТ. Лечение изначально состоит из логопедии. Хирургическое вмешательство требуется в 50% случаев стойких нарушений [25, 26].
Кривошея. В связи с тем, что аденоиды удаляют из задней стенки носоглотки над позвоночником и выше замыкающих мышц, у детей может развиваться спазм мышц шеи, иногда с кривошеей. Кривошея является редким явлением. Теплые компрессы и противовоспалительные препараты успешно снимают боль и спазм [25].
Стеноз носоглотки. Стеноз носоглотки, наблюдающийся редко, состоит из периферийной контрактуры глотки в области кольца Waldeyer. Эта контрактура является более распространенной при одновременной аденотонзиллэктомии, нежели только АТ, потому что объединенные раневые поверхности глотки могут способствовать рубцовой контрактуре. Клиническая картина, как правило, состоит в заложенности носа и нарушениях речи. Лечение представлено пластикой лоскутами незатронутой слизистой оболочки и часто заканчивается неудачей [25, 26].
Атлантоаксиальный подвывих (синдром Гризеля). Инфекция, или воспаление в носоглотке после АТ, является чрезвычайно редким явлением, что может привести к декальцификаци тела позвонка и дряблости передней поперечной связки между осью и атлантом. Спонтанный подвывих наблюдается примерно через 1 нед после операции и приводит к боли и кривошеи. Лечение включает в себя консультации с нейрохирургом и стабилизации шейного отдела позвоночника [25, 26].
Перелом мыщелка нижней челюсти. В случае чрезмерного запрокидывание головы во время операции, может ломаться нижнечелюстной мыщелок. Это чрезвычайно редкое явление [25].
Травмы евстахиевой трубы. Как крайне редкое осложнение описаны случаи рубцевания глоточного отверстия слуховой трубы с последующим нарушением функции среднего уха [25, 26].
Несмотря на многочисленные методы удаления аденоидов, стандартом и самым успешным методом остается операция с использованием аденотома Бекмана (кюретки). Новые методы всегда будут оцениваться в попытках улучшить медицинское или хирургическое лечение аденоидов [28].
Одним из недостатков АТ справедливо считается возможность рецидива аденоидов. По мнению Л.М. Ковалевой, А.А. Ланцова [36], «истинные» рецидивы аденоидов, когда происходит рост ЛАТ после ее полного удаления, наблюдаются относительно редко. Чаще оториноларингологам приходится сталкиваться с «ложными» рецидивами, при которых сохранение клинических признаков аденоидов связано с неполным удалением глоточной миндалины. К ряду объективных причин, обусловливающих несовершенство АТ, относят отсутствие зрительного контроля за ходом операции. Носоглотка является трудно обозримой закрытой полостью, особенно у детей младшего возраста. Кроме того, по мнению авторов, на результатах операции сказываются анатомические особенности строения носоглотки, такие как ее форма, угол между задним краем сошника и основанием черепа, взаимоотношения мягкого неба и задней стенки глотки, локализация и размер глоточной миндалины [37, 41]. В.Х. Гербер [43] обнаружил неполное удаление аденоидов у 36 из 70 оперированных детей. А.Ю. Ивойлов [35] наблюдал рецидивы аденоидных вегетаций у 18,5% детей после АТ и считает, что частота рецидивов не зависит от пола и возраста. Исследования Л.М. Ковалевой [36] показывают, что из 1000 оперированных через 3-5 лет после АТ только у 54,7% детей отмечается благоприятный результат операции. М.Н. Мельников, А.С. Соколов [38] сообщают, что у 20% детей, перенесших АТ, сохраняются симптомы, свойственные аденоидам и аденоидиту. Многие авторы считают, что мнение о частом рецидивировании аденоидных разращений базируется на малой эффективности АТ [31, 34, 36]. М.Н. Мельников и А.С. Соколов [38], наблюдая через эндоскоп за попытками срезать ЛАТ, убедились в невозможности полного ее удаления аденотомом Бекмана. В.А. Карпов, В.С. Козлов [39] считают, что ни одна из распространенных моделей аденотомов не гарантирует успеха операции. По их данным, в 100% наблюдений эндоскопический осмотр носоглотки после использования аденотома выявляет остатки ЛАТ. После проведения операции аденотомами Бекмана у некоторых детей в носоглотке сохраняется вялотекущий воспалительный процесс; тубарная дисфункция трудно поддается восстановлению и может приводить к развитию слипчивых процессов в ухе [41, 42]. Для достижения лучшего эффекта АТ и уменьшения числа рецидивов Л.М. Ковалева и А.А. Ланцов [36] предлагали производить повторную операцию в ближайшие дни после удаления основной массы аденоидных разращений.
Выводы
Бережное отношение к структурам лимфоглоточного кольца у детей –основная мировая тенденция; поиск альтернативных путей сокращения объема лимфоидной ткани в носоглотке не только за счет тотальной хирургической тактики, а всестороннего изучения факторов, приводящих к гиперплазии глоточной миндалины, выявление причин формирования хронического воспаления. Основными мировыми тенденциями в настоящее время считаются:
- ограничение числа аденотомий, тонзиллэктомий у детей до 8 лет;
- внедрение органосохраняющих селективных методик уменьшения объема лимфоидной ткани;
- строгие показания к оперативному лечению.
Литература
- Антонив В.Ф. Новый взгляд на гипертрофию глоточной миндалины: аденоиды аденоидная болезнь / В.Ф. Антонив, В.М. Аксенов, П.А. Рауцкис // Рос. мед. журн. – 2004. – № 3. – С. 45-46.
- Быкова В.П. Морфофункциональная характеристика небных и глоточной миндалин у детей с хроническим тонзиллитом и аденоидитом / В.П.Быкова, A.A. Иванов, В.Р. Пакина // Архив патологии. – 1996. – № 6. – С. 16-21.
- Быкова В.П. Структурные основы мукозального иммунитета верхних дыхательных путей / В.П. Быкова // Рос. ринол. – 1999. – № 1. – С. 5-9.
- Чаукина В.А. Аденоиды и аллергический ринит: анализ отдаленного периода аденотомии / В.А. Чаукина, В.А. Рымша // Рос. оторинолар. – 2002. – № 2. – С. 118.
- Карпова Е.П., Тулупов Д.А. Гипертрофия аденоидных вегетаций и аденоиды // Учебное пособие для врачей. РМАПО. Москва, 2013. – 51 с.
- Шиленкова В.В. Рациональный подход к лечению аденоидных вегетаций и хронического аденоидита у детей / В.В. Шиленкова, Г.И. Марков, С.А. Маслов и др. // Рос. оторинолар. – 2002. – № 2. – С. 120-3.
- Быкова В.П. Лимфоэпителиальные органы в системе местного иммунитета слизистых оболочек // Архив патологии. 1995. – Вып. № 1. – С. 11-16.
- Тарасова Г.Д. Аденоиды: причина, следствие или…? // РМЖ. –2016. – № 6. – С. 391-394.
- C.-D. Lin et al. Association of adenoid hyperplasia and bacterial biofilm formation in children with adenoiditis in Taiwan // Eur. Arch. Otorhinolaryngol. 2012. Vol. 269. P. 503-511.
- Быкова В.П., Бруевич О.А. и др. Аденоиды и аденоидиты в физиологии и патологии детского возраста // Арх. патол. – 2004. – Т. – 69. – № 4. – С. 50-56.
- Быкова В.П. Новые аргументы в поддержку органосохраняющего направления при лечении аденоидов у детей // Детская оториноларингология. 2013. № 2. С. 18-22.
- Гаращенко Т.И. Лимфоидно-глоточное кольцо в инфекции и иммунном ответе у детей // Детские инфекции. – 2004. – № 1. – С. 65-67.
- Калинин Д.В., Быкова В.П. Гистоархитектоника глоточной миндалины в возрастном аспекте. Морфометрическое и иммуногистохимическое исследование // Архив. патол. – 2011. – Т. 73. – № 1. – С. 14-18.
- Борзов Е.В. Клинико-анамнестические oсобенности патологии носоглоточной миндалины у детей / Е.В. Борзов, Е.В. Кузнецова. Актуальные проблемы здоровья семьи: Сб. тр., посвящ. 20- летию основания ин-та. – Иваново, 2000. – С. 335-337.
- Sato M., Li H., Ikizler M.R. et al. Detection of Viruses in Human Adenoid Tissues by Use of Multiplex PCR // J. Clin. Microbiol. 2009. – Vol. 47. – № 3. – P. 771-773.
- Мачунин А.И., Купельская В.Я. Влияние распространенности микробиота у детей с хроническим аденоидитом. 13 кн. Успехи медицинской микологии. – М.: Национальная академия микологии, 2007. – Т. 10. – С. 179-181. 23.
- Гаращенко Т.И., Вавилова В.П. Вопросы современной педиатрии. – 2002. – № 3.
- Хмельницкая Н.М. Морфофункциональное состояние глоточной и небных миндалин у детей с регионарным лимфаденитом / Н.М. Хмельницкая, A.A. Ланцов, Г.И. Тимофеева // Вестн. оторинолар. – 2000. – № 3. – С. 31-35.
- Brook I., Shah K. Bacteriology of adenoids and tonsils in children with recurrent adenotonsillitis // Annals of Otology, Rhinology and Laryngology. 2001. – Vol. 110. – P. 844-848.
- Nistico L., Kreft R., Gieseke A. et al. Adenoid Reservoir for Pathogenic Biofilm Bacteria // J. Clin. Microbiol. 2011. – Vol. 47. – № 4. – P. 1411-1420.
- Demain J.G., Goetz D.W. Pediatric adenoidal hypertrophy and nasal airway obstruction: reduction with aqueous nasal beclomethasone.Pediatrics. 1995 Mar; 95 (3): 355-64.
- Modrzynski M., Zawisza E., Rapiejko P., Przybylski G., Lipiec A., Krоlikiewicz J. (Efficacy of the medical treatment of adenoid hypertrophy in children with house dust mite allergy). Przegl Lek. 2003; 60 (10): 633-6. Polish.
- Эволюция аденотомии (обзор литературы) Д.м.н. Ю.Ю. Русецкий, д.м.н., проф. А.С. Лопатин, к.м.н. И.О. Чернышенко, врач Т.К. Седых \\ Вестник оториноларингологии. – 4. – 2013.
- Русецкий Ю.Ю., Латышева Е.Н., Полунина Т.А., Арутюнян С.К. Аденотомия и иммунитет // РМЖ. – 2015. – № 23. – С. 1413-415.
- Wetmor R.F., Muntz H.R., McGill T.J. Pediatric Otolaryngology: principles and practice pathways. 2nd ed. Thieme, 2012.
- McClay John E., Meyers Arlen D. Adenoidectomy|| http://emedicine.medscape.com/article/872216-overview.
- Русецкий Ю.Ю., Латышева Е.Н., Спиранская О.А., Малявина У.С. Хирургическое лечение аденоидов // Русский медицинский журнал. – 2015. – № 6. – С. 339-341.
- Clemens J., McMurray J.S., Willging J.P. Electrocautery versus curette adenoidectomy: comparison of postoperative results. Int J Pediatr Otorhinolaryngol 1998; 43: 2: 115-122.
- Hamada M., Hisakawa H., Kinoshita M. Ultrasonic adenotonsillectomy for the treatment of obstructive sleep apnea in a child with hemophilia A 8th International Congress of Pediatric Otorhinolaryngology: Book of Abstracts 2002.
- Пальчун В.Т. Противоречивая лечебная тактика при ряде основных заболеваний ЛОР-органов (опыт ЛОР-клиники РГМУ). Современные проблемы заболеваний верхних дыхательных путей и уха: Материалы Российской научно-практической конференции. – М., 2002.
- Зябкин И.В., Карпова Е.П., Щеглов А.О. Шейверная аденоидэктомия // Российская ринология. – 2003. – № 2. – С. 67.
- Reilly B.K., Levin J., Sheldon S. et al. Efficacy of microdebrider intracapsular adenotonsillecto- my as validated by Polysomnography // Laryngoscope. 2009. Vol. 119 (7). Р. 1391-1393.
- Brandtzaeg P. The B-cell development in tonsillar lymphoid follicles // Acta Otolaryngol Suppl. 1996. Vol. 523. Р. 55-59.
- Brandtzaeg P. Immunology of tonsils and adenoids: everything the ENT surgeon needs to know // Int J Pediatr Otorhinolaryngol.
- Ивойлов А.Ю. Рецидивирующие аденоиды и аденоидиты у детей: Автореф. дис. … канд. мед. наук. – М., 1989. – 19 с.
- Ковалева Л.М. Значение повторной аденотомии и предупреждение рецидива аденоидных разрастаний // Вестник оториноларингологии. – 1994. – № 1. – С. 8-12.
- Дорощенко П.М. Консервативный метод лечения детей с рецидивами аденоидных вегетаций // Журнал ушных, носовых и горловых болезней. – 1996. – № 3. – С. 11-15.
- Мельников М.Н., Соколов А.С. Эндоскопическая шейверная аденоидэктомия // Российская ринология. – 2000. – № 1. – С. 4-8.
- Карпов В.А., Козлов В.С. Аденотомия под контролем гортанного зеркала // Российская ринология. – 2000. – № 4. – С. 27-30.
- Русецкий Ю.Ю., Чернышенко И.О., Седых Т.К. 10-летний опыт эндоскопической органосохраняющей аденотомии // Российская ринология. – 2012. – № 3. – С. 4-8.
- Борзов Е.В. Особенности функционального состояния центральной нервной системы у детей с патологией глоточной миндалины // Вестник оториноларингологии. – 2002. – № 2. – С. 28-30.
- Wilson K., Lakheeram I., Morielli A. et al. Can assessment for obstructive sleep apnea help pre- dict postadenotonsillectomy respiratory complications? // Anesthesiology. 2002. Vol. 96 (2). Р. 313-322. 42.
- Гербер В.Х. Рецидивирующие аденоидные разращения у детей. Журн. ушн., нос. и горл. бол. – 1967; 1: 11-14.