4 червня, 2017
Гиповитаминоз D в практике семейного врача: клиническое значение и методы диагностики
Дефицит витамина D (ДВD) – одна из самых распространенных медицинских проблем, которая встречается во всех возрастных когортах в каждом регионе мира. ДВD можно охарактеризовать как пандемию, охватывающую значительную часть мировой популяции, включая детей и подростков, беременных и кормящих женщин, взрослых с некоторыми соматическими заболеваниями, женщин в менопаузе и пожилых людей.
Как это ни парадоксально, наиболее подвержены ДВD жители Ближнего Востока и Южной Азии, то есть стран, где в году почти 330 солнечных дней. Но именно по этой причине людям приходится носить одежду, полностью закрывающую тело. В Европе, где пищевые продукты практически не подвергаются искусственному обогащению витамином D, у детей и взрослых имеется высокий риск ДВD [5], особенно у жителей южных регионов, и Украина в этом вопросе не исключение.
Многоликий витамин D. Система D-гормона
Витамин D традиционно относят к жирорастворимым витаминам, но при этом термин «витамин» в полной степени к нему применить нельзя, поскольку он: а) биологически неактивен; б) за счет двухступенчатой метаболизации преобразуется в организме в активную – гормональную форму; в) оказывает многообразные биологические эффекты благодаря взаимодействию со специфическими рецепторами, локализованными в ядрах клеток многих тканей и органов. Из-за того что этот витамин ведет себя как истинный гормон, он получил название D-гормона, а его метаболиты и рецепторы принято называть системой D-гормона [5].
Термин «витамин D» объединяет группу сходных по химическому строению форм:
- витамин D1 – содержится в жире печени трески и представляет собой соединение эргокальциферола и люмистерола;
- витамин D2 – эргокальциферол, образующийся из эргостерола под действием солнечного света главным образом в растениях;
- витамин D3 – холекальциферол, образующийся в организме животных и человека под действием солнечного света из 7-дегидрохолестерина; именно его принято называть «истинным» витамином D, тогда как другие представители этой группы считаются его модифицированными производными;
- витамин D4 – дигидротахистерол или 22,23-дигидроэргокальциферол;
- витамин D5 – ситокальциферол [5].
Основными формами являются витамин D2 (эргокальциферол), поступающий в организм человека преимущественно с пищевыми продуктами, и витамин D3 (холекальциферол), который образуется в коже человека под воздействием ультрафиолетового излучения.
Витамины D2 и D3 при поступлении в организм человека находятся в биологически инертном виде. Для превращения в активную форму им необходимо пройти две последовательные реакции гидроксилирования. Первая реакция протекает в печени и завершается образованием 25(ОН)D (кальцидола), вторая – в почках и завершается синтезом активной формы D-гормона – 1,25(OH)2D (кальцитриола). Почечная продукция 1,25(OH)2D происходит в ответ на снижение уровня ионов кальция в сыворотке крови. Количество активного D-гормона, образуемого в почках, регулируется паратиреоидным гормоном по принципу обратной связи. При избыточном образовании D-гормона активируется фермент 24-гидроксилаза, превращающая его в неактивную форму – водорастворимую кальцитроевую кислоту, которая выводится из организма с желчью [1-3, 5]. Витамин D может аккумулироваться в адипоцитах, образуя депо, и высвобождаться по мере необходимости.
Рецепторы к витамину D обнаружены не только в почечных канальцах, кишечнике, костной и хрящевой тканях, но и в клетках кожи, нервной системы, плаценты, яичек, селезенки, лимфатических узлов, скелетных мышц, легких, печени, а также в моноцитах, макрофагах, стволовых клетках. Это говорит о том, что спектр биологических эффектов D-гормона гораздо шире, чем считалось ранее. Витамин D контролирует более 200 генов, в т. ч. и гены, ответственные за пролиферацию и дифференцировку клеток, апоптоз и ангиогенез, клеточный иммунный ответ и др. [1].
Биологические функции витамина D
Функции системы D-гормона охватывают регуляцию биологических реакций более чем в 40 тканях-мишенях. За счет геномных и внегеномных механизмов D-эндокринная система осуществляет реакции поддержания минерального гомеостаза (прежде всего в рамках кальций-фосфорного обмена), концентрации электролитов и обмена энергии. Кроме того, она принимает участие в поддержании адекватной минеральной плотности костей, метаболизме липидов, регуляции уровня артериального давления, роста волос, стимуляции дифференцировки клеток, ингибировании клеточной пролиферации, реализации иммунологических реакций (иммунодепрессивное действие).
 Важнейшими реакциями, в которых участвует D-гормон, являются абсорбция кальция в пищеварительном тракте и его реабсорбция в почках. Без участия витамина D лишь 10-15% пищевого кальция и 60% фосфора абсорбируются в кишечнике [5].
Важнейшими реакциями, в которых участвует D-гормон, являются абсорбция кальция в пищеварительном тракте и его реабсорбция в почках. Без участия витамина D лишь 10-15% пищевого кальция и 60% фосфора абсорбируются в кишечнике [5].
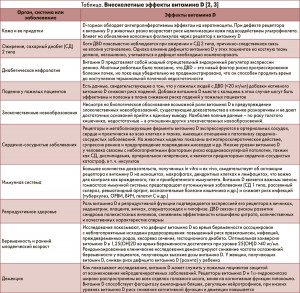
Витамин D поддерживает необходимые уровни кальция и фосфатов в крови, что обеспечивает нормальный процесс минерализации костной ткани и предотвращает развитие гипокальциемической тетании. Он также необходим для роста костей и процесса костного ремоделирования, т. е. работы остеобластов и остеокластов. Достаточный уровень витамина D служит профилактикой рахита у детей и остеомаляции у взрослых. Согласно мнению ряда исследователей, функции витамина D не ограничены только контролем кальций-фосфорного обмена, он также влияет и на другие физиологические процессы в организме (таблица), включая модуляцию клеточного роста, нервно-мышечную проводимость, иммунитет и воспаление [2-4].
Каким пациентам необходим скрининг
Витамин D2 поступает в организм с пищей в очень небольшом количестве. Основным его источником является солнечный свет. Витамин D3 может накапливаться в коже, жировой ткани, мышцах и печени. Это позволяет, с одной стороны, формировать депо витамина D, чтобы использовать его в холодное время года, с другой – дает возможность избежать развития токсических эффектов, связанных с действием активных метаболитов витамина.
Выработка витамина D зависит от выраженности кожной пигментации, площади открытой для инсоляции кожи, региона, времени года и длительности светового дня, погодных условий. Например, в северных странах зимой большая часть ультрафиолетового излучения поглощается атмосферой, и в период с октября по март синтез витамина D практически отсутствует [3]. У взрослого человека, загорающего на пляже, минимальная доза ультрафиолетового излучения, необходимая для загара, приводит к выработке количества витамина D, эквивалентного 10 000-25 000 МЕ, принятого с пищей. Ношение закрытой одежды и использование солнцезащитных средств может уменьшать синтез эндогенного витамина D более чем на 95%. С дефицитом витамина D тесно связано ожирение, о чем свидетельствует обратная корреляция между индексом массы тела (ИМТ) >30 кг/м2 и уровнем 25(OH)D в крови. Установлена также и роль других факторов, приводящих к ДВD. У пациентов с синдромом мальабсорбции жиров, перенесших резекцию желудка, зачастую наблюдается недостаточное всасывание витамина D. Наличие нефротического синдрома приводит к повышенной потере с мочой 25(OH) D, связанного с белком. Некоторые лекарственные средства, включая антиконвульсанты, усиливают катаболизм 25(OH) D и 1,25(OH)2D и тем самым увеличивают риск развития ДВD [4].
Группы риска:
- дети, рожденные зимой;
- ограниченно подвижные пожилые люди, не имеющие возможности бывать на солнце;
- лица с ограничением возможности пребывать на солнце по социально-экономическим и религиозным причинам;
- темнокожие женщины и дети, иммигрировавшие в страны с малым количеством солнечных дней в течение года [6].
Cкрининг, направленный на выявление ДВD, необходимо проводить только в группах риска. Популяционный скрининг вне этих групп нецелесообразен.
Основные причины ДВD [3, 4, 6]:
- снижение эпидермального синтеза (имеют значение использование солнцезащитных средств, возраст, сезон, пигментация кожи);
- снижение доступности витамина D (при ожирении, мальабсорбции);
- повышение катаболизма и потеря витамина D (прием антиконвульсантов, нефротический синдром и т. д.);
- беременность и лактация;
- снижение синтеза 25(OH)D (при печеночной недостаточности);
- снижение синтеза 1,25(OH)2D (при почечной недостаточности).
2. Клинические ситуации, предполагающие целенаправленный скрининг:
- заболевания костей (рахит, остеопороз, остеомаляция, патологический перелом, гиперпаратиреоз);
- пожилой возраст с переломами или падениями в анамнезе;
- темная кожа (представители негроидной расы, азиаты, испанцы);
- ожирение (взрослые и дети с ИМТ> 30 кг/м2);
- СД;
- беременность и лактация с дополнительными факторами риска (ожирение, темный цвет кожи, гестационный диабет и т. д.);
- спортсмены (виды спорта в закрытом помещении);
- хроническая почечная и печеночная недостаточность;
- синдром мальабсорбции (глютеновая энтеропатия, хронический панкреатит, болезнь Крона, состояния после бариартрических операций);
- прием препаратов, метаболизирующихся системой цитохрома Р450, – противосудорожных средств, рифампицина, барбитуратов, а также глюкокортикоидов, антиретровирусной терапии, противогрибковых препаратов;
- гранулематозные заболевания (саркоидоз, туберкулез, гистоплазмоз, берилиоз).
Методы диагностики гиповитаминоза D
Для скрининга ДВD определяют сывороточную концентрацию 25(OH)D. Однако уровень 25(OH)D в сыворотке крови не отражает запасы витамина D в тканях организма [4].
Поэтому помимо 25(ОН)D пациентам из группы риска ДВD важно определять уровень общего витамина D (D2+D3), который помогает оценить баланс витамина D в организме пациента, диагностировать и контролировать лечение остеопороза, рахита, остеомаляции, неонатальной гипокальциемии и гипопаратиреоза. Снижение общего витамина D (D2+D3) наблюдается также при первичном гиперпаратиреозе, почечной недостаточности, нарушениях питания и мальабсорбции, стеаторее, билиарном и портальном циррозе, почечной остеодистрофии, кистозно-фиброзном остеите, тиреотоксикозе, панкреатической недостаточности, целиакии, воспалительных заболеваниях кишечника, а также болезни Альцгеймера.
Уровень общего витамина D (D2+D3) может повышаться не только при передозировке витамин D-содержащего препарата, но и при приеме других медикаментов – рифампицина, изониазида, глюкокортикоидов, алюминийсодержащих антацидов и др. Это необходимо учитывать при оценке результатов анализа.
Зачастую для проведения адекватной дифференциальной диагностики D-дефицитных состояний необходимо дополнительное определение ряда лабораторных показателей, таких как остеокальцин (маркер формирования костного матрикса), остаза, паратгормон, сывороточный кальций и фосфор, ионизированный кальций, коллаген 1 типа и др. Проведение всех этих тестов доступно в ООО «Синэво Украина» – европейской сети медицинских лабораторий в Украине, сертифицированной по международному стандарту ISO 9001:2000. «Синэво» является одним из крупнейших независимых диагностических учреждений в Украине, где исследования проводятся в соответствии с передовыми технологиями на современном оборудовании западноевропейских производителей.
Выводы
Витамин D больше, чем просто витамин, – он обладает значительной гормональной активностью, влияя на большое количество процессов в организме. В связи с тем что витамин D имеет ряд системных эффектов, его биологические эффекты не ограничиваются влиянием на обмен кальция и фосфора.
Своевременный и постоянный лабораторный контроль уровня витамина D (D2+D3) позволяет не только избежать дефицита этого витамина в организме, но и вовремя начать коррекцию его уровня.
Список литературы находится в редакции.
Подготовила Мария Маковецкая
Медична газета «Здоров’я України 21 сторіччя» № 9 (406), травень 2017 р.


