24 червня, 2017
Особенности интерпретации патологических результатов биохимических печеночных тестов
Биохимические печеночные тесты (БПТ) часто используются для скрининга патологических изменений в печени с целью дальнейшей профилактики заболеваний, их диагностики, классификации и контроля эффективности терапии. Кроме того, особенности изменения результатов БПТ могут указывать на причину патологии, помогают прогнозировать ее дальнейшее течение.
Отклонение результатов БПТ от принятой нормы встречается у 1/5 популяции [1]. В то же время далеко не у всех людей с подобными результатами тестов есть заболевания печени. Определяемые показатели в значительной степени зависят от внешних воздействий, например могут быть вызваны приемом лекарств. И наоборот, у ряда пациентов с тяжелыми хроническими заболеваниями печени результаты БПТ могут соответствовать норме.
Интерпретация всех этих результатов является сложным элементом в решении также непростой задачи оценки клинических проявлений и итогов диагностического поиска у каждого пациента. Знание особенностей патологических результатов БПТ позволяет найти решение с минимальными потерями времени и средств.
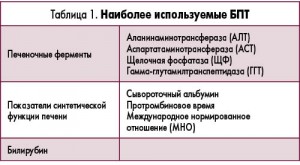
Наиболее часто используемые в клинике БПТ
Проведение БПТ является частью общепринятых скрининговых стратегий в отношении как здоровых людей, так и пациентов с обширным перечнем патологических состояний – от метаболического синдрома до инфекционных заболеваний, требующих интенсивной антибактериальной терапии. При этом наиболее часто исследуется уровень билирубина, анализируются печеночные ферменты, проводятся тесты для оценки синтетической функции печени. Их подробный перечень приведен в таблице 1.
Аминотрансферазы
Чувствительность и специфичность сывороточных аминотрансфераз (особенно АЛТ) для дифференциации патологического и нормального состояния печени существенно зависит от используемой границы нормы.
В популяционном исследовании были обследованы 259 пациентов с подтвержденным диагнозом вирусный гепатит С в сравнении с 3747 пациентами с низким риском развития заболеваний печени для определения оптимального пограничного показателя АЛТ [2]. Установлено, что целесообразно верхней границей нормы у мужчин считать 29 МЕ/л, а у женщин – 22 МЕ/л.
Также необходимо принимать во внимание межлабораторную вариабельность показателей нормы для АЛТ, что связано с использованием разных стандартов в анализаторах. Ввиду этого прямое сравнение показателей, полученных в разных лабораториях, может давать погрешности [3].
В ряде наблюдений отмечалась существенная зависимость уровня АЛТ от количества висцерального жира [4, 5]. В двух больших исследованиях анализировался подход с коррекцией границ нормы в зависимости от пола и индекса массы тела [6]. Однако использование более низких пограничных величин не выявляло какой-либо тяжелой патологии печени. Поэтому снижение нормы для таких пациентов пока не имеет достаточных клинических обоснований и может привести к лишним расходам на дополнительные исследования [7].
Щелочная фосфатаза
Уровень сывороточной ЩФ преимущественно зависит от ее количества в печени и костях. Ее повышение при печеночном холестазе сопровождается одновременным увеличением количества ГГТ. Тем не менее другие источники ЩФ также могут влиять на ее сывороточный уровень. У женщин в III триместре беременности, например, наблюдается повышение ЩФ, связанное с попаданием в кровоток плацентарной ЩФ.
Интересно, что у субъектов с группами крови 0 (I) и В (III) может отмечаться рост уровня ЩФ после употребления жирных блюд из-за высвобождения кишечной ЩФ.
Дети в возрасте 1-2 лет также могут иметь транзиторное повышение уровня сывороточной ЩФ в отсутствие заболеваний печени и костей.
Повышение уровня ЩФ может наблюдаться у пациентов с сахарным диабетом [8]. Также сообщается о случаях семейной доброкачественной гиперфосфатаземии за счет повышения уровня кишечной ЩФ.
И, наконец, уровень сывороточной ЩФ зависит от возраста. Он выше у детей и подростков вследствие физиологической активности остеобластов. Уровень ЩФ может быть у них в 3 раза выше, чем у здоровых взрослых, пики приходятся на первый год жизни и подростковый возраст, когда рост костей наиболее интенсивный.
Второй период повышения уровня ЩФ приходится на возраст от 40 до 65 лет, особенно у женщин. Уровень ЩФ здоровой 65-летней женщины более чем на 50% выше аналогичного у 30-летней женщины.
Гамма-глутамилтранспептидаза
Гамма-глутамилтранспептидаза обнаруживается в гепатоцитах и эпителиальных клетках билиарной системы, а также в почках, ткани яичек, поджелудочной железе, селезенке, в сердце и головном мозге.
У доношенных новорожденных детей сывороточная активность ГГТ в 6-7 раз превосходит верхнюю границу нормы для взрослых. Ее уровень постепенно снижается и достигает «взрослого» между пятым и седьмым месяцами жизни [9].
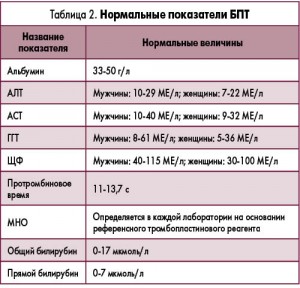
Нормальные показатели БПТ
Обсуждение нюансов интерпретации результатов исследований печеночных показателей невозможно без согласования нормальных величин. И этот вопрос остается нерешенным в отсутствие официально утвержденного стандарта. Учитывая этот факт, в данной публикации предлагается считать пределами нормы величины, указанные в таблице 2.
Большинство аккредитованных государственных и частных лабораторий используют именно эти цифры. Поэтому они должны быть известны и использоваться всеми специалистами.
Первичная оценка пациента с результатами БПТ, отклоняющимися от нормы
Врач получает анализ с измененными показателями функции печени в различных ситуациях. Так, пациент мог сделать тесты по собственной инициативе, по совету знакомых, также они могли быть выполнены в качестве скрининга изменений в печени из-за наличия факторов риска, необходимости длительного приема лекарств и т.д. Сложно сказать, какие случаи чаще встречаются в практике, но, по-видимому, изменения БПТ заставляют нас рассматривать вероятность наличия у пациента патологии печени чаще, чем мы назначаем такие исследования при уже установленном диагнозе. В целом, подход к первичной оценке таких ситуаций должен быть классическим и включать следующие компоненты:
- тщательное изучение анамнеза для выявления возможных факторов риска развития заболеваний печени либо других, внепеченочных причин появления подобных изменений;
- стандартное физикальное исследование с целью обнаружения этиологических признаков и проявлений печеночной патологии;
- построение плана дальнейшего диагностического поиска в зависимости от анамнеза, результатов физикального исследования и характера изменений биохимических печеночных проб.
Анамнез
В любой клинической ситуации важность тщательного сбора анамнеза трудно переоценить. Особенную важность этот этап клинического исследования приобретает при вероятной патологии печени, учитывая многофакторную природу и возможное сочетание нескольких причин.
Основные направления изучения анамнеза: оценка уровня потребления алкоголя, лекарственный анамнез, выявление вирусных гепатитов и сопутствующих заболеваний.
Выяснение особенностей потребления алкоголя представляет собой сложную задачу, так как пациенты нечасто говорят об этом откровенно. Достаточно эффективным может быть использование опросника CAGE, рекомендованного Всемирной организацией здравоохранения и внесенного в Унифицированный клинический протокол первичной, вторичной (специализированной) медицинской помощи «Алкогольный гепатит» [10]. Пациенту задаются следующие четыре вопроса.
- Возникало ли у Вас ощущение того, что Вам следует уменьшить потребление спиртных напитков?
- Возникало ли у Вас раздражение от того, что кто-то из окружающих (друзей, родственников) говорил Вам о необходимости ограничить употребление алкогольных напитков?
- Ощущали ли Вы чувство вины, связанное с употреблением спиртных напитков?
- Возникало ли у Вас желание принять спиртное, как только Вы просыпались после имевшего место употребления алкогольных напитков?
Оценка. Каждый ответ оценивается как 0 (нет) или 1 (да), общая оценка 2 балла и выше свидетельствует о наличии клинически значимых проблем, обусловленных потреблением алкоголя.
При желании пациента говорить откровенно о проблемах с употреблением алкоголя возможна оценка на основании количества порций алкоголя, который потребляется в день, в течение одного вечера, за неделю. Под порцией алкоголя обычно подразумевают 10 мл этанола (эквивалентно 30 мл крепкого алкоголя, 100 мл вина, 300 мл пива). Вредным уровнем потребления признается более 1-2 порций алкоголя в день для женщин и более 2-3 порций – для мужчин. В течение недели вредное потребление определяется как более 10 порций алкоголя для женщин и более 15 – для мужчин. Употребление свыше пяти порций алкоголя в течение одного вечера признано опасным, поскольку ассоциировано с высоким риском травматизма и насилия.
Вторым после алкоголя направлением изучения является лекарственный анамнез. Вопросы насчет использования медикаментов должны включать весь перечень применяемых лекарств, их дозы и длительность применения. Стоит также обратить внимание на прием фитопрепаратов, диетических добавок и наркотиков. Основным признаком гепатотоксического действия лекарств является появление патологических изменений в связи с их приемом.
Установление диагноза вирусных гепатитов требует объективного подтверждения. Увеличение риска вирусных гепатитов связано с парентеральными путями передачи (внутривенное введение наркотиков, переливание крови до 1992 года), путешествия в регионы, эндемичные по гепатиту, контакты с желтушными пациентами.
Пути передачи гепатитов В и С (парентеральный), А и Е (фекально-оральный) хорошо известны. Риск заражения вирусом гепатита Е существенно увеличивается при употреблении контаминированной свинины или дичи.
Следующим важным моментом при изучении анамнеза является выяснение наличия определенных физиологических состояний и сопутствующих заболеваний. Наиболее часто отклонения результатов БПТ наблюдаются в следующих ситуациях:
- правожелудочковая сердечная недостаточность;
- диабет и ожирение (неалкогольная жировая болезнь печени – НАЖБП);
- беременность (желчнокаменная болезнь);
- воспалительные заболевания кишечника (первичный склерозирующий холангит, желчнокаменная болезнь);
– эмфизема легких в молодом возрасте (дефицит альфа-1-антитрипсина);
– целиакия, заболевания щитовидной железы (аутоиммунный гепатит).
Физикальное исследование
Результаты физикального исследования могут выявить не только патологию печени, но и ее причину. Следующие признаки свидетельствуют о заболеваниях печени:
- печеночные стигмы – телеангиоэктазии, пальмарная эритема, гинекомастия и «голова медузы»;
- асцит и печеночная энцефалопатия свидетельствуют о декомпенсации цирроза печени;
- контрактуры Дюпюитрена, увеличение околоушных желез, а также атрофия ткани яичек часто встречаются при алкогольном и других видах цирроза печени;
- увеличение левого надключичного лимфатического узла (Вирховский метастаз) или паховых лимфатических узлов предполагают наличие злокачественного новообразования в брюшной полости;
- увеличение давления в яремной вене свидетельствует о наличии правожелудочковой сердечной недостаточности с застоем в печени;
- правосторонний плевральный выпот при отсутствии клинически выраженного асцита является признаком выраженного цирроза печени;
- ряд неврологических симптомов и синдромов может наблюдаться при болезни Вильсона;
- при абдоминальном исследовании стоит обратить внимание на размеры и консистенцию печени и селезенки (если последняя пальпируется, то это говорит об ее увеличении в 2-3 раза), определение наличия асцита с помощью стандартных маневров. У пациентов с циррозом может выявляться увеличение левой доли печени и селезенки, что легче всего определяется в положении лежа на правом боку.
Характер изменений БПТ
Чаще всего встречается три основных варианта изменений БПТ, а также их комбинации: печеночно-клеточный, холестатический или изолированная гипербилирубинемия. В зависимости от длительности (менее или более 6 мес) такие изменения считают острыми или хроническими. На рисунке приведено краткое описание вариантов отклонения результатов БПТ от нормы.
Для дифференциации вышеприведенных вариантов целесообразно обратить внимание на следующие особенности:
- повышение уровня билирубина отмечается при всех вариантах повышения показателей БПТ. Характер гипербилирубинемии не дает дополнительных возможностей дифференцировки между печеночно-клеточным и холестатическим вариантами;
- если отмечается одновременное повышение уровней трансаминаз и ЩФ, тогда более вероятен вариант соотносительно с большим уровнем повышения показателей. Другими словами, если уровень трансаминазы увеличен в 10 раз, а уровень ЩФ – в 2 раза, тогда первично мы имеем дело с печеночно-клеточным вариантом;
- тем не менее повышение уровней АСТ и АЛТ до 8-кратного показателя верхней границы нормы может наблюдаться как при гепатоцеллюлярной, так и при холестатической патологии печени. В то же время 25-кратное и более повышение наблюдается при печеночно-клеточной патологии;
- отклонение от нормы показателей синтетической функции может обнаруживаться и при гепатоцеллюлярном повреждении, и при холестатическом;
- снижение уровня билирубина подразумевает хронический процесс, часто цирроз печени или рак, тогда как нормальный уровень альбумина чаще наблюдается при остром процессе – вирусном гепатите или холедохолитиазе;
- увеличение протромбинового времени может свидетельствовать о дефиците витамина К или выраженной гепатоцеллюлярной дисфункции. Если протромбиновое время остается удлиненным после парентерального введения витамина К, то это говорит в пользу печеночно-клеточной патологии.
Печеночно-клеточный вариант изменений результатов БПТ может иметь разнообразные особенности и причины в зависимости от отношения АСТ к АЛТ и амплитуды повышения уровня ферментов.
Отношение уровней АСТ/АЛТ
Классический коэффициент де Ритиса достаточно давно используется для подтверждения алкогольной природы заболеваний печени. В целом, для интерпретации показателей трансаминаз следует учитывать следующие моменты:
- большинство случаев печеночно-клеточной патологии ассоциировано с более существенным повышением уровня АЛТ по сравнению с АСТ. Соотношение уровней АСТ/АЛТ большее или равное 2:1, как правило, свидетельствует об алкогольном заболевании печени, особенно при сопутствующем повышении уровня ГГТ [11];
- в исследовании 271 пациента с морфологически подтвержденной патологией более 90% больных с соотношением уровней АСТ/АЛТ >2 имели алкогольную болезнь печени и более 96% имели ее при повышении соотношения >3 [12];
- двукратное превалирование уровня АСТ над уровнем АЛТ может встречаться и при неалкогольной болезни печени, а также при вирусном гепатите С в случае развития цирроза;
- у пациентов с болезнью Вильсона и с циррозами разной этиологии уровень АСТ тоже может превалировать, но менее чем в двукратном измерении.
Амплитуда повышения уровня трансаминаз
Выраженность повышения уровня АСТ и АЛТ может существенно варьировать в зависимости от причины печеночно-клеточного повреждения [13]. Кроме того, абсолютные показатели могут зависеть от особенностей каждого пациента. Вместе с тем существуют следующие варианты повышения уровней АСТ и АЛТ:
- алкогольная жировая болезнь печени: повышение уровня АСТ менее чем в 8 раз по отношению к верхней границе нормы, повышение уровня АЛТ менее чем в 5 раз от верхней границы нормы;
- НАЖБП: повышение уровня АСТ и АЛТ менее 4-х верхних пределов нормы;
- острый вирусный гепатит или токсический гепатит с желтухой: повышение уровня АСТ и АЛТ более чем в 25 раз по отношению к верхней границе нормы;
- ишемическая гепатопатия (ишемический гепатит, шоковая печень): повышение уровней AСТ и АЛТ более чем в 50 раз по отношению к верхней границе нормы (кроме того, обнаруживается значительное повышение уровня лактатдегидрогеназы);
- хронический вирусный гепатит C: колебания в широких пределах, обычно нормальные показатели или повышение менее чем в 2 раза по отношению к верхней границе нормы, редко повышается более чем в 10 раз;
- хронический вирусный гепатит В: уровень АСТ и АЛТ может быть нормальным, чаще отмечается незначительное повышение (выше двух норм), редко повышается более 10 норм.
Под значительным повышением уровня трансаминаз подразумевают более чем 10-кратное повышение по отношению к принятой норме. В таблице 3 приведены основные причины подобных результатов БПТ.
Для дифференциальной диагностики при значительном повышении уровней АСТ и АЛТ используются две группы тестов: основные и дополнительные. В большинстве случаев картина проясняется после выполнения первой группы исследований, включающих следующее:
- определение парацетамола в крови;
- токсикологический скрининг;
- антитела к вирусам вирусных гепатитов:
– антитела к вирусу гепатита А IgM;
– HBsAg и anti-HBc IgM;
– антитела к вирусу гепатита С, РНК вируса гепатита С;
- в определенных случаях (основываясь на анамнезе и при наличии факторов риска) – антитела к вирусу простого и опоясывающего герпеса, антитела к цитомегаловирусу и антиген цитомегаловируса, антитела к вирусу Эпштейна-Барр;
- тест на беременность у женщин детородного возраста;
- аутоиммунные маркеры (антинуклеарные антитела, антигладкомышечные антитела, антимикросомальные антитела, количество иммуноглобулинов);
- ультразвуковое исследование и допплерография для исключения васкулярной окклюзии (включая синдром Бадда-Киари).
В ряде случаев, при отрицательных результатах основных тестов или для уточнения ответов на клинические вопросы, существует необходимость в расширении круга диагностического поиска с включением следующих дополнительных тестов:
- определение церулоплазмина у пациентов с подозрением на болезнь Вильсона;
- определение антител к вирусу гепатита D у пациентов с острым или хроническим гепатитом В;
- определение антител к вирусу гепатита Е у путешествующих в эндемичные страны, целесообразно также тестировать больных, у которых исключены другие причины повышения уровня трансаминаз;
- общий анализ мочи для выявления протеинурии у беременных;
- определение уровня сывороточной креатинкиназы или альдолазы у пациентов с риском мышечной патологии.
При отрицательных результатах основных и дополнительных тестов, стабильном значительном повышении трансаминаз и признаках острой печеночной недостаточности целесообразно проведение биопсии печени.
Если повышение уровня трансаминаз имеет позитивную динамику и после выполнения вышеуказанных тестов составляет уже менее пяти норм при нормальном состоянии пациента, более разумной может быть наблюдательная тактика с повторным проведением БПТ каждые 3-6 мес.
При изначально умеренном повышении АСТ и АЛТ (<10 норм) во время проведения дифференциальной диагностики следует обратить внимание на ряд возможных причин такой биохимической картины (табл. 4).
Основное обследование таких пациентов проводится для исключения хронических вирусных гепатитов, гемохроматоза и НАЖБП. Большинству пациентов с неясным диагнозом после сбора анамнеза и по результатам проведения основных тестов выставляется диагноз алкогольной болезни печени, стеатоза или стеатогепатита [14].
Основные тесты обычно предусматривают исключение таких явлений, как:
- гепатит В – HBsAg, антитела к HBsAg, anti-HBc;
- гепатит С – антитела к вирусу гепатита С;
- гемохроматоз – определение уровня сывороточного железа, общей железосвязывающей способности, насыщения трансферрина. При насыщении свыше 45% также определяется ферритин;
- НАЖБП – для ее исключения достаточно проведения ультразвукового исследования печени, компьютерной томографии (КТ) или магнитно-резонансной томографии.
Если из анамнеза понятно, что пациент длительное время злоупотребляет алкоголем, то при условии негативных основных тестов дальнейшее обследование не является необходимым. При пограничном повышении трансаминаз (менее двух норм) следует повторить их определение через 6 мес. У абстинентов при отрицательных результатах основных тестов дополнительное обследование может предусматривать:
- исключение аутоиммунного гепатита – протеинограмма, антинуклеарные, антигладкомышечные и антимикросомальные антитела;
- исключение заболеваний щитовидной железы – ТТГ, Т4 и Т3;
- исключение целиакии – антитела к тканевой трансглутаминазе/дезаминированым пептидам глиадина;
- исключение болезни Вильсона – церулоплазмин, выявление колец Кайзера-Флейшера, определение экскреции меди с мочой;
- исключение дефицита альфа-1-антитрипсина – его определение в сыворотке, генетические тесты;
- исключение недостаточности надпочечников – сывороточный кортизол, адренокортикотропный гормон;
- для исключения мышечных расстройств – креатининкиназа или альдолаза в сыворотке.
Дальнейшая тактика (при негативных результатах всех тестов) подразумевает проведение биопсии печени либо наблюдение за пациентом, решение принимается в зависимости от конкретной клинической ситуации.
Выжидательная тактика (наблюдение) является более целесообразной при повышении уровней АСТ и АЛТ менее двух норм и при отсутствии маркеров хронических заболеваний печени по результатам проведенных исследований. В таких условиях следует повторять БПТ каждые 6 мес. Эта тактика также является наиболее выигрышной у бессимптомных пациентов с негативными вирусными, метаболическими и аутоиммунными маркерами хронических заболеваний печени [15].
При постоянном повышении уровня трансаминаз целесообразно проведение биопсии. Однако ее результаты редко влияют на терапевтическую тактику и лишь подтверждают отсутствие выраженной патологии.
Повышение уровня ЩФ
Холестатический вариант патологических результатов БПТ также является непростой клинической ситуацией, учитывая широкий спектр возможных причин (табл. 5).
Для дифференциальной диагностики повышения уровня ЩФ следует рассмотреть нижеприведенные варианты.
- В случаях изолированного повышения уровня ЩФ (при нормальных показателях остальных печеночных проб), когда подтверждается ее печеночное происхождение и повышенный уровень сохраняется длительное время, наиболее вероятной причиной могут быть холестаз или паренхиматозная патология печени. Среди наиболее распространенных причин – прием определенных препаратов, обструкция билиарных протоков, первичный склерозирующий холангит, саркоидоз, метастатические опухоли.
- Острое или хроническое повышение уровня ЩФ вместе с показателями других БПТ может быть связано с внепеченочными поражениями (камни желчных протоков, первичный склерозирующий холангит, опухолевая обструкция) или внутрипеченочными причинами (первичный билиарный цирроз, первичный склерозирующий холангит, паренхиматозные заболевания.
- Редко встречается повышение уровня ЩФ из-за присутствия макрощелочной фосфатазы. Последняя образуется при присоединении иммуноглобулинов к ЩФ, что сопровождается снижением почечного клиренса, клиническое значение этого феномена остается неясным [16].
Диагностический поиск при повышении уровня ЩФ обычно начинают с проведения абдоминальной ультрасонографии для оценки состояния печеночной паренхимы и желчных протоков. Расширение желчных протоков свидетельствует о внепеченочном холестазе, тогда как их нормальный диаметр – о внутрипеченочном холестазе.
Тем не менее ультразвуковое выявление расширения протоков при внепеченочном холестазе может быть проблематичным при частичной обструкции протоков у пациентов с циррозом или первичным склерозирующим холангитом, когда склерозирование внутрипеченочных протоков предотвращает их дилатацию. Дальнейший план обследования зависит от результатов ультразвукового исследования, т. е. установления наличия внутри- или внепеченочного холестаза.
Внепеченочный холестаз
С помощью ультрасонографии можно выявить наличие холестаза, но довольно трудно определить место обструкции. Например, дистальные части желчных протоков могут плохо визуализироваться из-за скопления кишечного газа. Наиболее частые причины внепеченочного холестаза следующие:
- холедохолитиаз – самая распространенная причина;
- опухолевая обструкция (с локализацией в желчном пузыре, поджелудочной железе, протоках или ампуле);
- первичный склерозирующий холангит с внепеченочной стриктурой протоков;
- хронический панкреатит со стриктурой дистальных желчных протоков (редкая причина);
- холангиопатия при СПИДе.
При выявлении обструкции, вероятно, связанной с холелитиазом или опухолью, и остром появлении холестаза целесообразно проведение эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) для уточнения диагноза и обеспечения билиарного дренажа.
Если холестаз хронический и ультразвуковое исследование определяет расширение протоков, предпочтение следует отдать КТ, магнитно-резонансной холангиопанкреатографии (МР ХПГ) или эндосонографии. На втором этапе, при выявлении камней или стриктур, возможно проведение ЭРХПГ. Если результаты визуальных исследований не позволяют определить причину холестаза, следует рассмотреть возможность проведения биопсии печени.
Внутрипеченочный холестаз
Среди причин внутрипеченочного холестаза наиболее распространенными являются лекарственные, первичный билиарный цирроз, первичный склерозирующий холангит, вирусный гепатит, холестаз беременности. Во многих случаях возможно определение вероятной причины на основании данных анамнеза. При лекарственном холестазе отмена подозрительного препарата приводит к разрешению холестаза, однако это может происходить в течение нескольких месяцев. Среди дополнительных исследований целесообразно рассмотреть следующие:
- при наличии внутрипеченочного холестаза следует проверить антимитохондриальные антитела, их присутствие говорит о высокой вероятности первичного билиарного цирроза, для подтверждения которого необходима биопсия печени;
- выполнение МР ХПГ позволяет выявить или исключить первичный склерозирующий холангит;
- следует также исключить наличие вирусов гепатитов А, В, С и Е;
- определение антител к вирусу Эпштейна-Барр и цитомегаловирусу;
- у женщин детородного возраста обязательным является тест на беременность.
При негативном результате перечисленных исследований и сохранении повышения уровня ЩФ >50% от верхней границы нормы в течение более чем 6 мес необходимо направить пациента на биопсию печени. Если повышение уровня ЩФ составляет <50%, то при отсутствии изменений печеночных маркеров следует ограничиться наблюдением [17].
Изолированное повышение уровня ГГТ
Повышение уровня ГГТ может происходить на фоне широкого спектра патологических процессов, в т. ч. при заболеваниях поджелудочной железы, инфаркте миокарда, почечной недостаточности, хронической обструктивной болезни легких, диабете и алкоголизме. Высокие показатели ГГТ также наблюдаются при приеме ряда медикаментов, включая фенитоин и барбитураты.
Гамма-глутамилтранспептидаза является чувствительным маркером гепатобилиарных заболеваний. Однако его применение ограничивается низкой специфичностью. Повышение уровня ГГТ на фоне нормальных показателей других БПТ (включая ЩФ) не должно быть причиной проведения дополнительных тестов для выявления заболеваний печени.
Самым разумным использованием этого маркера является его применение для подтверждения печеночного происхождения повышенного уровня ЩФ или подтверждения злоупотребления алкоголем при соотношении уровней АСТ/АЛТ более чем 2:1.
Изолированная гипербилирубинемия
Первым шагом в обследовании пациентов с гипербилирубинемией является определение ее типа: конъюгированная или неконъюгированная билирубинемия.
Дальнейший объем исследований зависит от превалирующих нарушений: гиперпродукции билирубина, нарушения захвата/конъюгации (при преимущественном повышении непрямого билирубина), нарушения экскреции билирубина в желчь или его попадания в кровоток из поврежденных гепатоцитов (прямой билирубин).
Изменение показателей синтетической функции печени
Патологические показатели тестов, отражающих состояние синтетической функции печени, включая протромбиновое время и уровень сывороточного альбумина, часто обнаруживаются при хронической патологии печени наряду с отклонением от нормы показателей других БПТ.
Диагностический поиск должен быть построен в зависимости от уровней других показателей – АСТ, АЛТ, ЩФ.
Изолированное снижение показателей синтетической функции чаще связано с внепеченочной патологией.
Заключение
- Основные БПТ включают трансаминазы (АСТ, АЛТ), ЩФ, ГГТ, билирубин, показатели синтетической функции печени (протромбиновое время, МНО, альбумин).
- Основой эффективного диагностического поиска при патологических результатах печеночных проб является тщательно собранный анамнез и качественно проведенное физикальное исследование.
- Три основных варианта отклонения от нормы показателей БПТ включают печеночно-клеточную (с преимущественным повышением уровней АСТ и АЛТ), холестатическую (с преимущественным повышением уровня ЩФ) и изолированную гипербилирубинемию.
- Причиной каждого из вариантов может быть широкий спектр печеночной и внепеченочной патологии, подходы к дифференциальной диагностике зависят от характера изменений печеночных тестов, их комбинаций, амплитуды увеличения показателей, длительности их повышения и других факторов.
Литература
- Donnan P.T. et al. Development of a decision support tool for primary care management of patients with abnormal liver function tests without clinically apparent liver disease: a record-linkage population cohort study and decision analysis (ALFIE). Health Technol Assess 2009; 13: iii-iv-ix-xi-1-134.
- Ruhl C.E., Everhart J.E. Upper limits of normal for alanine aminotransferase activity in the United States population. Hepatology 2012; 55:447.
- Dutta A., Saha C., Johnson C.S., Chalasani N. Variability in the upper limit of normal for serum alanine aminotransferase levels: a statewide study. Hepatology 2009; 50:1957.
- Ruhl C.E., Everhart J.E. Trunk fat is associated with increased serum levels of alanine aminotransferase in the United States. Gastroenterology 2010; 138:1346.
- Prati D., Taioli E., Zanella A. et al. Updated definitions of healthy ranges for serum alanine aminotransferase levels. Ann Intern Med 2002; 137:1.
- Piton A., Poynard T., Imbert-Bismut F. et al. Factors associated with serum alanine transaminase activity in healthy subjects: consequences for the definition of normal values, for selection of blood donors, and for patients with chronic hepatitis C. MULTIVIRC Group. Hepatology 1998; 27:1213.
- Kaplan M.M. Alanine aminotransferase levels: what’s normal? Ann Intern Med 2002; 137:49.
- 8. Nannipieri M., Gonzales C., Baldi S. et al. Liver enzymes, the metabolic syndrome, and incident diabetes: the Mexico City diabetes study. Diabetes Care 2005; 28:1757.
- Cabrera-Abreu J.C., Green A. Gamma-glutamyltransferase: value of its measurement in paediatrics. Ann Clin Biochem 2002; 39:22.
- http://mtd.dec.gov.ua/images/dodatki/2014_826Gepatyty/2014_826_YKPMD_AG.pdf
- Moussavian S.N., Becker R.C., Piepmeyer J.L. et al. Serum gamma-glutamyl transpeptidase and chronic alcoholism. Influence of alcohol ingestion and liver disease. Dig Dis Sci 1985; 30:211.
- Cohen J.A., Kaplan M.M. The SGOT/SGPT ratio-an indicator of alcoholic liver disease. Dig Dis Sci 1979; 24:835.
- Lok A.S., McMahon B.J. Chronic hepatitis B. Hepatology 2007; 45:507.
- Daniel S., Ben-Menachem T., Vasudevan G. et al. Prospective evaluation of unexplained chronic liver transaminase abnormalities in asymptomatic and symptomatic patients. Am J Gastroenterol 1999; 94:3010.
- Das A., Post A.B. Should liver biopsy be done in asymptomatic patients with chronically elevated transaminases: A cost-utility analysis (abstract). Gastroenterology 1998; 114: A9.
- Owen M.C., Pike L.S., George P.M. et al. Macro-alkaline phosphatase due to IgG kappa complex: demonstration with polyethylene glycol precipitation and immunofixation. Ann Clin Biochem 2002; 39:523.
- Sorbi D., McGill D.B., Thistle J.L. et al. An assessment of the role of liver biopsies in asymptomatic patients with chronic liver test abnormalities. Am J Gastroenterol 2000.