24 червня, 2017
Хронічний панкреатит: патогенетична фармакотерапія
Хронічний панкреатит (ХП) – це прогресуюче хронічне запальне захворювання підшлункової залози (ПЗ), що характеризується незворотними морфологічними змінами (фокальними некрозами в поєднанні з фіброзом) і призводить до зниження екзо- та ендокринної функції органа.
Хронічний панкреатит, як правило, характеризується фіброзною атрофією ПЗ, розширенням проток і кальцифікацією. Проте на ранніх стадіях захворювання результати звичайних діагностичних досліджень можуть бути нормальними, оскільки запальні зміни можна виявити лише за допомогою гістологічного дослідження. Захворювання зазвичай характеризується епізодами загострень і ремісії. Діагноз встановлюють, якщо запальний процес у ПЗ триває більше 6 міс [8].
Епідеміологія. На 1000 випадків госпіталізації ХП зустрічається у середньому у 3,1-4,9 випадках. Чоловіки хворіють удвічі частіше (6,7 і 3,2 на 100 тис. населення відповідно). У чоловіків переважно відмічається ХП, індукований алкоголем, у жінок – ідіопатичний або гіперліпідемічний ХП. Середній вік дебюту захворювання 46±13 років, ідіопатичний частіше починається у середньому в осіб віком 19,2 років [24]. Хронічний панкреатит є одним з основних факторів ризику розвитку раку ПЗ [25, 27]. Екзокринна недостатність ПЗ у пацієнтів із ХП асоціюється з високим ризиком розвитку серцево-судинних ускладнень [19].
Патогенез. В основі хронічного абдомінального болю і/або порушення ендокринної та екзокринної функції ПЗ лежить хронічне запалення.
Незалежно від причини в патогенезі велике значення має передчасна активація власних ферментів, що призводить до аутолізу ПЗ, а також відмічається панкреатичний фіброгенез. Ініціюючим фактором є перетворення трипсиногену на трипсин безпосередньо в протоках і в тканині ПЗ (у нормі це відбувається в дванадцятипалій кишці). Трипсин є надзвичайно агресивним фактором, що ушкоджує ПЗ, у результаті розвивається запальна реакція [8].
Зірчасті панкреатоцити відіграють важливу роль у нормальній репарації тканини та патологічній фіброзній реакції. При дії токсичного фактора (наприклад, етанолу) ці процеси відбуваються одночасно [17]. Унаслідок складної взаємодії факторів росту, цитокінів і хемокінів відмічається відкладення позаклітинного матриксу та проліферація фібробластів. Експресія та вивільнення трансформуючого фактора росту β (TGF-β) стимулює ріст клітин мезенхімального походження і підсилює синтез білків позаклітинного матриксу, таких як колаген, фібронектин, протеоглікани.
Больовий синдром може пояснюватися закупоркою і підвищенням тиску у протоці ПЗ, ішемією і зниженням рН тканини ПЗ, пошкодженням панкреатичних нервів. Ішемічний ХП може зумовлюватися вдавленням черевного стовбура аорти збільшеними заочеревинними лімфатичними вузлами, кістами ПЗ або його атеросклеротичним ураженням; вдавленням живлячих судин збільшеною ПЗ при псевдотуморозному панкреатиті; тромбоемболією; діабетичною ангіопатією.
Останнім часом проводяться дослідження з виявлення ролі в патогенезі ХП стресу ендоплазматичного ретикулуму (ЕПР), недостатності аутофагії та гіперпродукції активних форм кисню (АФК) і/або недостатності антиоксидантної системи.
Відомо, що ацинарні клітини ПЗ мають дуже високий рівень синтезу білків, оскільки вони повинні виробляти і виділяти велику кількість травних ферментів. В ЕПР лінійні послідовності амінокислот набувають необхідну тривимірну структуру, після чого функціонально зрілі протеїни переміщуються у цитозоль. Унаслідок дії шкідливих факторів (наприклад, етанолу) у просвіті ЕПР накопичуються розгорнуті або неправильно згорнуті білки, що є загрозою клітині і призводить до стресу ЕПР [29], який, у свою чергу, може призводити до окисного стресу (ОС) та апоптозу (особливо за умови недостатності аутофагії). Шаперони (наприклад, білок теплового шоку) зв’язуються з розгорнутим білком і утримують його від занадто швидкого згортання, яке, швидше за все, виявиться неправильним. Якщо ж після декількох спроб білок усе одно згортається неправильно, то білок теплового шоку спрямовує його на знищення.
Крім протеасомної деградації неправильно згорнутих білків, велике значення при стресі ЕПР має аутофагія (найдавніша система захисту клітин). Порушення аутофагії є важливою патогенетичною ланкою багатьох захворювань, у тому числі панкреатиту [17]. Виявлено, що у ссавців в клітинах екзокринної частини ПЗ швидкість аутофагії є вищою, ніж у клітинах печінки, нирок, серця, ендокринної частини ПЗ, що підкреслює значення аутофагії в підтримці гомеостазу і функцій ацинарних клітин [15]. Виділяють два різних типи аутофагії – мікро- і макроаутофагію. Перший дозволяє спрямувати в лізосому для знищення окремі білкові молекули. Це аутофагія, опосередкована шаперонами, які направлять білок, що необхідно знищити, до поверхні лізосоми. Другий тип аутофагії пов’язаний з утворенням мембранної структури (аутофагосоми) навколо тієї частини клітини, яку передбачається знищити.
Однією з гістологічних ознак панкреатиту є накопичення великих вакуолей всередині ацинарних клітин, доведено, що це і є аутофагічні вакуолі. Ці вакуолі виявляють властивості аутофагосом і лізосом та містять недеградований або частково деградований клітинний матеріал [26]. У мишей із порушенням Atg5 (білок, пов’язаний з аутофагією) у ПЗ виникає ХП. Доведено, що етанол пошкоджує аутофагію в різних органах, зокрема у ПЗ. Отже, при панкреатиті активується аутофагія, але погіршення здатності завершити цей процес, можливо, і є тим фактором, що призводить до деградації трипсиногену катепсином В з активацією трипсину, із чим пов’язують ініціацію запалення у ПЗ [17].
Тому більшість авторів, зважаючи на результати останніх експериментальних і клінічних досліджень, схиляються до точки зору, що на клітинному рівні розвиток ХП пов’язаний із дефектами аутофагії та збільшенням продукції АФК [18, 27].
Доведено, що гіперпродукція АФК істотно зростає в ацинарних клітинах ПЗ під час метаболізму ксенобіотиків у печінці. Встановлено, що в разі надмірної експозиції ксенобіотиків (алкоголь, куріння, дим, токсини їжі) шляхом індукції зростає активність ферментів І фази метаболізму (ізоферментів цитохрому Р-450), однак це призводить до вичерпання можливостей кон’югації (ІІ фаза метаболізму) унаслідок обмеження доступності глутатіону. Відповідно, виникає надмірне навантаження токсичними метаболітами, такими як АФК. Крім того, біоактивація низки сполук також може викликати збільшення їх токсичності. Такий дисбаланс пригнічує антиоксидантну здатність організму, що призводить до хронічної незахищеності від АФК, порушує функціонування ацинарних клітин ПЗ, оскільки АФК виступають також як вторинні месенджери, що контролюють клітинну сигналізацію [16]. Тому можна вважати, що ОС визначає гістологічні зміни (фіброз-некроз тощо) та інтенсивність клінічних симптомів (біль тощо) при ХП.
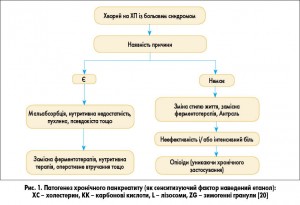
На рисунку 1 схематично подано патогенез ХП: сенситизуючим фактором є етанол, ключову роль відіграє ОС (гіперпродукція АФК і/або недостатність антиоксидантної системи).
Клініка і діагностика. Основним симптомом ХП є біль у животі. Переважно у пацієнта відмічаються періодичні напади сильного болю навколо пупка або у лівій верхній частині живота, іноді біль ірадіює і набуває оперізуючого характеру або локалізується посередині спини. Біль може відмічатися після прийому їжі або незалежно від нього, може тривати кілька годин. Також при ХП можливі діарея та втрата маси тіла.
Найбільш поширеним ускладненням ХП є формування псевдокіст і механічна обструкція дванадцятипалої кишки та загальної жовчної протоки. Рідше зустрічається асцит або плевральний випіт, тромбоз селезінкової вени з портальною гіпертензією, а також формування псевдоаневризми селезінкової артерії. У випадку дуже тяжкого загострення можуть розвиватися такі ускладнення, як шок, легенева недостатність, ниркова недостатність, шлунково-кишкові кровотечі та поліорганна недостатність. Хронічний панкреатит може призводити до карциноми ПЗ.
При застосуванні методів візуалізації (рентгенографії або комп’ютерної томографії) відмічається набряк або кальцифікати у ПЗ, зміни в панкреатичних протоках. Звапніння у ПЗ спостерігається приблизно у 30% випадків і є патогномонічним симптомом ХП. При ендоскопічній ретроградній холангіопанкреатографії виявляється притуплення бічних гілок та розширення основної протоки ПЗ, заповнення дефектів відповідно до пакреатолітіазу. На холангіограмі також може візуалізуватися стеноз дистальних жовчних проток і дилатація біліарного дерева. Магнітно-резонансна холангіопанкреатографія дозволяє оцінити паренхіму ПЗ. При ультразвуковому дослідженні найбільш типовими ознаками ХП є наявність каменів. Також можуть виявлятися: видимі бічні гілки, кісти, дольчатість, гіперехогенні ділянки, дилатація головної протоки ПЗ, гіперехогенність краю основної протоки ПЗ.
Лікування включає зміни поведінки (припинення вживання алкоголю і куріння, дотримання дієти), встановлення причини та корекцію абдомінального болю, діагностику та корекцію за необхідності екзокринної і/або ендокринної недостатності.
Термінового хірургічного втручання потребують ускладнення псевдокіст (наприклад, кровотеча, інфекція). Ендоскопічна терапія може бути спрямована на декомпресію протоки ПЗ, що може істотно зменшити больовий синдром. Інколи застосовуються оперативні втручання для поліпшення дренажу протоки ПЗ (ефективніше за ендоскопічне дренування) або проводиться резекція органа. У пацієнтів із дилатацією протоки або з ураженням лише головки органа застосовуються оперативні втручання у вигляді панкреатоєюностомії або панкреатодуоденектомії.
При тяжкому нападі ХП пацієнта госпіталізують. Призначається голод (2 дні) і внутрішньовенна інфузійна терапія. Дозволяється лише прийом рідини (лужна мінеральна вода без газу, відвар шипшини, неміцний чай) до 1,5 л на добу (5-6 разів по 200 мл) [8]. За необхідності застосовуються засоби, призначені для ентерального і парентерального харчування. Лише при вираженому гастро- та дуоденостазі через тонкий гумовий зонд проводиться безперервна аспірація вмісту шлунка. У міру поліпшення стану раціон хворих поступово розширюється (прийом їжі до 4-5 разів на добу), перш за все збільшується кількість білків. Хворим не рекомендується вживати жирну і гостру їжу, кислі сорти яблук і фруктових соків, газовані напої, а також продукти, що сприяють або посилюють метеоризм [3].
За інтенсивного больового синдрому та відсутності ефекту від спазмолітиків протягом 3-4 год призначається внутрішньовенна нейролептаналгезія (дроперидол 2,5-5 мг + фентаніл 0,05-0,1 мг). Може додатково застосовуватися внутрішньовенне крапельне введення лідокаїну по 400 мг/добу (4 мл 10% розчину в 100 мл ізотонічного розчину хлориду натрію або глюкози) [14]. У разі неефективності призначаються наркотичні аналгетики (промедол) [8].
Для полегшення болю часто ефективною є замісна терапія ферментами ПЗ (панкреатин). Це пояснюється тим, що їжа стимулює ПЗ через виділення холецистокініну. Прийом із їжею ферментів ПЗ зменшує продукування холецистокінін-рилізинг-факторів і холецистокініну, стимуляцію ПЗ і біль [22]. Використання ферментів ПЗ до теперішнього часу залишається основним методом усунення мальабсорбції [3]. Для того щоб забезпечити адекватне перемішування з їжею, ферментні препарати доцільно приймати під час або одразу після їди.
При загостренні ХП можливе зниження продукції бікарбонатів, тому в лікуванні пацієнтів із зовнішньосекреторною недостатністю ПЗ інколи використовуються антацидні препарати (алмагель, фосфалюгель, маалокс тощо) для нейтралізації кислоти, виділеної парієтальними клітинами слизової оболонки в порожнину шлунка, антагоністи Н2-гістамінових рецепторів (ранітидин, фамотидин) та інгібітори протонної помпи (омепразол, лансопразол, рабепразол, езомепразол) у терапевтичних дозах. Призначення цих препаратів дозволяє підвищити ефективність ферментної терапії, у тому числі посилити дію ліпази. Зниження шлункової кислотності збільшує відсоток жирів, що перебувають в емульгованому стані, і вони стають більш доступними для впливу ліпази [3].
Застосування протизапальних лікарських засобів є одним із важливих патогенетичних напрямів лікування первинного ХП, оскільки вони, блокуючи циклооксигеназу, не лише зменшують біль і запалення, а й попереджають інтенсифікацію продукції АФК. Однак гепатотоксична дія парацетамолу та гастропатичні властивості нестероїдних протизапальних лікарських засобів обмежують їх використання при лікуванні ХП.
Доведено, що антиоксидантний вплив на мітохондріальний ОС поєднується з аналгетичним ефектом [27]. В експерименті встановлено, що антиоксиданти зменшують запалення при ХП у мишей [23]. Виявлено припинення фіброзного каскаду у разі застосування антиоксидантів [16]. При цьому пригнічується активність зірчастих клітин ПЗ і пом’якшується фіброз через регуляцію TGF-β/Smad-шляху [28].
Корекція аутофагії (зменшення швидкості при гострому панкреатиті або посилення – при ХП) розглядається як перспективний напрям цитопротекції. Так, доведено, що інтерлейкін-22 протекторно діє при панкреатиті, пригнічуючи надлишкове утворення аутофагосом [21].
На основі N-(2,3-диметилфеніл)-антранілової кислоти в Інституті фармакології та токсикології НАМН України синтезовано координаційну сполуку Антраль з протизапальними, знеболюючими, цитопротекторними [4], антиоксидантними та імуномоделюючими властивостями [11, 12]. Доведено, що прийом Антралю асоціюється із нормалізацією хелперно-супресорного співвідношення, рівня циркулюючих імунних комплексів, зокрема найбільш токсичної середньомолекулярної фракції (11S-19S), підвищенням фагоцитарної активності нейтрофілів і макрофагів, індукцією вироблення ендогенного інтерферону, інгібуванням ліпопероксидації та підвищенням активності антиоксидантних ферментів [5-7, 9, 13].
Антраль зменшує синтез простагландинів та інших медіаторів запалення, продукцію АФК, проникність клітинних мембран, цитоліз, виявляючи антиексудативний, антиальтеративний та аналгезуючий компоненти протизапальної активності; покращує мікроциркуляцію [6].
Антраль вважається достатньо безпечним препаратом: в умовах тривалого застосування він не порушує функцій органів та систем організму, йому не притаманні кумулятивні, імунотоксичні, місцево-подразнюючі, алергенні, ульцерогенні, ембріотоксичні та тератогенні властивості [9].
Застосування Антралю при гепатитах і при неалкогольній жировій хворобі печінки асоціювалося з цитопротекторною, мембраностабілізуючою та репаративною дією [2, 10], відмічалось збільшення рівня глікогену в печінці, підвищення синтезу білка і фосфоліпідів.
Антиоксидантні властивості Антралю пояснюються наявністю оксиметильної групи в N-положенні бензольного кільця [7] і тому, враховуючи протизапальні властивості і безпечний профіль, Антраль останнім часом рекомендують застосовувати при ХП [1].
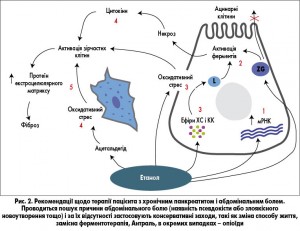
На рисунку 2 наведено алгоритм ведення пацієнтів із ХП із больовим синдромом. За ідіопатичної форми ХП або при загостреннях, пов’язаних із дією ксенобіотиків (етанолу, курінням, прийомом лікарських засобів тощо), а також за наявності супутньої патології печінки доцільно використовувати Антраль.
Отже, повторні пошкодження ПЗ за умови сенситизуючого впливу шкідливих факторів навколишнього середовища (куріння, вживання алкоголю, ожиріння) призводять до ОС, порушення аутофагії та активації запальних шляхів в ацинарних клітинах ПЗ. Ці процеси можуть стимулювати панкреатичні зірчасті клітини, збільшуючи фіброз і розвиток ХП.
Крім модифікації способу життя, доцільно для контролю больового синдрому та мальабсорбції застосовувати замісну ферментотерапію, протизапальні та антиоксидантні засоби. Оскільки Антраль виявляє протизапальну та антиоксидантну дію через зменшення синтезу простагландинів та інших медіаторів запалення, і при цьому характеризується високим профілем безпечності, його доцільно застосовувати в комплексі із ферментотерапією для патогенетичної терапії ХП.
Література
- Анохіна Г.А., Романенко М.С., Герасименко О.М., Копиловська Т.О. Патогенетичне обґрунтування застосування Антралю в лікуванні пацієнтів із хронічними захворюваннями підшлункової залози // Здоров’я України. – 2016. – № 3 – С. 54-54.
- Бабак О.Я., Фадеенко Г.Д., Колесникова Е.В. Oпыт применения препарата Aнтраль в составе комплексной терапии неалкогольной жировой болезни печени // Consilium medicum. – 2010. – № 5 (4). – С. 22-26.
- Васильев Ю.В. Хронический панкреатит: диагностика и лечение // Лечащий врач. – 2005. Режим доступа: https://www.lvrach.ru/2005/02/4532084
- Григор’єва Г.С., Киричок Л.М., Конахович Н.Ф. та ін. Комплексоутворення як спосіб підвищення нешкідливості сполук мікроелементів // Современные проблемы токсикологии. – 1998. – № 1. – С. 21-23.
- Дзвонковська В.В. Комплексна діагностика і лікування хворих на виразкову хворобу дванадцятипалої кишки, поєднану з хронічним панкреатитом: Автореф. дис. … д-ра мед. н. – Івано-Франківськ, 2001.
- Дроговоз С.М., Щекина Е.Г., Ушакова А. Современные подходы к терапии заболеваний гепатобилиарной системы // Провизор. – 2008. – № 8.
- Звягинцева Т.Д., Чернобай А.И. Применение препарата Антраль в лечении неалкогольного стеатогепатита: настоящее и будущее // Здоров’я України. – 2009. – № 1-2. – С. 68-69.
- Костюкевич О.И. Хронический панкреатит: от патогенеза к терапии // РМЖ. – 2009. – № 19. – С. 1283. Режим доступу: http://www.rmj.ru/articles/klinicheskaya_farmakologiya/Hronicheskiy_pankreatit_ot_patogeneza_k_terapii.
- Мохорт М.А., Серединська Н.М., Киричок Л.М. Модифікація молекули n-(2,3-диметилфеніл)-антранілової кислоти – шлях до створення високоефективних лікарських засобів різних фармакотерапевтичних груп (огляд літератури та власних досліджень) // Журнал НАМН України. – 2012. – № 18 (2). – С. 152-160.
- Урбанович А.М. Неалкогольный стеатогепатит у пациентов с СД 2 типа: возможность коррекции метаболических нарушений // Здоров’я України. – 2009. – № 6.
- Фролов В.М., Григорьева А.С. Антраль – эффективный препарат для лечения заболевания печени // Український медичний часопис. – 2003. – № 2 (34). – С. 65-68.
- Фролов А.Ф., Фролов В.М., Терешин В.А. Сравнительная оценка эффективности антраля и амизона у больных вирусным гепатитом // Украинский химиотерапевтический журнал. – 2001. – № 3. – С. 44-50.
- Чернікова Н.М. Ефективність використання Антралю в комплексному лікуванні виразкової хвороби на фоні хронічної патології гепатобіліарної системи // Проблеми екологічної та медичної генетики і клінічної імунології. – 2006. – С. 268-278.
- Яковенко А.В., Агафонова Н.А., Яковенко Э.П. Практические подходы к лечению хронического панкреатита // Экспериментальная и клиническая гастроэнтерология. – 2007. – № 6. – С. 67-70.
- Antonucci L., Fagman J.B., Kim J.Y. et al. Basal autophagy maintains pancreatic acinar cell homeostasis and protein synthesis and prevents ER stress. PNAS. 2015. E6166-E6174. www.pnas.org/cgi/doi/10.1073/pnas.1519384112
- Bhardwaj P., Yadav R.K. Chronic pancreatitis: role of oxidative stress and antioxidants. Free Radic Res. 2013 Nov; 47 (11): 941-9. doi: 10.3109/10715762.2013.804624. Epub 2013 Jun 7.
- Clemens D.L., Wells M.A., Schneider K.J., Singh S. Molecular mechanisms of alcohol associated pancreatitis. World J Gastrointest Pathophysiol 2014 August 15; 5 (3): 147-157.
- Diakopoulos K.N., Lesina M., W
 rmann S. et al. Impaired autophagy induces chronic atrophic pancreatitis in mice via sex- and nutrition-dependent processes. Gastroenterology. 2015 Mar; 148 (3): 626-638. e17. doi: 10.1053/j.gastro.2014.12.003. Epub 2014 Dec 11.
rmann S. et al. Impaired autophagy induces chronic atrophic pancreatitis in mice via sex- and nutrition-dependent processes. Gastroenterology. 2015 Mar; 148 (3): 626-638. e17. doi: 10.1053/j.gastro.2014.12.003. Epub 2014 Dec 11. - Dominguez-Munoz E.J. Latest advances in chronic pancreatitis. Gastroenterol Hepatol. 2016 Sep; 39 Suppl 1: 87-92. doi: 10.1016/S0210-5705(16)30179-0.
- Drewes A.M. Pathophysiology of chronic pancreatitis. World J Gastroenterol 2013 November 14; 19 (42): 7231-7240.
- Feng D., Park O., Radaeva S. et al. Interleukin-22 Ameliorates Cerulein-Induced Pancreatitis in Mice by Inhibiting the Autophagic Pathway. International Journal of Biological Sciences. 2012; 8 (2): 249-257. doi: 10.7150/ijbs.3967.
- Hobbs P.M., Johnson W.G., Graham D.Y. Management of pain in chronic pancreatitis with emphasis on exogenous pancreatic enzymes. World J Gastrointest Pharmacol Ther 2016 August 6; 7 (3): 370-386.
- Hu Y., Sheng Y., Yu M. et al. Antioxidant activity of Inonotus obliquus polysaccharide and its amelioration for chronic pancreatitis in mice. Int J Biol Macromol. 2016 Jun; 87: 348-56. doi: 10.1016/j.ijbiomac.2016.03.006. Epub 2016 Mar 5.
- Huffman J.L. et al. Chronic Pancreatitis Medication. 2016 http://emedicine.medscape.com/article/181554-medication#showall
- Kolodecik T., Shugrue C., Ashat M., Thrower E.C. Risk factors for pancreatic cancer: underlying mechanisms and potential targets. Front Physiol. 2014 Jan 16; 4: 415. doi: 10.3389/fphys.2013.00415. eCollection 2013.
- Mareninova O.A., Hermann K., French S.W. et al. Impaired autophagic flux mediates acinar cell vacuole formation and trypsinogen activation in rodent models of acute pancreatitis. J Clin Invest. 2009; 119: 3340-3355.
- Weniger M., Reinelt L., Neumann J. et al. The Analgesic Effect of the Mitochondria-Targeted Antioxidant SkQ1 in Pancreatic Inflammation. Oxidative Medicine and Cellular Longevity. 2016, http://dx.doi.org/10.1155/2016/4650489
- Xu M., Cai J., Wei H. et al. Scoparone Protects Against Pancreatic Fibrosis via TGF-β/Smad Signaling in Rats. Cell Physiol Biochem. 2016; 40 (1-2): 277-286. Epub 2016 Nov 18.
- Zhang L., Wang A. Virus-induced ER stress and the unfolded protein response. Front Plant Sci. 2012 Dec 28; 3: 293. doi: 10.3389/fpls.2012.00293. eCollection 2012.