18 липня, 2017
Выбор препарата для лечения детей с аллергической патологией: значение формы и содержания
В настоящее время лечение большинства аллергических заболеваний (АЗ) невозможно себе представить без применения антигистаминных препаратов (АГП). Выбирая оптимальный АГП для конкретного пациента, врач в первую очередь учитывает показания к его применению, фармакологические свойства действующего вещества, а также наличие доказательных данных о его эффективности и безопасности. Однако каждый лекарственный препарат, как известно, содержит несколько ингредиентов: саму лекарственную субстанцию и зачастую целый ряд вспомогательных веществ (наполнителей/эксципиентов). Например, в США для производства лекарственных средств применяют более 700 химических наполнителей (Д.Ш. Мачарадзе, 2015). При этом в педиатрической практике особое значение придается также лекарственной форме, в которой выпускается тот или иной препарат: при назначении терапии детям раннего и младшего возраста очевидные преимущества имеют жидкие лекарственные формы – сиропы, растворы для перорального приема, капли и др. В отличие от таблеток, жидкие лекарственные формы для перорального приема не вызывают у детей трудностей при проглатывании, удобны в применении, просты в дозировании и обладают приятными органолептическими свойствами. Однако не стоит забывать о том, что для достижения этих качеств в состав педиатрических жидких лекарственных форм включаются разные вспомогательные вещества (красители, ароматизаторы, подсластители, консерванты и т.д.), которые сами по себе могут выступать в роли аллергенов либо гаптенов и способствовать развитию лекарственных аллергических реакций у детей с уже имеющейся аллергической патологией. К сожалению, в последнее время в практике врачей-аллергологов участились случаи лекарственно-индуцированных тяжелых аллергических реакций (таких как синдром Лайелла, синдром Стивенса – Джонсона, многоформная экссудативная эритема, острая крапивница, отек Квинке, аллергический дерматит и др.).
Пищевые добавки (ПД) – это природные или синтетические вещества, добавляемые в пищевые продукты в процессе производства или торгового оборота с целью придания им определенных свойств и консервации. Уже ни для кого не секрет, что современные продукты питания и лекарственные препараты перенасыщены всевозможными ПД (красителями, ароматизаторами, консервантами, стабилизаторами и пр.). Наибольшую потенциальную опасность они представляют для детей, особенно для тех, которые склонны к реакциям гиперчувствительности и уже имеют ту или иную аллергическую патологию. Так, показано, что более половины детей с атопическим дерматитом имели хотя бы одну положительную реакцию на ПД: тартразин, натрия бензоат, глютамат, ацетилсалициловую кислоту, тирамин (H.P. Van Bever et al., 1989). Среди пациентов с хронической крапивницей 63,8% имели положительные результаты провокационных проб к ПД: к тартразину – 47%, к натрия метабисульфиту – 46%, к калия метабисульфиту – 33% и к натрия бисульфиту – 30% (G.S. Gimenez-Aranda et al., 1996). После двойной слепой плацебо-контролируемой пробы у 7% из 335 детей с атопическими заболеваниями (атопический дерматит, бронхиальная астма, ринит, крапивница) наблюдалось ухудшение клинической симптоматики в ответ на попадание в организм красителей, ароматизаторов и консервантов (G. Fuglsang et al., 1994).
Большинство аллергенных ПД, лекарственных веществ и эксципиентов способны приводить к развитию как истинной аллергии, опосредованной классическими иммунологическими механизмами, так и псевдоаллергии, в основе которой лежат различные неиммунные механизмы (гистаминовый, активации системы комплемента, нарушения метаболизма арахидоновой кислоты, ингибиции ферментной активности моноаминооксидазы и др.). Разделение этих двух понятий позволяет избрать правильные методы диагностики и лечения аллергической реакции.
В целом механизмы развития непереносимости ПД малоизученны. Предполагается участие как IgE-зависимых, так и IgE-независимых аллергических и неаллергических реакций. Согласно современным представлениям, основными механизмами неблагоприятного воздействия ПД на организм являются:
• типичные немедленные и замедленные аллергические реакции;
• псевдоаллергические реакции, связанные с прямым действием препаратов на чувствительные клетки, выделяющие медиаторы;
• фармакологические и метаболические эффекты, обусловленные ингибицией простагландинсинтетазы и усилением образования лейкотриенов;
• неспецифическое изменение адгезивности клеточных мембран лейкоцитов, эпителия слизистых оболочек и эндотелия сосудов с последующим увеличением проницаемости, экссудации, развитием воспаления;
• иммуномодулирующие эффекты с угнетением или стимуляцией отдельных звеньев системы иммунитета;
• генотоксические эффекты, оказываемые на ДНК клеток;
• нарушение проницаемости нейронной мембраны, что приводит к изменению проводимости и уровня нейропептидов.
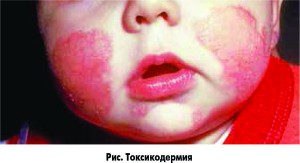
Клинические проявления непереносимости ПД разнообразны по форме, локализации, степени тяжести и прогнозу, но ни один из симптомов не является специфическим. Описаны системные и местные нежелательные реакции. Из системных реакций на ПД крайне опасен анафилактический шок, развитие которого описано при поступлении в организм тартразина, бензоата натрия, сульфитов и т.д. Возможно развитие эозинофилии, гранулоцитопении и тромбоцитопении. Аллергия на ПД может сопровождаться проявлениями со стороны кожи: крапивница, ангионевротический отек (Квинке), аллергический дерматит, различные типы пурпуры, а также токсикодермия (рис.). Появление крапивницы и/или ангионевротического отека при приеме продуктов и лекарств, содержащих ПД, – распространенное явление. Со стороны желудочно-кишечного тракта возможно развитие симптомов в виде рвоты, колик, запора, диареи, аллергического энтероколита. При псевдоаллергических реакциях на ПД встречается анафилактоидный шок и другая клиническая симптоматика, схожая с таковой при истинных аллергических реакциях. Тартразин, эритрозин, натрия бензоат, натрия метабисульфит могут быть причиной неатопического (псевдоаллергического) ринита.
К неаллергическим проявлениям реакций на ПД можно отнести поведенческие нарушения (в виде гиперактивности, снижения концентрации внимания), отмеченные у детей при употреблении продуктов, содержащих в больших количествах красители, ароматизаторы, вкусовые добавки и подсластители. Некоторые красители изменяют проницаемость мембраны нейронов, что может объяснить связь между их потреблением и расстройствами поведения.
Решающую роль в развитии нежелательных реакций на ПД играет количество (доза) поступившего вещества, длительность потребления и режим применения. Основные известные нежелательные эффекты ПД разнообразны и включают аллергические, псевдоаллергические, метаболические и другие реакции (табл.).
В последнее время в практике детских аллергологов наблюдается тенденция к увеличению количества детей с кожными аллергическими проявлениями, спровоцированными приемом различных лекарственных препаратов, выпускающихся в форме сиропа: антибиотиков, витаминных комплексов, противокашлевых препаратов и даже АГП. Это связано с тем, что в их состав, помимо активных компонентов, входят также разнообразные красители, ароматизаторы, подсластители, вкусовые добавки.
К сожалению, практически никто не задумывается о том, что с продуктами, которыми ежедневно питается ребенок, в его организм уже поступают достаточно высокие дозы самых разных пищевых добавок. А если ребенок к тому же длительно получает терапию лекарственными средствами, которые содержат указанные вещества в качестве эксципиентов, значительно возрастает риск превышения их предельно допустимых концентраций, что в конечном итоге способно спровоцировать развитие аллергических и псевдоаллергических реакций.
Первый шаг в лечении и профилактике любой аллергии – ограничение контакта с потенциальными аллергенами. Всем пациентам с АЗ рекомендуется элиминационная гипоаллергенная диета. Несомненно, этот подход должен касаться и лекарственных препаратов, которые принимает ребенок с АЗ. Ограничение применения ПД и количества вспомогательных веществ в лекарствах – основной путь профилактики вызываемых ими аллергических и псевдоаллергических реакций. В частности, по возможности следует свести к минимуму использование лекарственных средств (особенно АГП) в форме сиропа, так как на фоне уже существующей аллергической патологии входящие в их состав красители, ароматизаторы и консерванты могут усугубить течение АЗ или спровоцировать развитие других аллергических/псевдоаллергических реакций, в том числе серьезных. Желательно перейти на прием АГП в форме таблеток или капель (если таковые имеются и показаны к применению у детей конкретной возрастной группы).
В последнее время внимание детских аллергологов привлекают капли Алерзин (левоцетиризин), разрешенные к применению уже с 6-месячного возраста. При этом капли Алерзин не содержат красителей и ароматизаторов, а количество консервантов в их составе сведено к минимуму.
Список литературы находится в редакции.