2 липня, 2017
Антипсихотики при шизофрении: сравнение эффектов у пациентов с или без терапевтической резистентности
Большое количество типичных и атипичных антипсихотиков доступно в настоящее время для терапии шизофрении, что ставит клиницистов перед сложным выбором. Как сравнить их по эффективности и безопасности, имея очень разнородную доказательную базу? За последние годы проведено три метаанализа, в которых этот вопрос изучался с разных точек зрения. Некоторые находки стали неожиданными и заслуживают детального рассмотрения. В данном обзоре обобщены результаты этих метаанализов, что, возможно, поможет более критично подходить к выбору терапии.
Сравнение антипсихотиков при шизофрении без резистентности
Leucht и соавт. [1] провели сетевой метаанализ по методу Bayesian, используя данные исследований с прямыми и непрямыми сравнениями различных антипсихотиков, что позволило составить иерархию их эффективности в купировании психопатологической симптоматики, а также в отношении других исходов терапии. В анализ включили данные 212 плацебо-контролируемых рандомизированных исследований длительностью от 4 до 12 нед. Общее число пациентов – 43 049.
Изучались 15 антипсихотиков, которые назначали в режиме монотерапии пациентам с диагнозами острой шизофрении, шизоаффективного расстройства, шизофрениформного расстройства и другими психотическими состояниями, диагностированными с применением любых критериев. Наибольшее количество данных было собрано о галоперидоле, оланзапине и рисперидоне. Средний возраст участников исследований составил 38 лет, средняя длительность заболевания – 12 лет. Только 9 исследований проводились у пациентов с первым эпизодом психоза. Две трети исследований (144) спонсировались фармацевтическими компаниями.
Рейтинг влияния на психопатологию
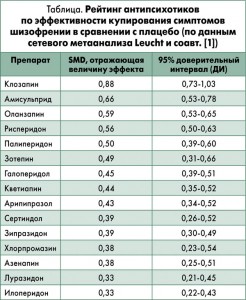
Все 15 препаратов превзошли плацебо при оценке эффективности по шкале позитивных и негативных симптомов шизофрении (PANSS) или короткой психиатрической рейтинговой шкале. Размер эффекта был максимальным у клозапина (стандартизованная средняя разница, SMD 0,88), средним у амисульприда, оланзапина, рисперидона и палиперидона (SMD между 0,50 и 0,66), минимальным у зотепина, галоперидола, кветиапина, арипипразола, сертиндола, зипразидона, хлорпромазина, азенапина, луразидона и илоперидона (SMD между 0,33 и 0,49) (табл.). Количество пациентов, которых необходимо пролечить, чтобы получить один положительный результат (NNT), составило от 6 для амисульприда до 20 для галоперидола.
Сетевой метаанализ обнаружил существенные различия эффективности антипсихотиков при сравнении их между собой. Клозапин оказался первым в иерархии с SMD от 0,22 до 0,55 при сравнении с остальными препаратами. За ним с небольшими отрывами следуют амисульприд, оланзапин и рисперидон. Амисульприд превзошел все остальные антипсихотики, кроме клозапина, оланзапина, рисперидона и зотепина. Оланзапин превзошел все препараты сравнения (SMD от 0,14 до 0,26), кроме клозапина, амисульприда, рисперидона, палиперидона и зотепина. Хуже галоперидола оказался только илоперидон (SMD 0,12). В нижней половине рейтинга расположились также кветиапин, арипипразол, сертиндол, зипразидон, хлорпромазин, азенапин и луразидон.
Частота прекращения терапии и побочные эффекты
Общая частота прекращения терапии по всем причинам составила 35%. Самой частой причиной была неэффективность лечения (40%). Из-за побочных эффектов препараты отменяли в 17% случаев. Оланзапин, амисульприд и клозапин отменяли реже всего по любым причинам, а галоперидол, сертиндол, луразидон и зипразидон – чаще всего. Почти все изучавшиеся антипсихотики (кроме зотепина) отменяли реже, чем плацебо.
Прибавка массы тела. Все антипсихотики вызывали достоверное увеличение массы тела по сравнению с плацебо, кроме галоперидола, зипразидона и луразидона. Илоперидон, клозапин, зотепин и оланзапин ассоциировались с наибольшей прибавкой веса (SMD от 0,62 до 0,74). По проблеме кардиометаболических побочных эффектов антипсихотической терапии недавно был опубликован отдельный обзор [4].
Экстрапирамидные расстройства. Риск развития экстрапирамидных побочных эффектов по сравнению с плацебо и с поправкой на использование противопаркинсонических препаратов был наименьшим для клозапина (отношение шансов, ОШ 0,30) и самым высоким для галоперидола (ОШ 4,76). Терапия сертиндолом, оланзапином, кветиапином, арипипразолом, илоперидоном, амисульпридом и азенапином не сопровождалась достоверным риском развития экстрапирамидных расстройств. Они были более характерными для следующих антипсихотиков (по возрастанию): зипразидон (ОШ 1,61), палиперидон (ОШ 1,81), рисперидон (ОШ 2,09), луразидон (ОШ 2,46), хлорпромазин (ОШ 2,65), зотепин (ОШ 3,01) галоперидол (ОШ 4,76).
Седация. Амисульприд, палиперидон, сертиндол и илоперидон не вызывали статистически достоверного седативного эффекта. Седация была более характерной для остальных препаратов, по величие эффекта от меньшего к большему они выстроились в следующий ряд: арипипразол (ОШ 1,84), луразидон (ОШ 2,45), рисперидон (ОШ 2,45), галоперидол (ОШ 2,76), азенапин (ОШ 3,28), оланзапин (ОШ 3,34), кветиапин (ОШ 3,76), зипразидон (ОШ 3,80), хлорпромазин (ОШ 7,56), зотепин (ОШ 8,15), клозапин (ОШ 8,82).
Повышение уровня пролактина в крови. Ни один из препаратов не вызывал существенного снижения сывороточного пролактина; преимущество арипипразола в этом аспекте не достигло статистической достоверности (SMD -0,22). По сравнению с плацебо повышение уровня пролактина было статистически недостоверным для кветиапина, азенапина, хлорпромазина и илоперидона. 7 антипсихотиков существенно повышали уровень пролактина, рейтинг по возрастанию эффекта: оланзапин (SMD 0,16), зипразидон (SMD 0,25), луразидон (SMD 0,34), сертиндол (SMD 0,45), галоперидол (SMD 0,70), рисперидон (SMD 1,23), палиперидон (SMD 1,30). Ни в одном из исследований, включенных в метаанализ, не было представлено результатов для клозапина, амисульприда и зотепина. Вместе с тем по данным других исследований известно, что амисульприд и зотепин также повышают уровень пролактина, а клозапин – не повышает. Важно отметить, что палиперидон и рисперидон повышали сывороточный пролактин в существенно большей степени, чем все остальные антипсихотики, включая галоперидол, а выраженность этого побочного эффекта у галоперидола была значительно большей, чем у остальных препаратов, кроме хлорпромазина и сертиндола.
Удлинение интервала QT. Пролонгация интервала QT на электрокардиограмме была не существенной по данным анализа эффектов луразидона, арипипразола, палиперидона и азенапина. Остальные препараты достоверно удлиняли QT. В порядке возрастания эффекта они разместились следующим образом: галоперидол (SMD 0,11), кветиапин (SMD 0,17), оланзапин (SMD 0,22), рисперидон (SMD 0,25), илоперидон (SMD 0,34), зипразидон (SMD 0,41), амисульприд (SMD 0,66), сертиндол (SMD 0,90). В этих исследованиях не были доступными данные по клозапину, хлорпромазину и зотепину.
Другие аспекты. Дополнительные метарегрессионные анализы показали, что терапия хлорпромазином в дозах >600 мг в сутки более эффективна и не сопровождается усугублением экстрапирамидных расстройств. Снижение дозы галоперидола <12 мг в сутки (и даже 7,5 мг в сутки) уменьшало выраженность экстрапирамидных побочных эффектов без снижения эффективности.
В целом по результатам метаанализа Leucht и соавт. [1] сделаны следующие выводы:
1. Антипсихотики различаются по эффективности. Эти различия весьма невелики, в то время как различия профилей побочных эффектов значительны. Небольшие различия эффективности, тем не менее, могут иметь клиническое значение, принимая во внимание, что разница эффективности между препаратами и плацебо ненамного больше.
2. Клозапин и амисульприд оказались самыми эффективными, а луразидон и илоперидон – наименее эффективными.
3. Терапию амисульпридом, оланзапином и клозапином отменяли реже всего по всем причинам, а галоперидол, луразидон, сертиндол и зипразидон ассоциировались с высокой частотой прекращения терапии.
4. Прибавка массы тела минимальна на терапии галоперидолом, зипразидоном и луразидоном, максимальна при приеме клозапина, зотепина и оланзапина.
5. Потребность в антипаркинсонических препаратах минимальна на терапии клозапином и высока на терапии галоперидолом и зотепином.
6. Уровень пролактина повышается минимально на терапии арипипразолом и максимально при приеме рисперидона или палиперидона.
7. Наименьшим седативным эффектом обладает амисульприд, наибольшим – клозапин, зотепин и хлорпромазин.
8. Луразидон практически не удлиняет интервал QT, а максимальный эффект отмечен у сертиндола и амисульприда
Сравнение антипсихотиков при рефрактерной шизофрении
Samara и соавт. [2] опубликовали сетевой Bayesian-метаанализ с прямыми и непрямыми сравнениями антипсихотиков при лечении пациентов с шизофренией, которая была резистентна к предыдущей терапии. В анализ включили данные 40 рандомизированных контролируемых исследований (РКИ) с общим количеством участников 5172. Изучались 12 антипсихотиков в режиме монотерапии. Средний возраст популяций исследований – 39 лет; 72% составляли мужчины. Средняя длительность заболевания – 16 лет. До включения в исследования пациенты госпитализировались в среднем 7 раз. Все РКИ, включенные в метаанализ, были как минимум 3-недельной длительности, с медианой срока наблюдения 11 нед. Средняя частота досрочного выбывания пациентов – 30%.
Эффективность
Для сетевого метаанализа эффективности были доступными данные о 9 антипсихотиках. Оланзапин превзошел кветиапин, галоперидол и сертиндол (SMD от 0,29 до 0,46, что соответствует улучшению оценок по шкале PANSS на 6-10 баллов). Клозапин превзошел галоперидол и сертиндол (SMD от 0,22 до 0,40, что соответствует улучшению оценок по шкале PANSS на 5-8 баллов). Рисперидон оказался эффективнее, чем сертиндол (SMD 0,32, что соответствует улучшению по PANSS на 7 баллов). Другие сравнения не были статистически достоверными. Галоперидол, флуфеназин и сертиндол заняли низшие места в рейтинге эффективности.
Согласно результатам сетевого метаанализа оланзапин, клозапин и рисперидон превзошли кветиапин по эффективности купирования позитивных симптомов (SMD 0,33-0,43, что соответствует улучшению оценок по PANSS на 2-3 балла). Клозапин и рисперидон превзошли галоперидол (SMD 0,27-0,29, что соответствует снижению оценок по PANSS на 2 балла).
Оланзапин превзошел клозапин, рисперидон, галоперидол, хлорпромазин и сертиндол по влиянию на негативные симптомы (SMD от 0,14 до 0,44, что соответствует 1-2,5 балла по PANSS). Зипразидон оказался эффективнее хлорпромазина и сертиндола (SMD 0,26-0,44).
Терапия рисперидоном, клозапином или оланзапином примерно в 2 раза повышала шансы на положительный ответ по сравнению с галоперидолом; показатели NNT для этих препаратов – 7-8. Другие попарные сравнения не выявили статистически достоверных различий по частоте терапевтического ответа на разные антипсихотики.
Отмена терапии
Оланзапин по разным причинам отменяли достоверно реже, чем галоперидол (ОШ 0,56) и флуфеназин (ОШ 0,24). Прекращение терапии по причине неэффективности происходило достоверно реже при использовании клозапина по сравнению с флуфеназином, галоперидолом, кветиапином и рисперидоном (ОШ 0,08-0,44; NNT 6-10). По этому же исходу хлорпромазин и оланзапин превзошли галоперидол и флуфеназин (ОШ 0,04-0,27; NNT 5-7), а рисперидон превзошел флуфеназин (ОШ 0,19; NNT 7).
Согласно результатам метаанализа Samara и соавт. [2] сделаны следующие выводы:
1. Оланзапин, клозапин и рисперидон превосходят кветиапин, галоперидол и сертиндол по эффективности купирования позитивных симптомов и в целом по влиянию на психопатологию при фармакорезистентной шизофрении.
2. Оланзапин превосходит большинство других типичных и атипичных антипсихотиков (включая клозапин) по влиянию на негативные симптомы.
3. Клозапин превосходит по эффективности галоперидол и хлорпромазин, но не имеет преимуществ перед другими атипичными антипсихотиками.
4. Галоперидол, который часто называют эталонным нейролептиком, ассоциировался с плохими результатами в отношении негативных, позитивных симптомов и общего исхода по сравнению со многими атипичными антипсихотиками и с высокой частотой отмены по всем причинам по сравнению с оланзапином.
5. Клозапин и оланзапин реже всего отменяли по причине неэффективности терапии.
Клозапин против других антипсихотиков при рефрактерной шизофрении
Siskind и соавт. [3] представили традиционный метаанализ исследований с прямыми сравнениями клозапина и других антипсихотиков первого и второго поколений при лечении рефрактерной шизофрении. Авторы идентифицировали 25 таких сравнений в 21 исследовании. Общее количество участников – 2364. Препаратами сравнения были оланзапин (9 исследований), рисперидон (7 исследований), галоперидол (5 исследований), хлорпромазин (2 исследования), кветиапин и зипразидон (по 1 исследованию). 8 исследований спонсировались производителями препаратов сравнения, а в 2 спонсором выступал производитель клозапина. Длительность исследований варьировала от 6 до 78 нед. Всего описано 21 краткосрочное и 13 долгосрочных сравнений.
Эффективность
В целом клозапин превосходил препараты сравнения по влиянию на позитивные, негативные симптомы и по общим психопатологическим оценкам. Более отчетливо преимущества клозапина выглядели по данным краткосрочных исследований (20 сравнений; n=1312; SMD 0,39; 95% ДИ от 0,17 до 0,61). В долгосрочных исследованиях не продемонстрировано достоверных преимуществ клозапина перед другими антипсихотиками (11 сравнений; n=819; SMD 0,11; 95% ДИ от -0,09 до 0,31).
Некоторые интересные результаты дали анализы чувствительности. Преимущества клозапина по психопатологическим шкалам подтвердились и в краткосрочных, и в долгосрочных сравнениях, после того как из анализа исключили данные исследований, спонсированных фармацевтическими компаниями. В некоторых исследованиях клозапин применяли в недостаточно высоких дозах в отличие от препаратов сравнения. Когда эти исследования исключили из анализа, превосходство клозапина стало более выраженным. Клозапин значительно превосходил препараты сравнения в исследованиях у детей (3 сравнения). Исключение исследований с участием пациентов, которые не переносили фармакотерапию, а также исследований с односторонним ослеплением в отношении назначений (только пациентов) не повлияло на общие результаты метаанализа. Разделение анализов на сравнения с препаратами первого и второго поколений также не изменило результаты. В короткие сроки клозапин превосходил оланзапин, галоперидол и хлорпромазин. В долгосрочных исследованиях клозапин не продемонстрировал преимуществ перед оланзапином и не превзошел рисперидон по данным краткосрочных и долгосрочных наблюдений.
Общие комментарии
Многие антипсихотики не представлены в приведенных здесь метаанализах. В некоторых случаях, как, например, для брекспипразола и карипразина, возможное объяснение заключается в отсутствии данных на момент проведения метаанализов. По блонансерину было опубликовано слишком мало исследований на английском языке. Исследования других антипсихотиков, таких как перфеназин, сульпирид, левосульпирид, пимозид, пенфлуридол, трифторперазин и флупентиксол, по-видимому, не соответствовали критериям включения, принятым авторами метаанализов.
Основным выводом из первого метаанализа [1] можно считать то, что при нерефрактерной шизофрении амисульприд и оланзапин являются лучшими по соотношению высокой эффективности и низкой частоты отмены терапии по всем причинам. Вместе с тем, используя этот вывод в своей практике, клиницистам следует учитывать и другие важные аспекты, такие как побочные эффекты, связанные с гиперпролактинемией на фоне лечения амисульпридом (что не показано в данном метаанализе), или седативные и анаболические эффекты клозапина и оланзапина. Стоит напомнить, что полученные в метаанализе преимущества одних антипсихотиков перед другими в основном характеризуются небольшими размерами эффектов, а значит, для некоторых пациентов различия профилей побочных явлений могут иметь более важное значение и некоторые риски могут перевешивать преимущества эффективности. Поэтому необходим индивидуальный подход с информированным участием пациентов и родственников при выборе терапии.
Интересно, что многие из относительно новых антипсихотиков (арипипразол, кветиапин, зипразидон, азенапин, илоперидон и луразидон) оказались во второй половине рейтинга эффективности при нерефрактерной шизофрении [1]. Исключением стал палиперидон, поэтому такой результат, по-видимому, не был когортным эффектом. Год публикации исследований не влиял на результаты, как показал метарегрессионный анализ [1].
В связи с тем, что многие новые антипсихотики (луразидон, рисперидон, палиперидон, зипразидон) ассоциировались со значительным риском развития экстрапирамидных побочных эффектов, возникает вопрос: применим ли термин «атипичные» к этим препаратам? Вместе с тем в поддержку их «атипичности» свидетельствует низкий процент развития тардивной (поздней) дискинезии – характерного побочного эффекта антипсихотиков первой генерации.
Выводы разных метаанализов нельзя выносить за пределы групп пациентов, на которых они были получены. Например, результаты метаанализа по нерефрактерной шизофрении у взрослых [1] не могут распространяться на детей и подростков с шизофренией, на пациентов с первым эпизодом или только с негативными симптомами, существенной соматической коморбидностью, а также с рефрактерной шизофренией и стабильным заболеванием.
Комментарий по поводу позиции клозапина
Клозапин, который во всем мире рассматривается как препарат выбора для лечения пациентов с рефрактерной шизофренией, на удивление не превзошел остальные антипсихотики второго поколения по данным сетевого метаанализа [2]. Этот результат ставит под сомнение особый статус клозапина в лечении рефрактерной шизофрении [5]. Есть несколько возможных объяснений. В исследованиях, которые вошли в метаанализ, клозапин применялся в недостаточно высоких дозах, особенно в сравнениях с антипсихотиками второго поколения. Многие важные исследования клозапина не включались в метаанализ по причине не ослепленных групп терапии. Кроме того, результаты не в пользу клозапина могут объясняться тем, что в исследованиях участвовало мало пациентов с выраженной фармакорезистентностью. Следует также учитывать специфические преимущества клозапина (купирование агрессии, снижение риска повторных госпитализаций и суицидов), которые не учитывались при составлении рейтинга по влиянию на психопатологию в этом метаанализе [5-7].
Исключительную позицию клозапина поддерживает более инклюзивный метаанализ прямых сравнительных исследований, который обнаружил отчетливые преимущества этого антипсихотика при рефрактерной шизофрении [3].
Заключительные выводы
В очень упрощенном виде можно заключить, что клозапин и оланзапин обладают лучшими показателями эффективности как при рефрактерной, так и при нерефрактерной шизофрении.
Литература
1. Leucht S., Cipriani A., Spineli L., et al. Comparative efficacy and tolerability of 15 antipsychotic drugs in schizophrenia:
a multiple-treatments metaanalysis. Lancet, 2013; 382 (9896): 951-962. PubMed doi: 10.1016/S0140-6736 (13) 60733-3.
2. Samara M.T., Dold M., Gianatsi M., et al. Efficacy, acceptability, and tolerability of antipsychotics in treatment-resistant schizophrenia: a network meta-analysis. JAMA Psychiatry, 2016; 73 (3): 199-210. PubMed doi: 10.1001/jamapsychiatry.2015.2955.
3. Siskind D., McCartney L., Goldschlager R., et al. Clozapine v. first- and second-generation antipsychotics in treatment-refractory schizophrenia: systematic review and meta-analysis. Br. J. Psychiatry, 2016; 209 (5): 385-392. PubMed doi: 10.1192/bjp.bp.115.177261.
4. Andrade C. Cardiometabolic risks in schizophrenia and directions for intervention, 1: Magnitude and moderators of the problem. J. Clin. Psychiatry, 2016; 77 (7): e844-e847. PubMed doi: 10.4088/JCP.16f10997.
5. Kane J. M., Correll C. U. The role of clozapine in treatment-resistant schizophrenia. JAMA Psychiatry, 2016; 73 (3): 187-188. PubMed doi: 10.1001/jamapsychiatry.2015.2966.
6. Mustafa F. A. Use of clozapine in schizophrenia. JAMA Psychiatry, 2016; 73 (10): 1097. PubMed doi: 10.1001/jamapsychiatry.2016.0976.
7. McEvoy J. P. Use of clozapine in schizophrenia. JAMA Psychiatry, 2016; 73 (10): 1097-1098.
Andrade C. J. Clin. Psychiatry, 2016; 77 (12): e1656-e1660.
Сокращенный перевод с англ. Дмитрия Молчанова