Частота применения ингибиторов протонной помпы (ИПП) у взрослых лиц, не находящихся в специализированных медицинских учреждениях или домах престарелых, в США увеличилась с 3,9% в 1999 г. до 7,8% в 2012 г. [1]. За аналогичный период также удвоилось количество исследований, в которых сообщалось о нежелательных эффектах, связанных с применением ИПП (рис.). Достаточно часто ИПП назначаются ненадлежащим образом. В этом обзоре описываются аспекты долгосрочной терапии ИПП, назначаемой по поводу таких распространенных патологических состояний, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ) [2, 3] и пищевод Барретта [4, 5], а также с целью профилактики кровотечений, индуцированных нестероидными противовоспалительными препаратами (НПВП) [6, 7]. Кратко рассматриваются риски, ассоциированные с долгосрочным применением ИПП, а также приводятся рекомендации, которые призваны помочь клиницистам взвесить соотношение пользы и риска ИПП при их назначении по данным показаниям.
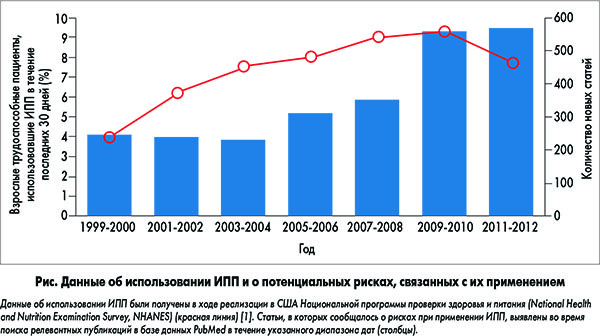
Каковы потенциальные риски, ассоциированные с долгосрочным применением ИПП?
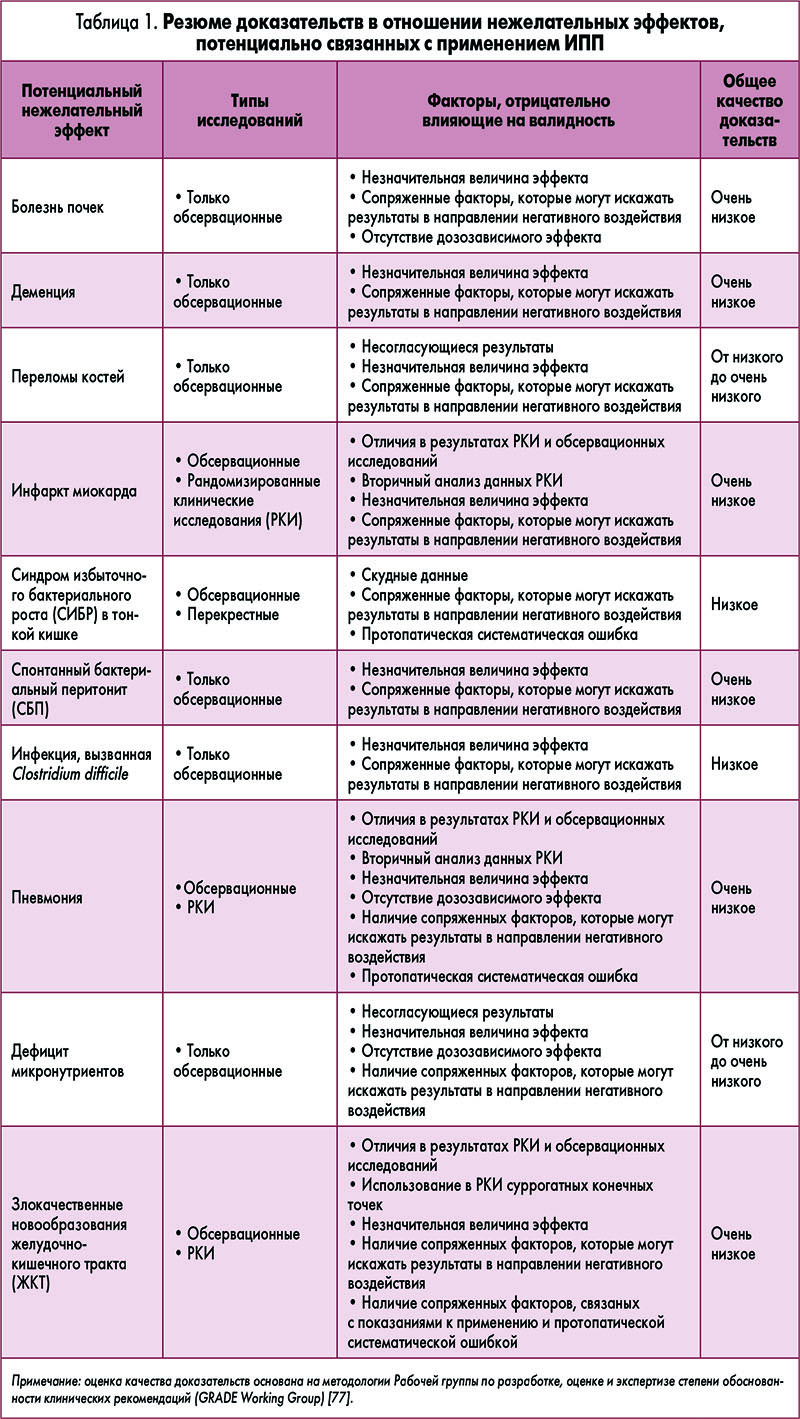
Доказательная база в отношении нежелательных эффектов, потенциально ассоциированных с приемом ИПП, резюмирована в таблице 1.
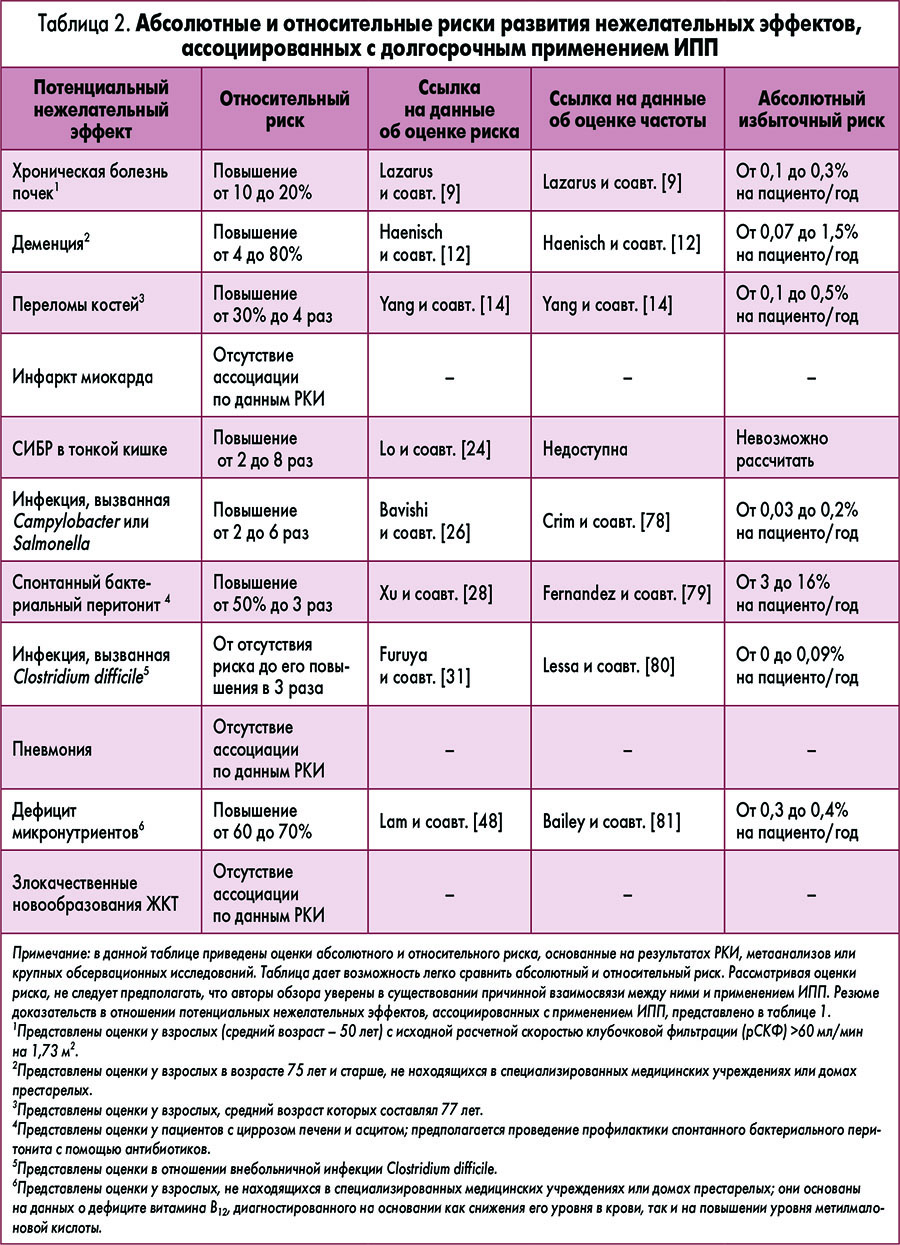
В таблице 2 обобщены абсолютные и относительные риски применения ИПП, сведения о которых основываются на опубликованных данных об относительном риске и фоновой частоте того или иного значимого нежелательного эффекта.
В рамках данного обзора рассматривается классовый эффект ИПП, поскольку отсутствуют высококачественные доказательства того, что различные препараты этой группы могут значимо отличаться в плане своих потенциальных нежелательных эффектов.
Болезни почек
С 1992 г. в литературе появляются сообщения о клинических случаях, в которых применение ИПП связывается с развитием острого интерстициального нефрита и острого повреждения почек (ОПП) [8]. В 2016 г. значительное внимание привлекли два исследования, связавших применение ИПП с дополнительным повышением риска развития хронической болезни почек (ХБП), которое нельзя было объяснить исключительно возникновением ОПП [9, 10]. В первом из этих исследований, выполненном Lazarus и соавт., оценивали когорту из 10 482 пациентов, за которыми проводили активное наблюдение, и более крупную когорту из 249 751 пациента, данные о которых были получены ретроспективно [9]. После коррекции данных с учетом искажающих факторов авторы выявили, что применение ИПП было ассоциировано с повышением риска развития ХБП на 50% в меньшей когорте и на 17% – в большей. В ходе второго исследования, выполненного Xie и соавт., сравнивали данные о 173 321 пациенте, получавшем ИПП, и о 20 270 пациентах, принимавших блокаторы Н2-гистаминовых рецепторов [10]. Авторы включали в него только пациентов с нормальным исходным значением рСКФ и осуществляли за ними последующее наблюдение на протяжении 5 лет с целью выявления случаев развития ХБП, диагностируемой на основании снижения рСКФ ниже 60 мл/мин на 1,73 м2. Они зафиксировали абсолютный ежегодный избыточный риск развития ХБП, ассоциированный с применением ИПП и составляющий 1,8%. Кроме того, взаимосвязь между применением ИПП и развитием ХБП сохранялась несмотря на коррекцию по ОПП. Это свидетельствует, что наблюдаемый риск не в полной мере может быть отнесен к развитию острого интерстициального нефрита. Хотя данные и показали, что чем дольше пациент принимает ИПП, тем выше риск развития ХБП, пациенты, использовавшие ИПП на протяжении 2 лет и более, фактически оказались «защищены» от развития ХБП. Эти исследования наводят на определенные размышления, но необходимо помнить о том, что они представляют собой ретроспективный анализ с присущими ему ограничениями. Нельзя быть уверенным в том, что данные наблюдения объясняются именно применением ИПП, поскольку они могут быть обусловлены незафиксированными исходными различиями между пациентами, принимавшими ИПП, и лицами, не получавшими данные препараты (например, по степени тяжести значимых сопутствующих заболеваний, таких как сахарный диабет).
Деменция
Как известно, формирование амилоида типа b (Ab) предрасполагает к развитию болезни Альцгеймера. Микроглиальные клетки используют для разрушения амилоида типа b АТФ-азы V-типа, а ИПП могут их блокировать, что сопровождается увеличением количества изоформ амилоида типа b у мышей [11]. В двух недавно проведенных клинических исследованиях оценена взаимосвязь между применением ИПП и деменцией. Ученые из Германии (Haenisch и соавт.) осуществляли наблюдение за 3327 пациентами в возрасте 75 лет или старше, проводя серийное нейропсихологическое обследование. Терапия ИПП была ассоциирована с повышением на 38% риска деменции альцгеймеровского и неальцгеймеровского типов [12]. Gomm и соавт. расширили эти результаты, выполнив ретроспективный анализ страховой базы данных, охватывающей более половины населения Германии в возрасте старше 75 лет [13]. Они выявили, что риск развития деменции у пациентов, регулярно принимающих ИПП, на 44% выше по сравнению с таковым у лиц, не получающих эти препараты. При сравнении показателей пациентов, применяющих ИПП от случая к случаю, и лиц, вообще не получающих ИПП, риск развития деменции составлял 16%. Хорошо известно, что у пациентов, принимающих ИПП, количество сопутствующих заболеваний больше, чем у тех, кому эти препараты не назначаются, что особенно актуально для пожилых людей. В указанном исследовании у пациентов, которым назначали ИПП, были значительно более высокие исходные показатели частоты депрессии, инсульта и полипрагмазии. Хотя исследование и подразумевало коррекцию результатов с учетом влияния этих исходных характеристик, полученную частоту развития деменции можно объяснить не воздействием ИПП как таковым, а дополнительными незафиксированными исходными различиями между принимавшими ИПП пациентами и не получавшими их лицами.
Переломы костей
Предположение о связи между применением ИПП и повышенным риском переломов костей основано на наличии нескольких потенциальных механизмов ее реализации, включающих ассоциированную с гипохлоргидрией мальабсорбцию кальция и витамина В12, гастрин-индуцированую гиперплазию паращитовидных желез и ингибирование протонных помп вакуолей остеокластов. Данная ассоциация оценивалась в ходе многочисленных исследований, и во многих из них (хотя и не во всех) сообщалось о положительной взаимосвязи [14]. Валидность результатов данных обсервационных исследований ограничена искажающим действием сопряженных факторов [15]. Результаты, касающиеся зависимости эффекта от дозы или от длительности применения препаратов, в этих исследованиях противоречивы – так же, как и в исследованиях, в которых изучалось влияние терапии ИПП на минеральную плотность костной ткани (МПКТ), оцениваемую методом двухэнергетической рентгеновской абсорбциометрии (dual-energy X-ray absorptiometry – DXA). Совсем недавно стали доступны новые данные о влиянии ИПП на волюметрическую МПКТ (вМПКТ). Согласно результатам небольшого перекрестного исследования, в котором использовался метод периферической количественной компьютерной томографии, применение ИПП оказалось связано с меньшими значениями трабекулярной, но не кортикальной МПКТ [16]. В другом когортном исследовании, напротив, сообщалось об отсутствии влияния терапии ИПП на вМПКТ на уровне бедренной кости по данным периферической количественной компьютерной томографии [17]. В настоящее время отсутствуют данные, которые бы подтверждали целесообразность проведения рутинного мониторинга МПКТ у лиц, принимающих ИПП.
Инфаркт миокарда
ИПП преимущественно метаболизируются изоферментом CYP2C19 цитохрома P450. Поскольку антитромбоцитарный препарат клопидогрел активируется CYP2C19, существовало опасение в отношении того, что ИПП могут ослаблять антитромбоцитарный эффект клопидогрела. Рандомизированное контролируемое исследование COGENT, опубликованное в 2010 г., предоставило подтверждение того, что ИПП не вступают в значимое взаимодействие с клопидогрелом [18]. Для участия в исследовании COGENT были рандомизированы пациенты, которые ежедневно получали аспирин, им дополнительно назначали клопидогрел в комбинации с омепразолом или с плацебо. Согласно анализу данных 3761 пациента, не выявлены различия в частоте кардиоваскулярных событий в группе лиц, которым назначался омепразол и клопидогрел (4,9%), и у пациентов, которые в дополнение к аспирину принимали только клопидогрел (5,7%). Эти результаты свидетельствуют о крайне малой вероятности существенного повышения риска развития инфаркта миокарда (ИМ) вследствие приема ИПП у пациентов, применяющих клопидогрел.
Впоследствии было высказано предположение о том, что ИПП могут повышать риск возникновения ИМ посредством другого механизма, например, они способны прямо блокировать сосудистую синтазу оксида азота, повышая сократимость сосудов [19]. Shah и соавт. проверили эту гипотезу, проанализировав данные о пациентах с низким исходным риском ИМ, и обнаружили дополнительное повышение относительного риска развития ИМ, составляющее 9-16%, после применения ИПП, медиана длительности которого составляла четыре года [20]. Однако, несмотря на данные этого нового исследования, результаты исследования COGENT остаются наиболее важными доказательствами, касающимися ИПП и риска развития ИМ. Если ИПП действительно вызывают вазоконстрикцию, то такой эффект, вероятно, был бы наиболее заметен у тех пациентов, которые, как и участники исследования COGENT, имеют высокий исходный риск развития ИМ. Результаты, полученные Shah и соавт., можно объяснить различиями между принимающими ИПП пациентами и теми, кто их не получает, а не самим применением ИПП.
Инфекции
СИБР в тонкой кишке. Кислота желудочного сока обладает бактерицидными свойствами, а на фоне приема ИПП увеличивается количество бактерий, обитающих в желудке и проксимальном отделе тонкой кишки [21]. Изменение количества бактерий в тонкой кишке после применения ИПП оценено в двух клинических исследованиях со строгим, самостоятельно контролируемым дизайном и использованием для диагностики СИБР анализа аспиратов содержимого тонкой кишки [22, 23]. Pereira и соавт. выявили, что ИПП повышали бактериальную нагрузку в двенадцатиперстной кишке, но это не сопровождалось появлением каких-либо клинических симптомов. В то же время Lewis и соавт. обнаружили, что ИПП увеличивали количество бактерий в тонкой кишке и провоцировали появление соответствующей симптоматики. В этих двух исследованиях применение ИПП было ассоциировано с более чем 20-кратным повышением относительного риска развития СИБР. В целом исследования, в которых СИБР диагностировали на основании анализа аспиратов содержимого тонкой кишки, выявили 8-кратное повышение относительного риска его развития, ассоциированное с приемом ИПП, тогда как в исследованиях с использованием дыхательных тестов обнаружено увеличение относительного риска в 2 раза [24].
Инфекции, вызванные бактериями родов Salmonella (небрюшнотифозные серотипы) и Campylobacter. У пациентов с гипохлоргидрией, возникшей вследствие пернициозной анемии или перенесенного оперативного вмешательства на желудке, отмечается повышенная частота развития инфекций, вызванных сальмонеллами [25]. Ретроспективные исследования типа «случай-контроль» демонстрируют примерно 3-кратное повышение относительного риска развития инфекций, обусловленных бактериями родов Salmonella или Campylobacter, после воздействия ИПП [26]. Имеются также противоречивые данные, полученные в ретроспективном исследовании Brophy и соавт., в котором использовался модифицированный дизайн с самостоятельным контролем для сравнения показателей у пациентов до и после использования ИПП [27]. Невозможность достоверно установить факт использования ИПП до начала их приема в рамках исследования (например, в случае их нерегулярного использования) может искажать результат этого исследования; тем более, что во всех других исследованиях сделаны противоположные выводы.
Спонтанный бактериальный перитонит. Нарушения состава кишечной микрофлоры, обусловленные гипохлоргидрией, могут приводить к изменениям кишечной проницаемости и транслокации бактерий через стенку кишечника. Исследования показывают, что использование ИПП ассоциируется с 2-кратным повышением относительного риска развития спонтанного бактериального перитонита [28]. Однако точное подтверждение факта воздействия ИПП оказывается крайне проблематичным у больных циррозом печени, которых часто госпитализируют и которые, следовательно, весьма вероятно периодически принимают ИПП. В проспективных исследованиях использовали активный телефонный контроль для подтверждения факта приема ИПП, но даже в этих исследованиях часто оставалось не ясно, действительно ли применение ИПП предшествовало развитию спонтанного бактериального перитонита.
Инфекция, вызванная Clostridium difficile. Хотя ИПП не оказывают прямого воздействия на рН в толстой кишке, они, по-видимому, оказывают значимое «нисходящее» влияние на бактерии кишечника [29]. Так, установлено, что через 4-8 недель применения ИПП в высоких дозах в кале здоровых добровольцев увеличивалось количество бактерий тех видов, которые ассоциированы с инфекцией Clostridium difficile [30]. Обсервационные исследования демонстрируют повышение относительного риска инфекции Clostridium difficile, ассоциированной с приемом ИПП, примерно на 50%; вместе с тем эта инфекция остается достаточно редкой, ввиду чего уверенность в этой оценке мала [31]. Риск, ассоциированный с применением ИПП, является умеренным по сравнению с традиционными факторами риска, такими как прием антибиотиков [32], но некоторые исследования свидетельствуют о том, что фактор применения ИПП может иметь более важное значение в особых популяциях, например, у детей [33].
Пневмония. Высказана гипотеза о том, что поскольку ИПП могут оказывать «нисходящее» влияние на микробиом толстой кишки, они могут обусловливать и «восходящее» влияние на микробиом ротоглотки с повышением риска развития пневмонии [34]. В обсервационных исследованиях показано, что применение ИПП ассоциировалось с повышенным риском возникновения внебольничной пневмонии [35]. Однако этот риск был характерен в основном для лиц, которые недавно начали прием ИПП, но не для пациентов, длительно получающих эти препараты [36, 37]. Это может свидетельствовать о том, что применение ИПП является маркером незафиксированных острых событий (например, госпитализаций), или о том, что эти препараты назначаются по поводу ранних симптомов недиагностированной пневмонии (то есть указывает на наличие в исследовании протопатической системной ошибки). В ходе исследования OBERON 2426 взрослых амбулаторных пациентов были рандомизированы для применения ИПП или плацебо на протяжении 26 недель с целью профилактики язвообразования. В нем выявлена одинаковая частота развития пневмонии: 0,9% на фоне использования ИПП и 1,9% при применении плацебо [38]. В профинансированном производителем ИПП апостериорном (post hoc) анализе 24 краткосрочных РКИ частота пневмонии также была аналогичной у пациентов, рандомизированных для получения ИПП и плацебо [39]. Рандомизированные исследования по изучению применения ИПП с целью профилактики образования стрессовых язв у больных, находящихся в отделениях интенсивной терапии, не продемонстрировали ассоциации между применением ИПП и развитием вентилятор-ассоциированной пневмонии [40].
Дефицит микронутриентов
Кислотность желудочного сока имеет важное значение для абсорбции минералов (например, кальция, железа, магния), поступающих в организм в виде солей, и витамина В12, связанного с белками пищи. В нескольких исследованиях изучалось, может ли вызванная ИПП гипохлоргидрия приводить к развитию клинически значимого дефицита микронутриентов.
Кальций. Имеющиеся данные в целом подтверждают мнение о том, что выраженная кислотосупрессия может влиять на всасывание кальция [41]. Однако этот эффект не является значимым для водорастворимых солей кальция [42] или для кальция, содержащегося в молоке или сыре [43]. Более того, мальабсорбция водорастворимого кальция в условиях ахлоргидрии может быть полностью обратима при приеме кальция со слабокислой пищей [42].
Железо. В небольшом количестве исследований целенаправленно оценивалась возможная взаимосвязь между терапией ИПП и дефицитом железа. У пациентов с синдромом Золлингера–Эллисона прием ИПП на протяжении 6 лет не ассоциировался с уменьшением общего депо железа в организме или с развитием железодефицита [44]. Однако у больных с наследственным гемохроматозом использование ИПП было ассоциировано со значимым снижением абсорбции негемового железа в краткосрочной перспективе, а также с достоверным уменьшением ежегодной потребности в выполнении флеботомии в долгосрочной перспективе [45].
Магний. О случаях выраженной гипомагниемии, ассоциированной с постоянной терапией ИПП, сообщается с 2006 г. [46]. Относительная редкость этих случаев на фоне широкого использования ИПП свидетельствует о том, что они могут представлять собой одну из форм индиосинкразической реакции. Тем не менее в нескольких обсервационных исследованиях сообщалось об умеренной положительной ассоциации между использованием ИПП и гипомагниемией (объединенный относительный риск 1,43; 95% доверительный интервал 1,08-1,88) [47].
Витамин B12. В нескольких исследованиях оценивали взаимосвязь между долгосрочным применением ИПП и риском развития дефицита витамина В12. В большинстве из них [48] (но не во всех [49]) сообщалось о повышении в 2-4 раза риска развития дефицита витамина В12, которое ассоциировалось с терапией ИПП.
Злокачественные новообразования ЖКТ
ИПП потенциально способны повышать риск развития злокачественных новообразований ЖКТ, облегчая колонизацию всего желудка Helicobacter pylori и вызывая гипергастринемию. Однако клинические исследования не подтвердили наличия связи между применением ИПП и развитием рака желудка либо нейроэндокринных опухолей желудка. В популяционном исследовании частота развития рака желудка была повышена в 5 раз у пациентов с ГЭРБ и сходными диагнозами. У этих пациентов лечение ИПП, по-видимому, скорее является маркером риска развития рака, нежели его причинным фактором [50]. В объединенном анализе 4 РКИ применение ИПП не было ассоциировано с атрофией желудочного эпителия или другими предраковыми изменениями [51]. В исследования SOPRAN и LOTUS были включены 812 взрослых пациентов, рандомизированных для лечения ИПП или выполнения антирефлюксного оперативного вмешательства. В период последующего наблюдения всем пациентам выполняли серийные биопсии слизистой оболочки желудка. Спустя 12 лет последующего наблюдения различия между группами в частоте развития предраковых изменений в желудке или нейроэндокринных опухолей желудка не были выявлены [52]. В этих исследованиях отмечалось незначительное количество событий, но это значит, что любой абсолютный риск развития опухолей желудка, связанный с приемом ИПП, будет очень низким.
Установлено, что гастрин оказывает трофический эффект на эпителиальные клетки толстой кишки у мышей [53] и на клетки колоректального рака у человека in vitro [54]. Thorburn и соавт. проанализировали уровни гастрина в сохраненных образцах сыворотки крови, взятых у 250 пациентов с колоректальным раком и аналогичных по характеристикам лиц контрольной группы. Медиана содержания гастрина была аналогичной в обеих группах, но повышенный уровень гастрина ассоциировался с 4-кратным повышением относительного риска развития колоректального рака [55]. Этот вопрос изучался в последующих популяционных ретроспективных исследованиях, но они не смогли подтвердить, что ИПП повышают риск развития колоректального рака. Злокачественные опухоли толстой кишки растут медленно, однако даже при проведении отдельного анализа в подгруппе пациентов, принимающих ИПП на протяжении ≥7 лет, не отмечено какого-либо изменения полученных результатов [56].
Каковы преимущества применения ИПП?
Доказательства преимуществ применения ИПП для лечения пациентов с ГЭРБ и пищеводом Барретта, а также с целью профилактики НПВП-индуцированных кровотечений приведены в таблице 3.
Гастроэзофагеальная рефлюксная болезнь
Воздействие кислоты желудочного сока на слизистую оболочку дистального отдела пищевода вызывает воспалительный процесс, и кратковременное применение ИПП высокоэффективно в лечении ГЭРБ [57]. При осложненной ГЭРБ долгосрочная поддерживающая терапия ИПП эффективно предотвращает рецидив эзофагита (80% на фоне терапии ИПП в сравнении с 49% при терапии Н2-блокаторами рецепторов гистамина [58]) и формирование стриктур пищевода (46% на фоне терапии ИПП в сравнении с 30% при терапии Н2-блокаторами рецепторов гистамина [59]). При неосложненной ГЭРБ имеется меньшая определенность в отношении необходимости ежедневной поддерживающей терапии ИПП [60]. В исследовании с участием пациентов с неосложненной ГЭРБ, у которых достигнут ответ на краткосрочную терапию ИПП и которые в дальнейшем были рандомизированы для приема ИПП «по требованию» и плацебо, выявлено, что у 83% пациентов, получавших ИПП, через 6 мес симптомы отсутствовали по сравнению с 56% в группе плацебо [61]. Другие РКИ подтверждают, что большинство пациентов с неосложненной ГЭРБ успешно обходятся без постоянной долгосрочной терапии ИПП или им достаточно длительного применения ИПП в режиме «по требованию» [62].
Пищевод Барретта
У пациентов с симптомной ГЭРБ и пищеводом Барретта терапия ИПП эффективно купирует симптоматику и потенциально способна оказывать химиопрофилактический эффект, в частности потому, что наличие симптомов рефлюкса является известным фактором риска развития аденокарциномы пищевода (АКП) [63]. У пациентов с пищеводом Барретта, у которых симптомы ГЭРБ отсутствуют [64], ИПП назначают преимущественно с целью снижения риска прогрессирования заболевания до АКП [65]. Эпидемиологические исследования в целом подтверждают эту практику, но в настоящее время нет рандомизированных данных, напрямую демонстрирующих, что ИПП предотвращают прогрессирование пищевода Барретта до АКП [66].
Профилактика кровотечения у пациентов группы высокого риска, принимающих НПВП
НПВП вызывают повреждение слизистой оболочки ЖКТ посредством реализации многочисленных механизмов, включая ингибирование циклооксигеназы и снижение уровня простагландинов. Достигаемая на фоне применения ИПП кислотосупрессия уменьшает это повреждение и таким образом снижает риск язвообразования и возникновения язвенного кровотечения [67]. В РКИ отмечалось снижение на 10-15% абсолютного риска образования язвы [68] и развития язвенного кровотечения у пациентов группы высокого риска после 6-12 мес терапии ИПП в сравнении с плацебо [69].
Соотношение рисков и преимуществ долгосрочного применения ИПП
Несмотря на достаточно внушительный перечень потенциальных нежелательных эффектов, ассоциированных с терапией ИПП, уровень их доказанности систематически низкий или очень низкий. Кроме того, степень повышения абсолютного риска у отдельных пациентов незначительна, особенно при дозировании препарата один раз в сутки. Долгосрочный прием ИПП рекомендован пациентам с осложненной ГЭРБ, неосложненной ГЭРБ и наличием объективно доказанной избыточной кислотопродукции, пищеводом Барретта с симптомами ГЭРБ, а также для профилактики НПВП-индуцированных кровотечений в группах высокого риска. У пациентов других категорий благоприятное соотношение пользы и риска терапии ИПП является менее четким.
Какие меры можно предпринять для снижения потенциальных рисков при долгосрочной терапии ИПП?
Снизить потенциальные риски применения ИПП можно попытаться путем уменьшения доз ИПП или применения дополнительных лекарственных средств. Литература, касающаяся снижения доз ИПП, скудна, данные практически полностью ограничиваются пациентами с неосложненной ГЭРБ. Большинство пациентов с неосложненной ГЭРБ могут снизить риск путем перехода с приема ИПП 2 раза в сутки на прием 1 раз в сутки [70]. В одном исследовании треть пациентов с неосложненной ГЭРБ, симптомы которой облегчались с помощью ИПП, были успешно переведены на прием Н2-блокаторов рецепторов гистамина, а еще 16% пациентов смогли полностью отказаться от какой-либо кислотосупрессии [71]. В ситуациях, когда пациенты с неэрозивной ГЭРБ не могут обойтись без приема ИПП, им обычно помогает терапия «по требованию» [62]. Поскольку снижение потребления ИПП в этом клиническом сценарии часто оказывается успешным, логично периодически повторно оценивать состояние больных, получающих долгосрочную терапию ИПП. Это необходимо для того, чтобы убедиться, что им назначена самая низкая доза препарата, достаточная для контроля заболевания.
В то же время пациенты с осложненной ГЭРБ обычно не могут уменьшить потребление ИПП [72]. Наиболее сложной категорией являются больные, у которых эффективен ежедневный прием ИПП, но при отказе от этого режима терапии отмечается возобновление симптоматики. Поскольку такие пациенты сталкиваются с необходимостью пожизненной терапии ИПП, рекомендуется объективно установить кислотозависимый характер патологии (например, путем выполнения амбулаторного внутрипищеводного импеданс-рН-мониторинга). Это может позволить выявить пациентов с незначительной корреляцией между симптомами и кислотным рефлюксом. Именно у этих пациентов необходимо прилагать настойчивые усилия для прекращения терапии ИПП или сокращения их потребления [73].
Литература в отношении использования дополнительных средств для снижения потенциальных рисков терапии ИПП также ограничена. Показано, что пробиотики обладают незначительным эффектом в профилактике антибиотикассоциированной диареи, но их никогда не оценивали в качестве средства профилактики развития инфекций у пациентов, получающих долгосрочную терапию ИПП [74]. Поскольку абсолютные показатели частоты развития инфекций крайне низки, маловероятно, что пробиотики принесут пользу в этой клинической ситуации.
Дополнительное назначение кальция и витамина D не сопровождается убедительным снижением риска переломов [75]. Следовательно, маловероятно, что стратегия рутинного восполнения дефицита кальция и витамина D (либо других витаминов) у лиц, получающих долгосрочную терапию ИПП, принесет им пользу. Аналогичным образом нецелесообразно рекомендовать рутинную проверку МПКТ либо рутинный мониторинг уровней витамина D и минералов у лиц, длительно принимающих ИПП. Следует отметить, что многие взрослые люди получают кальций и другие витамины в количествах ниже от рекомендованных суточных норм (РСН) потребления. У этих лиц представляется обоснованным увеличить их потребление с пищей до уровней, соответствующих РСН [76].
В целом наиболее оптимальные современные стратегии снижения потенциальных рисков долгосрочной терапии ИПП заключаются в том, чтобы избегать их назначения не по показаниям, а при наличии таковых – снижать дозу препаратов до минимально эффективной.
Выводы
Исходно существующие различия между пациентами, получающими ИПП, и лицами, не принимающими эти препараты, усложняют ретроспективное исследование их потенциальных нежелательных эффектов. Несмотря на значительное количество проведенных исследований, общее качество доказательств в отношении нежелательных эффектов ИПП является низким либо очень низким. При надлежащем назначении ИПП их преимущества очевидно перевешивают риски. При ненадлежащем назначении ИПП незначительные риски становятся более значимыми, поскольку отсутствует потенциальное преимущество терапии. В настоящее время нет достаточных доказательств для того, чтобы рекомендовать какие-либо специфические стратегии снижения риска развития нежелательных эффектов ИПП.
D.E. Freedberg, L.S. Kim and Y.-X. Yang.
The Risks and Benefits of Long-term Use of Proton Pump Inhibitors: Expert Review and Best Practice Advice From the American Gastroenterological Association. Gastroenterology 2017;
152: 706-715.
Список литературы находится в редакции.
Статья печатается в сокращении.
Перевела с англ. Елена Терещенко
При содействии ООО «Такеда Украина»
UA/ (PPIF)/0917/0041
Рекомендации по оптимальной клинической практике
Рекомендация 1. Пациенты с ГЭРБ и осложнениями, связанными с повышенной кислотопродукцией (то есть эрозивным эзофагитом и пептической стриктурой пищевода), должны принимать ИПП для быстрого заживления повреждений слизистой оболочки и достижения долгосрочного контроля симптомов.
Обоснование: ИПП высокоэффективны в заживлении повреждений при эзофагите и в контроле симптомов ГЭРБ, и это преимущество очевидно перевешивает риски, связанные с применением ИПП.
Нет доказательств в пользу или против применения ИПП у бессимптомных пациентов с ГЭРБ и зажившими повреждениями пищевода или в пользу применения ИПП свыше 12 мес.
Рекомендация 2. У пациентов с неосложненной ГЭРБ, у которых получен ответ на краткосрочную терапию ИПП, следует в последующем предпринять попытку прекратить ее или снизить дозу принимаемых препаратов. У пациентов, которым не удается снизить частоту применения или дозу ИПП, следует рассмотреть возможность проведения амбулаторного внутрипищеводного импеданс-рН-мониторинга перед принятием решения о пожизненной терапии ИПП для того, чтобы помочь разграничить ГЭРБ от функционального синдрома. Наилучшими кандидатами для использования этой стратегии могут быть пациенты с преимущественно атипичной симптоматикой или те больные, у которых отсутствует очевидная предрасположенность к ГЭРБ (например, центральное ожирение, большая грыжа пищеводного отверстия диафрагмы).
Обоснование: краткосрочная терапия ИПП высокоэффективна при неосложненной ГЭРБ. У большинства пациентов с неосложненной ГЭРБ достигается ответ на краткосрочное применение ИПП, они могут впоследствии снизить потребление ИПП до доз, которые ниже стандартных суточных. Поскольку пациенты, которые не могут снизить частоту применения или дозу ИПП, сталкиваются с необходимостью пожизненной терапии, в этой ситуации следует рассмотреть обследование с целью выявления кислотозависимого расстройства. Однако доказательства высокого качества, на которых бы основывалась данная рекомендация, отсутствуют.
Рекомендация 3. Пациенты с пищеводом Барретта и симптомной ГЭРБ должны получать долгосрочную терапию ИПП.
Обоснование: ИПП характеризуются четким преимуществом в купировании симптоматики и возможным преимуществом в замедлении прогрессирования поражения у пациентов с пищеводом Барретта. Вероятно, у этих пациентов долгосрочная терапия ИПП принесет чистую пользу.
Рекомендация 4. У пациентов с бессимптомным течением пищевода Барретта следует рассмотреть долгосрочное применение ИПП.
Обоснование: доказательства того, что ИПП замедляют прогрессирование поражения при пищеводе Барретта, обладают низким качеством, но доказательства нежелательных эффектов ИПП также характеризуются низким качеством.
Поскольку по обоим аспектам этого вопроса отсутствуют доказательства высокого качества, эта рекомендация является слабой и такое решение должно приниматься индивидуально относительно каждого конкретного пациента.
Рекомендация 5. Пациенты с высоким риском развития язвенных кровотечений вследствие приема НПВП должны принимать ИПП, если они продолжают получать НПВП.
Обоснование: ИПП высокоэффективны в профилактике язвенных кровотечений у надлежащим образом отобранных пациентов, принимающих НПВП, и это преимущество очевидно превышает риски, связанные с применением ИПП.
Рекомендация 6. При долгосрочном применении ИПП их дозу следует периодически пересматривать с целью назначения минимально эффективной дозы, обеспечивающей контроль заболевания.
Обоснование: лица, получающие долгосрочную терапию ИПП, часто принимают их в дозах, превышающих необходимые для контроля заболевания. Поскольку снижение дозы ИПП часто оказывается успешным, логично периодически переоценивать дозировку ИПП для назначения минимально необходимой дозы.
Рекомендация 7. У лиц, получающих долгосрочную терапию ИПП, не следует рутинно использовать пробиотики
для предотвращения развития инфекций.
Обоснование: отсутствуют доказательства в пользу или против применения пробиотиков с целью предотвращения развития инфекций у лиц, получающих долгосрочную терапию ИПП.
Рекомендация 8. Лица, получающие долгосрочную терапию ИПП, не должны рутинно увеличивать потребление кальция,
витамина В
12 или магния, выходя за рамки РСН.
Обоснование: отсутствуют доказательства в пользу или против использования витаминов или добавок за рамками РСН у лиц, получающих долгосрочную терапию ИПП. Многие взрослые принимают ряд витаминов и минералов в количествах, меньших РСН, поэтому у них обоснованно увеличение потребления этих веществ с пищей до соответствующих РСН уровней независимо от использования ИПП.
Рекомендация 9. У лиц, получающих долгосрочную терапию ИПП, не следует проводить рутинный скрининг или мониторинг МПКТ, сывороточных уровней креатинина, магния или витамина В12.
Обоснование: отсутствуют доказательства в пользу или против специализированных исследований у пациентов, длительно принимающих ИПП. Такой скрининг (например, с целью выявления железодефицита или недостаточности витамина В12) может быть предложен, но его польза не доказана.
Рекомендация 10. Конкретные лекарственные препараты из класса ИПП не следует выбирать на основании потенциальных рисков.
Обоснование: отсутствуют убедительные доказательства для ранжирования препаратов из класса ИПП в зависимости от риска.





