1 жовтня, 2017
Эндотелийзависимые механизмы аритмогенеза при ИБС: роль дефицита L-аргинина
По материалам VII Научно-практической конференции Ассоциации аритмологов Украины (18-19 мая, г. Киев)
Существование связи между функциональным состоянием сосудистого эндотелия и риском развития сердечно-сосудистых осложнений у пациентов с заболеваниями периферических и коронарных сосудов уже является не гипотезой, а четко обозначенной проблемой, и поиск путей ее решения ведется очень активно.

Эндотелийзависимые механизмы аритмогенеза при ишемической болезни сердца (ИБС) и пути влияния на них стали темой доклада научного куратора кардиологического отделения ГУ «Институт геронтологии им. Д.Ф. Чеботарева НАМН Украины» (г. Киев), доктора медицинских наук, профессора Виктории Юрьевны Жариновой.
Нарушения сердечного ритма – одни из наиболее частых последствий патологических процессов, происходящих на фоне многих сердечно-сосудистых заболеваний. Данные последних лет подтверждают, что выраженная эндотелиальная дисфункция может дополнительно влиять на риск развития аритмий и снижать эффективность антиаритмической терапии. Данные европейских и американских исследований показывают, что степень выраженности эндотелиальной дисфункции прямо коррелирует с частотой развития желудочковых нарушений ритма у больных ИБС и риском возникновения повторных пароксизмов фибрилляции предсердий.
Профессор В.Ю. Жаринова рассмотрела основные механизмы аритмогенеза при ИБС, к которым относятся: 1) нарушение проведения импульса между кардиомиоцитами; 2) нарушение локальной симпатической иннервации миокарда; 3) изменение морфологии миокарда.
Ключевым звеном в патогенезе эндотелиальной дисфункции является ухудшение NO-синтезирующей функции эндотелия сосудов, при этом большое значение имеют дефицит донатора NO – аминокислоты L-аргинина и функциональное состояние фермента, под влиянием которого происходит образование NO из L-аргинина, – эндотелиальной NO-синтазы (eNOS) (рис. 1). Клиническое значение eNOS велико: этот фермент играет важную роль в ишемическом прекондиционировании, способствует предупреждению реперфузионных повреждений миокарда, уменьшает зону его повреждения при остром инфаркте, улучшает кровоснабжение и уменьшает выраженность ремоделирования миокарда при гипертонической болезни, препятствует апоптозу кардиомиоцитов при хронической сердечной недостаточности. Таким образом, eNOS уменьшает потенциальную зону аритмогенного субстрата, который образуется при ИБС.
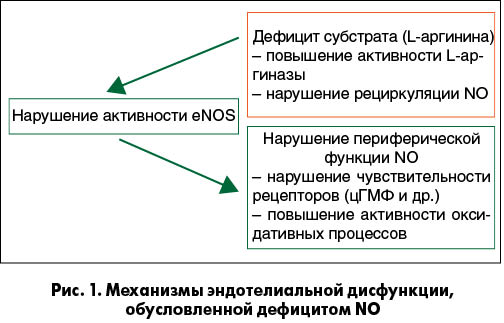
Патологические процессы, развивающиеся на фоне течения ИБС, неблагоприятно сказываются на функционировании eNOS, приводя к разрушению фермента и запуску патофизиологического каскада, который помимо процессов липидной пероксидации и клеточного апоптоза включает механизм активации матриксных металлопротеиназ. Это, в свою очередь, приводит к разрушению фермента connexin-43, нарушению взаимодействия эндотелия с кардиомиоцитами и, как следствие, нарушению проведения импульса между кардиомиоцитами. Конечным звеном этой патогенетической цепи являются нарушения сердечного ритма.
При рассмотрении механизмов активации симпатоадреналовой системы и роли этого фактора в аритмогенезе следует уделить внимание состоянию локальной симпатической регуляции миокарда, которая осуществляется бета-адренорецепторами и симпатическими нейронами в миокарде. Количество симпатических нейронов регулируется фактором роста нервов (ФРН), а увеличение выработки ФРН стимулируется биологически активным пептидом эндотелином-1, который считается одним из маркеров эндотелиальной дисфункции. Повышение уровня ФРН в лабораторных условиях приводит к уменьшению чувствительности бета-адренорецепторов и избыточному разрастанию в миокарде симпатических нейронов, то есть к формированию аритмогенного субстрата (The Journal of Physiology, 2004 Sep; vol. 512: 779-791). Кроме того, ФРН обладает самостоятельным проаритмогенным эффектом, поскольку способствует увеличению продолжительности потенциала действия кардиомиоцитов. В экспериментальном исследовании показана прямая связь между уровнем ФРН и частотой желудочковых тахикардий в постинфарктном периоде (Ji-Min Cao et al., 1999). Таким образом, эндотелиальная дисфункция, влияя на уровень ФРН, приводит к нарушению локальной симпатической иннервации миокарда и увеличению риска развития жизнеугрожающих аритмий.
Что касается третьего механизма аритмогенеза при ИБС – изменений морфологии миокарда, то следует понимать, что при значительных нарушениях функции и структуры эндотелия происходит резкая активизация ренин-ангиотензиновой системы, и одними из многочисленных неблагоприятных последствий этого являются ремоделирование сердца, формирование гипертрофии миокарда и стимуляция образования фиброзной ткани, которая служит морфологическим субстратом аритмий.
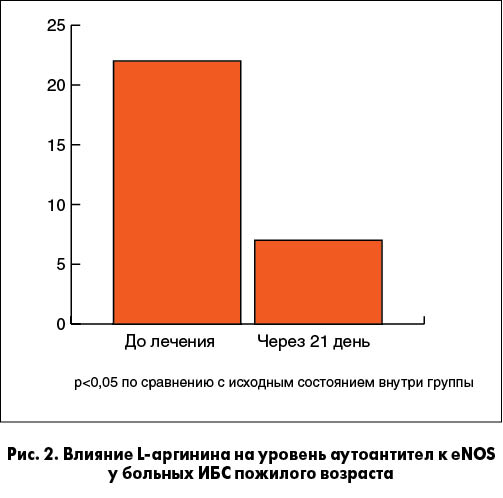
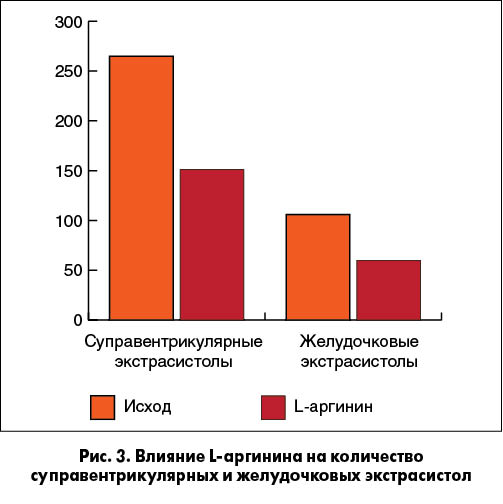
С учетом вышеизложенного очевидным является наличие прямой связи между эндотелиальной дисфункцией и увеличением риска развития нарушений ритма сердца при ИБС. Патогенетическим подходом к коррекции нарушения функции эндотелия сосудов является восполнение дефицита донатора NO – L-аргинина. Показано, что терапия L-аргинином приводит к снижению уровня аутоантител к eNOS у пожилых пациентов с ИБС (рис. 2), что нормализует функционирование этого фермента. Как следствие, уменьшается количество коллагеновых волокон и фибробластов в гипертрофированном миокарде, снижается уровень маркеров воспаления и ФРН. Клинически эти эффекты реализуются в уменьшение частоты развития желудочковых и суправентрикулярных аритмий (рис. 3).
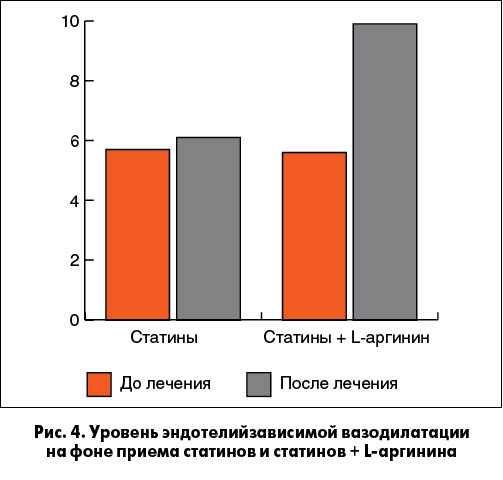
Необходимо отметить еще один важный эффект терапии L-аргинином: помимо непосредственного влияния на механизмы аритмогенеза, он обеспечивает опосредованное влияние на риск развития аритмий вследствие увеличения эффективности базисной терапии ИБС – статинов и ингибиторов ангиотензинпревращающего фермента (рис. 4). Известно, что базисная терапия ИБС улучшает эндотелиальную функцию посредством влияния на eNOS, а также может обеспечивать антиаритмические эффекты. Однако на фоне длительного приема стандартных препаратов для лечения ИБС могут наблюдаться разрушение eNOS, нарушение структуры и функции сосудистого эндотелия и снижение эффекта проводимой терапии. В таких случаях добавление L-аргинина к стандартной терапии ИБС следует рассматривать как патогенетический подход, позволяющий устранить дефицит субстрата NO, возобновить способность сосудистого эндотелия к синтезу NO, восстановить экспрессию и улучшить функциональное состояние eNOS. Таким образом, L-аргинин потенцирует эндотелийпротекторный и антиишемический эффекты базисной терапии ИБС. Об этом, в частности, свидетельствуют данные исследования, в котором добавление к статинотерапии L-аргинина приводило к восстановлению эндотелийзависимой вазодилатации (рис. 4). В другом исследовании такой подход способствовал улучшению переносимости физической нагрузки у пациентов со стабильной стенокардией, что было подтверждено результатами велоэргометрии (The American J. of Cardiology, 1997 Aug 1; vol. 80).
Таким образом, представленные данные свидетельствуют о целесообразности применения L-аргинина в комплексной терапии пациентов с нарушениями сердечного ритма, развившимися на фоне течения ИБС. Есть все основания рассчитывать, что такой подход будет способствовать не только повышению качества жизни больных, но и, возможно, увеличению продолжительности их жизни, учитывая потенцирование эффектов базисной жизнеспасающей терапии и снижение риска развития жизнеопасных аритмий.
Подготовила Наталья Очеретяная


