9 жовтня, 2017
Лечение остеоартрита сегодня: на острие проблемы
Статья в формате ПДФ
По материалам ІІІ Научно-практической конференции
«Междисциплинарные проблемы ревматологии» (17 мая, г. Киев)

Последний конгресс OARSI состоялся 27-30 апреля в г. Лас-Вегас (США). Обзор результатов исследований, представленных на научных сессиях конгресса, сделал в ходе своего доклада президент Украинской ассоциации остеопороза, руководитель отдела клинической физиологии и патологии опорно-двигательного аппарата Института геронтологии НАМН Украины, директор Украинского научно-медицинского центра проблем остеопороза, доктор медицинских наук, профессор Владислав Владимирович Поворознюк.
Профессор В.В. Поворознюк отметил, что в области эпидемиологии, диагностики и лечения ОА наибольшее внимание на протяжении 2016-2017 гг. уделялось ОА коленных и тазобедренных суставов. В области изучения эпидемиологии ОА коленных суставов следует отметить масштабное исследование CHARLS (2016), организованное китайскими учеными, которое включило 17 тыс. пациентов. В этом исследовании оценивали распространенность ОА в различных регионах Китая, а также влияние на его развитие пола, возраста, социоэкономического статуса и так далее. Установлено, что более чем 8% участников исследования предъявляли жалобы на боли в коленных суставах и обращались по этому поводу за медицинской помощью; при этом для сельской популяции по сравнению с городской характерна большая частота встречаемости ОА коленных суставов.
J.E. Collins и соавт. в мультицентровом исследовании изучали факторы риска и предикторы тотальной артропластики коленных суставов с использованием базы данных Osteoarthritis Initiative. Ежегодная частота тотального эндопротезирования коленных суставов в США, согласно полученным данным, составила 1,9%. Авторы обнаружили статистически достоверную зависимость риска проведения тотальной артропластики коленных суставов от пола и возраста. Так, риск проведения вмешательства оказался меньшим у мужчин по сравнению с женщинами, однако это было справедливо только для пациентов в возрасте <65 лет.
Еще одна важная проблема, которой уделяли внимание исследователи на протяжении последнего года, – увеличение сердечно-сосудистого риска у пациентов с ОА. S. Kluzek и соавт., проанализировав исходы в когорте пациентов с ОА (Chingford Cogort Study, 2016), пришли к выводу, что боль в коленных суставах или радиографически подтвержденный ОА данной локализации являются независимыми предикторами увеличения риска общей и сердечно-сосудистой смерти на протяжении 23 лет у женщин среднего возраста.
Повышение риска сердечно-сосудистых заболеваний у пожилых пациентов с ОА констатировали также N. Veronese и соавт. (2016). Данный вывод был сделан на основании анализа исходов в обсервационной когорте пациентов (Progetto Veneto Anziano Study). Установлено, что на протяжении четырех лет наблюдения риск развития сердечно-сосудистых заболеваний у пожилых (>65 лет) пациентов с ОА умеренно увеличивался, особенно у женщин при поражении коленных и тазобедренных суставов.
По данным испанского регистра ОА, включившего более 100 тыс. случаев ОА коленного сустава, исследователи сделали вывод, что наличие ожирения способствует увеличению риска тотального эндопротезирования суставов, который прямо коррелирует с величиной индекса массы тела (K.M. Leyland et al., 2016). В другой работе сообщается о том, что лишний вес и ожирение ассоциируются с повышением риска развития ОА коленных, тазобедренных суставов и суставов кисти. При этом выраженность ожирения прямо коррелирует с риском развития ОА (C. Reyes et al., 2016).
Авторы статьи, опубликованной в журнале Arthritis Rheumatology (2017; 69: 335-342), сделали вывод, что пациенты с болью в коленных суставах имеют высокий риск возникновения боли в других участках, однако механизмы их вовлечения в патологический процесс четко не определены.
Что касается подходов к лечению и реабилитации пациентов с ОА, то следует отметить большое внимание исследователей к немедикаментозным методам. В зарубежной литературе наиболее часто встречаются публикации, в которых оценивали роль физических упражнений в лечении ОА. Если проанализировать количество данных, накопленных для различных лечебных и реабилитационных подходов при ОА, то становится очевидным преобладание доказательных данных, свидетельствующих о высокой эффективности сочетания обучения пациента и физических упражнений. Наименьшее количество данных накоплено о физиотерапевтических методах в лечении ОА.
Так, De Rooij и соавт. сделали вывод, что лечебная физкультура эффективна при ОА коленных суставов и тяжелой коморбидной патологии и обеспечивает улучшение функционального состояния суставов. Результаты Кокрановского обзора 13 клинических исследований показали, что занятия в воде при ОА коленных/тазобедренных суставов обеспечивают улучшение состояния пациентов: снижается выраженность болевого синдрома по визуальной аналоговой шкале (ВАШ), повышаются дееспособность и качество жизни (Cochrane Database Syst. Rev., 2016; 3: CD005523). Интересные результаты получены в исследовании, в котором оценивали влияние снижения массы тела на симптомы ОА у 2 тыс. пациентов с ОА тазобедренных и коленных суставов, подвергавшихся бариатрическому хирургическому вмешательству. На протяжении периода наблюдения медиана снижения массы тела участников исследования составила 30% от исходного уровня. При этом более чем в 70% случаев наблюдали клинически значимое уменьшение выраженности болевого синдрома и улучшение функционального состояния суставов по шкале WOMAC (JAMA, 2016; 315 (13): 1362-1371).
В области медикаментозной терапии ОА продолжается изучение проблемы безопасности лекарственных средств, применяемых для лечения ОА. Актуальность проблемы определяется длительностью терапии заболевания: пациенты с ОА вынуждены многократно повторять курсы лечения обезболивающими, структурно-модифицирующими и другими препаратами, поэтому их профиль безопасности имеет не меньшее значение, чем эффективность. Особенное внимание уделяется нестероидным противовоспалительным препаратам (НПВП), которые широко применяются для уменьшения выраженности воспаления и болевого синдрома при ОА. Среди последних исследований – работа E. Steven и соавт. (PRECISION) с участием 24 тыс. пациентов с ОА, в которой оценивали кардиоваскулярную безопасность целекоксиба, напроксена и ибупрофена. Согласно полученным результатам целекоксиб в отношении влияния на риск кардиоваскулярных заболеваний оказался не хуже напроксена и ибупрофена и продемонстрировал меньшее влияние на функцию почек по сравнению с ибупрофеном и меньший риск развития гастроинтестинальных осложнений по сравнению с обоими НПВП. Статистически значимые отличия в эффективности препаратов отсутствовали.
В метаанализе эффективности НПВП в лечении ОА (74 исследования, 58 тыс. пациентов), результаты которого опубликованы в журнале Lancet (2016; 387 (10033): 2093-2105), отмечается высокая эффективность диклофенака и эторикоксиба в лечении ОА. Сделан вывод об отсутствии подтверждений эффективности парацетамола и о том, что диклофенак в дозе 150 мг/сут является наиболее эффективным НПВП среди доступных препаратов этой группы на сегодняшний день.
По данным Кокрановской библиотеки (в анализ включены результаты 39 исследований с участием >10 тыс. пациентов), топические формы НПВП в исследованиях с периодом наблюдения 6-12 нед продемонстрировали достоверную эффективность в устранении болевого синдрома при ОА (Cochrane Database Syst. Rev., 2016; 4: CD007400). Авторы публикаций на протяжении последнего года также сравнивают фармакоэкономическую эффективность различных препаратов в лечении ОА и, в частности, делают выводы о том, что лечение напроксеном или ибупрофеном является более эффективным и менее «затратным» по сравнению с опиоидами, целекоксибом, ацетоминофеном и инъекциями кортикостероидов. Использование же трамадола или его комбинации с опиоидами способствует отдалению сроков тотального эндопротезирования коленного сустава, однако увеличивает затраты на лечение и снижает качество жизни (Osteoartrithis Cartilage, 2016; 24: 409-418; J. Arthritis Care & Research, 2017; 69: 234-242).
В британском плацебо-контролируемом исследовании VIDEO изучали возможности влияния на течение ОА с помощью ежедневного приема витамина D в дозе 800 МО/сут. Однако данная терапия не влияла на частоту первичных исходов и на медианное значение ширины межсуставной щели; также в группе приема витамина D не было отмечено достоверного уменьшения выраженности боли по шкале WOMAC (Osteoartrithis Cartilage, 2016; 24: 1858-1866).
Авторы небольшого исследования, в котором сравнивали эффективность внутрисуставных инъекций глюкокортикоида триамцинолона и гиалуроновой кислоты, сообщают о том, что триамцинолон (40 мг + 1% лидокаин) является более эффективным средством с коротким периодом уменьшения боли по шкалам ВАШ и WOMAC (J. Bone Joint Surgery, 2016; 98 (5): 885-892). Однако в другом исследовании внутрисуставные инъекции гиалуроновой кислоты обеспечивали продление времени до выполнения тотального эндопротезирования коленных суставов на 1,6 года по сравнению с отсутствием такого лечения (J. Knee Surgery, 2016; 29 (7): 429-435).
Лектор сообщил, что на конгрессе OARSI в Лас-Вегасе были представлены результаты украинского исследования, в котором изучали эффективность и безопасность терапии ОА коленных суставов с использованием препарата амтолметин гуацил – АМГ (Найзилат, производство «Др. Реддис Лабораторис») (В.В. Поворознюк, Н.В. Григорьева, М.А. Быстрицкая и соавт., 2016). Авторы исследования ставили следующие задачи:
– оценить влияние АМГ в дозе 600 мг 2 р/сут на выраженность болевого синдрома у пациентов с ОА коленных суставов старших возрастных групп;
– сравнить эффективность АМГ в дозе 1200 мг/сут с таковой диклофенака натрия в дозе 100 мг/сут;
– оценить профиль безопасности препарата АМГ у пожилых пациентов с ОА.
Дизайн исследования предусматривал рандомизацию пациентов (средний возраст ≥60 лет) на две группы. Участники первой группы принимали АМГ в дозе 600 мг 2 р/сут. Во второй группе был назначен диклофенак натрия в дозе 50 мг 2 р/сут. Период наблюдения составил 30 дней; за этот период пациентов обследовали 4 раза – перед лечением, через 10 и 20 дней от начала терапии и в конце наблюдения.
В группе АМГ из 30 участников, включенных в исследование, двое самостоятельно прекратили лечение уже через 10 дней после его начала в связи с полным устранением болевого синдрома и нецелесообразностью (с точки зрения пациентов) дальнейшего приема НПВП. Побочных эффектов в группе приема Найзилата не было зарегистрировано; при активном опросе пациенты также не предъявляли жалоб на наличие симптомов НПВП-гастропатии (тошноту, боль в эпигастрии, изжогу).
Пациенты с ОА, получавшие терапию АМГ, дали более высокую оценку эффективности лечения по шкале Ликерта по сравнению с группой диклофенака. В целом оценили лечение как эффективное 85% больных, принимавших АМГ (против 56% из группы диклофенака). Значительное улучшение состояния отметили 50% пациентов из группы АМГ и только 18% – из группы приема диклофенака.
Обследование пациентов с использованием специфических шкал также продемонстрировало преимущество лечения АМГ (рис. 1, 2).
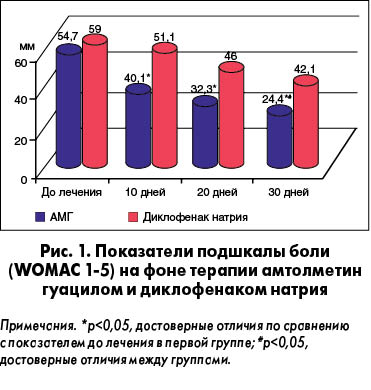
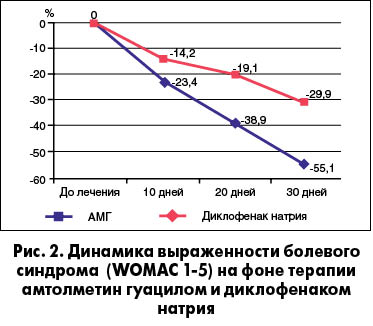
На основании результатов этого исследования были сделаны следующие выводы:
Найзилат является эффективным средством в лечении ОА коленных суставов; его применение способствует достоверному уменьшению боли и скованности, а также улучшению функций суставов.
Благоприятный профиль безопасности препарата Найзилат позволяет рассматривать его как средство выбора для лечения пациентов с ОА старших возрастных групп, а также имеющих высокий риск развития гастроинтестинальных осложнений.
Высокая эффективность и хорошая переносимость препарата Найзилат формируют высокую приверженность пациентов к лечению, обеспечивая в итоге лучшие результаты лечения.
Таким образом, во многих странах, в том числе и в Украине, ведется активный поиск эффективных и безопасных методов терапии ОА. Данные доказательной медицины постепенно формируют целостную картину, которая в недалеком будущем будет способствовать правильному выбору лечебной тактики при ОА в каждом конкретном случае.
Подготовила Наталья Очеретяная


