11 жовтня, 2017
Антибіотикасоційована діарея: сучасні аспекти терапії та профілактики
 Як відомо, антибіотики – це продукти життєдіяльності (або їх синтетичні аналоги і гомологи) живих клітин (бактеріального, грибкового, рослинного і тваринного походження), які вибірково пригнічують функціонування мікроорганізмів, пухлинних клітин тощо.
Як відомо, антибіотики – це продукти життєдіяльності (або їх синтетичні аналоги і гомологи) живих клітин (бактеріального, грибкового, рослинного і тваринного походження), які вибірково пригнічують функціонування мікроорганізмів, пухлинних клітин тощо.
У первинній ланці охорони здоров’я антибіотики найчастіше призначаються при захворюваннях дихальної системи та ЛОР-органів. Широке їх застосування в клінічній практиці призвело до появи низки ятрогенних захворювань, зокрема антибіотикасоційованої діареї (ААД).
ААД – це три або більше епізодів неоформлених випорожнень протягом 2 або більше послідовних днів, які спостерігаються на фоні або протягом 2 міс після застосування антибактеріальних засобів.
Виділяють інфекційні та неінфекційні причини ААД. Частіше зустрічаються ААД інфекційної етіології. Найбільш небезпечним варіантом ААД є діарея, викликана Сlostridium difficile, анаеробною грампозитивною спороутворюючою бактерією. Токсини зазначеного патогенного мікроорганізму викликають псевдомембранозний коліт, що асоціюється з високим рівнем летальності, особливо серед пацієнтів старшого віку [35].
Епідеміологія
У США інфекція Сlostridium difficile (CDI) спостерігається перш за все в госпіталізованих пацієнтів і спричиняє 3 млн випадків діареї та коліту на рік. Щороку з ААД, викликаною цією інфекцією, пов’язують близько 14 тис. смертей [10]. За результатами багатоцентрового дослідження нами виявлено, що поширеність носійства CDI в Україні становить 12,3%. Після курсу антибіотикотерапії носійство CDI підвищується на 18,2%. При цьому ААД розвивається в 36% носіїв токсинів CDI (в 2,5 рази частіше, ніж у групі порівняння; p<0,001). Загалом ААД виникає в 15,5% випадків призначення антибактеріальної терапії, частіше (16-36,8%) при застосуванні комбінації кларитроміцину й амоксициліну, пероральних цефалоспоринів ІІІ покоління та цефтріаксону [5].
Етіологія та патогенез
При інфекційній формі ААД внаслідок впливу антибактеріального засобу відбувається заміщення нормальної мікрофлори умовно-патогенною і/або патогенною (Bacteroides, Clostridium тощо).
При CDI виникає зниження колонізаційної резистентності нормальної флори кишечнику, що сприяє адгезії збудника до колоноцитів. CDI продукує два токсини (А і В). Токсин А (ентеротоксин) здатний активувати прозапальні клітини, вивільняючи медіатори запалення і субстанцію Р, ініціює пошкодження колоноцитів і викликає діарею. Зв’язуючись зі специфічними рецепторами на апікальній поверхні епітеліальних клітин, зазначений токсин змінює цитоскелет, пошкоджуючи щільні з’єднання між клітинами. Це сприяє проникненню токсину В (цитотоксину) до клітини, його приєднанню до базальної мембрани. Токсин В, крім колоноцитів, впливає на мезенхімальні клітини, що сприяє підвищенню проникності судин, виділенню нейропептидів та пропульсивних цитокінів, апоптозу епітеліальних клітин, утворенню псевдомембран, гіперсекреції води і електролітів [1].
Інколи діарея виникає внаслідок стимулюючого впливу антибіотиків на моторику шлунково-кишкового тракту (наприклад, еритроміцину та інших 14-членних макролідів) через рецептори мотіліну. Послаблююча дія може бути обумовлена також наявністю в препараті додаткового компонента, приміром клавуланової кислоти. Аналогічно впливають парентеральні цефалоспорини, що виділяються з жовчю (цефоперазон і цефтріаксон), і пероральний цефалоспорин – цефіксим. Крім того, деякі антибіотики (хлорамфенікол, тетрациклін) здійснюють прямий токсичний вплив на слизову оболонку кишечнику [3].
Клініка та діагностика
Пацієнти з ААД скаржаться на біль у животі, слабкість, послаблені або рідкі випорожнення, зміну апетиту. У випадку тяжкого перебігу хворого турбують переймоподібні болі в животі, часті (до 20-25 р/добу) рідкі випорожнення з патологічними домішками (крові, слизу), фебрильна лихоманка. Домінують прояви, пов’язані з дегідратацією організму і порушенням водно-електролітного балансу. У низці випадків псевдомембранозний коліт ускладнюється розвитком кишкової кровотечі, токсичного мегаколону, перфорації товстої кишки, сепсису, електролітних порушень, дегідратації, шоку [7, 8].
Для встановлення діагнозу ААД, обумовленого CDI, виявляють токсини А і В.
Лікування
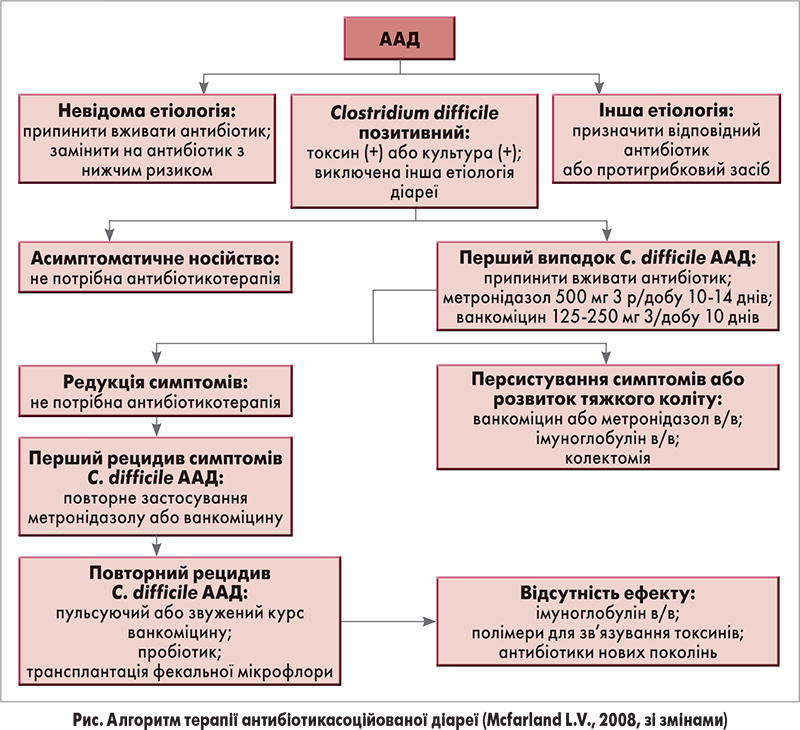
На рисунку представлено алгоритм ведення пацієнтів з ААД [21]. Лікування ААД полягає у відміні причинної антибактеріальної терапії (у пацієнтів з неепідемічною CDI без ознак тяжкого коліту спостерігають за клінічною реакцією протягом 48 год [13, 20]), застосуванні препаратів з мінімальним ризиком розвитку ААД або зміні перорального шляху введення антибіотика на парентеральний, призначенні препаратів для нормалізації складу та функцій кишкової мікрофлори (пробіотиків).
У випадку псевдомембранозного коліту проводиться етіотропна терапія CDI, дезінтоксикаційна терапія, регідратація, корекція мікробіоценозу кишечнику.
Етіотропна терапія CDI включає застосування перорально метронідазолу, ванкоміцину або фідаксоміцину. Лікування антибіотиками рекомендується для всіх, за винятком дуже легких випадків [13, 20].
Пробіотики особливо показані при багаторазових рецидивуючих CDI [13, 20].
Для колонізації фізіологічної флори при ААД призначаються пробіотики, пребіотики або синбіотики (пробіотик разом з пребіотиком).
Згідно із сучасним визначенням робочої групи ВООЗ, пробіотики – це живі мікроорганізми, які при використанні в адекватній кількості позитивно впливають на здоров’я пацієнта. З практичних позицій важливим є склад пробіотичного препарату. Виділяють одноштамові; мультиштамові (до складу входять кілька штамів одного виду мікроорганізмів); мультивидові (включають штами різних видів, що належать до одного або різних родин бактерій). Лише обмежена кількість пребіотиків, пробіотичних штамів та синбіотиків запобігає виникненню або зменшує прояви різноманітних порушень, включаючи ААД.
Найбільш широко в клінічній практиці використовують: Lactobacillus rhamnosus GG, L. acidophilus W37 і W55, L. casei і paracasei, L delbrueckii subsp. bulgaricus, L. lactis, Bifidobacterium breve, B. lactis, B. longum, B. bifidum, B. infantis тощо [7].
Серед переваг пробіотичної терапії – численні механізми дії проти патогенних мікробів, здатність взаємодіяти з природними захисними системами організму, хороше співвідношення ризику та користі [22]. Доведено, що пробіотичні мікроорганізми проявляють свою активність у вигляді взаємодії на 3 рівнях: мікроб – мікроб (прямий антимікробний ефект); мікроб – епітелій травного тракту (посилення цілісності слизової оболонки); мікроб – імунна система (імуномодуляція) [28].
Однак до останнього часу точка зору на доцільність призначення пробіотиків при CDI діаметрально різнилась. Оскільки часто в дослідження включались невеликі групи пацієнтів або суттєво різнились штами бактерій, які застосовувались, результати використання пробіотиків при ААД не були переконливими. Тому в клінічних настановах не рекомендувалось застосовувати пробіотики для лікування активної CDI через обмеженість даних, що підтверджували їх переваги, та потенційний ризик сепсису [11].
На сьогодні пробіотики розглядаються як один із найбільш перспективних методів лікування рецидивуючої CDI (рис.) [24, 33], оскільки вже існують докази високого рівня ефективності пробіотиків та синбіотиків при ААД, зокрема ААД, що зумовлена CDI [18, 23, 25, 28]. Продовжують вивчати ефективність пребіотиків при лікуванні ААД [34].
Профілактика
Єдиним визнаним методом профілактики ААД є застосування пробіотиків. Доведено, що призначення пробіотиків – альтернативний шлях профілактики ААД, що викликана CDI [35].
В іншому систематичному огляді вивчали використання пробіотиків при лікуванні ААД у дорослих пацієнтів (18-64 роки) та в осіб похилого віку (≥65 років). Відібрано 436 статей, які відповідали критеріям пошуку. Тридцять РКД відповідали заздалегідь визначеним критеріям та були включені в метааналіз. Позитивний зв’язок між прийомом пробіотиків та зниженням ризику ААД спостерігається в дорослих до 64 років [19].
Один з останніх систематичних оглядів був присвячений вивченню доказів ефективності пробіотиків у профілактиці CDI. Автори опрацювали інформацію з баз даних MEDLINE, EMBASE, International Journal of Probiotics and Prebiotics, The Cochrane Library щодо рандомізованих клінічних досліджень з питань застосування пробіотиків для профілактики CDI в госпіталізованих пацієнтів, які вживали антибіотики. Проаналізовано результати 19 опублікованих досліджень (n=6261). Кількість CDI в пробіотичній групі була 1,6% (54 із 3277), що нижче, ніж у контролі – 3,9% (115 із 2984; p<0,001). Аналіз за допомогою метода метарегресії дозволив виявити, що пробіотики були найбільш ефективними в попередженні CDI, якщо призначались за якомога менший проміжок часу до отримання першої дози антибіотика. Пробіотики, вжиті протягом перших двох днів від початку прийому антибіотика, викликали найбільше зниження ризику розвитку CDI. Не підвищувався ризик небажаних побічних реакцій серед пацієнтів, які вживали пробіотики [32].
Схожі результати отримані за даними метааналізу, який оцінював 34 клінічні дослідження (n=4138). Загальний висновок: пробіотики можуть запобігти діареї, яка пов’язана з використанням антибіотиків [33].
Встановлено дозозалежний вплив пробіотиків на зменшення ризику розвитку ААД [26]. Найкращі результати асоціювались із вживанням з профілактичною метою Lactobacillus rhamnosus [16, 17, 29] та Lactobacillus acіdophilus [29]. Консенсус групи експертів Латинської Америки рекомендує застосовувати для профілактики ААД пробіотичні штами LGG [12].
Важливо зауважити, що пробіотики не сприяють поширенню резистентності до антибіотиків і, навпаки, можуть її зменшити [27]. Доведена також позитивна роль пребіотиків у профілактиці ААД [14].
Велике значення надається оволодінню лікарями (у тому числі первинної ланки) методологією використання пре- і пробіотиків для профілактики та лікування ААД [9]. Дослідження доводять, що 79 і 66% лікарів, які працюють у спеціалізованих медичних центрах, призначають пробіотики відповідно для профілактики та лікування ААД [15].
Серед сучасних вимог до пробіотичних препаратів: безпека штамів; антагоністичний вплив на патогенну та умовно-патогенну мікрофлору; стійкість до дії лізоциму, ферментів травного тракту, жовчі, кислоти шлункового соку; адгезивна активність і колонізаційна резистентність; стійкість до антибіотиків; вища порівняно з коменсальною мікрофлорою питома швидкість росту пробіотичних культур, що дозволяє їм швидше освоїти живильний субстрат, а отже, збільшити продуктивність клітин пробіотичних штамів; штам повинен бути технологічним при виробництві (стабільним при культивуванні та інших стадіях технологічного процесу); імуномодуляторна та імуногенна дія пробіотика [2].
Одним із сучасних синбіотиків є дiєтична добавка Лактіалє, у складі якої міститься 7 ліофілізованих живих ослаблених штамів нормальної мікрофлори кишечнику.
Лактіалє виробляється у Великій Британії компанією Protexin Health Care. Якість пробіотиків цієї компанії підтверджена сертифікатами GMP, RPSGB, cGMP (MHRA), ISO 9001 [6]. Для виробництва Лактіалє використовується визнана у світі колекція бактеріальних культур (NCIMB); штами бактерій, які входять до складу Лактіалє (Lactobacillus casei, Lactobacillus rhamnosus, Streptococcus thermophylus, Bifidobacterium breve, Lactobacillus acidophіlus, Bifidobacterium infantis, Lactobacillus bulgaricus), відповідають усім вимогам Всесвітньої гастроентерологічної організації [6, 30]. Лабораторні штами бактерій Лактіалє були розроблені інститутом Probiotics International Association.
При виробництві Лактіалє використані сучасні технології мікрокапсулювання, які дозволяють доставляти бактерії безпосередньо в кишечник. Бактерії, активуючись у кишечнику, продукують оцтову та молочну кислоти і створюють кисле середовище, що пригнічує гнильні та газоутворюючі мікроорганізми. Бактерицидна дія забезпечується завдяки синтезу лактобактеріями таких речовин, як лізоцим, лактоцини, лактоцидин, ацидолін. Пребіотичний ефект реалізується за рахунок фруктоолігосахаридів, які є поживним середовищем для бактерій і забезпечують селективну стимуляцію росту й метаболічну активність власної мікрофлори кишечнику [4, 6].
До складу препарату також входить стеарат магнію – регулятор рН вмісту капсули, який необхідний для підтримки стабільності живих мікроорганізмів. При рівні рН 2,0 протягом 2 год не спостерігається суттєвої втрати життєздатності / концентрації штамів бактерій [6].
Таким чином, пробіотики та пребіотики відіграють основну роль у профілактиці та лікуванні ААД, у тому числі викликаної CDI, у попередженні її рецидивування. Велике значення має використання відповідних пробіотичних штамів у рекомендованих дозах. Для профілактики ААД важливо, щоб пацієнт почав вживати пробіотик не пізніше другої доби після початку антибактеріальної терапії [32].

Зручність застосування (2 капсули 1 р/добу), комплексний пробіотичний та пребіотичний вплив, стійкість за умови спільного використання з антибіотиком та життєздатність у кислому середовищі позитивно характеризують синбіотик Лактіалє.
Список літератури знаходиться в редакції.
Медична газета "Здоров'я України" № 17 (414) вересень 2017 p.


