11 жовтня, 2017
Дезінфекція в лікувальних закладах. Принципи вибору ефективних засобів
В останні десятиліття спостерігається різка зміна чутливості багатьох мікроорганізмів до дії протимікробних препаратів, формування резистентних і навіть панрезистентних штамів. І як далі боротися з інфекціями? Як завжди – важливо перервати шлях розповсюдження. Якраз з цією метою і необхідно проводити дезінфекційні заходи.
Абсолютно правильним є твердження про те, що дезінфекція – надзвичайно важливий захід профілактики виникнення і розповсюдження інфекцій, пов’язаних з наданням медичної допомоги. Їх дещо застаріла назва – внутрішньолікарняні інфекції. Результатом ефективної дезінфекції має стати знищення збудників інфекційних та паразитарних хвороб у довкіллі.
Сучасний дезінфекційний засіб (ДЗ) – це не просто моно- чи багатокомпонентна суміш хімічних сполук, а ретельно підібрана рецептура із синергічної композиції активної речовини чи їх комплексу, з різноманітними функціональними компонентами (інгібітори корозії, барвники, стабілізатори, загусники та ін.).
Вибираючи ДЗ для застосування в лікувальному закладі, потрібно звертати увагу на низку характеристик, найважливішими серед яких є ефективність та безпека.
Оцінка безпеки ДЗ проводиться за його токсикологічними властивостями відповідно до прийнятих в Україні нормативно-правових документів. Для використання в медичних закладах рекомендуються готові до застосування засоби або робочі розчини засобів, що належать до 4 класу (мало небезпечних) або 3 класу (помірно небезпечних) речовин. Відомості щодо безпеки ДЗ можна почерпнути з розділу «Токсичність та безпечність» методичних вказівок, що розробляються для кожного дезінфектанту. Інформація стосовно критеріїв безпеки та дотримання необхідних умов при використанні ДЗ міститься й у висновку санітарно-епідеміологічної експертизи.
Ефективність ДЗ оцінюється за протимікробною дією, яка включає бактерицидну, туберкулоцидну, фунгіцидну, віруліцидну, спороцидну активність.
Незважаючи на те, що існує безліч хімічних речовин, які мають протимікробні властивості, перелік сполук, що застосовуються для виробництва ДЗ, достатньо обмежений. Це засоби, що містять ЧАС (четвертинні амонійні сполуки), похідні гуанідинів, алкіламіни (вторинні та третинні аміни), альдегіди, спирти, похідні фенолу, йод, кислоти, луги; засоби, що вивільняють хлор (хлорактивні), кисень (кисеньвмісні); композиційні засоби.
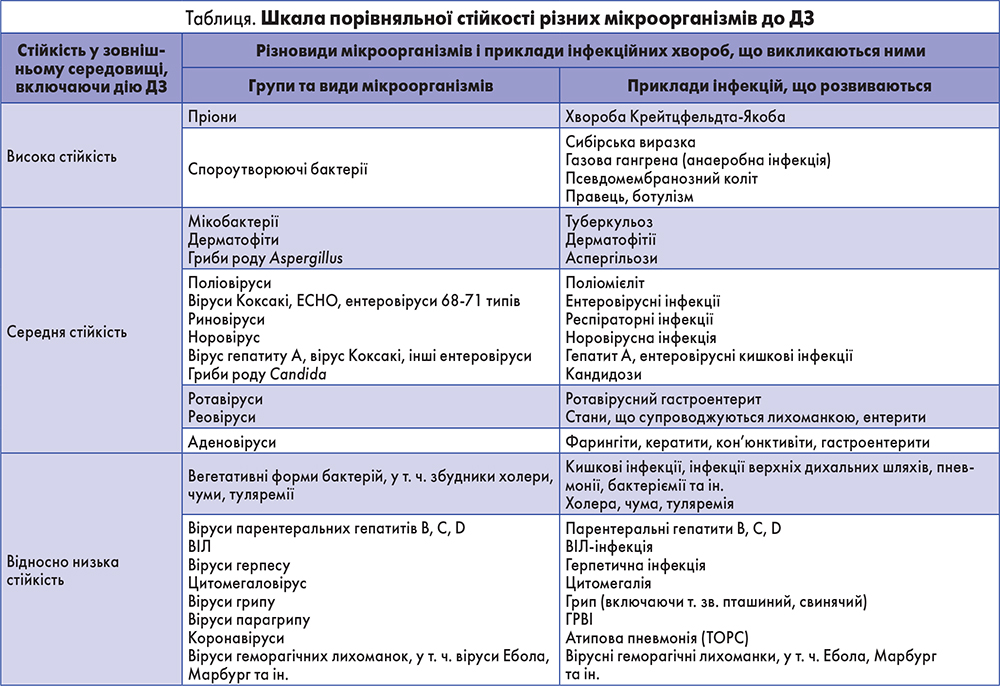
При виборі засобу для проведення дезінфекції, дезінфекції високого рівня (ДВР) чи хімічної стерилізації слід враховувати особливості чутливості мікроорганізмів до них. Мікроорганізми різних видів істотно відрізняються між собою за ступенем стійкості до дії факторів зовнішнього середовища, що включає і реакцію на хімічні речовини, якими є ДЗ (табл.).
Цілком зрозуміло, що дезінфектанти, які можуть знищувати високо резистентні мікроорганізми, будуть знищувати і патогени, що менш стійкі.
Спектр антимікробної активності засобів відрізняється. Він залежить від їх хімічного складу, концентрації активних речовин, режиму застосування і природної (сформованої) стійкості до дії засобів мікроорганізмів, що циркулюють у закладі охорони здоров’я.
 Із наведених вище груп ДЗ за діючою речовиною спороцидні властивості притаманні дезінфектантам на основі альдегідів, кисеньвмісним сполукам, деяким комплексам на основі хлору. Дискусійним є питання застосування для знищення спорових форм бактерій засобів на основі алкіламінів (третинних та вторинних амінів).
Із наведених вище груп ДЗ за діючою речовиною спороцидні властивості притаманні дезінфектантам на основі альдегідів, кисеньвмісним сполукам, деяким комплексам на основі хлору. Дискусійним є питання застосування для знищення спорових форм бактерій засобів на основі алкіламінів (третинних та вторинних амінів).
Не володіють спороцидною активністю засоби на основі ЧАС, полімерних і мономерних похідних гуанідину, спиртів, похідних фенолів та композиційні на основі цих сполук, незалежно від концентрації останніх у засобі або його робочих розчинах.
Наведені вище дані щодо спороцидної активності ДЗ, точніше діючих речовин, знайшли своє відображення і в рекомендаціях ВООЗ стосовно обробки медичних виробів при використанні їх в медичних закладах, що вийшли в грудні 2016 року. Цей документ рекомендований до використання в різних країнах з урахуванням регіональних особливостей.
З огляду на наведену інформацію потрібно розуміти, що вказані засоби без спороцидної активності не можна використовувати ні для дезінфекції об’єктів, контамінованих бактеріями в спорових формах, ні для ДВР ендоскопів та апаратури для інгаляційного наркозу, ні для хімічної стерилізації медичних виробів.
Не всім хімічним речовинам, що використовуються в якості активних компонентів у виробництві ДЗ, притаманна і туберкулоцидна активність. У цілому ЧАС та основна частина похідних гуанідинів не можуть розглядатись як засоби з високою туберкулоцидною активністю і не повинні обиратись для застосування у вогнищах туберкульозної інфекції.
Практично всі діючі речовини мають фунгіцидну активність щодо грибів роду Candida. При цьому для знищення грибів, що викликають дерматофітії (рід Trichophyton і подібні), та цвілевих грибів роду Aspergillus, особливо їх спор, необхідно застосовувати більш високі концентрації робочих розчинів дезінфектантів. Так, у країнах ЄС виділяють ДЗ з протидріжджовою активністю та дезінфектанти, які володіють фунгіцидними властивостями і забезпечують знищення всіх грибів та їх спор (не плутати зі спорами бактерій).
Бактерицидна активність (крім туберкулоцидної) притаманна всім наведеним групам активних речовин за умов дотримання ефективних робочих концентрацій. Враховуючи, що збудниками більшості внутрішньолікарняних інфекцій є умовно-патогенна і патогенна бактеріальна мікрофлора, потрібно забезпечувати адекватність бактерицидних режимів дезінфекції.
Що стосується дії ДЗ стосовно вірусів, то ще у 2009 р. наказом МОЗ України № 231 були затверджені Методичні рекомендації «Визначення віруліцидної дії дезінфікуючих засобів» (далі – Методичні рекомендації). Цим документом достатньо чітко вказується, що визначення віруліцидної дії ДЗ є основною вимогою для їх успішного і коректного практичного застосування відповідно до призначення.
У Методичних рекомендаціях, зважаючи на європейське законодавство, визначені такі поняття, як «обмежено віруліцидний» та «віруліцидний». В основу класифікації покладено активність ДЗ щодо стійких у зовнішньому середовищі простих вірусів (поліовіруси, віруси Коксакі A, B, ECHO, віруси гепатиту A, адено-, ротавіруси тощо). Вони не мають суперкапсидної (ліпідної) оболонки, тому є надзвичайно стійкими до дії зовнішніх чинників фізичної та хімічної природи. Складні віруси (віруси грипу, парагрипу, кору, краснухи, герпесу, ВІЛ тощо) мають багату на ліпіди суперкапсидну оболонку, тож достатньо швидко інактивуються ДЗ. Таким чином, ДЗ, які знищують всі види вірусів, у тому числі прості, становлять групу віруліцидних, а ті, що інактивують тільки складні віруси, належать до засобів з обмеженою віруліцидною дією.
У Методичних рекомендаціях також наведена категоризація ДЗ за принципом розподілу конкретних цілей їх використання. При цьому ДЗ розділили на 3 категорії:
- засоби для заключної дезінфекції медичних інструментів, які не піддаються остаточній стерилізації з використанням високих температур, автоклавування. І тут слід застосовувати тільки дезінфектанти з віруліцидною дією (у заданих концентраціях знищують всі види вірусів);
- засоби для дезінфекції шкіри рук, коли віруліцидна дія дезінфектанту повинна коригуватись з урахуванням його безпеки для людини при нанесенні на шкіру. Оскільки при цьому найважливішим є захист від інфекцій, що передаються з кров’ю і біологічними рідинами, то більш доцільним є використання засобів з обмеженою віруліцидною дією (у т. ч. забезпечують знищення збудників гепатитів В, С, ВІЛ);
- засоби для дезінфекції поверхонь. Потрібно враховувати особливості використовуваних поверхонь, цільового призначення приміщень; з метою повсякденної дезінфекції може бути вибраний найбільш прийнятний для цього засіб з урахуванням спектра його дії.
Обмежена віруліцидна активність притаманна всім групам наведених діючих речовин, тобто вони інактивують складні віруси, що характеризуються низькою стійкістю до ДЗ.
При інфекціях, що викликаються ротавірусами, реовірусами, риновірусами, аденовірусами (мікроорганізмами з середньою стійкістю до хімічних засобів), ефективні ті сполуки та засоби на їх основі, які активні і щодо більш стійких вірусів – поліовірусів, ентеровірусів, вірусу гепатиту А тощо.
За рекомендаціями Інституту Роберта Коха (авторитетної в області гігієни організації) у закладах охорони здоров’я неінфекційного профілю для щоденної профілактичної дезінфекції різноманітних поверхонь та знезараження під час генеральних прибирань достатнім буде використання ДЗ, що забезпечують знищення оболонкових вірусів (складні віруси з ліпідною оболонкою), тобто «обмежено віруліцидних». Вважається, що це достатній ступінь знезараження поверхонь приміщень для захисту персоналу і пацієнтів від інфекцій, що передаються парентеральним шляхом.
 На жаль, порівнюючи застосування ДЗ на основі різноманітних активних речовин в Україні та в країнах ЄС, ми вимушені констатувати факти значно нижчих (навіть у десятки разів) робочих концентрацій у режимах знищення бактеріальної мікрофлори в наших закладах охорони здоров’я. При цьому використання неефективних режимів дезінфекції, включаючи концентрацію і час експозиції, – вагомий фактор ризику виникнення штамів мікроорганізмів, резистентних до антимікробних препаратів.
На жаль, порівнюючи застосування ДЗ на основі різноманітних активних речовин в Україні та в країнах ЄС, ми вимушені констатувати факти значно нижчих (навіть у десятки разів) робочих концентрацій у режимах знищення бактеріальної мікрофлори в наших закладах охорони здоров’я. При цьому використання неефективних режимів дезінфекції, включаючи концентрацію і час експозиції, – вагомий фактор ризику виникнення штамів мікроорганізмів, резистентних до антимікробних препаратів.
Ефективна бактерицидна концентрація ДЗ повинна бути вищою, аніж у режимах знезараження для вірусів з ліпідною оболонкою, у т. ч. і щодо збудників парентеральних вірусних гепатитів В, С, ВІЛ. Методичні рекомендації щодо застосування більшості ДЗ носять суперечливий характер. У цих документах, які затверджуються окремо на кожен ДЗ за результатами санітарно-епідеміологічної експертизи, найчастіше режим інактивації збудників парентеральних вірусних інфекцій більш жорсткий, ніж бактерицидний.
Н аказом МОЗ України від 04.04.2012 № 236 введена в дію «Інструкція щодо організації контролю та профілактики післяопераційних гнійно-запальних інфекцій, спричинених мікроорганізмами, резистентними до дії антимікробних препаратів». У пункті 12.8 Інструкції зазначено, що при проведенні дезінфекційних заходів у закладах охорони здоров’я застосовуються засоби з широким спектром антимікробної дії. Але, по-перше, Інструкція є обов’язковою до виконання для закладів охорони здоров’я, у складі яких є відділення хірургічного профілю, по-друге, термін «широкий спектр протимікробної дії» не конкретизує режими застосування засобів для проведення дезінфекції в практиці лікувальних установ.
аказом МОЗ України від 04.04.2012 № 236 введена в дію «Інструкція щодо організації контролю та профілактики післяопераційних гнійно-запальних інфекцій, спричинених мікроорганізмами, резистентними до дії антимікробних препаратів». У пункті 12.8 Інструкції зазначено, що при проведенні дезінфекційних заходів у закладах охорони здоров’я застосовуються засоби з широким спектром антимікробної дії. Але, по-перше, Інструкція є обов’язковою до виконання для закладів охорони здоров’я, у складі яких є відділення хірургічного профілю, по-друге, термін «широкий спектр протимікробної дії» не конкретизує режими застосування засобів для проведення дезінфекції в практиці лікувальних установ.
Залишається чинною Інструкція з профілактики внутрішньолікарняного та професійного зараження ВІЛ-інфекцією, затверджена наказом МОЗ України від 25.05.2000 № 120, яка регламентує проведення знезараження медичних інструментів, посуду, апаратури, білизни та інших об’єктів, забруднених біологічними рідинами, за режимами, аналогічними таким, що використовуються при вірусних гепатитах.
Разом з тим з вересня 2016 року введено в дію Державні санітарні норми та правила «Дезінфекція, передстерилізаційне очищення та стерилізація медичних виробів в закладах охорони здоров’я», затверджені наказом МОЗ України від 11.08.2014 № 552 (далі – ДСанПіН). І хоча на підготовку до впровадження ДСанПіН було відведено аж 2 роки, чомусь досі є медичні заклади, де персонал не звернув увагу на зміни в підходах до обробки медичних інструментів, принаймні тих, які належать до категорії «Критичні вироби медичного призначення».
Наприклад, дуже важливою є заборона проведення дезінфекції та передстерилізаційного очищення в одному й тому ж розчині (суміщення процесів), якщо медичні вироби забруднені біологічними рідинами у випадках виконання робіт вручну. При цьому технічні завдання, які медичні заклади викладають у документації із закупівлі ДЗ для обробки медичних виробів, досить часто містять вимогу щодо можливості проведення засобом суміщених процесів дезінфекції та передстерилізаційної очистки. І це за відсутності в медичному закладі машин для механізованої обробки виробів. Але ж правило дуже просте. Щоб персонал не наражався на небезпеку при виконанні ручної обробки медичних інструментів, спочатку потрібно провести знезараження, змінити розчин, і вже потім їх відмивати.
Ці ж санітарні правила містять вимогу щодо використання для знезараження медичних виробів режимів, які забезпечують знищення бактерій, вірусів та грибів, – пункт 2.3 ДСанПіН. Зрозуміло, що для одночасного знищення перерахованих груп мікроорганізмів потрібно серед режимів (бактерицидний, віруліцидний та фунгіцидний) вибрати найжорсткіший.
Сьогодні Україна перебуває на шляху гармонізації документів, у т. ч. таких, що застосовуються в галузі охорони здоров’я країн ЄС. У зв’язку з цим відкриваються можливості для вивчення та використання досвіду європейських колег щодо профілактики інфекцій, пов’язаних з наданням медичної допомоги, особливо недопущення розповсюдження резистентних штамів мікроорганізмів та впровадження європейських вимог і щодо проведення дезінфекційних заходів в українських закладах охорони здоров’я. Варто зауважити, що слушними і прийнятними є рекомендації Комісії з внутрішньолікарняної гігієни і попередження інфекційних захворювань (KRINKO) при Інституті Роберта Коха. При цьому головною вимогою щодо ефективності санітарно-протиепідемічного режиму є адекватність дезінфекційних заходів, що проводяться, потенційним ризикам. Широта проведення дезінфекційних заходів у першу чергу залежить від епідемічної ситуації в конкретному медичному закладі та визначається рекомендаціями, що накопичені науковою базою даних та практичним досвідом.
У межах однієї публікації неможливо викласти всі підходи та принципи проведення дезінфекції, що враховують серед іншого профіль лікувального закладу чи відділення, функціональне призначення приміщень, апаратури чи медичних виробів, умови роботи медичного персоналу та перебування хворих і пацієнтів. Висвітлення цих та інших питань продовжиться на заняттях з медичним персоналом у рамках проекту Medical SCHOOL – школи професійного розвитку медичних працівників.
Медична газета "Здоров'я України" № 17 (414) вересень 2017 p.