13 жовтня, 2017
Алгоритм клінічної діагностики та фармакотерапії. Помилки в діагностиці алергічного риніту
 Діагностика алергічного риніту (АР) – річ непроста. Це пов’язано насамперед із маскуванням АР під запальні захворювання ЛОР-органів, найчастіше – гострий риносинусит (ГРС). У диференційній діагностиці ГРС і АР практикуючому лікарю слід керуватися положеннями Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий риносинусит у дорослих та дітей», що допоможе йому запобігти помилкам у повсякденній практиці, встановити правильний діагноз, а відтак – зменшити витрати пацієнта на лікування. Розглянемо, як це працює на прикладі типових клінічних випадків.
Діагностика алергічного риніту (АР) – річ непроста. Це пов’язано насамперед із маскуванням АР під запальні захворювання ЛОР-органів, найчастіше – гострий риносинусит (ГРС). У диференційній діагностиці ГРС і АР практикуючому лікарю слід керуватися положеннями Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий риносинусит у дорослих та дітей», що допоможе йому запобігти помилкам у повсякденній практиці, встановити правильний діагноз, а відтак – зменшити витрати пацієнта на лікування. Розглянемо, як це працює на прикладі типових клінічних випадків.
 Клінічний випадок 1
Клінічний випадок 1
Пацієнтка В., 39 років, скаржиться на головний біль у ділянці проекції верхньощелепних пазух, закладеність носа, стікання слизових виділень по задній стінці глотки. Хворіє 10-й день, на межі першого тижня захворювання спостерігалося незначне покращення стану на 2-3 дні. Не лікувалася. Два місяці тому лікувалася в оториноларинголога з приводу гострого бактеріального риносинуситу, відмічає часті епізоди гострої респіраторної інфекції (ГРІ) протягом останніх 2 років (зі слів пацієнтки, майже кожний місяць).
Алергоанамнез: алергічних реакцій упродовж життя, зі слів пацієнтки, не спостерігалось. Об’єктивно: температура тіла 37,3 °C. Пальпація та перкусія в проекції обох верхньощелепних пазух злегка болючі. Орофарингоскопія: слизова оболонка задньої стінки рожева, вкрита слизовим нальотом. Лімфатичні вузли шиї не збільшені.
Додаткові методи обстеження: рентгенографія приносових пазух носа. (Заключення: відмічається набряк слизової оболонки гайморових пазух). Діагноз сімейного лікаря. Гострий післявірусний риносинусит (ГПВРС).
Призначене лікування. Аква Маріс ізотонічний розчин, яким 3 рази на добу зрошувати порожнину носа; розчин 0,1% ксилометазоліну по 2 краплі 3 рази на добу в ніс протягом 7 днів; Синупрет по 2 таблетки 3 рази на добу протягом 7 днів; дезлоратадин 5 мг по 1 таблетці 1 раз на добу протягом 7 днів.
Результат. Протягом 3 діб пацієнтка відчула значне покращення, головні болі та закладеність носа припинилися. Однак на 7-й день лікування пацієнтку продовжували непокоїти слизові виділення з носа, а також стікання слизу по задній стінці глотки. Тобто покращення стану не відповідало критеріям одужання, викладеним у клінічному протоколі. Проте пацієнтка вирішила не продовжувати лікування у зв’язку з покращенням стану. Звернулася до лікаря повторно через 2 тиж зі скаргами на «неспинний нежить» протягом тижня, спостерігаються безбарвні, рясні виділення з носа. Лікар виписав направлення до алерголога. Після алерготестування у пацієнтки була виявлена сенсибілізація до пера папуги. Після докладного опитування виявилося, що близько 2 років у кімнаті гуртожитку хворої проживає папуга. Після переселення птаха до родичів пацієнтки, ретельного прибирання помешкання та прийому антигістамінного засобу в поєднанні з топічнимкортикостероїдом (ТКС) упродовж 7 діб симптоми захворювання зникли. Через 3 міс пацієнтка почувається добре, епізодів ГРІ протягом останніх 90 днів не було.
Коментар спеціаліста. При першому зверненні, незважаючи на коректний діагноз ГПВРС, пацієнтці було призначено нераціональну схему діагностики та лікування, яка не відповідала клінічному протоколу. Рентгенографія приносових пазух не була показана в цьому випадку, отриманий результат фактично неінформативний, адже така рентгенологічна картина може спостерігатися як при гострому вірусному риносинуситі (ГВРС), так і при ГПВРС, АР тощо. Іригаційна терапія Аква Марісом і призначення препарату Синупрет належать до раціональних призначень, обґрунтованих із позицій доказової медицини, проте назальні деконгестанти й антигістамінні засоби при ГПВРС – не рекомендовані (табл.). Ретроспективний аналіз амбулаторної карти показав, що не лише при останньому випадку ГРС різні спеціалісти призначали антигістамінні засоби. Ці препарати наявні майже у кожній схемі лікуванні перенесених ГРІ. Зрозуміло, що на час призначення у пацієнтки спостерігалися певні покращення, проте персистуючий вплив алергену провокував повернення симптомів АР. ФоновийАР, у своючергу, спричиняв часте виникнення інфекційно-запальних захворювань ЛОР-органів.
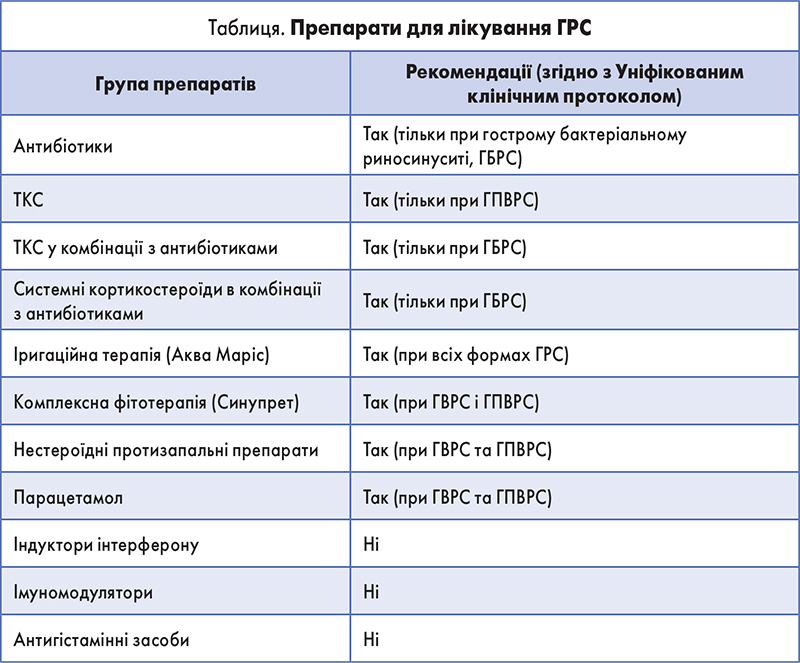
Отже, нічим не обґрунтоване призначення антигістамінних препаратів «змазувало» картинуАР і призвело до пізньої діагностики та 2-річного страждання пацієнтки.
Коментар керівника страхової компанії. Не слід забувати, що відсутність правильного діагнозу протягом 2 років – не тільки проблема здоров’я. Навряд чиможна зараз підрахувати фінансові збитки, яких завдало просте, на перший погляд, призначення антигістамінного засобу без наявності показань. Наразі йдеться переважно про витрати на медикаменти, оскільки пацієнтка відвідувала лікарів бюджетних лікувально-профілактичних установ. Проте впровадження у вітчизняну систему охорони здоров’я принципів страхової медицини зробить матеріально значущим не тільки кожен медикамент, а й кожен візит до лікаря, кожну діагностичну чи лікувальну процедуру. Отже, перед нами приклад, коли недотримання рекомендацій протоколу негативно позначається на результаті лікування та його вартості.
Клінічний випадок 2
Пацієнт В., 26 років, скаржиться на виражений головний біль у ділянці проекції верхньощелепних пазух, закладеність носа, рясне стікання слизових виділень по задній стінці глотки. Хворіє 10-й день, захворювання протікає із чергуванням епізодів покращення-погіршення. Не лікувався. Хворий відмічає часті епізоди ГРІ протягом останніх 3 років (зі слів пацієнта, майже кожний місяць), які намагався лікувати самостійно.
Алергоанамнез. Зі слів пацієнта, протягом життя спостерігалися алергічні реакції на деякі медикаменти (конкретно сказати не може). Об’єктивно: температура тіла 37,4 °C. Пальпація та перкусія у проекції обох верхньощелепних пазух злегка болючі. Орофарингоскопія – слизова оболонка задньої стінки рожева, вкрита слизовим нальотом. Лімфатичні вузли шиї не збільшені.
Діагноз сімейного лікаря: ГПВРС. Призначене лікування. Аква Маріс ізотонічний розчин, яким 3 рази на добу зрощувати порожнину носа; Синупрет по 2 таблетки 3 рази на добу протягом 7 днів; ібупрофен 400 мг 1 таблетка 2 рази на добу протягом 2 діб.
Результат. Упродовж 2 діб пацієнт відчув покращення, проте на 7-й день лікування закладеність носа та слизові виділення з носа продовжували непокоїти, тобто стан не відповідав критеріям одужання. Лікар переглянув діагноз, який замінив на АР.
Пацієнту було призначено Аква Маріс як іригаційну терапію; дезлоратадин 5 мг перорально 1 раз на добу протягом тижня; мометазону фуроат 200 мкг на добу протягом 1-го місяця. Після лікування відмічалося повне зникнення симптомів. Після того пацієнт був направлений на консультацію до алерголога, після алерготестування була виявлена сенсибілізація до кліщів домашнього пилу. Наразі пацієнт виконує заходи для уникнення контакту з алергеном, продовжує іригаційну терапію (Аква Маріс ізотонічний розчин).
Коментар спеціаліста. Пацієнту з першого звернення до лікаря було встановлено правильний діагноз, призначена терапія в цілому відповідала рекомендаціям Уніфікованого клінічного протоколу (Аква Маріс,Синупрет,ібупрофен).Важливо, що призначені препарати не викликають «змазування» клінічної картини АР, яка залишилася після завершення ГПВРС.
Аква Маріс як іригаційна терапія рекомендований пацієнтам як із ГПВРС, так із АР. Недосягнення результатів лікування ГПВРС наштовхнуло лікаря на думку про необхідність переглянути діагноз, що передбачено протоколом. У результаті пацієнту було поставлено правильний діагноз і призначено адекватне лікування. Коментар керівника страхової компанії. Витрати пацієнта порівняно із хворою з клінічного випадку 1 виявилися мізерними. Проте більш важливо, що всі вони пішли на користь пацієнтові. Отже, застосування рекомендацій протоколу – запорука короткого, бюджетного та ефективного шляху в лікуванні різноманітної патології.
Насправді навести прикладів несвоєчасної діагностики алергії та необґрунтованого застосування антигістамінних засобів можна дуже багато. Важко сказати, звідки ця тенденція, коли антигістамінні препарати призначають так часто. Багато хто з лікарів рекомендують ці засоби майже кожному пацієнтові з інфекційно-запальними захворюваннями респіраторних шляхів. Це, безумовно, помилка. І лікувальна, і фармакоекономічна. Зрозуміло, що має бути висока настороженість щодо алергічних захворювань, однак призначення протиалергічних засобів «для профілактики» чи «проти набряку» – це помилка.
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (39), травень 2017 р.


