19 жовтня, 2017
Спондилоартрит, асоційований з виразковим колітом
Клінічний випадок
За даними Європейської організації з вивчення хвороби Крона та виразкового коліту (European Crohn’s and Colitis Organisation – ЕССО), близько 2,2 млн мешканців Європи (5 млн осіб в усьому світі) страждають на запальні захворювання кишечнику (ЗЗК). 2013 року в Україні зареєстровано 9421 випадок виразкового коліту (ВК; 20,8 на 100 тис. населення).
Особливістю ЗЗК є наявність великого спектра позакишкових проявів, які в разі субклінічного (латентного) перебігу ентеропатії є основним (першим) симптомом цієї патології, що зумовлює необхідність обізнаності лікарів різних спеціальностей із зазначеного питання.
Частота позакишкових проявів при ЗЗК сягає 40%. Найбільша їхня частка припадає на тотальні форми виразкового коліту (87,5%) і хворобу Крона із залученням до процесу товстої кишки (29%) або товстої і тонкої кишок (58,1%).
Серед ревматологічних позакишкових проявів виокремлюють такі: периферична артропатія, аксіальне ураження (спондиліт, сакроілеїт), ентезити, гіпертрофічна остеоартропатія, остеопороз тощо. Розрізняють 2 типи артропатії: І тип – олігоартикулярний, що характеризується несиметричним ураженням до 5 суглобів (переважно до патологічного процесу залучаються нижні кінцівки), часто передує клінічним проявам ентеропатії, має гострий перебіг, не призводить до деформацій, при хронізації загострення суглобового синдрому частіше співпадає із загостренням ентеропатії, зустрічається в 4-17% хворих; ІІ тип – поліартикулярний, для нього притаманні симетричне ураження, часто п’ястково-фалангових суглобів, хронічний перебіг незалежно від такого ентеропатії; цей тип може мати як мігруючий, так і стійкий характер та призводити до виникнення ерозивних змін; реєструється в 3-5% випадків. Крім того, в літературі описані випадки поєднання ВК з ревматоїдним артритом.
Аксіальне ураження, спондиліт та сакроілеїт здебільшого мають місце у пацієнтів до 45 років; 25-75% випадків є HLA-B27-асоційованими порушеннями. При цьому ізольований спондиліт зустрічається рідко, частіше у поєднанні з олігоартикулярним периферичним суглобовим синдромом. Сакроілеїт зустрічається у 25-50% хворих, можливі безсимптомний перебіг, як однобічне, так і двобічне ураження. Класичний анкілозивний спондилоартрит діагностують у 4-10% хворих. Досить часто спондилоартрит може передувати ентеропатії протягом місяців чи навіть років. Важливо також відмітити, що його перебіг не корелює із загостренням чи ступенем активності ентеропатії. При розвитку ентезопатії на тлі ВК частіше залучаються стопи (ахілловий сухожилок і плантарна фасція) та колінні суглоби (сухожилок надколінника). Запалення при ентезитах у подальшому може призводити до ерозивних змін, осифікації, формування п’яткової шпори.
Гіпертрофічна остеоартропатія – це синдром, який включає зміни дистальних фаланг: їх підвищену проліферацію й потовщення (пальці у вигляді «часових скелець» та «барабанних паличок»), а при прогресуванні в перспективі існує ймовірність виникнення періостальної проліферації довгих кісток кінцівок із синовіїтом суглобів.
Досить частими позакишковими ускладненнями ЗЗК є системний остеопороз, ураження шкіри, анемія (80% випадків), ураження очей (10-13% випадків).
Гепатопакреобіліарними проявами ЗЗК є первинний склерозуючий холангіт, холелітіаз, тромбоз портальної вени; також можливий розвиток гепатиту та панкреатиту, зумовлений прийомом медикаментів.
Клінічний випадок уперше діагностованого ВК із субклінічним перебігом та ревматологічними проявами
Хворий, 31 рік, госпіталізований до першого ревматологічного відділення Олександрівської клінічної лікарні м. Києва у січні 2017 р. зі скаргами на набряк суглобів правої та лівої кистей, біль у лівому плечовому та колінних суглобах, шийному та поперековому відділах хребта, а також на ранкову скутість у спині близько 60 хв, біль у ділянці ахіллових сухожилків, більше зліва.
Анамнез захворювання. Вважав себе хворим із 2015 р., коли відчув біль, скутість у поперековому відділі хребта, поступово розвинулася обмеженість рухів; пов’язував це з професійною діяльністю (працює водієм). Останні 2 міс приєдналися біль і скутість у шийному відділі хребта. За рекомендацією невролога приймав тизанідин, мелоксикам, що сприяло деякому покращенню. У листопаді 2016 р. виникли набряк суглобів кистей, біль у п’ятах. Із серпня 2016 р. непокоїть здуття живота, болісні імперативні позиви до дефекації, нестійкість випорожнень (чергування закрепів і проносів); одного разу втратив свідомість під час дефекації; домішки крові чи слизу в калі не помічав. Схуд на 9 кг за останні 6 міс. У жовтні 2016 р. лікувався в гастроентерологічному відділенні, виписаний з діагнозом «Хронічний коліт».
Анамнез життя. Наявність хронічних захворювань заперечує. Травм, операцій, переломів не було. Не курить, алкоголь не вживає. Професійні шкідливості заперечує. Сімейний анамнез щодо ревматичних чи онкологічних захворювань, захворювань кишечнику, псоріазу не обтяжений.
Об’єктивне обстеження. Загальний стан відносно задовільний. Конституція нормостенічна, зниженого харчування. Маса тіла 71 кг, зріст 190 см, індекс маси тіла 19,7 кг/м2. Положення в ліжку активне. Язик вологий, обкладений білим нальотом. Слизові оболонки не змінені. Шкірні покрови бліді, висипань немає. Лімфатичні вузли не збільшені. Набухання шийних вен немає. Вени нижніх кінцівок не змінені. Артеріальний тиск 110/70 мм рт. ст. Пульс 80 уд./хв, ритмічний, задовільних властивостей, симетричний, на артеріях нижніх кінцівок не змінений. Межі серця не змінені. Аускультація серця: ритм правильний, частота серцевих скорочень 80 уд./хв. Тони серця ясні, ритмічні. Частота дихання 16/хв. Перкуторний тон над легенями чіткий, дихання везикулярне, хрипів немає. При поверхневій пальпації живіт м’який, безболісний; при глибокій пальпації помірно чутлива сигмовидна кишка. Печінка не збільшена, край м’який, безболісний. Селезінка не пальпується. Симптом Пастернацького негативний. Периферичних набряків немає. Фізіологічні випорожнення – схильність до закрепів. Діурез достатній.
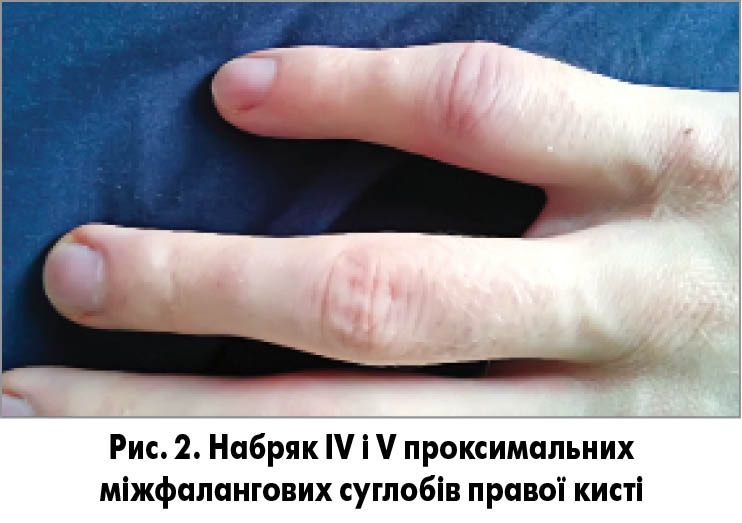
Ортопедичний статус. Об’єм рухів у шийному та грудному відділах хребта не змінений: симптом Отта 5 см, екскурсія грудної клітини 6 см. Обмеження рухів у поперековому відділі хребта: симптом Шобера 1,5 см, симптом Томайера 30 см (рис. 1). На момент огляду клінічні ознаки сакроілеїту (симптоми Кушелевського, Патріка) негативні. Суглобовий статус: при обстеженні виявлено набряк IV і V проксимальних міжфалангових суглобів та ІІ п’ястково-фалангового суглоба правої кисті із синюшним забарвленням шкіри над ними та І п’ястково-фалангового суглоба лівої кисті (рис. 2). Помірний набряк у ділянці ахіллового сухожилка (більше зліва). Рухи та пальпація суглобів кистей помірно чутливі. Об’єм рухів в інших суглобах достатній. Сила м’язів задовільна. Розладів чутливості немає.
Результати лабораторних досліджень. Загальний аналіз крові: гемоглобін 116 г/л, еритроцити – 4,34×1012/л, лейкоцити – 6,8×109/л, швидкість осідання еритроцитів (ШОЕ) – 36 мм/год, тромбоцити – 394×109/л, гематокрит – 35,9%, паличкоядерні нейтрофіли – 7%, сегментоядерні нейтрофіли – 67%, лімфоцити – 17%, моноцити – 7%, еозинофіли – 2%. Біохімічний аналіз крові: глюкоза – 4,9 ммоль/л, загальний холестерин – 4,2 ммоль/л, тригліцериди – 1,2 ммоль/л, загальний білірубін – 16,0 мкмоль/л, креатинін – 86 мкмоль/л, сечовина – 4,2 ммоль/л, загальний білок – 81 г/л, γ-глутамілтрансфераза – 16 ОД/л, аланінамінотрансфераза – 14 ОД/л, аспартатамінотрансфераза – 21 ОД/л, сечова кислота – 298 ммоль/л, С-реактивний білок (СРБ) – 96 мг/л, ревматоїдний фактор <12 МО/мл. Загальний аналіз сечі: без клінічно значущих змін. HBsAg – не виявлено; антитіла до HCV (сумарні) – не виявлено. З метою виключення реактивного артриту урогенітального генезу виконано полімеразну ланцюгову реакцію й урогенітальний зскрібок; мікоплазму, уреаплазму, хламідїї не виявлено.
 Пацієнт проконсультований гастроентерологом, як додаткове обстеження призначено визначення рівня фекального кальпротектину (становив 524,38 мкг/г при нормі <50 мкг/г). Бактеріологічне дослідження калу: патогенної мікрофлори не виявлено; біфідобактерії 107 КУО/мл; лактобацили 106 КУО/мл; загальна кількість кишкової палички 1,1×108 КУО/мл; гемолізуюча кишкова паличка не виявлена, протей, клебсієлу, ентеробактер не виявлено; стафілокок, гриби не виявлені.
Пацієнт проконсультований гастроентерологом, як додаткове обстеження призначено визначення рівня фекального кальпротектину (становив 524,38 мкг/г при нормі <50 мкг/г). Бактеріологічне дослідження калу: патогенної мікрофлори не виявлено; біфідобактерії 107 КУО/мл; лактобацили 106 КУО/мл; загальна кількість кишкової палички 1,1×108 КУО/мл; гемолізуюча кишкова паличка не виявлена, протей, клебсієлу, ентеробактер не виявлено; стафілокок, гриби не виявлені.
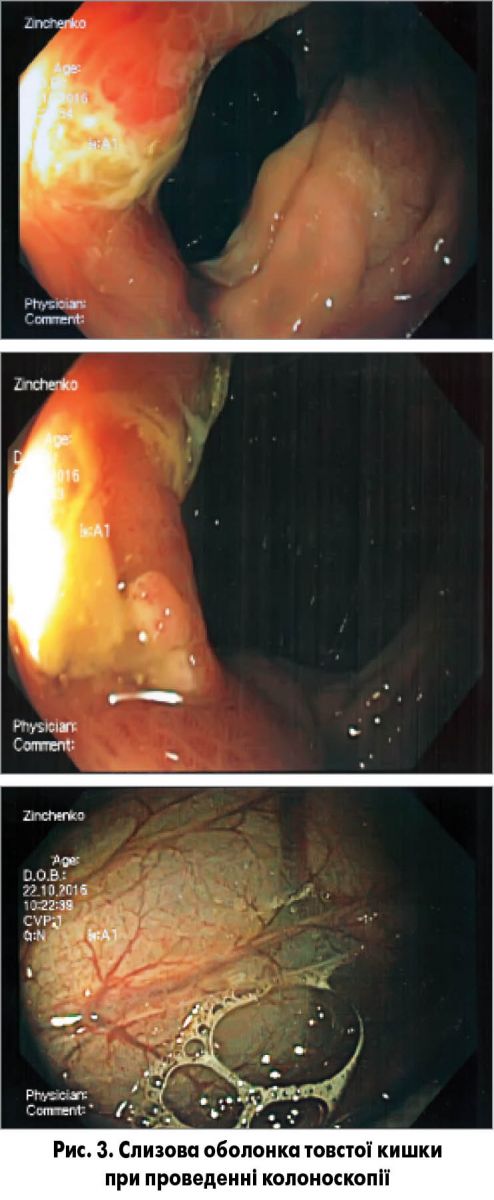
Результати інструментальних досліджень. Електрокардіографія: ритм синусовий, регулярний, синдром ранньої реполяризації шлуночків. Ехокардіографія: показники в межах норми. Ультразвукове дослідження органів черевної порожнини: патології не виявлено. Проведено магнітно-резонансну томографію (МРТ) грудного та попереково-крижового відділу хребта: МРТ-ознаки субхондрального склерозу, зниження висоти міжхребцевих дисків у грудному відділі, крайові ділянки жирової дегенерації. МРТ клубово-крижових з’єднань: патологічних змін не виявлено. За результатами двохенергетичної рентгенівської абсорбціометрії мінеральна щільність кісткової тканини в межах референтних значень. Проведена колоноскопія (рис. 3). Висновок: слизова оболонка гіперемована, набрякла, судинний малюнок збережений. Ерозії, афти, виразки, дивертикули, нориці, рубці відсутні. Взята біопсія.
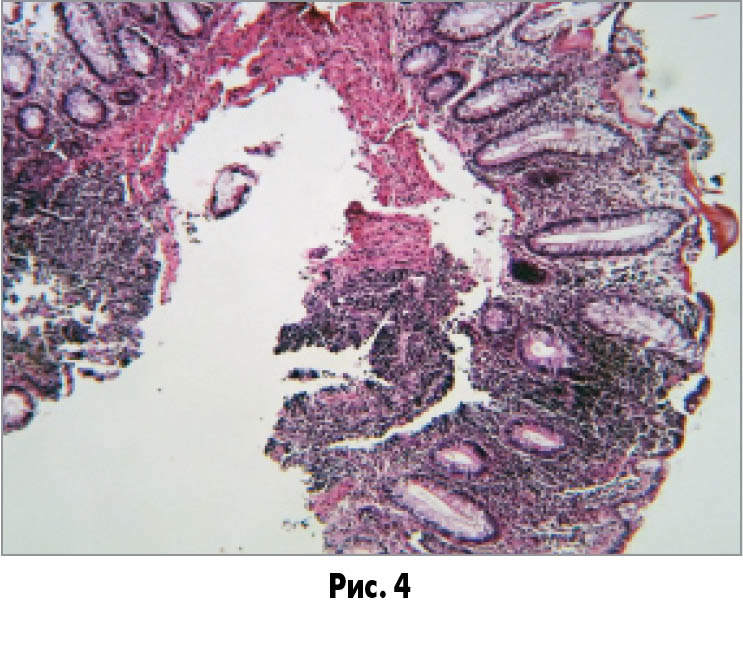
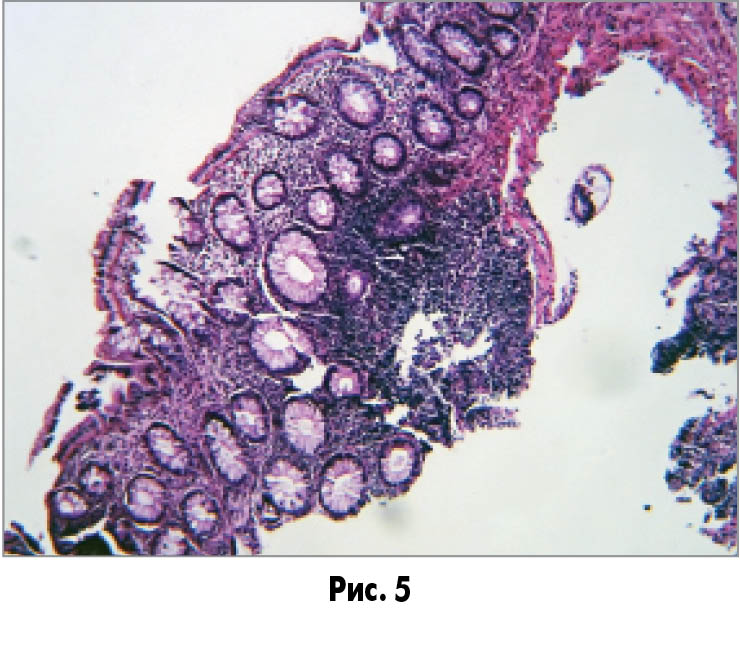
За результатами гістологічного дослідження у фрагменті слизової оболонки товстої кишки відзначається помірна дифузна запальна інфільтрація, більш виражена в глибоких шарах епітелію (рис. 4). Спостерігається гіперплазія лімфоїдних фолікулів (рис. 5). У клітинному складі запального інфільтрату домінують лімфоцити, плазматичні клітини з дрібновогнищевим скупченнями поліморфоядерних лейкоцитів та еозинофілів (рис. 6).
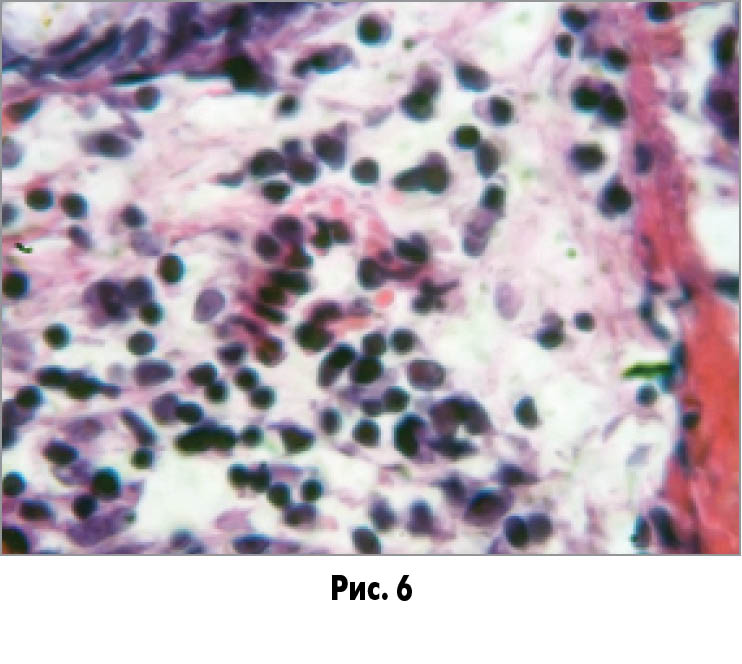
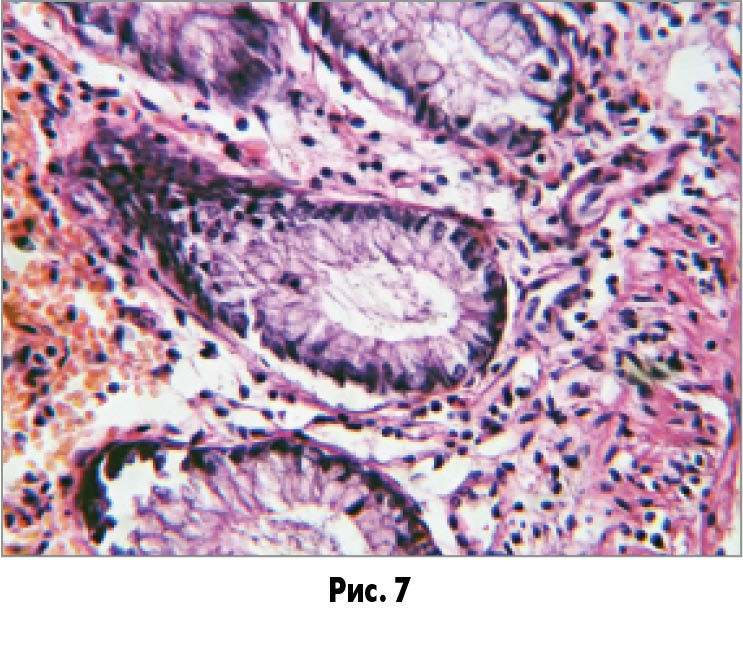
У слизовій оболонці відзначаються ознаки набряку строми, осередкові крововиливи (рис. 7); вогнища десквамації поверхневого епітелію з утворенням мікроерозій (рис. 8). У товщі власної пластинки є осередки розростання сполучної тканини зі зміною архітектоніки крипт.
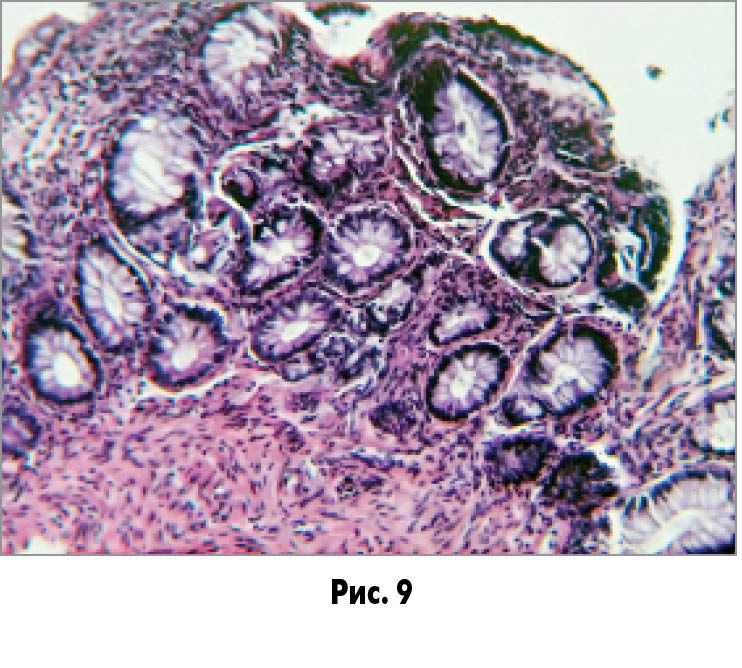
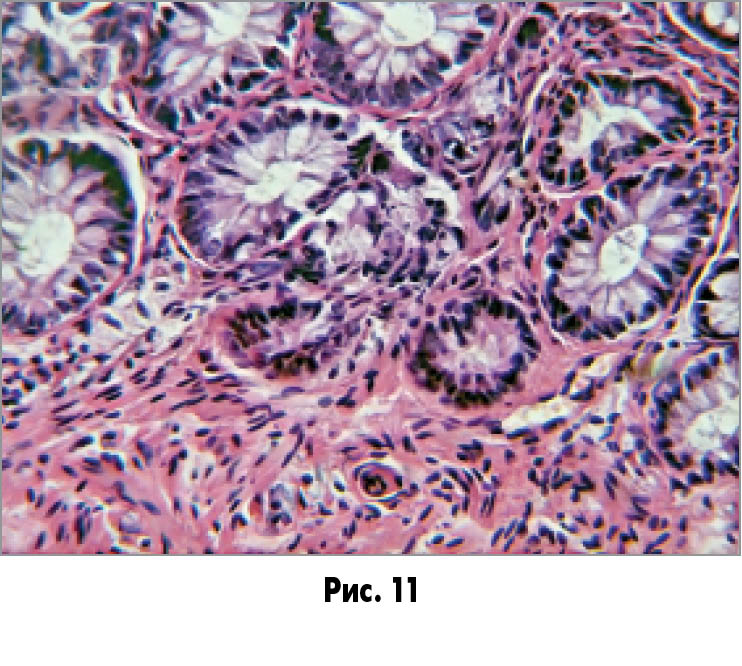
Частина крипт мають деформовані просвіти, різні розміри і щільність розташування (рис. 9), частина кінцевих відділів крипт не досягає м’язового шару (рис. 10), відзначається вогнищевий перікриптальний склероз (рис. 11).
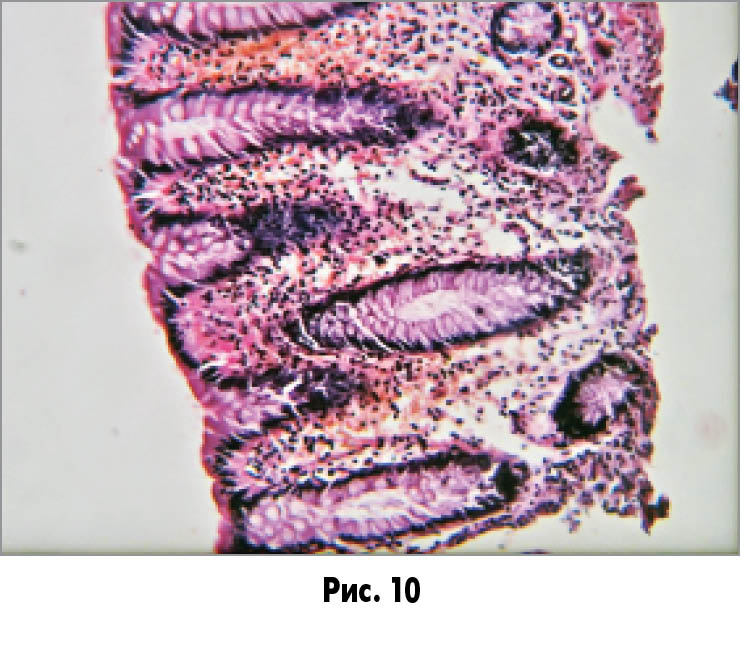
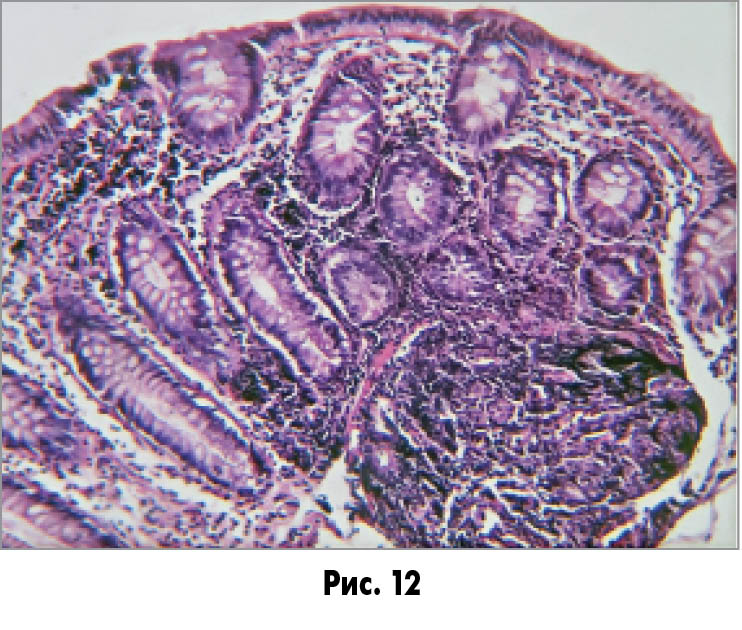
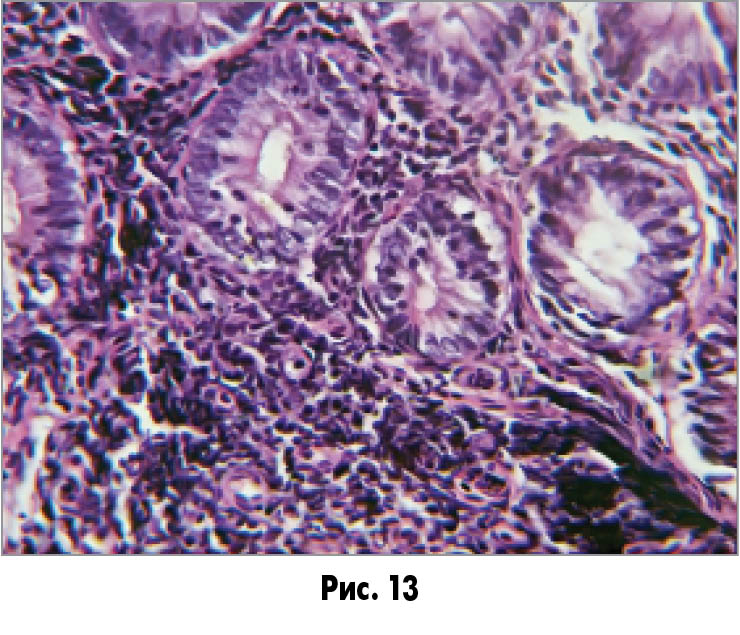
Спостерігається нерівномірне зниження кількості келихоподібних клітин зі зменшенням кількості вакуолей в них – як у поверхневому епітелії (рис. 12), так і вогнищево в епітелії крипт (рис. 13).
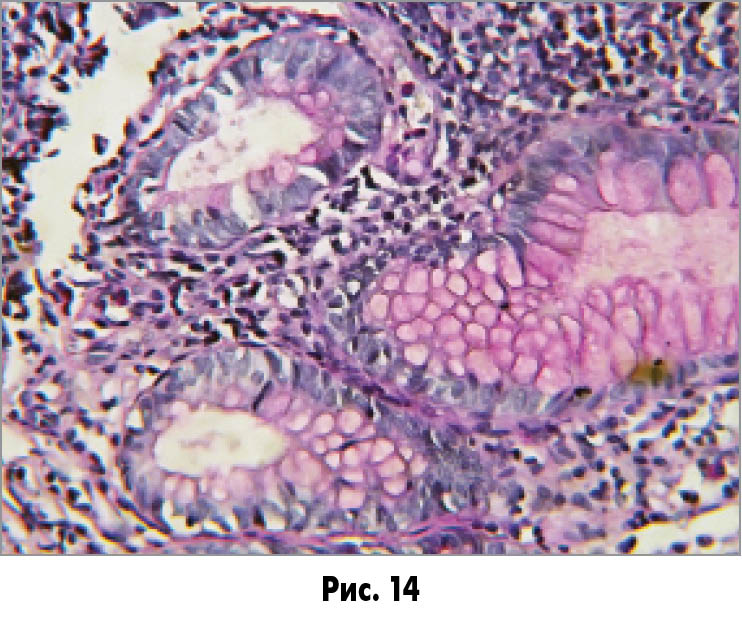
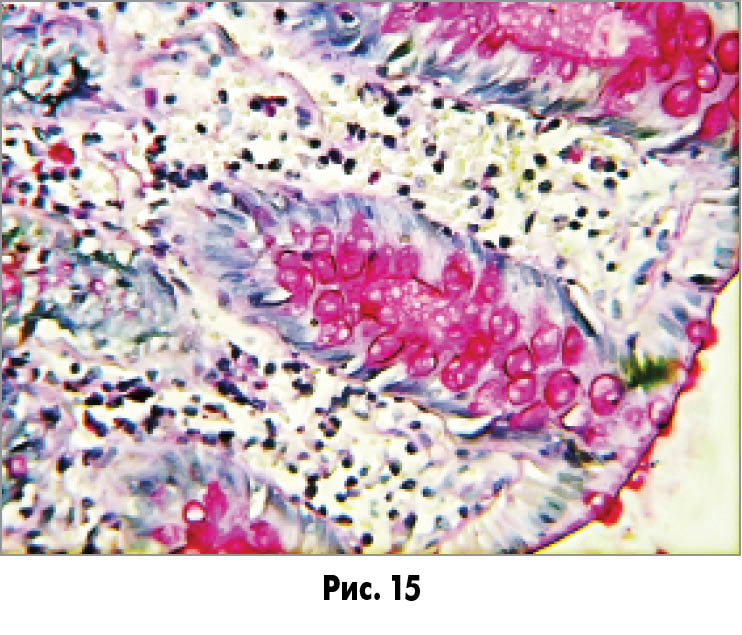
У більшій частині залоз при фарбуванні гематоксилін-еозином кількість і розмір вакуоль здаються нормальними, але при проведенні PAS-реакції відзначається різке зниження інтенсивності забарвлення муцину, часто забарвлюються тільки контури вакуоль (рис. 14). Норма фарбування при постановці PAS-реакції наведена на рисунку 15.
Таким чином, дифузна (переважно лімфоцитарна) інфільтрація власної пластинки з поширенням на глибокі шари слизової оболонки, порушення архітектоніки крипт, відсутність крипт-абсцесів, зменшення кількості келихоподібних клітин, виявлення вогнищ склерозу у власній пластинці в поєднанні з клінічними даними дозволяють запідозрити виразковий коліт з ознаками хронізації процесу. Наявність мікроерозій, невеликі вогнищеві скупчення нейтрофілів на тлі помірної лімфоцитарної інфільтрації дають підстави стверджувати, що наразі має місце загострення середнього ступеня тяжкості.
Враховуючи запальний характер болю в хребті з обмеженням об’єму рухів, наявний периферичний артрит із синовіїтами, гострофазові показники активності запального процесу (підвищений рівень СРБ та ШОЕ), результати біопсії слизової кишечнику та значне підвищення рівня фекального кальпротектину, хворому встановлено остаточний діагноз.
Клінічний діагноз. Серонегативний спондилоартрит, периферична форма, повільно прогресуючий перебіг, ІІ ст. активності, клініко-рентгенологічна стадія І, функціональна недостатність суглобів І ст., асоційований з виразковим колітом, вперше виявленим, проктосигмоїдит середнього ступеня тяжкості в стадії загострення.
Лікування: месалазин 500 мг 3 р/добу; еторикоксиб 90 мг 1 р/добу протягом 5 днів, надалі – при болях у суглобах і хребті; комплекс вправ лікувальної фізкультури (ЛФК), розроблений для пацієнтів зі спондилоартритами. Хворий виписаний зі стаціонару з покращенням, рекомендовано диспансерне спостереження гастроентеролога та ревматолога за місцем проживання. Також рекомендовано продовжити вищезазначену терапію з подальшим контролем рівня фекального кальпротектину, загального аналізу крові, СРБ через 3 тиж та, за потреби, корекцію лікування.
У 2015 р. МОЗ України затверджено уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Запальні захворювання кишечнику (хвороба Крона, виразковий коліт)», згідно з положеннями якого препаратами для лікування ВК є:
- месалазин (режим і форма залежать від локалізації ураження та активності захворювання);
- глюкокортикоїди місцевої (будесонід у вигляді піни, супозиторіїв) та системної дії (тільки в разі високої активності захворювання);
- біологічна терапія (адалімумаб, інфліксимаб);
- хірургічне лікування (розглядається в разі неефективності медикаментозної терапії і за наявності ускладнень).
Основними принципами лікування спондилоартриту, асоційованого з ВК, є терапія основного захворювання; фізична активність, ЛФК; нестероїдні протизапальні препарати, серед яких перевага надається селективним щодо ЦОГ-2 (з огляду на можливе загострення ентеропатії в разі використання неселективних засобів) як при наявному периферичному артриті, так і в разі аксіального ураження; глюкокортикоїди інтраартикулярно при стійкому периферичному моно- чи олігоартриті. У разі стійкого персистуючого периферичного артриту препаратом вибору для базисної терапії є сульфасалазин. Ефективність метотрексату, азатіоприну, циклоспорину у таких хворих не доведена.
Імунобіологічна терапія, а саме інгібітори фактора некрозу пухлини (ФНП; інфліксимаб й адалімумаб), рекомендована пацієнтам при аксіальному ураженні та периферичній формі (за відсутності ефекту від попереднього лікування); із ВК помірного або тяжкого перебігу із резистентністю до імуномодулюючих препаратів та/або глюкокортикоїдів. У ході систематичного огляду рандомізованих контрольованих досліджень, проведеного експертами Кокранівської співпраці, на тлі лікування анти-ФНП агентами показано достовірне настання клінічної ремісії ВК, що триває без необхідності прийому глюкокортикоїдів; загоєння слизової оболонки, зменшення потреби в проведенні колектомії у короткостроковій перспективі. У разі наявності спондилоартриту доведено вплив на інтегральні показники активності запалення та функціонального статусу пацієнта, сповільнення рентгенологічного прогресування захворювання.
У травні 2013 р. Європейським агентством з лікарських засобів (European Medicines Agency – EMA) та Управлінням з контролю за продуктами харчування та лікарськими засобами США (United States Food and Drug Administration – FDA) для лікування дорослих пацієнтів з помірною та високою активністю ВК схвалений препарат голімумаб, інгібітор ФНП, людське моноклональне антитіло класу IgG1k.
Такі рекомендації були оприлюднені на підставі отриманих результатів двох масштабних досліджень PURSUIT (Program of Ulcerative Colitis Research Studies Utilizing an Investigational Treatment): PURSUIT-SC (дослідження з індукційної терапії) та PURSUIT-Maintenance (дослідження з підтримувальної терапії). Індукційна терапія голімумабом у випадку ВК була 200 мг і 100 мг підшкірно в тиждень 0 і тиждень 2 відповідно. За результатами рандомізованого контрольованого дослідження ефективності індукційної терапії голімумабом, прийом препарату на тижні 0 та 2 достовірно сприяв досягненню клінічної ремісії та загоєнню слизової оболонки на 6-му тижні. У ході рандомізованого контрольованого дослідження ефективності голімумабу в режимі підтримувальної терапії доведено, що прийом препарату кожні 4 тиж достовірно забезпечував досягнення клінічної ремісії та загоєння слизової оболонки на 30-му та 54-му тижні. FDA рекомендує використовувати голімумаб 100 мг кожні 4 тиж як підтримувальну терапію, натомість рада ЕМА вважає доцільним введення голімумабу 50 мг або 100 мг у пацієнтів з масою тіла до чи понад 80 кг відповідно.
Імунобіологічна терапія – метод вибору для пацієнтів зі стійкими резистентними формами ЗЗК (у тому числі за наявності асоційованого із захворюванням спондилоартриту), що дозволяє досягати тривалої ремісії ентеропатії та сповільнення рентгенологічного прогресування у випадку залучення до патологічного процесу хребта і суглобів, а також покращує функціональну активність хворих і підвищує якість їхнього життя.
PHUA/BIO/1017/0001
Медична газета «Здоров’я України 21 сторіччя» № 18 (415), вересень 2017 р.