29 жовтня, 2017
Сравнение бемипарина и эноксапарина для профилактики венозной тромбоэмболии у пациентов отделений интенсивной терапии
Пациенты в критическом состоянии считаются группой высокого риска развития венозной тромбоэмболии (ВТЭ). Из-за снижения сердечно-легочного резерва у этих больных ВТЭ ассоциируется со значительной заболеваемостью и смертностью. В данном исследовании сравнили два низкомолекулярных гепарина (НМГ) – эноксапарин и бемипарин – в отношении их эффективности и безопасности при профилактике ВТЭ у пациентов отделений интенсивной терапии (ОИТ).
Частота развития ВТЭ у пациентов ОИТ значительно варьирует в зависимости от основного заболевания, вызвавшего критическое состояние. Так, например, в общей популяции ОИТ заболеваемость тромбозом глубоких вен (ТГВ) варьирует от 28 до 32% (J.F. Cade, 1982; F. Fraisse et al., 2000), тогда как у пациентов с тяжелой травмой она составляет примерно 60% (J. Attia et al., 2001), а у больных с острым ишемическим инсультом может достигать даже 70% (S.T. McCarthy et al., 1977; J. Kelly et al., 2001; S.T. McCarthy et al., 1986). Среди лиц с гемиплегией частота смертельной тромбоэмболии легочной артерии (ТЭЛА) составляет 1-2% (S.T. McCarthy et al., 1977; J. Kelly et al., 2001; S.T. McCarthy et al., 1986).
Диагностика ВТЭ представляет собой сложную задачу, особенно у пациентов ОИТ, поскольку их клинический статус (интубация, седация, измененный психический статус) обычно затрудняет распознавание симптомов ВТЭ. По этой причине примерно 95% случаев ТГВ у критически больных пациентов фактически являются бессимптомными (M.A. Crowther et al., 2005).
Высокая частота ВТЭ в ОИТ обусловливает необходимость медикаментозной профилактики этих осложнений. В связи с тем, что многие пациенты ОИТ являются пожилыми людьми, имеют почечную недостаточность и высокий риск кровотечений, предпочтение отдают НМГ – они более безопасны и существенно не повышают риск кровотечений у критически больных пациентов с тяжелой почечной недостаточностью (S. Schulman et al., 2008).
Данное исследование было посвящено сравнению эффективности и безопасности двух НМГ в профилактике ВТЭ у пациентов ОИТ – эноксапарина (НМГ первого поколения) и бемипарина (НМГ второго поколения). Соотношение анти-Ха- и анти-IIa-активности у этих препаратов отличается и составляет 9,7 и 3,9 соответственно (B. Cosmi et al., 2012), что влияет на их клинический профиль.
Методы
Это проспективное рандомизированное исследование проводилось в период с марта 2014 по март 2016 года и включило 100 пациентов ОИТ в возрасте старше 18 лет, которые были подвержены высокому риску развития ВТЭ и требовали долгосрочной антикоагулянтной терапии. Критериями высокого риска ВТЭ считали наличие сепсиса, инсульта, тяжелых ожогов, дыхательной недостаточности, черепно-мозговой травмы, злокачественных новообразований, перенесенную остановку сердца, необходимость интубации и механической вентиляции легких при непрерывной внутривенной седации.
Критериями исключения из исследования были гиперчувствительность к НМГ; текущий эпизод ТГВ; ТГВ или ТЭЛА в анамнезе; гиперкоагуляция; врожденное или приобретенное нарушение свертываемости крови; повышение показателей активированного частичного тромбопластинового времени или протромбинового времени на 20% по сравнению с нормальными значениями; тромбоцитопения (количество тромбоцитов <100 000/мм3); документированная или подозреваемая гепарининдуцированная тромбоцитопения в анамнезе; макроскопическая гематурия; неконтролируемая артериальная гипертензия (систолическое артериальное давление >200 мм рт. ст., диастолическое артериальное давление >100 мм рт. ст.); нарушение функции почек: креатинин сыворотки крови >2,0 мг/дл; внутричерепная патология на момент госпитализации или в анамнезе (аневризма сосудов головного мозга, артериовенозная мальформация, церебральное новообразование, геморрагический инсульт); кровоточащая язва желудочно-кишечного тракта; активное кровотечение другой локализации.
Всем пациентам при приеме в ОИТ было проведено двустороннее ультразвуковое дуплексное сканирование нижних конечностей для исключения ТГВ. Всем участникам исследования обязательно назначалась механическая профилактика ВТЭ.
Пациентов разделили на две группы по 50 участников. В одной группе в качестве профилактики тромбоэмболии применяли бемипарин 3500 МЕ подкожно 1 раз в сутки, в другой – эноксапарин 40 мг подкожно 1 раз в сутки.
Пациентов наблюдали в течение 60 дней после начала антикоагулянтной терапии, регистрируя развитие ТГВ, ТЭЛА и осложнений антикоагулянтной терапии.
Для своевременного выявления ТГВ в течение всего периода наблюдения больным 2 раза в неделю выполняли двустороннее ультразвуковое исследование сосудов нижних конечностей (компрессионная ультрасонография для исследования проксимальных глубоких вен, в частности бедренных и подколенных, и дуплексная ультрасонография с цветным допплером для оценки дистальных вен голени и подвздошных вен).
При подозрении на ТЭЛА (гипотензия, тахикардия, гипоксемия, уменьшение парциального давления углекислого газа в выдыхаемом воздухе в конце выдоха) наличие этого осложнения подтверждали с помощью компьютерной томографии легочной артерии.
Также проводили ежедневный мониторинг осложнений, связанных с применением антикоагулянтов – экхимозов и гематом в месте инъекции, кровотечений, тромбоцитопении, аллергических реакций. Большими считались кровотечения при снижении уровня гемоглобина ≥2 г/л или необходимости в переливании 2 и более единиц эритроцитарной массы или цельной крови. Если наблюдалось какое-либо из перечисленных осложнений, антикоагулянтную терапию немедленно прекращали.
Результаты
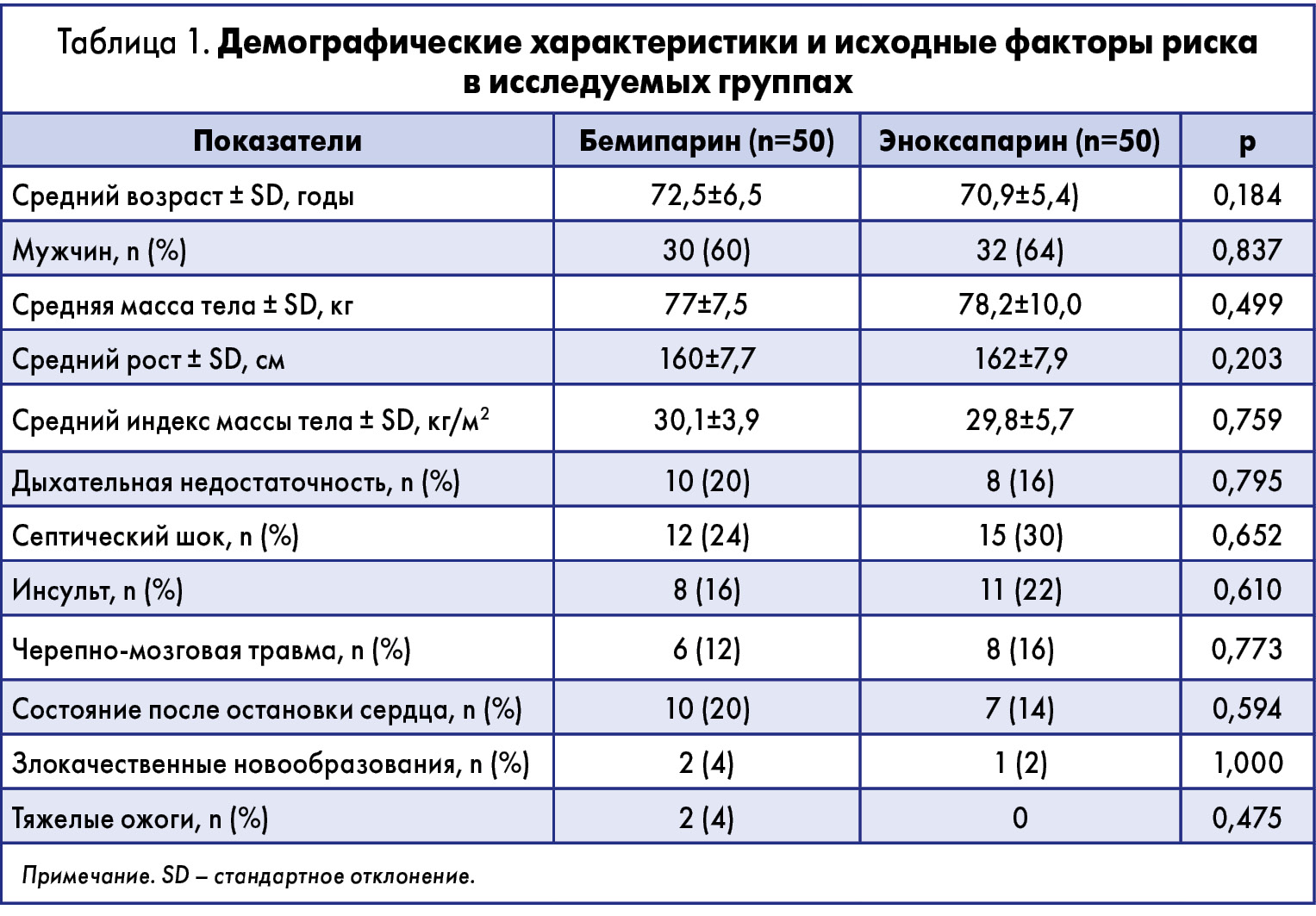
Существенных различий между группами по возрасту, массе тела, росту, полу, индексу массы тела и основным факторам риска развития ВТЭ исходно не отмечалось (табл. 1).
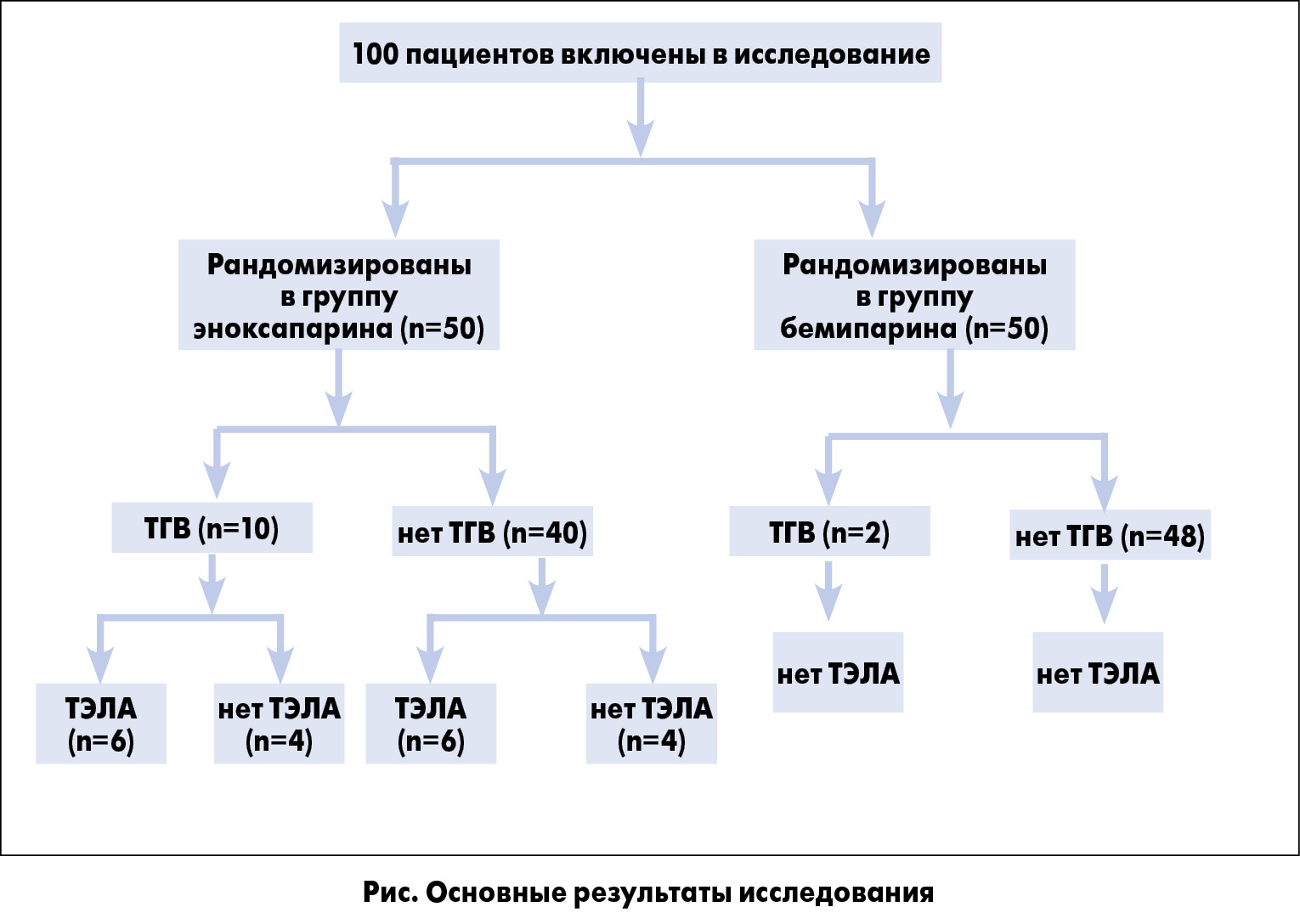
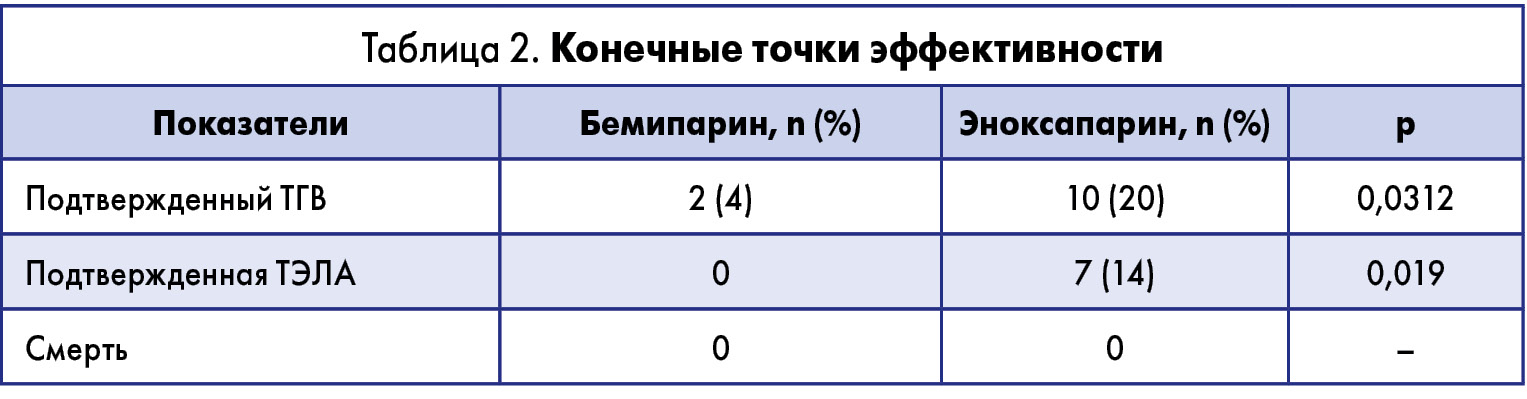
К концу периода наблюдения частота ТГВ по данным ультразвукового исследования оказалась выше в группе эноксапарина – у 10 пациентов (20%) по сравнению с 3 пациентами (4%) в группе бемипарина (р<0,05). ТЭЛА была подтверждена (с помощью компьютерной томографической (КТ-) ангиографии) у 7 пациентов (14%) в группе эноксапарина (у 6 из них был уже выявлен ТГВ), в то время как в группе бемипарина не зарегистрировано ни одного случая этого осложнения (р<0,05) (рис.). За 60-дневный период наблюдения смертельные исходы не зафиксированы ни в одной из групп (табл. 2).
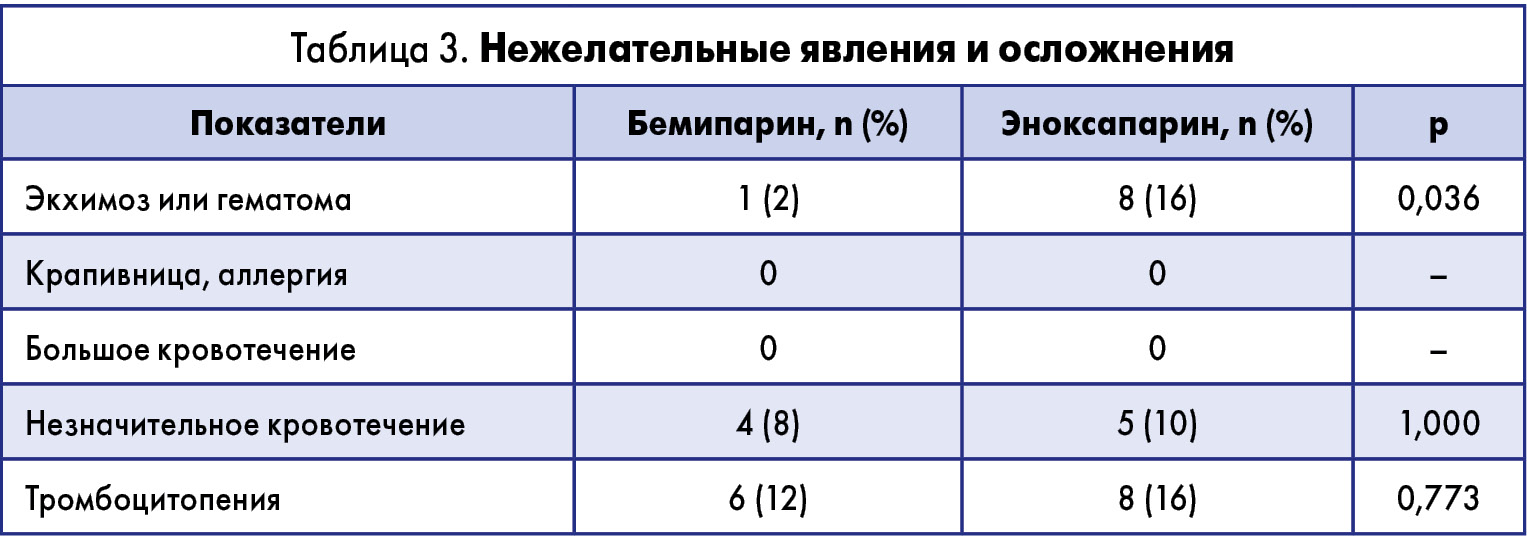
Экхимозы или гематомы в месте инъекции отмечены у 8 пациентов (16%) в группе эноксапарина и только у 1 пациента (2%) в группе бемипарина (р<0,05) без существенной разницы между группами по частоте других нежелательных явлений и осложнений, связанных с применением антикоагулянтов (табл. 3).
Ни один участник не выбыл из исследования досрочно.
Обсуждение
Критически больные пациенты в ОИТ относятся к группе высокого риска ВТЭ, поскольку большинство из них имеют сразу несколько факторов риска, среди которых, в частности, иммобилизация, седация, механическая вентиляция легких, использование центральных венозных катетеров, применение вазоактивных препаратов для поддержания артериального давления и перфузии тканей. Кроме того, основные заболевания, ставшие причиной критического состояния (острый инфаркт миокарда, инсульт, сепсис, травма и др.) являются независимыми факторами риска ВТЭ, так как активируют каскад коагуляции. В связи с этим такие пациенты нуждаются в медикаментозной тромбопрофилактике при отсутствии строгих противопоказаний. Чем раньше начата профилактическая антикоагулянтная терапия, тем меньше вероятность развития ТГВ со всеми последующими опасными для жизни осложнениями.
Таким образом, при поступлении в ОИТ всем пациентам в критическом состоянии должно быть немедленно проведено обследование на предмет наличия ТГВ и назначена профилактика ВТЭ, что позволяет существенно снизить риск развития тромбоэмболических осложнений, сократить длительность пребывания в ОИТ и затраты, связанные с лечением ВТЭ.
В этом исследовании сравнивали эноксапарин, который является одним из наиболее часто используемых в ОИТ НМГ, с бемипарином в профилактике ВТЭ у критически больных пациентов ОИТ. Было обнаружено, что применение бемипарина связано с меньшим риском развития ТГВ и ТЭЛА при более низкой частоте локальных осложнений антикоагулянтной терапии. Такое отличие авторы объясняют более высоким коэффициентом Xa-IIa-факторной активности бемипарина по сравнению с эноксапарином.
Насколько известно авторам, ранее не было проведено исследований, в которых бы сравнивались бемипарин и эноксапарин у критически больных пациентов ОИТ. В то же время опубликованы результаты нескольких исследований, в которых эти НМГ сравнивали в качестве средств тромбопрофилактики после оперативных вмешательств.
Так, в работе S.K. Alalaf и соавт. (2015) была оценена эффективность и безопасность двух НМГ в качестве тромбопрофилактики после естественных родов и кесарева сечения. Было установлено, что применение бемипарина приводит к снижению частоты симптоматической ВТЭ и местных побочных эффектов, таких как боль в месте инъекции и экхимозы, по сравнению с группой эноксапарина. В группе бемипарина не было зарегистрировано случаев раневых осложнений, в то время как в группе эноксапарина зафиксировано 6 таких эпизодов (расхождение краев раны, гематомы).
Другое исследование по сравнению эффективности и безопасности бемипарина и эноксапарина проводилось с участием пациентов, перенесших тотальное эндопротезирование коленного сустава. Было показано, что бемипарин, который начинали применять через 6 ч после операции, ассоциировался с более низкой частотой ВТЭ (проксимальный ТГВ и ТЭЛА) по сравнению с эноксапарином, который начинали вводить за 12 ч до операции при сопоставимых показателях безопасности (A. Navarro-Quilis et al., 2003).
Пациенты с высоким риском развития ВТЭ для профилактики этого осложнения должны получать адекватную дозу антикоагулянта. Исследование J.L. Balibrea и соавт. (2007) с участием пациентов с раком было посвящено определению оптимальной дозы бемипарина в качестве профилактики ВТЭ. Авторы обнаружили, что бемипарин 3500 МЕ/сут полностью предотвратил развитие симптоматической ВТЭ, в то время как в группе бемипарина 2500 МЕ/сут они зафиксировали 3 случая ВТЭ. При этом существенной разницы между более низкой и более высокой профилактической дозой бемипарина по частоте геморрагических осложнений установлено не было.
Таким образом, все пациенты с высоким риском ВТЭ должны получать бемипарин в дозе 3500 МЕ/сут для обеспечения полной защиты от ВТЭ, поскольку исследований, поддерживающих применение бемипарина 2500 МЕ/сут у пациентов с высоким риском, не было.
Помимо того что несколько клинических испытаний продемонстрировали безопасность и эффективность бемипарина, фармакоэкономические исследования, в свою очередь, также показывают преимущества лечения бемипарином по сравнению с другими гепаринами (M.M. Ciccone et al., 2014).
Более высокая частота ТГВ и ТЭЛА у пациентов, получавших эноксапарин в дозе 40 мг 1 раз в сутки подкожно, указывает на то, что такая широко используемая доза данного препарата может быть недостаточной для профилактики ВТЭ (S. Robinson et al., 2010; 2013).
Ограничениями этого исследования являются относительно небольшой размер выборки и одноцентровый дизайн, в связи с чем существует необходимость проведения более масштабного рандомизированного контролируемого исследования по сравнению данных препаратов у критически больных пациентов ОИТ.
Выводы
В этом исследовании бемипарин превзошел эноксапарин в качестве средства профилактики ВТЭ у критически больных пациентов ОИТ и при этом характеризовался меньшей частотой развития локальных нежелательных явлений.
M.S. Abbas. Bemiparin versus Enoxaparin in the Prevention of Venous Thromboembolism among Intensive Care Unit Patients. Indian J Crit Care Med. 2017 Jul; 21 (7): 419-423.
Реферативный перевод с англ. Натальи Мищенко