30 листопада, 2017
Сучасні підходи до основних засад здорового та лікувального харчування

 Медичні працівники повинні постійно вдосконалювати та оновлювати свої знання з різних аспектів харчування, надавати людям – як здоровим, так і хворим – рекомендації, ґрунтуючись на сучасних наукових даних.
Медичні працівники повинні постійно вдосконалювати та оновлювати свої знання з різних аспектів харчування, надавати людям – як здоровим, так і хворим – рекомендації, ґрунтуючись на сучасних наукових даних.
Знання основ здорового (раціонального) лікувального (дієтичного) харчування є обов’язковою умовою ефективної професійної діяльності кожного медичного працівника.
Більш глибокі знання в цьому напрямі повинні мати лікарі, оскільки вони встановлюють діагноз, призначають лікування хворому з урахуванням особливості патогенезу, клінічного перебігу, стадії хвороби пацієнта, його приналежності до трофологічної групи, фізіологічного стану, індивідуальних особливостей організму, оптимальних шляхів та способів надходження в організм поживних речовин тощо.
Не менш важлива роль відводиться і середній ланці медичних працівників, робота яких безпосередньо пов’язана з виконанням медичних рекомендацій, спостереженням за дотриманням хворою людиною порад лікаря, в тому числі з лікувального харчування. Тому медична сестра повинна знати фізіологічну роль основних харчових речовин, орієнтуватися в питаннях лікувального та профілактичного впливу харчових продуктів, їх використання й обмеження при різних захворюваннях, режиму харчування для коректного роз’яснення хворому рекомендацій лікаря щодо побудови харчового раціону тощо.
Такий тісний зв’язок у цих питаннях між лікарем та медичною сестрою є запорукою правильного дієтологічного супроводу хворого, а разом з медикаментозним лікуванням – його швидкого одужання.
Внаслідок досягнень сучасної науки значно розширився спектр знань про принципи харчування здорової та хворої людини. Раніше до формули збалансованого харчування входило близько шістдесяти нутрієнтів, сьогодні – майже дев’яносто. Раніше існували класичні уявлення про те, що кожна хвороба потребує спеціальної дієти і тому хворих групували за дієтичними столами, нині колишню систему лікувального харчування за Певзнером скасовано. Так, концепція лікувального харчування змінилася: всі люди – і здорові, і хворі – потребують повноцінного здорового харчування з урахуванням індивідуальних особливостей організму, хронічних хвороб, фізичного навантаження тощо. Тому сучасна дієтотерапія вимагає диференційованого, індивідуального підходу до кожного хворого.
Комплексний підхід до надання рекомендацій з харчування хворому, населенню в цілому знайшов відображення в чинних документах МОЗ України (наказ № 931 від 29.10.2013 «Про удосконалення організації лікувального харчування та роботи дієтологічної системи в Україні», наказ № 15 від 14.01.2013 «Про затвердження Методичних рекомендацій для лікарів загальної практики – сімейної медицини з приводу консультування пацієнтів щодо основних засад здорового харчування», наказ № 272 від 18.11.1999 «Норми фізіологічних потреб населення України в основних харчових речовинах та енергії»), матеріалах Всесвітньої організації охорони здоров’я (ВООЗ) «Здоров’я-21: основи політики досягнення здоров’я для всіх у Європейському регіоні ВООЗ» тощо.
Відповідно до цих документів головною концептуальною відмінністю сучасних рекомендацій щодо харчування, які використовуються у практиці лікаря, від традиційних підходів є те, що харчування будь-якої людини, в тому числі дієтичне, базується на чотирьох головних складових: адекватності енергетичним витратам, збалансованості за вмістом найважливіших продуктів і нутрієнтів, безпечності їжі та максимально можливого збереження задоволення від її споживання. При цьому дієта хворої людини повинна максимально включати ці чотири складові.
З а сучасними вимогами обов’язковою умовою для призначення лікувального харчування є визначення харчового статусу хворого. Це здійснюється на основі вирахування індексу маси тіла (ІМТ) за спеціальною формулою, що рекомендована ВООЗ:
а сучасними вимогами обов’язковою умовою для призначення лікувального харчування є визначення харчового статусу хворого. Це здійснюється на основі вирахування індексу маси тіла (ІМТ) за спеціальною формулою, що рекомендована ВООЗ:
ІМТ = М / ЗР2, де М – маса тіла (кг); ЗР – зріст (м).
Відповідно до індексу маси тіла усіх хворих поділяють на три основні групи: з недостатнім харчуванням (гіпотрофія), з адекватним харчуванням (нормотрофія) та з надлишковим харчуванням (гіпертрофія):
1) гіпотрофія – ІМТ менше 18,5 кг/м2;
2) нормотрофія – ІМТ від 18,5 до 24,9 кг/м2;
3) гіпертрофія – ІМТ 25 кг/м2 і більше (30-34,9 кг/м2 – ожиріння І ступеня; 35-39,9 кг/м2 – ожиріння ІІ ступеня; 40 кг/м2 і більше – ожиріння ІІI ступеня).
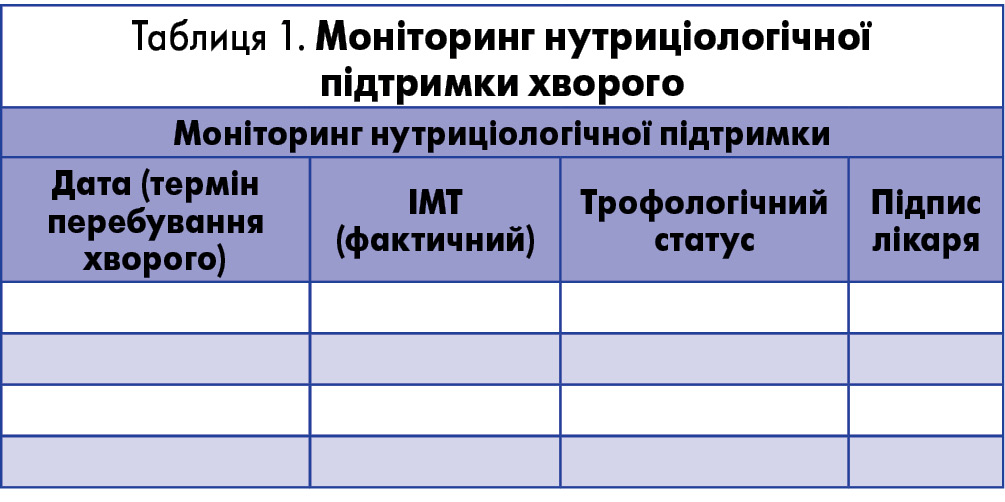
Згідно з наказом № 15 від 14.01.2013 цей індекс є обов’язковим для визначення та внесення до медичної документації як ключовий показник оцінки статусу харчування людини.
Так, індекс маси тіла повинен вноситися до зразка листа призначення харчування (рис.), фіксуватися в таблиці моніторингу нутриціологічної підтримки хворого (табл. 1).
За індексом маси тіла для хворих:
- з гіпотрофією пропонується дієта з енергетичною цінністю на рівні 2400-2700 ккал/добу, із вмістом білків на рівні 90-100 г (у т. ч. тваринних – 55-60 г), жирів – 70 г (у т. ч. рослинних – не менше 40 г), вуглеводів – 400-450 г (у т. ч. простих вуглеводів – до 150 г);
- з адекватним харчуванням енергетична цінність дієти повинна складати 2200-2400 ккал, вміст білків – 80-90 г (тваринних – 45-50 г), жирів – 70 г (у т. ч. рослинних – 40 г), вуглеводів – 350-400 г (у т. ч. простих – до 100 г);
- при надлишковому харчуванні призначається низькокалорійна дієта (калорійність знижена за рахунок вуглеводів (300-350 г), особливо простих – до 50 г, та незначного зменшення жирів – до 60 г). Енергетична цінність такої дієти становить 1800-2000 ккал, вміст білків лишається на досить високому рівні – 80-90 г.
Якщо хворий дотримується суворого постільного режиму, то його добові енерговитрати не повинні перевищувати 2000 ккал.
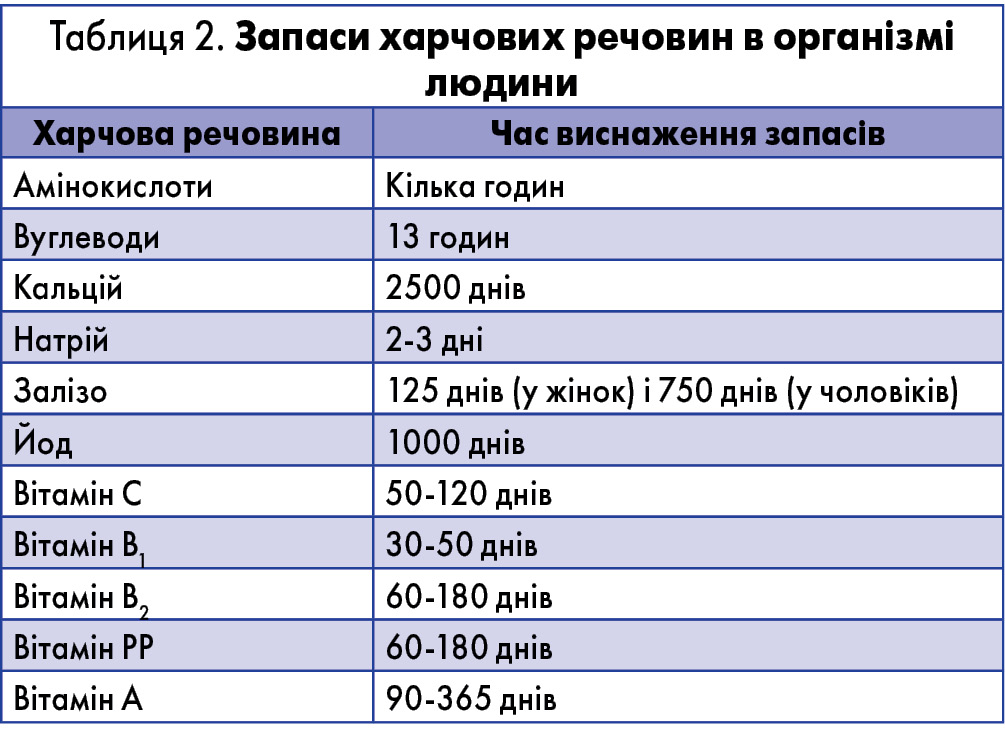
Раціон харчування повинен бути різноманітним і збалансованим за вмістом нутрієнтів, оскільки організм людини не накопичує харчові речовини на довгий термін.
Наприклад, найтриваліший з усіх – запас кальцію у кістках, якого вистачає до 7 років. Запаси амінокислот є відносно невеликими, і якщо ці речовини не надходять в організм із їжею, то їх запаси зникають за кілька годин. Запаси вуглеводів виснажуються за 10-13 годин, вітаміну А – за 3-12 місяців, заліза – за 125 днів у жінок та за 750 днів у чоловіків (табл. 2).
У разі дефіциту харчових речовин та після певного латентного періоду, тривалість якого залежить від запасів поживних речовин в організмі (метаболічного резерву), з’являються перші ознаки хвороб і синдроми недостатнього харчування.
Тому науковцями розроблено добові норми фізіологічних потреб людини в основних харчових речовинах, які враховують вікові, антропометричні та інші особливості організму («Норми фізіологічних потреб населення України в основних харчових речовинах та енергії» № 272 від 18.11.1999).
Під час лікування пацієнта надходження певних нутрієнтів корегується з урахуванням особливостей патогенезу, клінічного перебігу, стадії хвороби, рівня та характеру метаболічних зрушень, стану хворого, дотримання пацієнтом певного режиму (постільний, напівпостільний, активний) тощо.
Згідно з наказом МОЗ України № 931 дорослих пацієнтів розподіляють на групи за профілями харчування: загального профілю – терапевтичні та хірургічні хворі; гастроентерологічні; онкологічні; вагітні; породіллі; дітей – на 5 вікових груп.
Відповідно до цього наказу було змінено і норми харчування на одного хворого залежно від його харчового статусу та профілю відділення.
Так, хворі терапевтичного відділення з гіпертрофічним станом, у порівнянні з гіпотрофічним, мають отримувати збільшену кількість овочів – до 600 г/добу (при гіпотрофії – до 400 г/добу) без врахування картоплі. Також їм збільшено кількість білкової їжі, а саме: м’яса курки – до 70 г/добу, риби – до 70 г/добу, тоді як для хворих з гіпотрофією та адекватним харчовим статусом ці цифри складають по 50 г/добу.
З раціону хворих на гіпертрофію повністю виключені макаронні вироби, зменшено норму хлібобулочних виробів (наприклад, хліб пшеничний при гіпертрофії рекомендовано тільки до 30 г/добу, тоді як при гіпотрофії – до 150 г/добу), круп – 50 г/добу (при гіпотрофії – 80 г/добу), картоплі – 100 г/добу (при гіпотрофії – 200 г/добу), масла вершкового – 5 г/добу (гіпотрофікам у 2 рази більше).
Для пацієнтів онкологічних відділень збільшено норми круп’яних виробів, риби, олії як продуктів, що містять більше біологічно цінних компонентів; зменшено кількість макаронних виробів (порівнюючи з нормами для хворих терапевтичного відділення).
Калорійність щоденного раціону жінок, які знаходяться у пологових відділеннях, зростає на 350-500 ккал, у тому числі білків – на 30-40 г, жирів – на 12-15 г, вуглеводів – на 30-40 г. Додатково щоденно до раціону харчування вагітні жінки повинні отримувати 600 мкг фолієвої кислоти та 200 мкг йоду у вигляді дієтичних добавок для попередження вад розвитку плода.
Жінки, що годують груддю та здійснюють догляд за дитиною в стаціонарі, забезпечуються харчуванням відповідно до норм продуктів на одну породіллю на день для пологових відділень.
Харчування дітей призначається з максимальним збереженням харчової та біологічної цінності раціону відповідно до клінічних протоколів лікування (враховуючи вікову групу).
Через неможливе включення до лікувального харчування певних харчових продуктів наказом № 931 запропоновано список взаємозамінності продуктів при приготуванні дієтичних страв (Додаток 1 до «Інструкції з організації лікувального харчування у закладах охорони здоров’я») та заміну продуктів відповідно до вмісту білків і вуглеводів (Додаток 2 до «Інструкції…»).
Для кожного лікувального раціону як дорослих, так і дітей, залежно від характеру та стадії захворювання, передбачено списки заборонених або обмежених продуктів, а також рекомендованих для включення до раціону продуктів, які мають парафармакологічні (лікувальні) властивості. Так, дієтологи визначають лікувальні властивості ацидофільних продуктів, меду, овочевих та фруктових соків, мінеральних вод тощо.
На особливу увагу заслуговують пацієнти з харчовою непереносимістю (харчові алергії, ферментопатії, токсичні реакції, психогенна непереносимість тощо).
Згідно з наказом № 931 у сучасному лікувальному харчуванні акцентується увага на індивідуалізації харчового раціону залежно від трофологічного стану хворого, основного та супутнього діагнозів. Це досягається за рахунок корекції стандартного раціону шляхом збільшення чи зменшення у ньому кількості певних продуктів (наприклад, буфетної продукції – за рахунок хліба, цукру, масла; підбору круп’яних, овочевих гарнірів; використання нерегламентованого (домашнього) харчування, а також призначення спеціальних харчових продуктів (функціональних харчових продуктів, дієтичних добавок, харчових продуктів для спеціального дієтичного споживання тощо) відповідно до рекомендацій лікаря.
При призначенні лікувального харчування потрібно звертати увагу й на особисті вподобання пацієнта.
Особливе місце займають поради щодо дотримання пацієнтом певного виду раціону (дієти) залежно від його стану та анамнезу – так звані «особливі дієти». Наприклад, серед найбільш вивчених дієтологічних підходів можна виділити раціон з низьким вмістом жиру, раціон для контролю артеріальної гіпертензії, середземноморський та нетривалі вегетаріанські раціони (дієти). Усі перераховані вище варіанти харчування мають достовірний позитивний вплив на здоров’я.
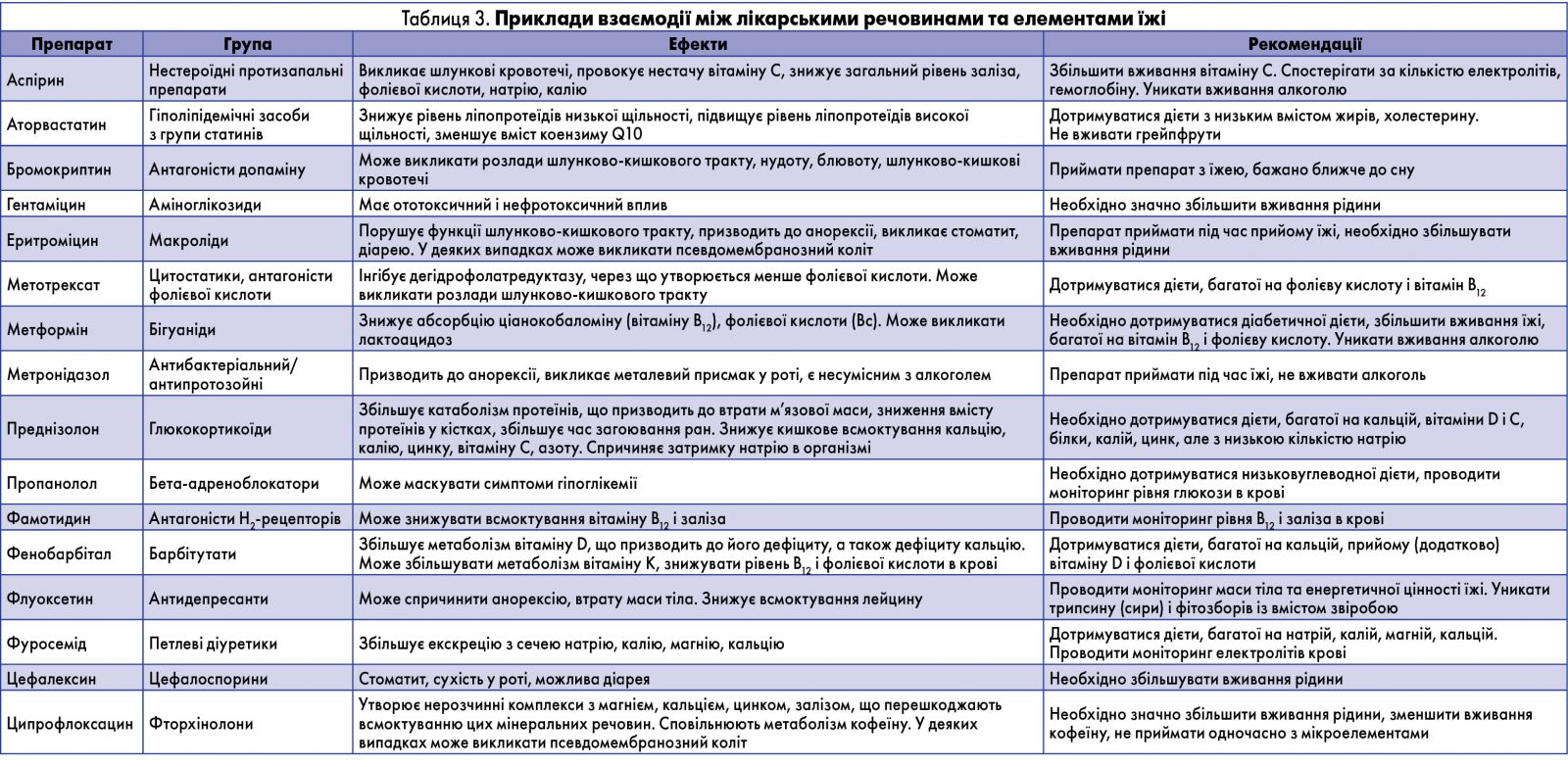
Сучасні підходи до основних засад лікувального харчування повинні базуватися на розумінні взаємодії елементів їжі та лікарських засобів, оскільки небажане сполучення харчових продуктів і лікарських препаратів може суттєво знижувати ефективність лікування та подовжувати термін одужання. Таке поєднання компонентів харчових продуктів і лікарських засобів може викликати побічні ефекти, змінити здатність сприймати їжу, спричинити розлади травлення тощо.
Наприклад, такі харчові продукти і напої, як ферментовані сири, перезрілі овочі, фрукти, шоколад, копчені продукти, дріжджі, кисла капуста, бобові, печінка птахів, червоне вино, пиво тощо, містять специфічну речовину тирамін, який за своїм впливом на організм людини схожий на адреналін (має судинозвужувальний ефект). Лідерами серед фруктів за вмістом тираміну є авокадо і банани. У звичайних умовах тирамін їжі інактивується в печінці моноамінооксидазою (МАО) шляхом окисного дезамінування. Але якщо попередньо вводити інгібітори МАО (токлобемід, іпразид, трансамін тощо), то внаслідок блокади ферменту МАО тирамін їжі залишається незруйнованим і виявляє свою адреноміметичну дію: може провокувати сильний головний біль, нервову збудливість, підвищувати тонус м’язів та рівень цукру, прискорювати серцебиття, різко підвищувати артеріальний тиск з можливим розвитком гіпертонічного кризу. Під час тривалого прийому синтетичних інгібіторів МАО від цих продуктів варто відмовитися на весь курс прийому препарату і на два тижні після його закінчення.
Харчові продукти, що містять багато вітаміну К, значно послаблюють дію антикоагулянтів внаслідок їхнього антагонізму. Багато калію містять родзинки, курага, білокачанна капуста, салат, зелені томати, банани тощо.
Такі продукти, як капуста, редька, редис, салат тощо, містять прогватрин, що має антитиреоїдні властивості, тому їх необхідно вживати хворим, які приймають тиреоїдин, тироксин, препарати йоду.
Призначаючи гіпотензивні засоби, потрібно пам’ятати, що калина, горобина, буряк можуть посилювати гіпотензивний ефект.
Упродовж курсу лікування такими препаратами, як аміназин, амідопірин, антипірин, сульфаніламідні, антидіабетичні засоби, тетрацикліни, рекомендується виключати з раціону копченості, консервації, продукти, до яких додаються (за технологічною рецептурою) або які можуть містити нітрати, нітрити, для уникнення утворення високотоксичних нітрозоамінів і канцерогенних амінів.
Сучасний підхід до основних засад лікувального харчування повинен враховувати взаємодію ліків та їжі для профілактики небажаних реакцій. Деякі приклади взаємодії між лікарськими речовинами та елементами їжі наведено в таблиці 3.
Необхідно враховувати, що в деяких випадках реакція з боку організму настає тільки через тривалий час після прийому певного препарату. Наприклад, порушення обміну кальцію з наступним розвитком остеопорозу є наслідком тривалого лікування глюкокортикоїдами.
Також під час лікування треба звертати увагу на кислотно-лужний профіль продуктів харчового раціону.
Лужна їжа (молоко, овочі, фрукти, ягоди) сприяє кращому виведенню кислих лікарських препаратів (наприклад, похідних саліцилової кислоти) та посилює ефект лужних речовин. Кислі фруктові та овочеві соки можуть нейтралізувати фармакологічний ефект деяких антибіотиків (еритроміцину, ампіциліну тощо), але посилити ефект саліцилатів, сповільнити всмоктування нестероїдних протизапальних препаратів. Також молоко послаблює дію антибіотиків, оскільки молочний кальцій зв’язує значну їх частину та заважає всмоктуванню.
Завдяки правильним підходам у лікувальному харчуванні забезпечується нормалізація обміну речовин людини, покращуються функції уражених органів або систем, підсилюється ефективність інших факторів лікування, стимулюються репаративні запальні процеси, зміцнюється імунна система.
Таким чином, правильно організоване лікувальне харчування є потужним чинником комплексної терапії хворого.
Медична газета «Здоров’я України 21 сторіччя» № 21 (418), листопад 2017 р.