1 грудня, 2017
Фітотерапія при ГРЗ і неспецифічних захворюваннях органів дихання
 На сьогодні застосування фітозасобів у комплексному лікуванні та медичній реабілітації хворих на гострі респіраторні захворювання (ГРЗ) та неспецифічну патологію органів дихання є актуальним і професійно орієнтованим завданням як для майбутніх лікарів, так і для спеціалістів, які вже мають достатній рівень кваліфікації.
На сьогодні застосування фітозасобів у комплексному лікуванні та медичній реабілітації хворих на гострі респіраторні захворювання (ГРЗ) та неспецифічну патологію органів дихання є актуальним і професійно орієнтованим завданням як для майбутніх лікарів, так і для спеціалістів, які вже мають достатній рівень кваліфікації.
Зростання рівня захворюванності населення потребує впровадження натуральних методів і природних засобів у комплексну превентивну терапію та медичну реабілітацію пацієнтів. Відсутність професійної орієнтації в питаннях поглибленого вивчення лікарських засобів рослинного походження (ЛЗРП) та їхньої фармакотерапевтичної дії призводить до дискредитації методу фітотерапії, який має тисячолітню історію застосування. У багатьох країнах світу для фітотерапії розроблено законодавчу базу, яка регламентує порядок реєстрації ЛЗРП, стандартизацію, сертифікацію та контроль їхньої якості й ефективності, безпеку клінічного застосування в осіб різних вікових груп.
В основу цього огляду покладено навчальні питання, а також висвітлення ролі та місця фітотерапії як у комплексному превентивному лікуванні, так і в медичній реабілітації при ГРЗ і неспецифічних захворюваннях органів дихання:
- основні групи лікарських рослин за терапевтичним впливом на дихальні шляхи – антимікробні, відхаркувальні, потогінні, жарознижувальні, спазмолітичні, гіпосенсибілізуючі та протизапальні;
- методи аерофітотерапії в комплексному лікуванні захворювань органів дихання;
- фітотерапія при ГРЗ та ураженнях верхніх дихальних шляхів (риніт, тонзиліт, фарингіт, ларингіт);
- методи і засоби фітотерапії в комплексному лікуванні та медичній реабілітації хворих на пневмонію залежно від стадії запального процесу;
- використання фітотерапії при хронічних неспецифічних захворюваннях легень.
Гострі респіраторні захворювання
ГРЗ – це захворювання бактеріально-вірусної етіології з переважним ураженням слизових оболонок верхніх дихальних шляхів (ВДШ). До групи ГРЗ належать грип, парагрип, аденовірусна, риновірусна, респіраторно-синцитіальна інфекція тощо.
Етіологія. ГРЗ відносять до антропонозів із повітряно-крапельним шляхом передачі. Збудниками є бактерії (стрепто- і стафілококи, пневмококи та ін.) і віруси (вірус грипу, парагрипу, аденовіруси і т. ін.). Захворювання розвивається внаслідок порушення захисних бар’єрів носоглотки і дренажної функції бронхів (під впливом несприятливих екологічних факторів, переохолодження, нервово-психічного перенапруження), а також в результаті зниження імунітету.
Патогенез. Воротами інфекції є різні відділи ВДШ. Перший рівень захисту – слизова оболонка носа, другий – лімфоїдна тканина мигдалин глоткового кільця і слизова оболонка глотки.
Ушкодження ендогенних бар’єрних механізмів призводить до розвитку інфекційно-запального процесу з явищами інтоксикації і часто ускладнюється ураженням придаткових пазух носа (синуситами), залученням до процесу слизових оболонок рота, глотки, гортані, трахеї, бронхів тощо.
Клінічна картина. Захворювання розпочинається гостро, характеризується інтоксикацією і симптомами катарального запалення ВДШ. При вірусній етіології в 1-шу добу переважають лихоманка і прояви інтоксикації (головний біль, міалгії, біль у суглобах). Вид збудника може визначати локалізацію запального процесу. Так, риновіруси частіше зумовлюють риніт, аденовіруси – ринофарингіт і кон’юнктивіт, вірус грипу уражає трахею, бронхи, легені, парагрипу – гортань. Часто зустрічаються й змішані інфекції.
Основними принципами лікування є дотримання ліжкового режиму упродовж періоду лихоманки; молочно-рослинна дієта, вживання теплих напоїв у великій кількості; фітотерапія. Остання проводиться за трьома напрямами.
1. Відновлення захисних бар’єрів ВДШ і дренажної функції бронхів
Небажано використовувати адрено- або симпатомиметики (наприклад, ефедрин), оскільки навіть їх разове застосування порушує кровопостачання слизової оболонки, погіршує функцію захисних бар’єрів. Регулярне використання цих засобів призводить до атрофії війчастого епітелію і хронізації запального процесу.
Доцільно призначати інгаляції, рослинні лікарські засоби, що підсилюють цитопротекторні властивості, сприяють утворенню й виділенню захисного секрету, потенціюють антибактеріальну дію: ефірні олії (геранієва, камфорна, лавандова, м’ятна, ялицева, соснова, чебрецева, кминна, евкаліптова тощо); водні витяжки з лікарських рослин, що містять ефірні олії і фітонциди (настої бруньок берези, тополі, трави багна звичайного, вересу, материнки, м’яти, меліси, чебрецю, листя евкаліпта, шавлії, плодів коріандру, фенхеля та ін.), відвари кореневища аїру, кореневища та коренів оману; сік цибулі та часнику. Можна застосовувати також мед і прополіс. Для посилення виділення секрету, що утворився, закапують у ніс сік алое, каланхое, буряка, трави чистецю (у розведенні: 1:10-20).
Дренажну функцію бронхів відновлюють лікарські рослини, що накопичують ефіролеткі сполуки, сапоніни, алкалоїди та мають відхаркувальну дію, а саме: кореневища аїру, корені алтеї, плоди анісу, трава вероніки лікарської, кореневища та корені оману, трава материнки, квітки дивини, листя підбілу звичайного, трава медунки лікарської, первоцвіту весняного, кореневища з коренями синюхи блакитної, корені солодки, трава термопсису, чебрецю звичайного і повзучого, фіалки трикольорової і т. ін. З цією ж метою застосовуються муколітики – ЛЗРП, що містять слизи, ефіролеткі сполуки, флавоноїди. Це засоби на основі коренів алтеї, пагонів багна звичайного, кореневищ з коренями валеріани, істоду сибірського, трави вероніки лікарської, буркуну, ісопу звичайного, насіння льону, моху ісландського, бруньок сосни та ін.
2. Боротьба з інфекцією
Успіх лікування залежить від правильного вибору засобів, до яких чутливий збудник інфекційного захворювання.
Особливостями терапії при застосуванні фітозасобів є такі.
- При ГРЗ важливо поєднати призначення ЛЗРП із протимікробними і противірусними властивостями. Останні виявлено у фітопрепаратів на основі аїру тростинового, герані криваво-червоної, материнки звичайної, перстачу прямостоячого, цибулі ріпчастої, малини звичайної, меліси лікарської, шавлії лікарської, часнику посівного, евкаліпта кулястого та ін., що накопичують флавоноїди, ефіролеткі та поліфенольні сполуки.
- Необхідно комбінувати ЛЗРП з різними біологічно діючими речовинами, що дає можливість не лише досягти достатнього антибактеріального ефекту, а й запобігти селекції резистентних до терапії штамів.
- Лікування треба проводити інтенсивно (прийом лікарських рослинних засобів у вигляді настоїв, відварів, інгаляцій, полоскань кожні 1-2 год), чергуючи в зборах протимікробні компоненти (краще фітопрепарати із широким спектром дії).
- Для полоскань, зрошувань та інгаляцій доцільно використовувати витяжки з лікарських рослин, що мають протизапальну дію (табл. 1).
3. Корекція протиінфекційного імунітету
Для цього використовують ЛЗРП декількох груп, а саме: індуктори синтезу інтерферону (листя підбілу звичайного, подорожника великого, цетрарії ісландської); активатори фагоцитарної активності макрофагів (квітки арніки, траву володушки багатожильчатої, астрагалу, траву кропиви дводомної); кремнійорганічні кислоти, які стимулюють продукцію інтерлейкіну (ІЛ) 1 (траву гірчака пташиного, реп’яшка звичайного, хвоща польового, кропиви дводомної; шишки хмелю, кореневища пирію повзучого та ін.); стимулятори місцевого імунітету, що містять і накопичують цинк (плоди анісу, квітки арніки; листя бобівника трилистого, берези, шавлії; траву гірчака пташиного, золотарника канадського; кукурудзяні приймочки та ін.).
На етапі одужання рекомендується призначення фітоадаптогенів (при лихоманці вони протипоказані).
Патогенетична терапія включає застосування ЛЗРП з протизапальною й антигіпоксичною дією: рослинні збори можуть включати листя берези, кропиви дводомної, шавлії; квітки календули лікарської, ромашки аптечної, липи серцелистої; траву череди трироздільної, хвоща польового та ін.
Симптоматична терапія направлена на зниження температури тіла, усунення головного болю, нормалізацію загального самопочуття. Жарознижувальні засоби слід приймати лише при температурі тіла >38 °C. Рекомендується переважно вживання немедикаментозних засобів і методів, що сприяють збільшенню тепловіддачі (обтирання гарячою водою з додаванням спирту або оцту, холодні обтирання тощо); антипіретичних і потогінних рослинних засобів, що накопичують органічні кислоти, флавоноїди, поліфенольні сполуки (на основі листя берези, брусниці, підбілу звичайного, малини; квіток волошки, липи серцелистої, ромашки аптечної; трави череди трироздільної, плодів малини і журавлини). Потрібно також вводити в збір лікарські рослини, багаті вітамінами: плоди шипшини, журавлини, чорниці, обліпихи крушиновидної; квітки календули, траву кропиви дводомної, листя подорожника великого.
На 3-4-й день захворювання можна призначати гірчичні та медові обгортання, розтирання і компреси з ефірними оліями.
Бронхіт
Бронхіт – гостре запалення слизової оболонки бронхів, може мати гострий і хронічний перебіг.
Етіологія. Бронхіт часто є ускладненням ГРЗ, зумовленого вірусами. Вірусні агенти уражають епітелій слизової оболонки дихальних шляхів, пригнічують фактори специфічного і неспецифічного захисту, що призводить до приєднання бактеріальної інфекції (пневмококів, гемолітичного стрептокока, золотистого стафілокока, клебсієли та ін.). До факторів, що спричиняють розвиток бронхіту, відносять також переохолодження, зловживання алкоголем, хронічні інтоксикації, куріння, наявність хронічних осередків інфекції у ВДШ, вдихання повітря з високим вмістом пилу, пилку рослин тощо, різні хімічні (оксид азоту, сірчаний і сірчастий ангідриди, сірководень, хлор, аміак та ін.) і спадкові чинники.
Патогенез. Запальний процес може локалізуватися в трахеї, крупних бронхах (трахеобронхіт), бронхах середнього калібру або дрібних бронхах і бронхіолах (бронхіоліт). Запальні зміни слизової оболонки бронхів у поєднанні з посиленим слизоутворенням часто зумовлюють порушення бронхіальної прохідності, що є однією з передумов трансформації гострого бронхіту в хронічний. У легких випадках зміни обмежуються слизовою оболонкою, у важких – залучаються всі шари бронхіальної стінки.
Клінічна картина залежить від причин захворювання, його перебігу і т. ін. Основними симптомами є дискомфорт за грудиною, інколи – відчуття печії, важкості; з’являється кашель (спочатку сухий, а потім із виділенням слизового або слизово-гнійного мокротиння), ядуха. Інколи кашель стає надривним або приступоподібним, що нерідко трапляється в разі затяжного перебігу бронхіту. Також спостерігаються загальна слабкість і пітливість. Температура тіла може бути нормальною, але частіше вона підвищується до 38 °C. Над усією поверхнею легень вислуховуються жорстке дихання, сухі або вологі хрипи. Порушення дренажної функції бронхів зумовлює приєднання вторинної інфекції. При важкому перебігу захворювання з’являється бронхіальна обструкція. Ускладненнями хронічного бронхіту є дифузна емфізема легень, кровохаркання; дихальна недостатність (ядуха при навантаженнях або в спокої); хронічне легеневе серце (серцева недостатність за правошлуночковим типом).
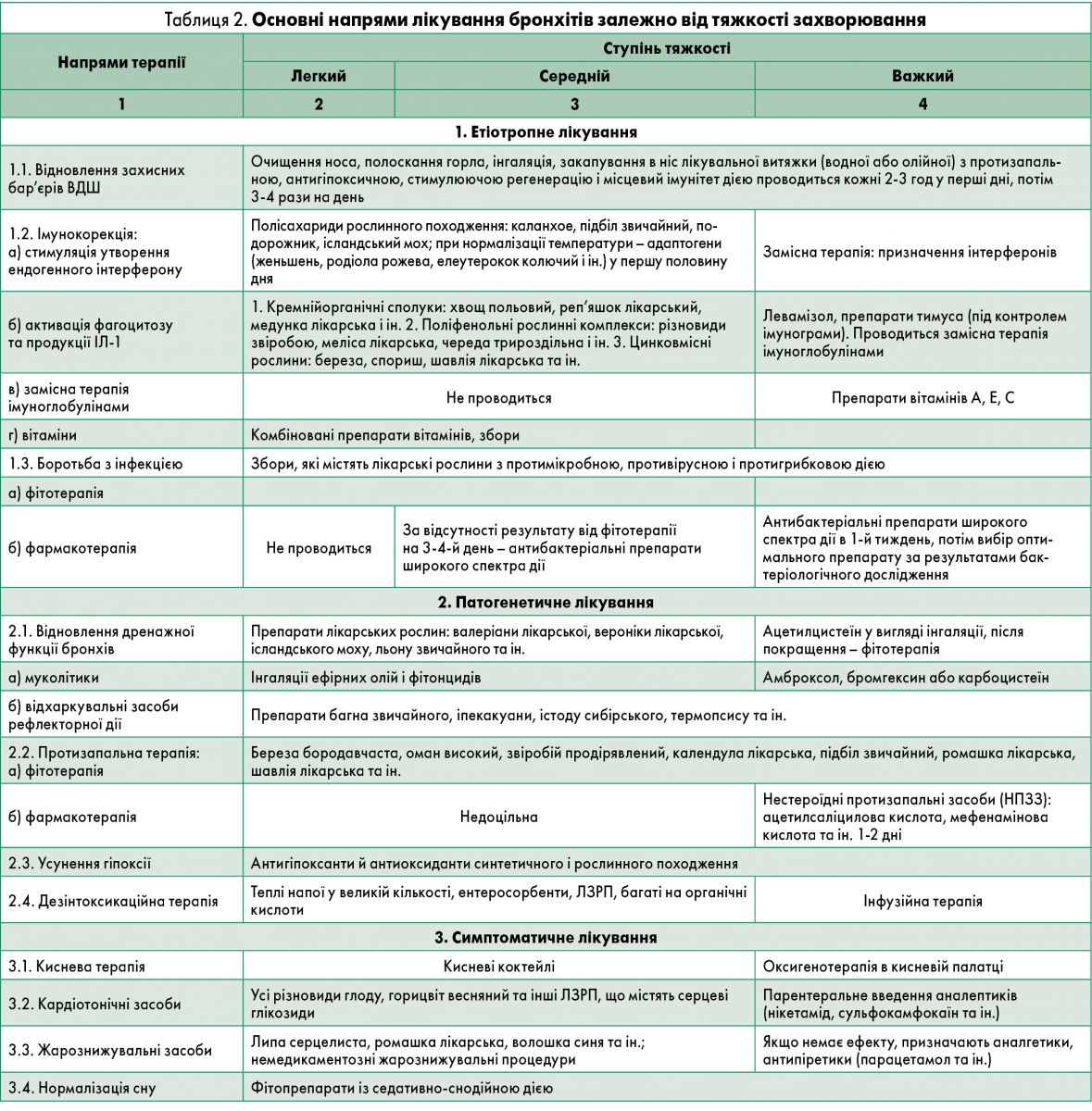
Лікування. У випадку гострих бронхітів фітотерапія має допоміжне значення. Активний процес із доведеною бактеріальною етіологією потребує призначення антибактеріальних препаратів. При загостренні хронічного бронхіту призначають більш тривалі схеми лікування порівняно з такими при гострому бронхіті. Протикашльові засоби застосовують лише тоді, коли кашель не виконує захисної функції, тобто не пов’язаний із наявністю мокротиння у бронхіальному дереві. Основні напрями фітотерапії бронхітів представлено в таблиці 2.
Пневмонія
Пневмонія – запальне захворювання легень, перебіг якого супроводжується переважним ураженням альвеол, інтерстиційної тканини і судинної системи легень. Коли ушкоджується доля легені, йдеться про крупозну пневмонію. Залежно від того, яка доля і яка легеня уражені, (може мати місце право- або лівостороння пневмонія, ураження верхньої, середньої або нижньої долі легень). Якщо запальний процес охоплює цілу легеню або обидві легені, розвивається тотальна пневмонія. Вогнищева пневмонія характеризується поширенням запального процесу з бронхів на альвеолярну тканину, ушкодженням на рівні часточок і наявністю катарального, рідше гнійного або геморагічного ексудату. За перебігом розрізняють гостру і хронічну пневмонію.
Етіологія. Збудниками пневмонії можуть бути бактерії (стафілококи, пневмококи, стрептококи та ін.), віруси (грипу, парагрипу, аденовіруси та ін.), мікоплазми, хламідії, рикетсії, патогенні гриби. Залежно від збудника гострі пневмонії класифікують на бактеріальні, вірусні, мікоплазменні і грибкові. Хімічні та фізичні чинники (дія на легені хімічних речовин, переохолодження, опік, радіоактивне ушкодження та ін.) зазвичай поєднуються з інфекційними.
Патогенез. Збудники проникають у легеневу тканину бронхогенними (при порушеному бар’єрі ВДШ), гематогенними і лімфогенними шляхами (за наявності в організмі гострих і хронічних вогнищ інфекції). Важливу роль у патогенезі відіграють порушення захисних механізмів бронхолегеневої системи, імунітету.
Клінічна картина. Пневмонії, зумовлені різними збудниками, мають свої клінічні особливості, характер перебігу, ускладнення. Початок крупозної пневмонії гострий, з ознобом і різким підвищенням температури тіла до 38-40 °C. Спостерігається біль у грудній клітці на стороні ураження, що посилюється при диханні і кашлі. З’являється ядуха (до 40 дихань у хвилину), яка супроводжується роздуванням крил носа. Кашель спочатку сухий, болісний, потім із виділенням «іржавого» мокротиння. На обличчі з’являється гіперемія з ціанотичним відтінком, на губах – нерідко герпетичні висипання. Дихання прискорене, поверхневе, грудна клітка з боку ушкодженої легені відстає в акті дихання. При аускультації ослаблене дихання, вислуховуються хрипи, крепітація, при ураженні плеври – шум тертя плеври. Відзначаються зміни з боку інших органів і систем: тахікардія, зниження артеріального тиску, головний біль, дратівливість, безсоння; у важчих випадках спостерігаються збудження, сплутана свідомість, психічні зміни. Відзначаються зміни в загальному аналізі крові та сечі. При рентгенологічному дослідженні візуалізуються ділянки затемнення.
Вогнищева пневмонія характеризується різноманітністю клінічних проявів. Здебільшого захворювання починається гостро – з підвищення температури тіла до 38-38,5 °C, ознобу; з’являються головний біль, загальна слабкість, болі в грудній клітці, суглобах, кашель. Часто спостерігається стерта клінічна картина захворювання.
Частим ускладненням пневмоній є ексудативний плеврит. Зазвичай він слабко виражений, але зі збільшенням ексудату набуває основного значення в клінічній картині. Важким ускладненням пневмонії є абсцес легень. Серед позалегеневих ускладнень спостерігаються гостра судинна і серцева недостатність, вогнещевий нефрит, рідше – дифузний гломерулонефрит, перикардити, ендокардит, менінгіти.
Лікування гострої пневмонії має бути, за можливості, раннім, комплексним і проводитися відповідно до таких принципів:
- ліжковий режим, переважно госпіталізація;
- щадна дієта з обмеженням солі і достатньою кількістю вітамінів (особливо вітамінів А, С, групи В), вживання теплих напоїв у великій кількості;
- етіотропне лікування (вплив на збудника захворювання).
Мета патогенетичної терапії – усунення інтоксикації, гіпоксії і запалення, нормалізація імунітету, дренажної функції бронхів, вплив на внутрішньоальвеолярні і внутрішньосудинні процеси гіперкоагуляції (антикоагулянти й антиагреганти). Для усунення гіпоксії і запалення доцільне вживання ЛЗРП із протизапальними й антигістамінними властивостями (на основі кореневищ аїру, синюхи блакитної; коренів алтеї, листя і соку берези, квіток бузини, календули, дивини; трави вероніки лікарської, буркуну; листя евкаліпту).
Симптоматичне лікування здійснюють з урахуванням особливостей перебігу пневмонії в конкретного хворого. Застосовують аналгетики, антипіретики, кардіотоніки та інші засоби.
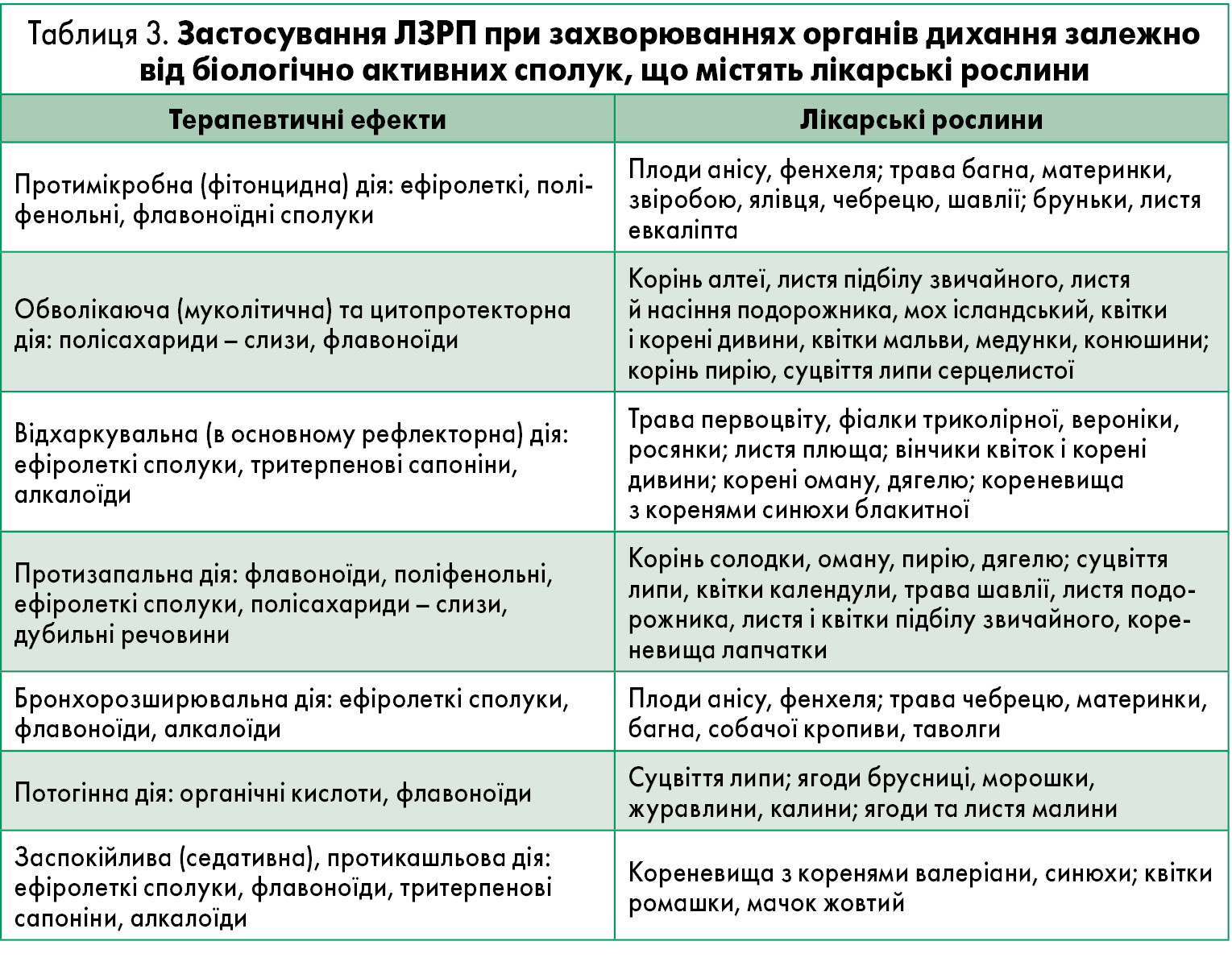
Комплексне лікування хронічної пневмонії у період загострення передбачає прийом антибактеріальних засобів широкого спектра дії і специфічної імунотерапії. Рекомендується призначення вітамінів, адаптогенів, відхаркувальних, розсмоктуючих (при усуненні загострення) та інших засобів (табл. 3) з урахуванням фармакотерапевтичної дії ЛЗРП залежно від наявності у їхньому складі тих чи інших біологічно активних сполук.
Таким чином, фітотерапія як метод лікування ГРЗ та неспецифічної патології органів дихання може бути призначена фахівцями, які пройшли тематичне вдосконалення з вивчення ЛЗРП та їхнього застосування в клінічній практиці. ЛЗРП використовуються як у комплексному лікуванні цих захворювань, так і в превентивній терапії їхніх ускладнень, а також на етапі медичної реабілітації пацієнта.
Призначають етіотропну, патогенетичну та симптоматичну терапію з урахуванням тяжкості перебігу захворювання та коморбідності в кожному індивідуальному випадку, тобто за принципом: «Лікувати хворого, а не хворобу». Етіотропне лікування, в тому числі фітотерапія, має впливати на збудника, нормалізувати захисні властивості організму хворого. Патогенетична терапія спрямована на усунення інтоксикації, гіпоксії і запалення. Подібний ефект забезпечують у тому числі й ЛЗРП, для більшості з яких характерна поліфункціональна дія, що дозволяє уникнути поліпрагмазії. Симптоматична терапія залежно від особливостей перебігу захворювання передбачає призначення ЛЗРП із кардіотонічною, аналгетичною, муколітичною, відхаркувальною, дезінтоксикаційною, сечогінною, полівітамінною активністю. З метою підвищення ефективності та якості лікування рекомендується одночасне застосування ЛЗРП внутрішньо (настої, відвари), у вигляді інгаляцій, промивань та ополіскувань носо- і ротоглотки.
Медична газета «Здоров’я України 21 сторіччя» № 21 (418), листопад 2017 р.