15 грудня, 2017
Новое слово в комбинированной терапии ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) относится к тем заболеваниям, в лечении которых в последние годы достигнут значительный прогресс: увеличилась продолжительность жизни пациентов с ИБС и артериальной гипертензией (АГ), существенно улучшилось ее качество, снизился риск развития сердечно-сосудистых (СС) катастроф. Это стало возможным благодаря появлению эффективных препаратов, способных влиять на все звенья патогенеза ИБС. Тем не менее актуальным остается вопрос приверженности пациентов к терапии, так как больным с ИБС часто приходится принимать большое количество препаратов. Приверженность к терапии, а следовательно, ее эффективность можно повысить путем использования фиксированных комбинаций. Сегодня в Украине появилась первая и единственная в мире фиксированная комбинация бета-блокатора (ББ) и ингибитора ангиотензинпревращающего фермента (ИАПФ) – двух классов препаратов, которые являются первой линией терапии пациентов с ИБС. На научно-практической конференции «Как повысить эффективность лечения пациентов с ИБС: место новой фиксированной комбинации ББ и ИАПФ», состоявшейся 8 сентября в г. Киеве, была представлена новая фиксированная комбинация бисопролола и периндоприла – препарат Престилол® (компания «Сервье», Франция).
Нужно отметить, что конференция собрала наиболее авторитетных специалистов в области кардиологии из многих регионов Украины.
 О новых возможностях медикаментозной коррекции стенокардии в Украине рассказал заместитель директора по научной работе ГУ «Национальный научный центр «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» (г. Киев), заведующий отделом атеросклероза и хронической ишемической болезни сердца, доктор медицинских наук, профессор Михаил Илларионович Лутай.
О новых возможностях медикаментозной коррекции стенокардии в Украине рассказал заместитель директора по научной работе ГУ «Национальный научный центр «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» (г. Киев), заведующий отделом атеросклероза и хронической ишемической болезни сердца, доктор медицинских наук, профессор Михаил Илларионович Лутай.
– По данным международного регистра CLARIFY (The prospeCtive observational LongitudinAl RegIstry oF patients with stable coronary arterY disease), среди пациентов со стабильной ИБС сопутствующую АГ имеют около 78% пациентов. У большинства (81%) украинских больных ИБС в прошлом имел место инфаркт миокарда (ИМ), а в настоящее время у 86% пациентов отмечаются приступы стенокардии, причем у 36% диагностирована стенокардия III функционального класса по классификации Канадской ассоциации кардиологов.
В целом медикаментозная терапия пациентов со стабильной болезнью коронарных артерий преследует две основные цели: уменьшение проявлений стенокардии (в качестве первой линии используются ББ, блокаторы кальциевых каналов, нитраты короткого действия) и предупреждение кардиоваскулярных событий (модификация образа жизни + ацетилсалициловая кислота, статины, ИАПФ (ESC Guidelines SCAD, 2013).
Остановимся на роли ББ в лечении ИБС. Как известно, у пациентов с ИБС прием ББ уменьшает частоту сердечных сокращений (ЧСС), сократимость миокарда, снижает артериальное давление (АД) и эктопическую активность. При этом ББ увеличивают время атриовентрикулярной проводимости, улучшают перфузию ишемических зон за счет увеличения диастолы и повышения сопротивления сосудов в неишемизированных зонах (ESC Guidelines SCAD, 2013). По данным S. Yusuf и соавт. (1988), ББ у пациентов после перенесенного ИМ снижают смертность и риск развития повторного инфаркта на 30%. ББ являются единственной группой антиангинальных препаратов, улучшающей прогноз заболевания. Современные мировые руководства считают ББ препаратами первого ряда для лечения пациентов с ИБС. При этом современные рекомендации опираются на обширную доказательную базу эффективности ББ, накопленную за несколько десятков лет. Одним из наиболее назначаемых сегодня ББ является селективный препарат бисопролол. Эффективность бисопролола доказана в ряде масштабных исследований. Так, в классическом исследовании TIBBS (Total Ischemic Burden Bisoprolol Study, 1995) бисопролол проявил себя как препарат, эффективно снижающий ЧСС, а также значительно опережающий нифедипин в предупреждении приступов стенокардии при ИБС. Кроме того, в группе бисопролола выявлено более значительное сокращение частоты эпизодов ишемии и СС-событий через год.
В исследовании D. Poldermans, E. Boersma, J. Bax и соавт. (1999) бисопролол значимо снижал риск ИМ и СС-смерти у пациентов, перенесших оперативные вмешательства на магистральных артериях. Интересные результаты были получены в исследовании CIBIS (Cardiac Insufficiency Bisoprolol Study, 1994), где прием бисопролола достоверно улучшал клиническое течение заболевания у больных с хронической сердечной недостаточностью (СН) неишемической этиологии; показатель общей смертности при этом составил 9,4% против 20% в группе плацебо. Ретроспективный анализ CIBIS и CIBIS-II показал существенное снижение общей смертности (примерно на 30%; p=0,00003), вероятности смерти от СС-заболеваний и внезапной смерти на фоне приема бисопролола.
Согласно Европейским (2013) и Украинским рекомендациям по лечению стабильной ИБС (2016) блокаторы ренин-ангиотензин-альдостероновой системы следует назначать пациентам с ИБС для предупреждения СС-событий. При этом эффективными являются ИАПФ, назначение же блокаторов рецепторов ангиотензина, по мнению ряда авторов (Norman M. Kaplan, 2015), целесообразно при плохой переносимости ИАПФ.
Одним из наиболее эффективных ИАПФ является периндоприл. Периндоприл улучшает функцию эндотелия, снижает синтез коллагена и уменьшает концентрацию ингибитора активатора плазминогена 1 типа, что чрезвычайно важно для предотвращения прогрессирования атеросклероза и у пациентов с ИБС. Периндоприл эффективно контролирует АД на протяжении 24 ч (S.V. Nedogoda et al., 2013), что является крайне важным параметром, ведь повышенное утреннее систолическое АД – весомый предиктор коронарных событий у пациентов с ИБС (K.J. Kario, 2016). Более того, периндоприл – это ИАПФ, который имеет доказательства улучшения прогноза у пациентов, которые перенесли реваскуляризацию (K.M. Fox, 2007). У таких пациентов периндоприл снижает риск СС-смерти, ИМ, остановки сердца на 17%, а риск ИМ – на 23%. Эти доказательства особенно актуальны сегодня, когда все больше и больше украинских пациентов с ИБС переносят реваскуляризацию.
Согласно новому метаанализу, опубликованному в 2017 году, комбинация ББ и периндоприла обеспечивает кардиопротекцию у пациентов с СС-патологией независимо от наличия АГ (J.J. Bruges et al., 2017). В данном масштабном метаанализе проанализированы 11 418 пациентов из исследований EUROPA, ADVANCE, PROGRESS, которым была назначена терапия ББ и периндоприлом в сравнении с терапией ББ + плацебо. Комбинация ББ и периндоприла продемонстрировала снижение кардиоваскулярной смертности, нефатального ИМ, инсульта на 20%, нефатального ИМ – на 23% и, что особенно важно, общей смертности – на 22%. Такие же выраженные преимущества сохранялись и среди пациентов с сопутствующей АГ (рис. 1).
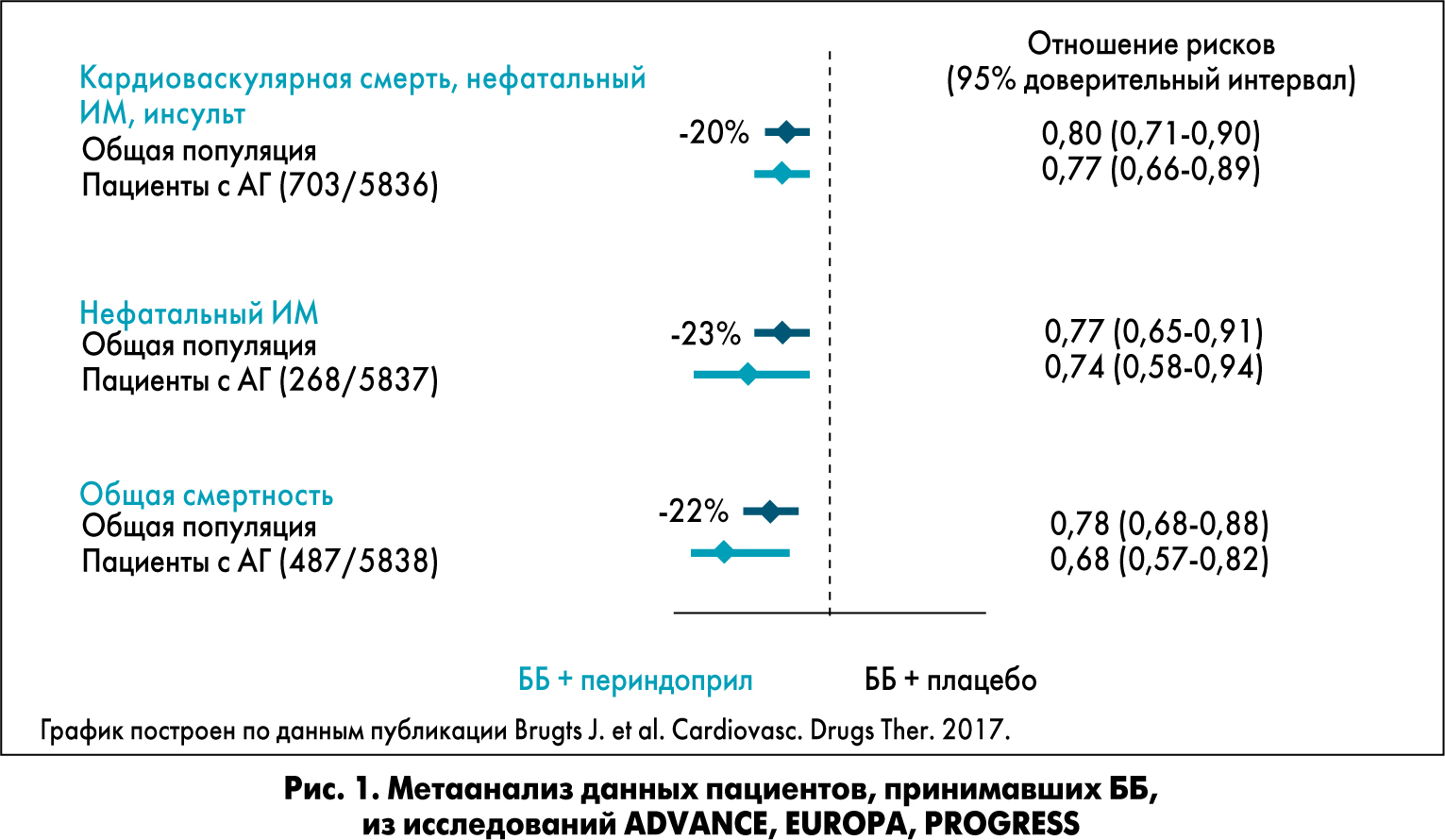 Именно поэтому фиксированная комбинация ИАПФ периндоприла и ББ бисопролола является патогенетически и клинически оправданной. Сегодня на украинский фармацевтический рынок выходит новый препарат – фиксированная комбинация бисопролола и периндоприла под названием Престилол®. Престилол интересен еще и тем, что при его производстве используется инновационная технология, специально разработанная компанией «Сервье».
Именно поэтому фиксированная комбинация ИАПФ периндоприла и ББ бисопролола является патогенетически и клинически оправданной. Сегодня на украинский фармацевтический рынок выходит новый препарат – фиксированная комбинация бисопролола и периндоприла под названием Престилол®. Престилол интересен еще и тем, что при его производстве используется инновационная технология, специально разработанная компанией «Сервье».
Таблетка состоит из двух раздельных слоев. Так компоненты не смешиваются и при производстве и хранении не изменяют фармакокинетических характеристик друг друга. Благодаря разработке такой двухслойной таблетки и стал возможным выпуск фиксированной комбинации бисопролола и периндоприла. Достоинством Престилола является также широкий диапазон доз: бисопролол/периндоприл 5/5 мг; 5/10 мг; 10/10 мг.
 Докладом «Нерешенные вопросы в лечении пациентов с ИБС, перенесших ИМ» научную часть конференции продолжил руководитель отдела реанимации и интенсивной терапии ГУ «Национальный научный центр «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины», член-корреспондент НАМН Украины, доктор медицинских наук, профессор Александр Николаевич Пархоменко.
Докладом «Нерешенные вопросы в лечении пациентов с ИБС, перенесших ИМ» научную часть конференции продолжил руководитель отдела реанимации и интенсивной терапии ГУ «Национальный научный центр «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины», член-корреспондент НАМН Украины, доктор медицинских наук, профессор Александр Николаевич Пархоменко.
– Сегодня ИБС в Украине страдают около 7,8 млн человек. В год регистрируется в среднем 42 тыс. случаев ИМ. Наибольшую обеспокоенность вызывает тот факт, что 50% таких пациентов умирает в течение 5 лет. Разумеется, остро стоит вопрос об оптимизации терапии лиц, перенесших ИМ. Сегодня препаратами первой линии в лечении пациентов с острым коронарным синдромом (ОКС) экспертами Европейского общества кардиологов (ESC) признаны ББ. В соответствии с положениями ESC Guidelines 2015 пероральный прием ББ должен быть рассмотрен в период пребывания в стационаре и продлен для всех пациентов, если нет противопоказаний. Также пероральная терапия ББ показана пациентам с СН или дисфункцией левого желудочка (ЛЖ).
Антиишемические и антиаритмические эффекты ББ позволяют уменьшать ЧСС, АД, проаритмогенную активность, сократить зону ИМ. Несколько крупных метаанализов доказали преимущества назначения ББ при ОКС. Так, по разным данным, ББ после ИМ позволяют достоверно снизить смертность на 13% (Yusuf et al., 1998), 8% (S. Chatterjee et al., 2013) и 29% (S. Raposeiras-Roubin et al., 2015). Бисопролол – ББ, который назначается чаще всего как в Украине, так и в мире. Среди основных преимуществ бисопролола стоит назвать 24-часовое действие, высокую биодоступность, высокое сродство к β1-адренорецепторам, амфифильность, метаболическую нейтральность. Все это делает препарат не только эффективным, но и безопасным даже у пациентов с коморбидностью (сахарный диабет, хроническая СН, хроническое обструктивное заболевание легких). Важно, что все перечисленные качества подтверждены в ряде масштабных исследований: на сегодня бисопролол является одним из наиболее изученных ББ.
«Отложенное добавление ИАПФ в схему лечения после ИМ является опасным для больного». Это цитата из авторитетного издания European Heart Journal (G.H. Gislason et al.). Не могу не согласиться с этим утверждением. Мы в своих научных исследованиях еще в начале 80-х годов прошлого века обосновывали необходимость применения этой группы препаратов у больных ОКС, в том числе с наличием проявлений умеренно выраженной острой СН. Сегодня ESC приводит такие рекомендации: ИАПФ показаны в течение первых 24 ч пациентам с ИМ с элевацией ST и признаками СН, дисфункцией ЛЖ или передним ИМ. ИАПФ должны быть рассмотрены для всех пациентов при отсутствии противопоказаний. Выбор периндоприла как ИАПФ с наиболее убедительной доказательной базой для пациентов с ИБС подтверждают результаты многих исследований.
По данным исследования PREAMI (2005), у перенесших ИМ пациентов ИАПФ периндоприл значительно уменьшает (на 38%; р<0,001) риск наступления комбинированной первичной конечной точки: смерть + СН + ремоделирование ЛЖ. Согласно результатам исследования EUROPA (2003), включение периндоприла в комплексную терапию стабильной ИБС способствует снижению риска развития ИМ, замедляет прогрессирование хронической СН, улучшает прогноз. В данном исследовании 65% пациентов уже ранее перенесли ИМ. Когда проанализировали эффекты периндоприла именно у этой категории пациентов, оказалось, что преимущества у них были еще более выражены: риск комбинированной первичной точки (СС-смерти, ИМ, остановки сердца) был снижен на 22,4%, риск повторного ИМ снижался на 28%, а риск госпитализации по поводу СН – на 47,6%.
 Важным преимуществом периндоприла при лечении пациентов после ИМ является благоприятный физиологический гемодинамический профиль влияния на уровень АД как в краткосрочном периоде, на протяжении нескольких часов после ИМ, так и в долгосрочном периоде, на протяжении нескольких месяцев. При этом выраженность антигипертензивного эффекта зависит от дозы периндоприла и от исходного уровня АД. Чем выше исходные значения АД и доза, тем выраженнее будет эффект по снижению АД.
Важным преимуществом периндоприла при лечении пациентов после ИМ является благоприятный физиологический гемодинамический профиль влияния на уровень АД как в краткосрочном периоде, на протяжении нескольких часов после ИМ, так и в долгосрочном периоде, на протяжении нескольких месяцев. При этом выраженность антигипертензивного эффекта зависит от дозы периндоприла и от исходного уровня АД. Чем выше исходные значения АД и доза, тем выраженнее будет эффект по снижению АД.
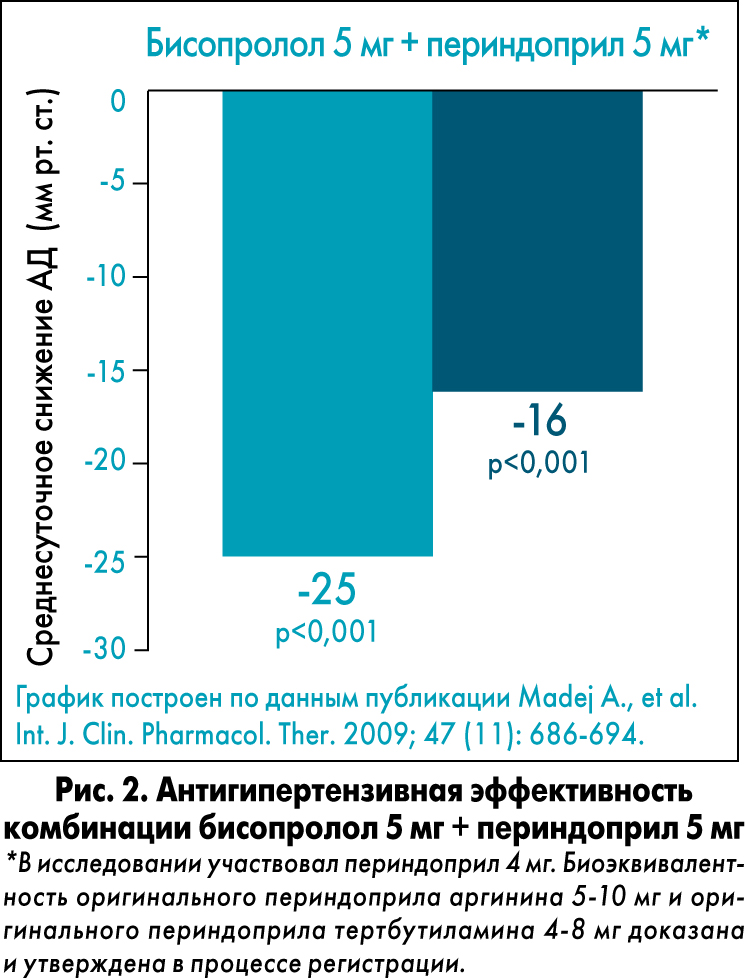
Новый препарат Престилол® – первая в мире фиксированная комбинация бисопролола и периндоприла в одной таблетке – отвечает требованиям современной кардиологической практики. В исследовании по изучению антигипертензивного эффекта комбинации бисопролола и периндоприла было продемонстрировано снижение АД в среднем на 25/16 мм рт. ст. у пациентов с мягкой и умеренной АГ (рис. 2).
Важно, что два класса препаратов, показанных для лечения пациентов с ИБС, перенесших ИМ, содержатся в одной таблетке. Как известно, среди пациентов, перенесших ИМ, отказ от приема кардиоваскулярных препаратов после 6 нед с момента назначения наблюдается в 30% случаев. Через 2 года уже 50% больных не привержены к терапии (R. Mattews et al., 2015). Назначение фиксированной комбинации – простой путь к повышению приверженности к лечению.
Научная программа конференции была насыщенной и динамичной. Невозможно в рамки журнальной статьи вместить полный объем информации, озвученной докладчиками на мероприятии. И это удивительно и замечательно одновременно, ведь Престилол® только выходит на украинский фармацевтический рынок, а о нем уже говорят – много, обстоятельно и положительно.
Подготовила Александра Меркулова


