15 грудня, 2017
Бриджинг-тромбопрофілактика в періопераційному періоді у пацієнтів із супутньою кардіальною патологією
За матеріалами науково-практичної конференції, присвяченої Всесвітньому дню тромбозу, «Тромбопрофілактика в Україні. Сучасні світові тенденції» (13 жовтня, м. Київ)
 Близько 4 млн пацієнтів у Північній Америці та 5 млн (1% населення) в Європейському Союзі приймають непрямі антикоагулянти (НАК), найпоширенішим із яких є варфарин. Показання до їх застосування, як правило, пожиттєві. Найчастіше це профілактика кардіоемболічного інсульту при фібриляції передсердь (ФП). Від 20 до 50% пацієнтів із ФП іноді вимушені на короткий час припинити прийом НАК у зв’язку з оперативним втручанням або інвазивною маніпуляцією, що супроводжується ризиком кровотечі. Для утримання балансу між геморагічним і тромботичним ризиками такі пацієнти потребують тимчасового переходу на більш керовану антикоагуляційну терапію гепаринами.
Близько 4 млн пацієнтів у Північній Америці та 5 млн (1% населення) в Європейському Союзі приймають непрямі антикоагулянти (НАК), найпоширенішим із яких є варфарин. Показання до їх застосування, як правило, пожиттєві. Найчастіше це профілактика кардіоемболічного інсульту при фібриляції передсердь (ФП). Від 20 до 50% пацієнтів із ФП іноді вимушені на короткий час припинити прийом НАК у зв’язку з оперативним втручанням або інвазивною маніпуляцією, що супроводжується ризиком кровотечі. Для утримання балансу між геморагічним і тромботичним ризиками такі пацієнти потребують тимчасового переходу на більш керовану антикоагуляційну терапію гепаринами.
Практичні аспекти цієї проблеми висвітлив завідувач відділення інтенсивної терапії та анестезіології Олександрівської клінічної лікарні м. Києва, лікар-анестезіолог вищої категорії Сергій Олександрович Кондратенко.
Ризик тромбозу при короткочасному припиненні прийому НАК відносно низький (у середньому 3%), але наслідки можуть бути тяжкими. Ішемічний інсульт у 70% випадків призводить до інвалідизації чи смерті. У пацієнтів, які одночасно приймають подвійну антитромбоцитарну терапію та НАК після стентування коронарних артерій, при відміні такої терапії може розвинутися тромбоз стента, що загрожує повторним інфарктом міокарда й також може стати фатальним.
 Для кращого розуміння процесів, які відбуваються при призначенні та відміні антикоагуляційної терапії, слід розглянути точки прикладання ефектів різних антикоагулянтів у каскаді згортання крові.
Для кращого розуміння процесів, які відбуваються при призначенні та відміні антикоагуляційної терапії, слід розглянути точки прикладання ефектів різних антикоагулянтів у каскаді згортання крові.
Дія нефракціонованого гепарину (НФГ), який усе ще досить часто використовують для тромбопрофілактики в умовах хірургічного стаціонару, реалізується як прямим впливом на тромбін, так і опосередковано – через антитромбін ІІІ (АТ ІІІ). Низькомолекулярні гепарини (НМГ) чинять антикоагуляційний ефект через АТ ІІІ.
У системі ендогенних антикоагуляційних факторів дуже важливу роль відіграє протеїн С, який часто недооцінюють. Протеїн С належить до вітамін-К-залежних білків, він інактивує V та VIII фактори згортання. У свою чергу, V фактор є коферментом, який прискорює дію Х фактора з переведення протромбіну в тромбін. Серед населення дефіцит протеїну С виявляється в 1 з 250 осіб. Описано близько 160 генетичних мутацій, які призводять до цього стану. У структурі вроджених тромбофілій, які можуть спричиняти судинні тромбози, дефіцит протеїну С займає 0,5%. А найпоширенішою спадковою тромбофілією серед населення Європи (20-64%) є хвороба Лейдена – генетичний дефект V фактора, що порушує його взаємодію з Х фактором, унаслідок чого значно підвищується схильність до тромбоутворення. Загалом спадкові дефекти системи згортання крові (тромбофілії) спричиняють, за різними оцінками, від 31 до 91% випадків судинних тромбозів.
Характерною особливістю антитромботичної дії НМГ із найменшою молекулярною масою – Фраксипарину (надропарин) і беміпарину – є позитивний вплив на активність природних антикоагулянтів протеїну С та АТ ІІІ. При застосуванні НМГ із малою молекулярною масою починаючи з другої доби відбувається зростання рівня протеїну С та АТ ІІІ, а максимальний приріст спостерігається на п’яту добу. Цей факт перекликається з більш ранньою інформацією про те, що НМГ ІІ генерації (беміпарин) та І генерації з малою молекулярною масою (Фраксипарин) виявили найвищу ефективність щодо ступеня регресії тромбу при лікуванні гострого тромбозу глибоких вен (A. Gomes-Outes et al., 2004).
Отже, повернімося до практичного питання: як вести пацієнта з кардіальною патологією, що приймає НАК і потребує планового оперативного втручання? Можливі три варіанти: не відміняти НАК, відмінити НАК за кілька днів до операції, застосувати бриджинг-терапію.
Якщо терапія варфарином не була достатньо ефективною й міжнародне нормалізоване відношення (МНВ) на момент початку операції перебуває в безпечних межах – 1,6-1,9 (протромбіновий індекс, ПТІ – 62,5-52%), прийом НАК можна не припиняти, але за умови невикористання регіональних методів знеболювання.
Другий варіант – тимчасова відміна НАК за 2-3 доби до запланованої операції й відновлення прийому в першу добу післяопераційного періоду.
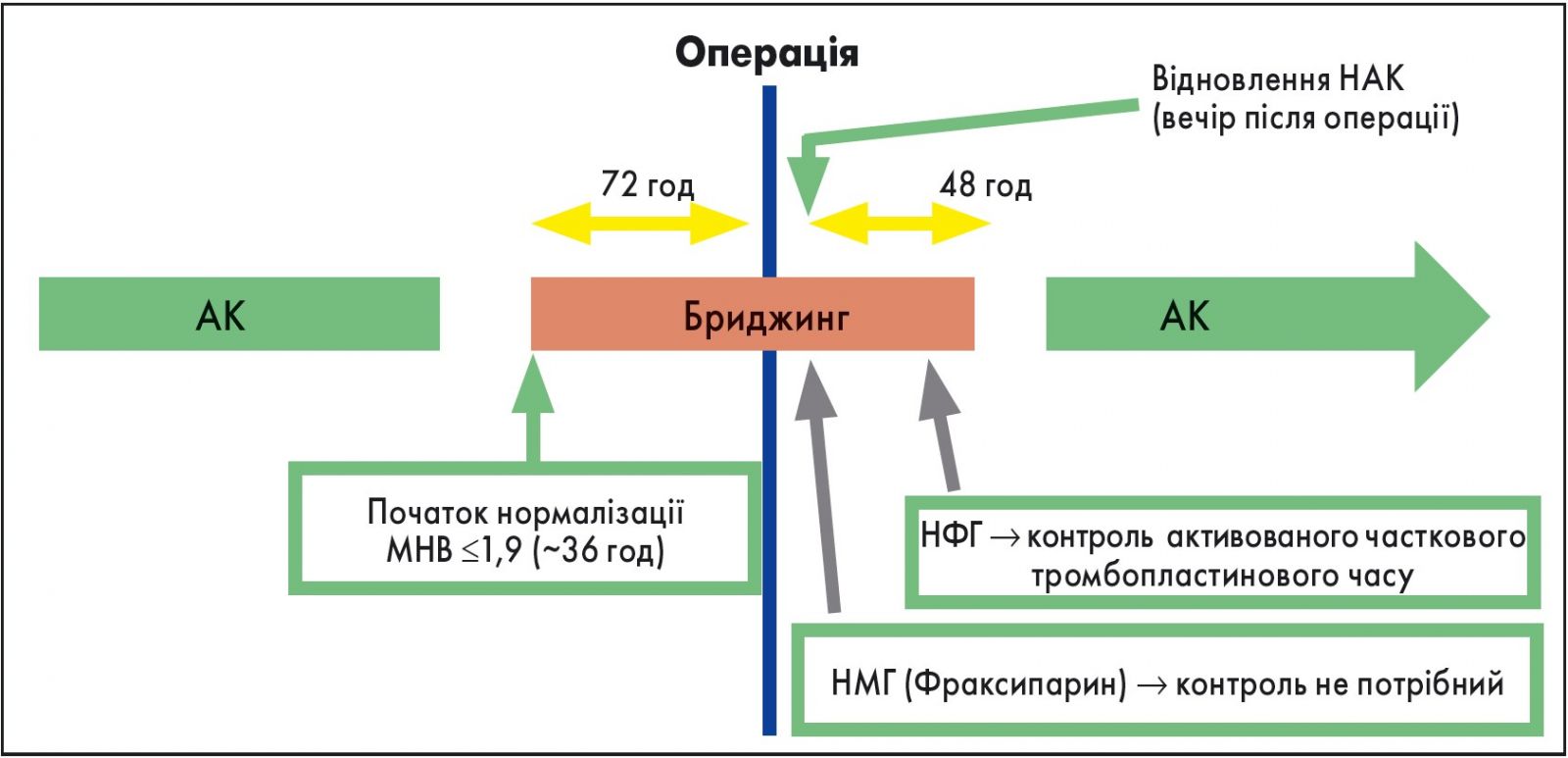
Найбільш безпечним для пацієнта є третій варіант – застосування бриджинг-терапії (від англ. bridge – міст), яка полягає в тимчасовому призначенні парентеральних антикоагулянтів (НМГ або НФГ) у проміжок часу, коли НАК відмінено перед операцією та коли його ефект іще не відновився після початку прийому в післяопераційному періоді (рис.). Принцип бриджинг-терапії ґрунтується на інформації про швидкість і тривалість ефекту різних антикоагулянтів.
Рис. Методика бриджинг-терапії
За 72 год до операції слід припинити прийом НАК. У середньому через 36 год МНВ знижується до 1,9. Із цього моменту починається введення гепарину в профілактичних дозах. Після операції прийом НАК відновлюється в той самий вечір. Стабільний антикоагуляційний ефект НАК настає в середньому через 48 год після відновлення прийому. Якщо для термінової нейтралізації дії НАК при ургентній операції пацієнту вводили вітамін К у відносно великих дозах (5-10 мг внутрішньовенно), в післяопераційному періоді протягом перших двох днів дозу НАК збільшують удвічі, з наступним зменшенням дози до доопераційного рівня.
За добу до операції необхідно проконтролювати МНВ. Якщо МНВ <1,4 (ПТІ >70%), то це свідчить, що концентрація прокоагуляційних факторів перебуває в безпечних межах для виконання втручання. Якщо МНВ >1,5, то ймовірність підвищеної кровоточивості велика, й у такому разі слід призначити вітамін К1 у дозі 1 мг перорально. Концентрація К-залежних факторів згортання відновлюється в середньому через 24 год.
НФГ має перевагу над НМГ лише у пацієнтів із тяжкою нирковою недостатністю, які перебувають на гемодіалізі. Якщо антикоагулянтна профілактика проводиться НФГ, його відміняють за 4-6 год до операції. При застосуванні НМГ II покоління (беміпарин) його введення припиняють за добу до операції, а останню дозу зменшують на 50%. Якщо НМГ уводиться двічі на добу, то вечірнє введення перед операцією слід пропустити.
Відновлювати терапію НМГ для профілактики венозного тромбозу слід через 12-24 год після операції, маючи на увазі, що бажаний антикоагуляційний ефект розвинеться через 24-72 год (нагадаю, що пацієнт знову приймає НАК із вечора після операції). Призначення НФГ або НМГ у терапевтичних дозах для профілактики артеріальних тромбозів за умови досягнення адекватного хірургічного гемостазу здійснюють через 48-72 год. Якщо адекватного гемостазу не досягнуто, то гепаринотерапію починають пізніше 72 год у профілактичних дозах або зовсім відмовляються від неї.
Отже, тривалість одночасного перорального прийому НАК і парентерального введення прямого антикоагулянту в середньому становить 4-5 діб. Початкові етапи підвищення МНВ відбуваються за рахунок зниження концентрації фактора VII, але для ефективного запобігання тромбозу необхідно також знизити концентрацію ІІ та Х факторів на 50%, що настає через 4-5 діб. Тому бриджинг-терапію гепаринами в післяопераційному періоді припиняють, коли протягом двох діб МНВ утримується на рівні 2-3.
Дещо складнішим є керування гемостазом в умовах ургентності, коли потрібна невідкладна операція. Для термінової нейтралізації дії НАК застосовують вітамін К1. Уведення в організм вітаміну К забезпечує накопичення в печінці відновленої форми вітаміну й синтез повноцінних К-залежних прокоагулянтів до безпечних рівнів, але для цього потрібен час – доба чи більше. У разі введення вітаміну К у дозі 5-10 мг внутрішньовенно МНВ нормалізується через 6-24 год, а відновлення концентрації факторів ІХ і Х відбувається більш ніж за добу. За необхідності швидкого включення в гемостаз К-залежних прокоагуляційних факторів потрібне їх екзогенне введення у складі концентрату протромбінового комплексу (КПК) або свіжозамороженої плазми (СЗП).
СЗП уводиться в дозі 10-40 мл на кг маси тіла й забезпечує прокоагуляційний ефект протягом 2-6 год. Головним недоліком при використанні СЗП як донатора факторів згортання є необхідність уведення великого об’єму – в середньому 3-4 л, що неприйнятно для пацієнтів із кардіальною патологією. Тому кращою альтернативою є введення КПК (20-50 Од/кг) або рекомбінантного активованого фактора VII (10-50 мкг/кг). Їхній ефект настає через 15-40 хв, а недоліком є коротка тривалість дії – близько 6 год, що зумовлює необхідність повторного введення.
У разі потреби швидко нейтралізувати ефекти НАК тактика залежить від терміновості операції. Якщо до операції помірної травматичності є 6-12 год, необхідно відмінити НАК, увести вітамін К у дозі 5-10 мг внутрішньовенно, проконтролювати МНВ перед операцією.
Якщо до операції високої травматичності є 6-12 год, необхідно відмінити НАК, увести вітамін К1 у дозі 5-10 мг внутрішньовенно, проконтролювати МНВ через 6 год і за потреби (при збереженні високих значень МНВ) повторно ввести вітамін К.
Якщо до операції менше 6 год, необхідно відмінити НАК, увести вітамін К1 у дозі 5-10 мг внутрішньовенно та додатково КПК або СЗП, а перед операцією ще раз проконтролювати МНВ.
У разі виникнення кровотечі на тлі прийому НАК (наприклад, зі шлунково-кишкового тракту) слід відмінити НАК, а після ендоскопічної зупинки кровотечі чи іншого інвазивного лікування за необхідності антикоагулянтної терапії перевести пацієнта на 1-2 тиж на ін’єкції НМГ або НФГ. При цьому слід пам’ятати, що НМГ (наприклад, Фраксипарин) знижують ризик повторної кровотечі порівняно з НФГ.
Наразі дедалі більше пацієнтів із кардіологічними показаннями переходять на прийом нових пероральних антикоагулянтів, які мають беззаперечні переваги перед НАК. Ривароксабан – прямий інгібітор Ха фактора згортання з періодом напіввиведення 7-17 год, що дає змогу безпечно розпочинати оперативне втручання вже через добу після його відміни. Дабігатран – одновалентний селективний прямий інгібітор тромбіну з періодом напіввиведення 14-17 год. Його перевагою в плані періопераційної безпеки є наявність специфічного антидота (праксбінд), який у разі необхідності може повністю нейтралізувати антикоагуляційний ефект і відновити показники згортання крові протягом 1,7-4 год.
Підготував Дмитро Молчанов
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (54) листопад 2017 р.