25 грудня, 2017
Рецидивирующий бронхит у детей: современные вопросы патогенеза и диагностики
 Диагностика и лечение заболеваний органов дыхания у детей, бесспорно, относятся к числу ключевых проблем современной клинической педиатрии. Прежде всего это обусловлено чрезвычайно высокой долей респираторной патологии в структуре заболеваний у детей в возрасте от 0 до 17 лет – сегодня в Украине этот показатель составляет 58%.
Диагностика и лечение заболеваний органов дыхания у детей, бесспорно, относятся к числу ключевых проблем современной клинической педиатрии. Прежде всего это обусловлено чрезвычайно высокой долей респираторной патологии в структуре заболеваний у детей в возрасте от 0 до 17 лет – сегодня в Украине этот показатель составляет 58%.
 При этом одним из наиболее распространенных заболеваний органов дыхания в детском возрасте является бронхит. С точки зрения этимологии термин «бронхит» происходит от латинского словосочетания, которое переводится как «воспаление бронхов». Однако этот термин объединяет целый ряд этиологических и патологических состояний, включая рецидивирующий бронхит (РБ). Сегодня именно РБ является наиболее широко обсуждаемой проблемой детской пульмонологии, которой в последние годы уделяется все большее внимание ученых и практикующих врачей. В частности, аспектам этиопатогенеза и диагностики РБ у детей было посвящено отдельное заседание в формате «дискуссионного клуба», состоявшееся 10 октября этого года в рамках XII Конгресса педиатров Украины «Актуальные проблемы педиатрии».
При этом одним из наиболее распространенных заболеваний органов дыхания в детском возрасте является бронхит. С точки зрения этимологии термин «бронхит» происходит от латинского словосочетания, которое переводится как «воспаление бронхов». Однако этот термин объединяет целый ряд этиологических и патологических состояний, включая рецидивирующий бронхит (РБ). Сегодня именно РБ является наиболее широко обсуждаемой проблемой детской пульмонологии, которой в последние годы уделяется все большее внимание ученых и практикующих врачей. В частности, аспектам этиопатогенеза и диагностики РБ у детей было посвящено отдельное заседание в формате «дискуссионного клуба», состоявшееся 10 октября этого года в рамках XII Конгресса педиатров Украины «Актуальные проблемы педиатрии».
Бронхит – одна из 5 наиболее частых причин амбулаторной обращаемости к педиатрам. Распространенность острого бронхита (ОБ) у детей колеблется в пределах 6,2-25%; наиболее часто он встречается у детей до 2 лет, при этом 2-3% пациентов данной возрастной категории нуждаются в стационарном лечении. Вторая волна заболеваемости ОБ наблюдается в возрасте 8-15 лет, когда ОБ болеет от 1/5 до 1/3 всех детей. Данные о заболеваемости детей ОБ в Украине в целом сопоставимы с таковыми в экономически развитых странах: например, в Великобритании этот показатель среди школьников составляет 20,7%, в Германии и Швеции – 28%. По данным Национального обследования, проведенного в США (2004), 2,7 млн (18%) детей в возрасте до 15 лет была оказана медицинская помощь по поводу бронхита.
До настоящего времени все еще остаются дискуссионными вопросы, касающиеся классификации бронхитов у детей, возможности трансформации бронхита в другие нозологические формы и диагностических критериев данного заболевания. Отечественная классификация бронхитов была принята в 1998 г., и в ней были выделены: 2 группы бронхитов (первичный, вторичный), характер воспаления (катаральный, катарально-гнойный, атрофический), формы бронхита (острый, рецидивирующий, хронический) и характер его течения (легкий, среднетяжелый, тяжелый). В соответствии с приказом МЗ Украины от 13.01.2005 № 18 «Об утверждении протоколов оказания медицинской помощи детям по специальности «Детская пульмонология», ОБ определяется как острое воспаление слизистой оболочки бронхов без признаков поражения легочной ткани. В эту рубрику были включены: ОБ (простой), острый обструктивный бронхит, острый бронхиолит и рецидивирующий бронхит. К сожалению, данная классификация не отвечала современным требованиям и нуждалась в пересмотре. Поэтому на XIII Съезде педиатров Украины (2016) была принята новая классификация бронхитов (табл. 1).
Несмотря на отсутствие в МКБ‑10 нозологической единицы «Рецидивирующий бронхит», диагноз «рецидивирующий бронхит» оставлен в данной классификации: в настоящее время его установление в детском возрасте во многих странах является общепризнанным.
Дискуссионными остаются классификация и диагностические критерии хронического бронхита (ХБ) у детей. Считается, что в детском возрасте не успевают реализоваться факторы риска (курение, воздействие поллютантов и др.), которые приводят к развитию ХБ у взрослых. Кроме того, продолжается дискуссия по вопросу о диагностических критериях ХБ, которые «переносятся» с определения ХБ у взрослых.
По нашему мнению, группой риска в отношении хронизации патологического процесса в дыхательных путях являются дети с рецидивирующей или часто повторяющейся инфекцией нижних дыхательных путей (НДП), и прежде всего с РБ.
Актуальность проблемы РБ у детей определяется, во‑первых, его распространенностью в структуре заболеваний органов дыхания у детей. Так, распространенность РБ у детей составляет 2,5 на 1000 детей в возрасте 1-15 лет. РБ болеют 2,3 детей в возрасте до 3 лет, 7,1% детей дошкольного возраста и 2,6% детей школьного возраста.
Во-вторых, неоднозначностью прогноза РБ. Только у 75-80% детей отмечают спонтанное выздоровление, тогда как у остальной части детей (по сути, у каждого 4-5 пациента) заболевание трансформируется в ХБ или бронхиальную астму (БА).
Гетерогенность категории детей с РБ можно объяснить прежде всего многофакторностью заболевания.
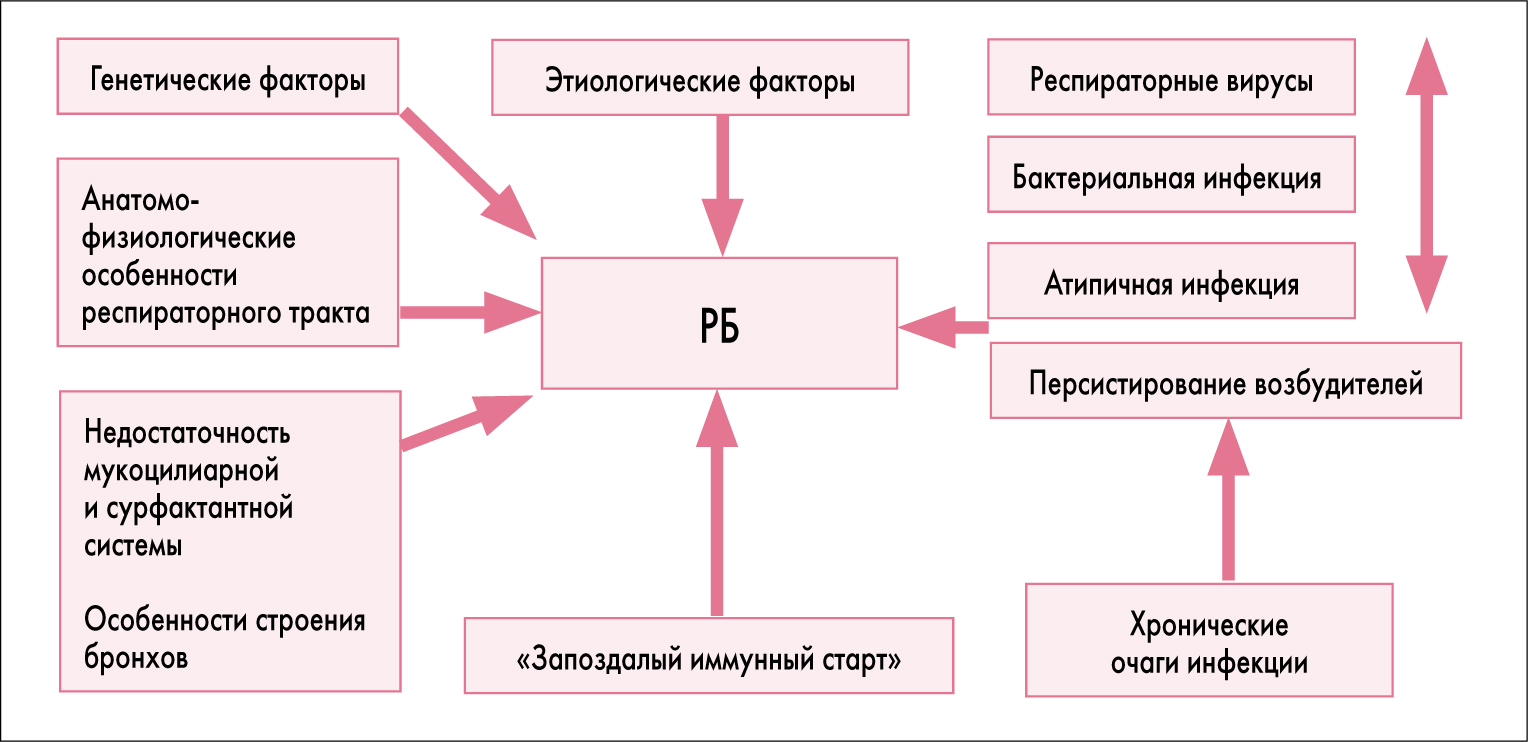
Поэтому, согласно современным представлениям, РБ – это мультифакторное экозависимое заболевание, ведущим патогенетическим звеном которого является рецидивирующее воспаление слизистой оболочки бронхиального дерева, обусловленное снижением местных факторов защиты и общей иммунологической резистентности организма, и прежде всего нарушением мукоцилиарного клиренса (рис. 1).
Рис. 1. Этиопатогенез РБ у детей
Исходы РБ у детей в последующие возрастные периоды жизни определяются именно вкладом этих факторов в формирование хронического воспалительного процесса дыхательных путей.
Если возможность трансформации РБ в БА у детей является общепризнанным фактом, то возможность трансформации его в ХБ (первичный) – вопрос дискуссионный. Ряд отечественных и зарубежных авторов подвергают сомнению не только существование первичного ХБ у детей как отдельной нозологической формы, но и возможность трансформации РБ в ХБ у взрослых.
Тем не менее различные экзогенные и эндогенные факторы риска при определенных условиях могут быть причиной хронизации бронхолегочного процесса у детей.
Так, исследования, проведенные в нашем институте под руководством академика Ю.Г. Антипкина, позволили выделить группу детей с «переходными формами» РБ, требующую таких же подходов к диагностике и лечению, как и при ХБ. На основании результатов многолетних катамнестических клинических наблюдений с использованием современных цитоморфологических исследований было установлено, что РБ («переходная форма») – это заболевание бронхов с повторными эпизодами клинических ОБ 3 и более раз в год на протяжении 2 лет и более на фоне острых респираторных вирусных инфекций с морфологической перестройкой секреторного аппарата слизистой оболочки и развитием склеротических изменений в стенке бронхов.
Основным дифференциально-диагностическим критерием «переходной формы» РБ являются данные цитоморфологии мокроты: уменьшение количества нормальных клеток реснитчатого эпителия менее 20% и увеличение количества дистрофически измененных клеток более 80%.
Важным аспектом являются и вопросы диагностики РБ. Несмотря на существующие четкие диагностические критерии РБ у детей (табл. 2), до настоящего времени часто отмечается преимущественно гипердиагностика РБ. Анализ историй болезни детей, поступивших за последние 10 лет в отделение детской пульмонологии ГУ «Институт педиатрии, акушерства и гинекологии АМН Украины», показал, что в 1/3 случаев диагноз РБ у детей «подменял» различную хроническую бронхолегочную патологию: бронхиальную астму, врожденные аномалии трахеобронхиального дерева, муковисцидоз, аспирационный синдром (гастроэзофагеальный рефлюкс (ГЭР), ахалазия кардии), первичный ХБ.
Таким образом, различные исходы РБ у детей, а также многофакторность данного заболевания инициировали пролонгированные исследования по изучению особенностей течения РБ у детей.
Целью наших исследований было изучение клинико-патогенетических особенностей течения РБ у детей.
Под нашим наблюдением находилось 85 детей с РБ в разные фазы заболевания (50 детей с РБ в период обострения и 35 детей с РБ в период ремиссии, которые находились на различных этапах реабилитации). Критериями включения детей в исследуемую группу были: возраст >6 и < 12 лет; наличие в анамнезе как минимум 3 эпизодов ОБ на протяжении двух последних лет; длительность эпизода бронхита 2 недели и более; наличие одного обязательного симптома кашля и как минимум одного из дополнительных симптомов: наличие мокроты, аускультативных изменений (жесткое дыхание, наличие незвучных хрипов), катара верхних дыхательных путей и повышение температуры тела.
Комплекс обследования наблюдаемых детей включал: исследование функции внешнего дыхания с проведением бронхопровокационных и бронходилатационных тестов, иммунологический мониторинг с определением факторов местного иммунитета, уровня Т-жирнокислотного спектра липидов в кондесате выдыхаемого воздуха (КВВ), цитоморфологический анализ индуцированной мокроты (ИМ), с иммуноцитохимическим исследованием. Продолжительность катамнестического наблюдения составила 5 лет.
Среди обследованных детей преобладали дети младшего школьного возраста (71,8%), по полу – мальчики (59,3%), по частоте рецидивов – дети с частотой эпизодов бронхита – 3-4 раза в год (58,9%).
Клинические особенности эпизодов бронхита в острый период были типичными и соответствовали диагностическим критериям РБ.
Период ремиссии РБ у данной категории детей характеризовался наличием у 1/3 детей эпизодического кашля в утренние часы или при физической нагрузке, наличием физикальных изменений в виде жесткого дыхания, что свидетельствовало о неполной ремиссии заболевания.
Среди коморбидных состояний у обследованных детей регистрировались хронические очаги инфекции ЛОР-органов в 90% случаев, ГЭР и атопия у 1/3 детей и 10% – дистония бронхов.
Неполной клинической ремиссии соответствовала неполная функциональная ремиссия: у 30% детей определялась вентиляционная недостаточность по обструктивному типу 1-й степени и 20% – по смешанному типу.
Результаты исследования состояния рецепторных систем бронхов у детей с РБ свидетельствовали о наличии у 1/3 обследованных детей синдрома гиперреактивности бронхов (ГРБ). При этом у большей части детей выявлена незначительная гиперреактивность на ацетилхолин и, реже, на гистамин. Преобладание повышенной чувствительности бронхов на ацетилхолин у обследованных детей с синдромом ГРБ свидетельствует о преимущественной активности холинергических рецепторов бронхов и холинергической регуляции бронхомоторного тонуса.
Учитывая роль нарушений вегетативной регуляции в развитии и поддержании ГРБ, нами проведен анализ функционального состояния вегетативной нервной системы у обследованных детей. Так, у детей с РБ чаще был ваготонический тип нервной регуляции (63,3%).
Нами выявлена высокая корреляционная зависимость (r=0,8) между ГРБ и ваготоническим исходным вегетативным тонусом, частотой, длительностью рецидивов бронхита у обследованных детей, что дает основания рассматривать ГРБ как фактор риска рецидивирования бронхита. Кроме того, считается, что синдром ГРБ как скрытая стадия нарушения бронхиальной проходимости является также фактором риска трансформации бронхита в хронические формы.
Известно, что морфологической основой синдрома ГРБ являются изменения дыхательных путей в результате воспалительного процесса, обусловленного воздействием различных факторов: аллергических, инфекционных, токсических, физических и др.
С целью оценки морфологических особенностей состояния слизистых оболочек дыхательных путей нами изучался клеточный состав ИМ.
Установлено, что в период клинической ремиссии РБ сохраняется активность воспалительного процесса, о чем свидетельствует повышение абсолютного количества клеток в ИМ обследованных детей. Среди клеточных элементов в ИМ определялись преимущественно клетки бронхиального эпителия, нейтрофилы, лимфоциты, макрофаги.
В популяции клеток бронхиального эпителия регистрировалось относительное повышение бокаловидных и снижение реснитчатых клеток при увеличении их дистрофии до 58,5% у большей части обследованных детей, а у 20% детей – более 80%. Это указывает на структурную перестройку реснитчатого эпителия за счет персистенции воспаления дыхательных путей, а повышенное содержание бокаловидных клеток косвенно свидетельствует об увеличении продукции муцинов, которое приводит к нарушениям функции реснитчатого эпителия и, соответственно, мукоцилиарного транспорта, что, в свою очередь, поддерживает воспалительный процесс в дыхательных путях и формирует патологический порочный круг.
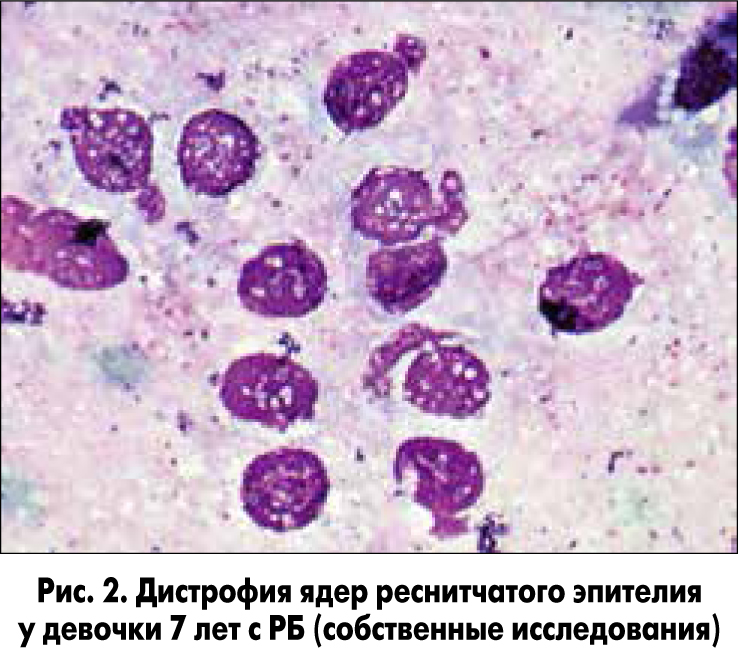 ! Дистрофические изменения реснитчатого эпителия, сохраняющиеся в межрецидивный период бронхита, являются одним из дифференциально-диагностических критериев РБ. Степень выраженности данных изменений определяет особенности клинического течения заболевания, а именно тенденцию к его затяжному течению с большей частотой рецидивов, что подтверждают установленные корреляционные взаимосвязи (рис. 2).
! Дистрофические изменения реснитчатого эпителия, сохраняющиеся в межрецидивный период бронхита, являются одним из дифференциально-диагностических критериев РБ. Степень выраженности данных изменений определяет особенности клинического течения заболевания, а именно тенденцию к его затяжному течению с большей частотой рецидивов, что подтверждают установленные корреляционные взаимосвязи (рис. 2).
Цитоморфологическая картина нейтрофилов и лимфоцитов в ИМ детей с РБ в фазе ремиссии характеризовалась увеличением их относительного количества, что коррелировало с наличием бактериальной колонизации дыхательных путей (r=0,5). При этом у 2/3 обследованных детей при бактериологическом исследовании ИМ высевалась преимущественно грампозитивная микрофлора (Streptococcus pneumoniae, Streptococcus viridans, Streptococcus aureus, Streptococcus epidermidis). Выявленная бактериальная колонизация у данной категории детей свидетельствовала о наличии респираторного дисбиоза, а увеличенное количество лейкоцитов в ИМ – о возможной компенсаторной активации воспалительной реакции, направленной на санацию бронхиального дерева.
Общеизвестно, что макрофагам принадлежит ведущая роль как в местной защите респираторного тракта, так и в формировании хронизации бронхолегочной системы. Касательно уровня макрофагов в ИМ детей с РБ вне обострения, у большей части детей было выявлено повышение их относительного уровня (что свидетельствовало о напряжении механизмов защиты) и только у 10% обследованных детей – снижение. Данная категория детей характеризовалась частыми рецидивами (более 5 в год), выраженной дистрофией реснитчатого эпителия, что соответствовало критериям «переходной формы» РБ.
Таким образом, развитие воспалительного процесса в респираторном тракте определяется профилем эффекторных клеток, которые принимают участие в организации межклеточных взаимоотношений.
Согласно современным взглядам, особое место в регуляции процесса воспаления занимает апоптоз (запрограммированная гибель) эффекторных структурных единиц.
Состояние механизма апоптоза вносит весомый вклад в иммунологический ответ и во многом определяет исход воспаления.
Если в популяциях клеток с высокой продолжительностью жизни роль апоптоза незначительна, то в клетках, которые быстро обновляются, к ним относятся, в частности, эффекторные клетки, апоптоз нормализует процессы пролиферации и поддерживает их количество на заданном уровне.
С целью изучения патогенетических механизмов формирования РБ нами были проведены иммуноцитохимические исследования ИМ детей с РБ в период обострения и ремиссии.
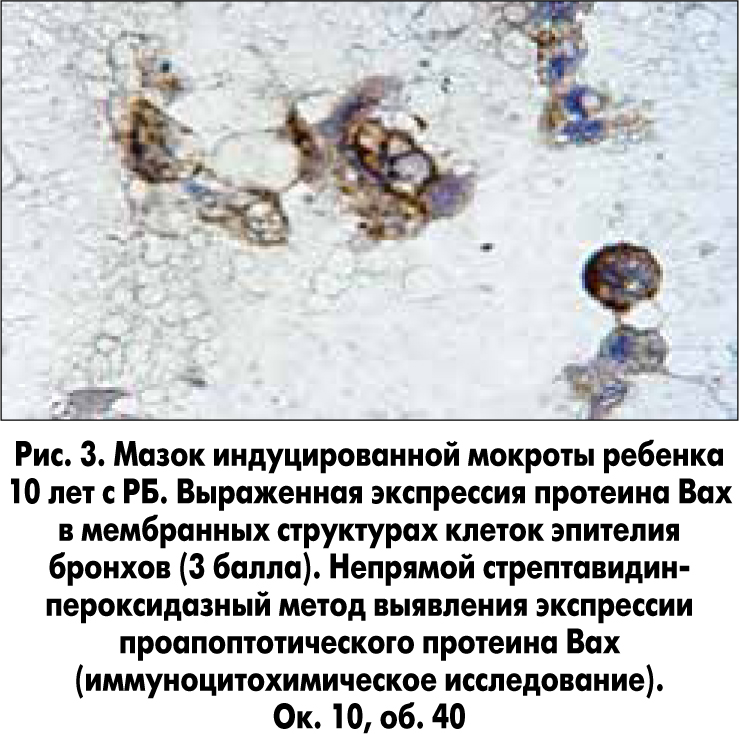 Так, у детей с РБ в период обострения экспрессия проапоптотического протеина Baх в цитоплазме клеток бронхиального эпителия имела более высокие показатели по сравнению с мазками ИМ детей с РБ в стадии ремиссии (рис. 3).
Так, у детей с РБ в период обострения экспрессия проапоптотического протеина Baх в цитоплазме клеток бронхиального эпителия имела более высокие показатели по сравнению с мазками ИМ детей с РБ в стадии ремиссии (рис. 3).
Это свидетельствует о том, что у детей с РБ в стадии обострения отмечается более выраженная апоптотическая активность клеток эпителия в слизи бронхов, что в определенной степени является компенсаторной реакцией организма на воспалительный процесс в респираторной системе.
С современных позиций на развитие и поддержание воспалительного процесса влияет оксидантный стресс, который способствует повреждению клеточных мембран, в том числе эпителия дыхательных путей, с изменением мукоцилиарной функции, снижением активности сурфактанта, и приводит к интенсификации перекисного окисления липидов, изменению окислительной модификации белков, выбросу провоспалительных цитокинов и формированию патологического порочного круга.
С целью раскрытия механизмов рецидивирования бронхита с точки зрения метаболических изменений и нарушений свободнорадикальных процессов на уровне бронхиального дерева нами были изучены ряд маркеров данных нарушений, а именно: жирнокислотный спектр, показатели окислительной модификации белков, фактор некроза опухоли, уровень серотонина. Установлено, что у четверти обследованных детей в период ремиссии сохраняется активность свободнорадикального окисления в бронхиальном дереве, о чем свидетельствовало повышение уровня указанных показателей. Выраженность этих изменений коррелировала с активностью воспалительного процесса (r=0,6).
! Проведенные исследования по изучению иммунного статуса детей с РБ подтвердили наличие снижения факторов местной защиты и общей иммунологической резистентности организма у данной категории детей.
Известно, что в реализации любой патологии большую роль играет взаимодействие как факторов риска, так и факторов защиты.
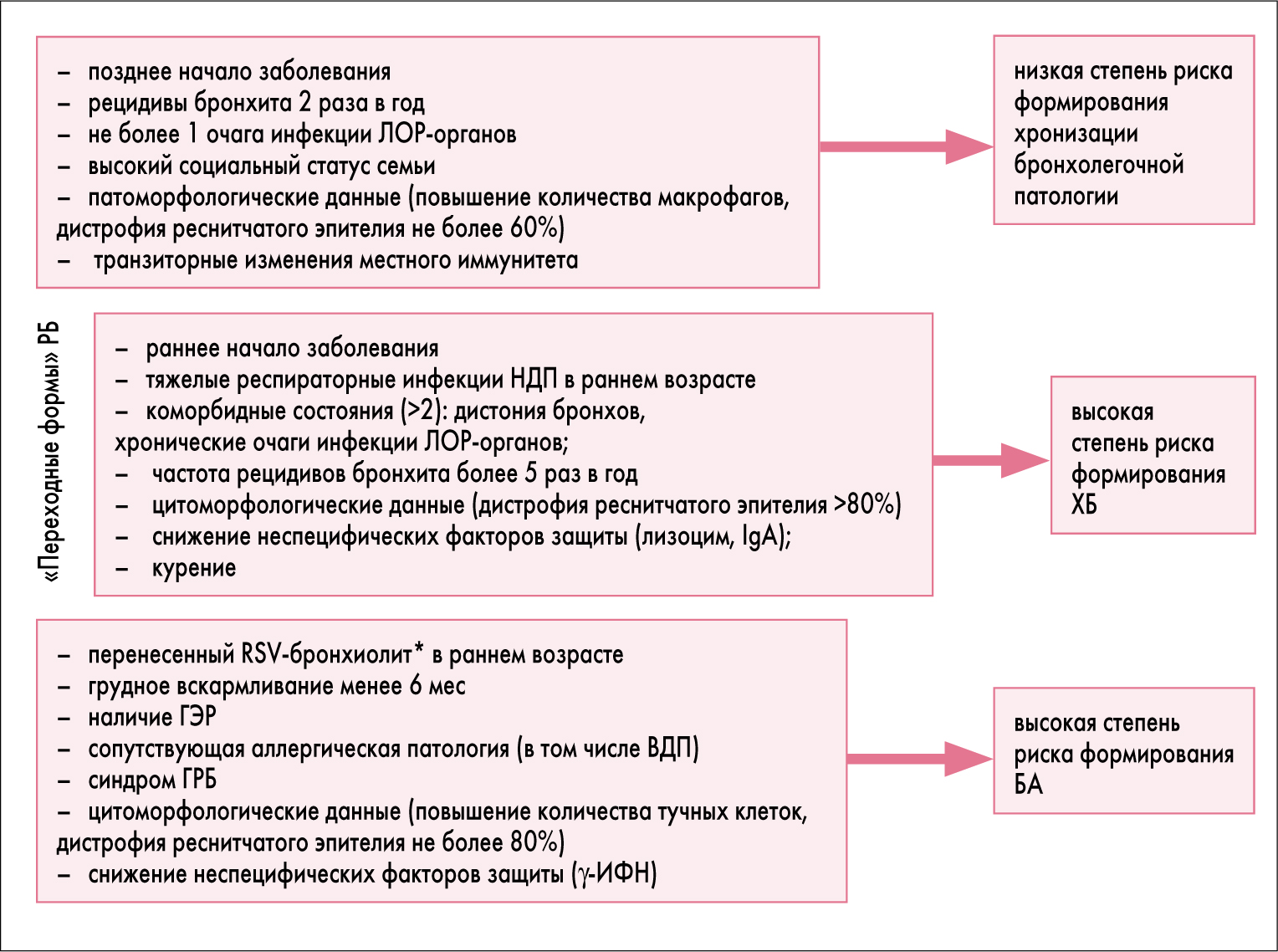
В результате многофакторного анализа нами установлены наиболее значимые факторы риска рецидивирования бронхита и факторы защиты. Кроме того, нами установлена комбинация различных факторов риска, определяющих прогноз РБ в последующие возрастные периоды жизни детей с данной патологией. Следует отметить, что дети с морфологическими признаками «переходных форм» РБ наиболее часто имели одни и те же факторы риска, которые и составили в комбинации высокий риск формирования ХБ (рис. 4).
Рис. 4. Значимые факторы, определяющие степень риска формирования ХБ и БА у детей с РБ.
Примечание: * – бронхиолит, вызванный респираторно-синцитиальным вирусом.
Результаты катамнестических наблюдений, проводившихся на протяжении 5 лет, подтвердили прогноз заболевания. Так, у 70% детей отмечалось спонтанное выздоровление, у 20% была диагностирована «переходная форма» РБ, у 10% детей – БА.
! Таким образом, на основании результатов проведенных исследований были выделены следующие клинико-патогенетические особенности течения РБ у детей:
- отсутствие у большей части наблюдаемых детей нормализации функционального состояния организма в период клинической ремиссии РБ, о чем свидетельствовали сохраняющиеся нарушения функции внешнего дыхания, вегетативного гомеостаза, повышение чувствительности рецепторов бронхиального дерева, сохранение воспалительных изменений в слизистой оболочке бронхов, метаболические нарушения, снижение факторов местного иммунитета и неспецифической реактивности организма;
- наличие значимых факторов риска, определяющих риск рецидивирования бронхита: коморбидные состояния, повышенное содержание эффекторных клеток, дистрофия реснитчатого эпителия в ИМ, синдром ГРБ, нарушение местного иммунитета, наличие метаболических нарушений;
- комбинация факторов риска (перенесенный RSV-бронхиолит в раннем возрасте, грудное вскармливание менее 6 месяцев, наличие ГЭР, атопия, синдром ГРБ, цитоморфологические данные – повышение количества тучных клеток, дистрофия реснитчатого эпителия более 80% в ИМ; снижение сывороточного γ-ИФН) определяет высокую вероятность трансформации РБ в БА;
- группа детей с «переходной формой» РБ, которые при наличии определенных факторов риска (раннее начало заболевания, перенесенные тяжелые респираторные инфекции нижних дыхательных путей в раннем возрасте, наличие более 2 коморбидных состояний, повышенное содержание эффекторных клеток, снижение количества макрофагов и дистрофия реснитчатого эпителия более 80% в ИМ) имеют высокий риск формирования первичного ХБ.
Выявленные клинико-параклинические изменения в период ремиссии у детей с РБ и различной степенью риска формирования хронизации процесса обосновывают необходимость дифференцированного назначения комплекса лечебных и реабилитационных мероприятий.
Список литературы находится в редакции.
Тематичний номер «Педіатрія» №4 (43), грудень 2017 р.