16 січня, 2018
Рациональная терапия остеоартроза: возможны ли простые решения?
По материалам VII Национального конгресса ревматологов Украины (18-20 октября, г. Киев)
Несмотря на пополняющийся арсенал средств терапии и реабилитации, остеоартроз (ОА) остается актуальной медико-социальной проблемой стареющей популяции. Алгоритмы лечения, предлагаемые экспертными обществами, довольно сложные и не всегда согласуются между собой. Возможны ли простые, но эффективные терапевтические решения, которые удовлетворили бы большинство пациентов?

Заведующий отделением ревматологии с центром иммунобиологической терапии Запорожской областной клинической больницы, доктор медицинских наук, профессор Дмитрий Геннадьевич Рекалов представил современный подход к терапии ОА, основанный на применении комбинированных препаратов симптоматического и болезнь-модифицирующего действия.
ОА – самое частое заболевание суставов, относящееся к возрастзависимым, то есть связанным с естественным старением тканей организма состояниям. Врач может столкнуться в своей практике более чем со 100 вариантами ОА в зависимости от локализации, возраста пациента, стадии, а также коморбидных заболеваний, которые могут влиять на естественное течение ОА и на выбор стратегии лечения (табл. 1).
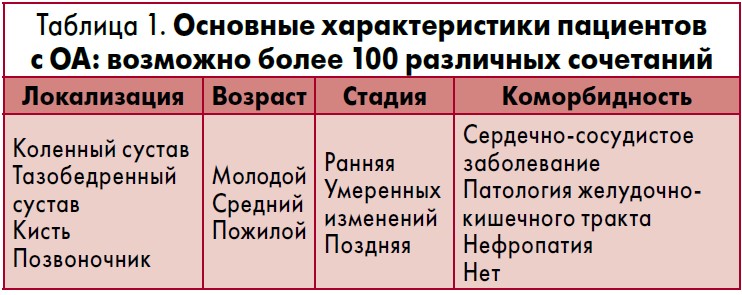 Например, у работающего пациента среднего возраста с умеренными изменениями в коленном суставе и без значимой сопутствующей патологии – одни приоритеты и потребности, а пожилой пенсионер с поздней стадией ОА тазобедренных суставов и позвоночника, имеющий к тому же сердечно-сосудистое заболевание и патологию желудочно-кишечного тракта, ставит перед врачом совершенно иную терапевтическую задачу.
Например, у работающего пациента среднего возраста с умеренными изменениями в коленном суставе и без значимой сопутствующей патологии – одни приоритеты и потребности, а пожилой пенсионер с поздней стадией ОА тазобедренных суставов и позвоночника, имеющий к тому же сердечно-сосудистое заболевание и патологию желудочно-кишечного тракта, ставит перед врачом совершенно иную терапевтическую задачу.
К основным немодифицируемым факторам риска ОА относят:
• возраст старше 45 лет;
• наследственность, врожденные особенности;
• женский пол;
• постменопаузу;
• предшествовавшие травмы в области сустава, хирургические вмешательства на суставах;
• сопутствующую патологию.
Основные модифицируемые факторы риска ОА:
• избыточная масса тела (индекс массы тела >25 кг/м2);
• низкая физическая активность;
• неадекватные нагрузки на суставы, способствующие травмам:
– частый подъем по лестнице и частое ношение тяжелых грузов во время работы (тазобедренные суставы);
– регулярные профессиональные занятия спортом;
– продолжительное нахождение на корточках или на коленях или прохождение более 3 км во время работы (коленные суставы).
Модифицируемые факторы риска пациент может изменить путем коррекции образа жизни, и в этом заложен огромный потенциал профилактики и лечения ОА. Возможности и роль разных методов и средств лечения ОА экспертные общества представляют по-своему, однако немедикаментозные методы, как правило, во всех клинических руководствах описаны как базисные и обязательные. К примеру, Американская коллегия ревматологов (ACR) в рекомендациях 2012 года представляет иерархию методов лечения ОА в виде пирамиды.
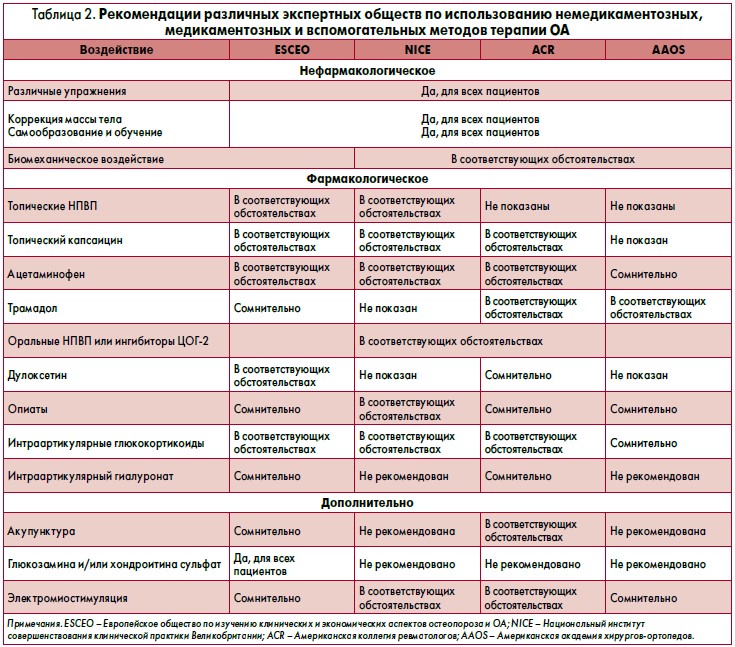
В основе пирамиды находятся именно нефармакологические методы, а ближе к вершине перечислены по нарастающей средства облегчения боли и хирургическое лечение при необратимом разрушении сустава. В таблице 2 приведены для сравнения рекомендации различных экспертных обществ по использованию немедикаментозных, медикаментозных и вспомогательных методов терапии ОА.
Как видно из таблицы 2, простые аналгетики, такие как ацетаминофен (парацетамол), сохраняют позиции и рекомендуются в соответствующих обстоятельствах. На практике простые аналгетики применяются все реже. По данным опроса 1800 пациентов с ревматическими и костно-мышечными заболеваниями, большинство из них предпочитают нестероидные противовоспалительные препараты (НПВП), нежели парацетамол. Первое место в рейтинге предпочтений пациентов занял ибупрофен. 31% опрошенных сочли его применение очень полезным для себя, 42% респондентов также отметили пользу, хотя и более сдержанно (F. Wolfe et al. Arthritis Rheum. 2000; 43: 378-85).
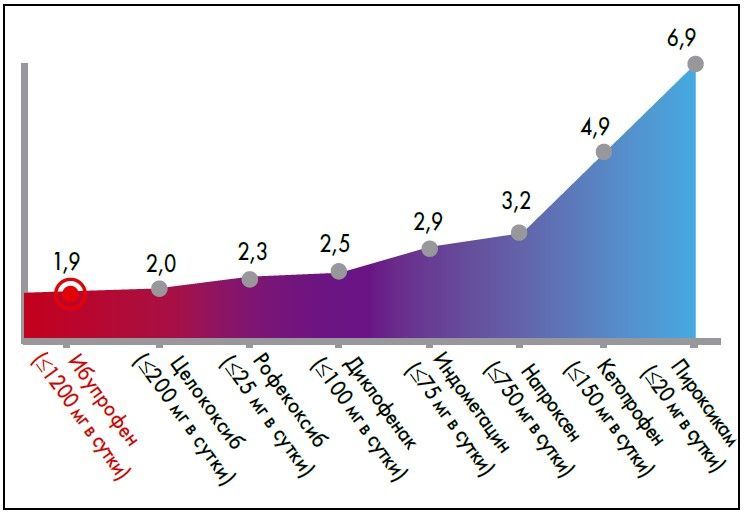
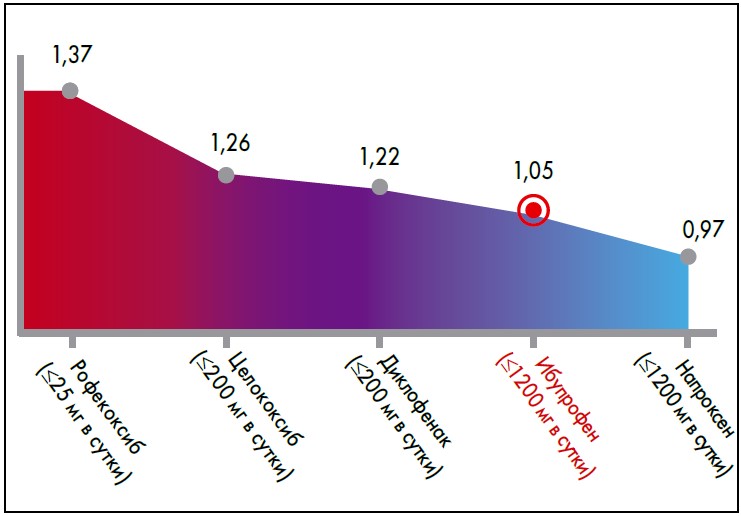
По данным систематических обзоров, ибупрофен относится к НПВП с оптимальным балансом эффективности и безопасности. Так, ибупрофен занимает лидирующие позиции по кардиоваскулярной и гастроинтестинальной безопасности (рис. 1, 2).
Рис.1. Сравниние кардиоваскулярного риска разных НПВП (P. McGettigan, D. Henry. PLoS Med. Sep 2011; 8(9): e1001098)
Рис. 2. Сравниние риска гастроинтестинальных осложнений при приеме разных НПВП (J. Castellsague et al. Drug Saf. 2012; 35(12): 1127-1146)
Особое место в терапии ОА занимают медленнодействующие болезнь-модифицирующие препараты (SYSADOA). Отношение к ним со стороны разных экспертных обществ неоднозначное в связи с особенностями интерпретации доказательной базы и требований органов фармаконадзора. Так, в рекомендациях ACR SYSADOA условно не рекомендованы, поскольку доступны на рынке США только в качестве биодобавок, без одобрения Управления по контролю качества продуктов питания и лекарственных средств (FDA). Эксперты Европейской противоревматической лиги (EULAR, 2003) отмечают, что существуют убедительные данные, подтверждающие эффективность SYSADOA в качестве симптом-модифицирующих препаратов. Международное общество по изучению ОА (OARSI) считает структурно-модифицирующее действие SYSADOA недоказанным и выражает сомнение по поводу симптоматического эффекта.
Национальный институт совершенствования клинической практики Великобритании (NICE) не рекомендует назначать препараты глюкозамина или хондроитина. Европейское общество по изучению клинических и экономических аспектов остеопороза и ОА (ESCEO), напротив, рекомендует использование рецептурного SYSADOA (в сочетании с парацетамолом для обезболивания при необходимости) в качестве сопутствующей терапии первой линии для лечения ОА коленного сустава.
При наличии противоречий в терапевтических рекомендациях практикующему врачу следует использовать свой клинический опыт для разработки плана лечения, согласованного с пациентом. Для иллюстрации индивидуализированного подхода лектор представил клинический случай.
Пациентка М., 67 лет, пенсионерка. Страдает болями в левом коленном суставе около двух лет, принимает гомеопатические средства (благодарит соседку за совет) с позитивным эффектом. Однократно приняла трамадол, после чего появились тошнота, гипотония, запор, головокружение (не благодарит вторую соседку за совет). В последние 3 мес начали беспокоить ночные боли, в связи с чем обратилась за консультацией. В анамнезе ишемическая болезнь сердца, гипертоническая болезнь, гиперхолестеринемия, для лечения которых пациентка принимает атенолол, периндоприл, ацетилсалициловую кислоту, розувастатин. Также принимает L-тироксин по поводу гипотиреоза, венлафаксин по поводу депрессии. Из дополнительных факторов риска – ожирение (при росте 163 см вес 88 кг, индекс массы тела – 33,5).
Диагноз: Первичный полиостеоартроз с поражением коленных суставов (рентгенографическая стадия III, с синовитом), плюснефалангового сустава I пальца правой стопы (hallux valgus), тазобедренных суставов (рентгенографическая стадия III). Недостаточность функции суставов II. Функциональный индекс Лекена – 1 балл.
Рекомендации (из консультативного заключения):
Достаточный объем активных движений, коррекция массы тела, ношение фиксирующих приспособлений.
Контроль: общий анализ крови, С-реактивный белок, ревматоидный фактор, глюкоза крови, мочевая кислота.
Терафлекс Адванс 2 таблетки 3 раза в сутки (3 нед), затем Терафлекс 1 таблетка 3 раза в сутки курсом 2 мес.
Диклофенак 75 мг 2 раза в сутки (через 21 день – при болях).
Мазь с капсаицином местно 1-2 раза в сутки.
Дулоксетин 30 мг в сутки.
Бетаметазона дипропионат 1,0 внутрисуставно не чаще 1 раза в 3 мес.
Гиалуроновая кислота 3,0 внутрисуставно 1 раз в 12 мес.
Консультация травматолога, ортопеда.
Лечебная физкультура, доска-профилактор Евминова (комплекс упражнений), плавание.
Повторный осмотр через 12 нед.
Назначенные пациентке препараты Терафлекс Адванс и Терафлекс содержат соли глюкозамина и хондроитина, применение которых обосновано доказательствами симптоматического и структурно-модифицирующего эффекта. Рандомизированные клинические исследования демонстрируют длительное (≥6 мес) превосходство глюкозамина сульфата над плацебо. В исследованиях с трехлетним наблюдением оказывал структурно-модифицирующий эффект при максимально раннем назначении. Схожую с глюкозамина сульфатом эффективность при лечении начальных и умеренных проявлений ОА демонстрирует хондроитина сульфат. Данные длительных наблюдений указывают на наличие структурно-модифицирующего и симптом-модифицирующего эффектов с величиной аналгетического эффекта в диапазоне от малого до умеренного (J.-Y. Reginster, WCO-IOF-ESCEO, 2015).
В разовой дозе Терафлекс Адванс (2 капсулы) содержатся оба модулятора синтеза матрикса хрящевой ткани в клинически доказанных эффективных дозах: глюкозамина сульфата 500 мг, хондроитина сульфата натрия 400 мг. Кроме того, в каждой капсуле содержится 100 мг ибупрофена, а разовая доза этого НПВП составляет 200 мг.
Хондроитин и глюкозамин способны стимулировать синтез гликозаминогликанов хондроцитами по отдельности на 32% каждый, а в комбинации величина эффекта возрастает втрое: синтез каркасных молекул хрящевой ткани увеличивался на 97% (L. Lippiello et al. Clin. Orthop. 2000; 381: 229-240). Таким образом, оба действующих вещества вместе обеспечивают синергичный хондропротективный эффект.
В двойном слепом рандомизированном плацебо-контролируемом исследовании изучалось влияние глюкозамина, хондроитина и комбинированной терапии на прогрессирование сужения суставной щели (ССЩ) и боль у пациентов с ОА коленного сустава. 605 пациентов в возрасте 45-75 лет рандомизировали в 4 группы: глюкозамина сульфат 1500 мг (n=152), хондроитина сульфат 800 мг (n=151), комбинация глюкозамина и хондроитина (n=151) или плацебо (n=151). ССЩ (в мм) определялась через 2 года по данным цифрового рентгенологического обследования. Максимальная боль в коленном суставе (0-10) оценивалась пациентом каждые 2 мес на протяжении всего периода наблюдения. Назначение комбинации глюкозамин + хондроитин способствовало статистически достоверному снижению показателя ССЩ на протяжении двух лет (средняя разница 0,1 мм; p=0,046), в то время как по отдельности эти компоненты не замедляли темпы ССЩ. Во всех группах лечения продемонстрировано также уменьшение боли в пораженном суставе без статистически достоверных межгрупповых различий (M. Fransen et al. Ann. Rheum. Dis. 2015; 74 (5): 851-8).
Пациентка из клинического случая имеет несколько сопутствующих заболеваний, в том числе гипотиреоз, одновременно принимает L-тироксин и несколько кардиологических препаратов. В связи с этим необходимо отметить отсутствие каких-либо противопоказаний для комбинированной терапии глюкозамином и хондроитином на фоне приема тиреостатических препаратов или тиреоидных гормонов.
Таким образом, назначение последовательной терапии препаратами Терафлекс Адванс и Терафлекс – это простое и рациональное решение медикаментозной терапии ОА, в котором сочетается эффективное и безопасное обезболивание (ибупрофен), симптом-модифицирующий эффект SYSADOA с наибольшей доказательной базой в лечении ОА (глюкозамин и хондроитин), а также их структурно-модифицирующий эффект, позволяющий замедлить темпы прогрессирования деградации компонентов сустава.
Подготовил Дмитрий Молчанов
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (55) грудень 2017 р.