16 січня, 2018
Належна практика реваскуляризації міокарда в пацієнтів із гострим коронарним синдромом
Критерії Американської колегії кардіологів / Американської асоціації торакальних хірургів / Американської асоціації серця / Американської асоціації спеціалістів з ехокардіографії / Американської асоціації спеціалістів з ядерної кардіології / Товариства спеціалістів із серцево-судинної ангіографії та втручань / Товариства спеціалістів із серцево-судинної комп’ютерної томографії / Товариства торакальних хірургів (2016)*
Продовжуючи підвищення поінформованості пацієнтів, лікарів та організаторів охорони здоров’я щодо останніх досягнень у сфері діагностики та лікування ішемічної хвороби серця (ІХС), робоча група ухвалила перегляд Критеріїв належної практики (КНП) реваскуляризації міокарда (РМ) 2012 року.
 Для забезпечення придатності КНП до застосування в клінічній практиці, їхньої змістовності, а також максимальної відповідності сучасному рівню досягнень у сфері обговорюваної проблематики перед робочою групою стояло завдання розробити ці критерії спеціально для РМ у пацієнтів із гострим коронарним синдромом (ГКС), зокрема з інфарктом міокарда (ІМ) зі стійкою елевацією (підйомом) сегмента ST, при цьому враховуючи положення, висвітлені в нещодавно опублікованому фокусному оновленні клінічних рекомендацій щодо ІМ з елевацією сегмента ST.
Для забезпечення придатності КНП до застосування в клінічній практиці, їхньої змістовності, а також максимальної відповідності сучасному рівню досягнень у сфері обговорюваної проблематики перед робочою групою стояло завдання розробити ці критерії спеціально для РМ у пацієнтів із гострим коронарним синдромом (ГКС), зокрема з інфарктом міокарда (ІМ) зі стійкою елевацією (підйомом) сегмента ST, при цьому враховуючи положення, висвітлені в нещодавно опублікованому фокусному оновленні клінічних рекомендацій щодо ІМ з елевацією сегмента ST.
Визначення та рейтингова оцінка критеріїв доцільності проведення РМ
У процесі розробки цього документа перед членами рейтингового комітету було поставлено завдання визначити, чи проведення РМ з приводу того чи того показання «доцільне», «може бути доцільним» або «найчастіше недоцільне» (відповідно до наведених нижче визначень), із подальшим кількісним оцінюванням відповідної позиції.
Середній бал від 7 до 9: проведення РМ доцільне (доречне)
РМ є доцільною (доречною) стратегією лікування пацієнтів відповідної популяції, оскільки її переваги в цілому переважають над ризиками; проведення РМ є доцільною (доречною) складовою індивідуальної стратегії лікування, хоча не завжди обов’язково ґрунтується на судженнях клініциста та преференціях з боку пацієнта (тобто проведення процедури в цілому є прийнятним і виправданим із приводу конкретного показання).
Середній бал від 4 до 6: проведення РМ може бути доцільним (доречним)
РМ може бути доцільною (доречною) стратегією лікування пацієнтів відповідної популяції в низці клінічних ситуацій у зв’язку з такими аспектами: варіабельна доказова база чи неоднозначність рішень щодо відношення переваг і ризиків процедури; дані про користь процедури отримані на основі практичного досвіду за відсутності доказової бази; доказова база сформована на результатах досліджень, у які були залучені гетерогенні популяції пацієнтів. Доцільність і потенційна ефективність проведення РМ у кожному конкретному випадку мають бути визначені клініцистом і погоджені з пацієнтом.
Сумарне рішення про проведення процедури має ґрунтуватися на додаткових клінічних показниках і судженнях спеціаліста (-ів), при цьому також повинні бути враховані преференції з боку пацієнта (тобто проведення процедури може бути прийнятним і виправданим із приводу конкретного показання).
Середній бал від 1 до 3: проведення РМ найчастіше недоцільне (недоречне)
Ситуації, коли пацієнтам відповідної популяції доцільно (доречно) проводити РМ, є рідкісними, що пов’язано з недостатньою кількістю даних, які чітко свідчили би про переважання користі процедури над її ризиками. РМ найчастіше є неефективною процедурою в рамках індивідуальної стратегії лікування. Винятками мають бути документально підтверджені ситуації, коли є клінічні підстави щодо проведення РМ (тобто в цілому проведення процедури найчастіше є неприйнятним і невиправданим із приводу конкретного показання).
 Чинники, що визначають показання до РМ
Чинники, що визначають показання до РМ
Показання до РМ при ГКС були розроблені з урахуванням таких загальноприйнятих чинників:
• Клінічні вияви (ІМ з елевацією сегмента ST, ІМ без стійкої елевації сегмента ST або інші форми ГКС).
• Час від моменту клінічної маніфестації.
• Наявність інших обтяжливих чинників (гостра серцева недостатність або кардіогенний шок; гемодинамічна чи електрична нестабільність; дисфункція лівого шлуночка; персистенція чи рецидивування симптомів ішемії).
• Тромболітична терапія в анамнезі.
• Рівень ризику, визначений за шкалою TIMI (Thrombolysis In Myocardial Infarction).
• Значущі коморбідні стани.
• Ступінь ураження інфарктзалежних та інфарктнезалежних вінцевих артерій.
Узгоджені позиції
Рейтингове оцінювання клінічних сценаріїв передбачало застосування специфічних інструкцій та узгоджених позицій, зокрема:
1. Кожен клінічний сценарій спрямований надати ключову інформацію, яка зазвичай є доступною в пацієнта з ГКС. При цьому усвідомлюється, що, особливо при ІМ з елевацією сегмента ST, необхідність якомога швидше розпочати лікування може відтермінувати всебічне обстеження пацієнтів.
2. Незважаючи на те що рейтингове оцінювання клінічних сценаріїв має ґрунтуватися на опублікованих даних літератури, комітет із написання документа усвідомлює, що в умовах реальної практики приймати клінічні рішення доводиться й щодо тих особливих категорій пацієнтів, стратегія лікування яких недостатньо представлена в доступних джерелах. У зв’язку з цим члени рейтингового комітету були проінструктовані щодо застосування їхнього найкращого клінічного мислення й досвіду для присвоєння оцінок тим сценаріям, які мають слабку доказову базу.
3. У пацієнтів із ГКС можуть бути труднощі у визначенні відсотка стенозу вінцевих артерій за діаметром їхнього просвіту. При встановленні значущості стенозу слід ураховувати не лише відсоток звуження судини за діаметром внутрішнього просвіту, а й особливості ангіографічного зображення стенозу й характеристики дистального коронарного кровоплину. Для подібних клінічних сценаріїв узгоджені такі ступені вираження стенозу вінцевих артерій:
Виражений стеноз:
а) ≥70% звуження внутрішнього діаметра (візуальне оцінювання епікардіального стенозу в ангіографічній проекції «найгіршої візуалізації»); або
б) ≥50% звуження внутрішнього діаметра стовбура лівої вінцевої артерії (візуальне оцінювання стенозу в ангіографічній проекції «найгіршої візуалізації»).
Помірний (проміжний) стеноз: звуження внутрішнього діаметра від ≥50 до <70% (візуальне оцінювання епікардіального стенозу в ангіографічній проекції «найгіршої візуалізації»).
4. При розробці клінічних сценаріїв, які відображають більш пізні фази ведення пацієнтів із ГКС (під час госпіталізації), було узгоджено, що пацієнтам має бути призначена фармакотерапія, регламентована клінічними рекомендаціями та спрямована на вторинну профілактику серцево-судинних подій (окрім випадків, де є спеціальні вказівки), й розпочаті заходи щодо контролю інших чинників ризику.
5. Рейтингова оцінка стосується лише специфічної стратегії лікування, зазначеної в рамках клінічного сценарію, а не додаткових процедур РМ, які можуть бути виконані на більш пізніх етапах ведення пацієнта, що переніс ГКС (так звані відтерміновані поетапні процедури – перкутанні коронарні втручання, або гібридна РМ із проведенням кардіохірургічного втручання).
Стрес-тести та стратифікація ризику в пацієнтів з ІХС за допомогою неінвазивних методів дослідження
На сьогодні існують кілька систем бального оцінювання високого ризику в пацієнтів із ГКС. Поряд із цим для діагностики та стратифікації ризику в пацієнтів з ІХС, зокрема з підозрою на ГКС, часто застосовують стрес-тести й коронарну КТ-ангіографію. Хоча стрес-тести протипоказані при ГКС, вони можуть застосовуватися для подальшої стратифікації ризику й виконуватися на більш пізніх етапах індексної госпіталізації.
Стратифікація ризику за допомогою неінвазивних методів дослідження має такий вигляд:
• результати стрес-тестів, які свідчать про низький ризик: асоційовані з <1% річною серцево-судинною смертністю;
• результати стрес-тестів, які свідчать про проміжний ризик: асоційовані з 1-3% річною серцево-судинною смертністю;
• результати стрес-тестів, які свідчать про високий ризик: асоційовані з >3% річною серцево-судинною смертністю;
РМ у пацієнтів із ГКС
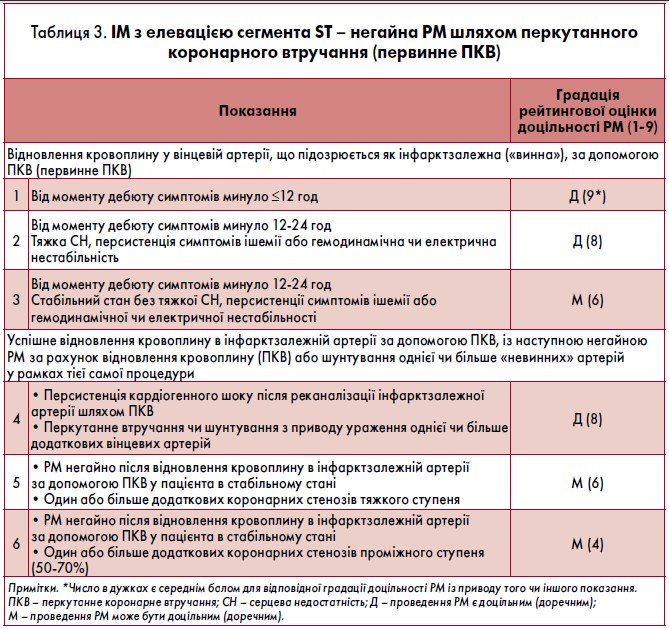
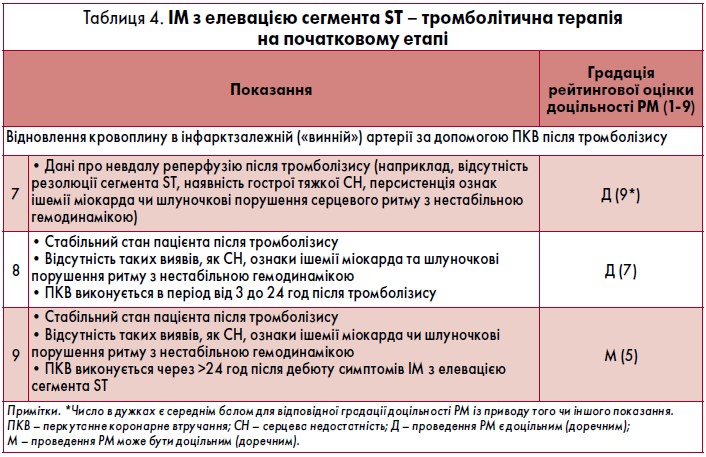
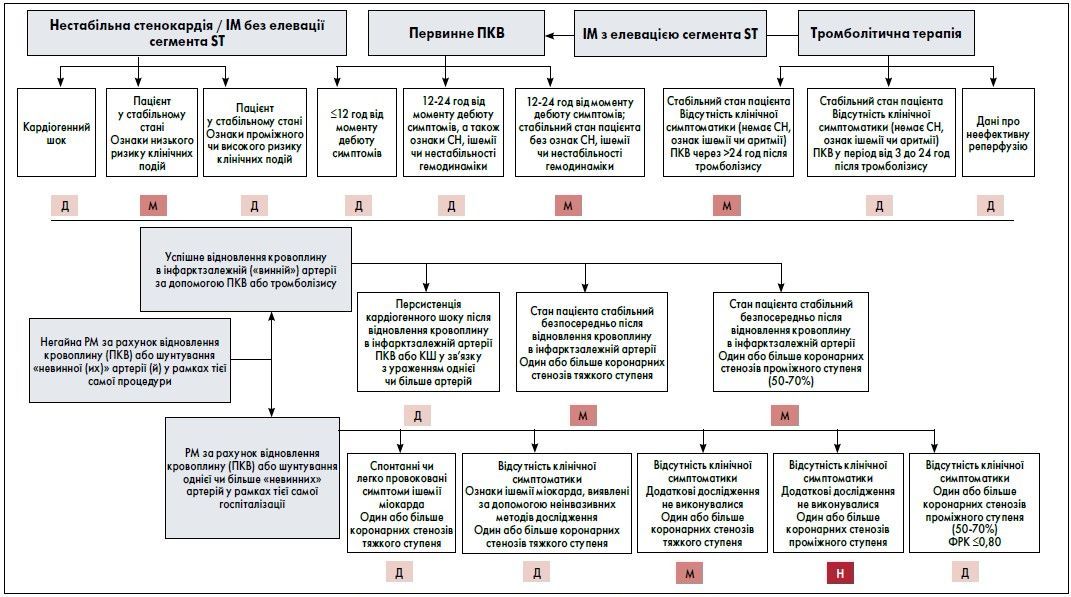
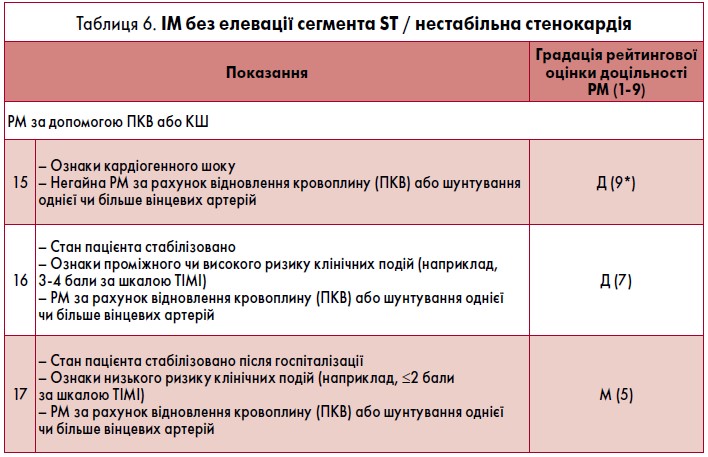
КНП РМ у пацієнтів із ГКС залежно від клінічного сценарію наведено в таблицях 3-6 і підсумовано на рисунку.
Висновки
КНП реваскуляризації міокарда при ГКС узгоджуються зі значною доказовою базою та клінічними рекомендаціями, що позиціонують інвазивні стратегії як інструмент для визначення анатомічних особливостей коронарного русла в пацієнтів із нестабільною стенокардією, ІМ з елевацією та без елевації сегмента ST. Нагромадження доказової бази щодо відновлення кровоплину в «невинних» вінцевих артеріях сприяло тому, що РМ позиціонують як таку, що може бути доцільною після первинного перкутанного коронарного втручання в окремих категорій безсимптомних пацієнтів зі стенозами тяжкого ступеня (звуження просвіту ≥70% діаметра) чи в осіб зі стенозами проміжного ступеня, однак патологічними результатами визначення фракційного резерву кровоплину. Подібно до попередніх версій, нинішні КНП реваскуляризації міокарда при ГКС слід застосовувати з метою підкріплення чинних положень щодо ведення таких пацієнтів, а також визначення тих категорій осіб, в яких існує потреба в детальнішому вивченні найбільш ефективних стратегій лікування.
Рис. Діаграма-схема визначення доцільності РМ у пацієнтів із ГКС
Список літератури знаходиться в редакції.
*Journal of the American College of Cardiology, 2017; 69 (5): 570-591. http://dx.doi.org/10.1016/
j.jacc.2016.10.034.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (55) грудень 2017 р.