17 березня, 2018
Ціна проти цінності: ехокардіографія на первинній ланці
Відповідно до підрахунків очікувані витрати на охорону здоров’я (ОЗ) у США з 2014 до 2023 року виростуть на 5,8% і становитимуть 19,3% валового внутрішнього продукту країни [1]. Покращення якості медичної допомоги на тлі зниження відповідних фінансових витрат є довготерміновою ціллю системи ОЗ, у т. ч. кардіології.
У 2010 р. H. Brody опублікував статтю, в якій закликав медичних працівників та професійні медичні товариства звернути увагу на часте надмірне застосування деяких клінічних тестів та методів лікування при відсутності значущих переваг для пацієнтів. Незабаром після цього Національний альянс лікарів США (National Physicians Alliance) представив концепцію Five Things, яка передбачала послідовність дій для терапевтів, педіатрів та сімейних лікарів, спрямовану на стимуляцію ефективного використання ресурсів ОЗ [2]. Топ-5 стратегій у терапії та сімейній медицині включають настанови щодо обмеження призначення кардіологічних скринінгових методів [3].
У 2007 р. робоча група Американського коледжу кардіології розробила серію рекомендацій для адекватного використання кардіологічних діагностичних методів, наприклад ехокардіографії (ЕхоКГ), охарактеризовану як «критерії доцільного використання» (КДВ) [4]. Ці критерії спрямовані на обмеження проведення зайвих діагностичних обстежень, процедур та терапевтичних методик, отже, на зниження пов’язаних з ними витрат [5, 6, 7].
 Незважаючи на ці ініціативи, зростання витрат на ОЗ залишається важливою проблемою галузі. Зокрема, до витрат, які можна зменшити, належать практикування т. зв. дефензивної медицини (збільшення кількості діагностичних процедур, повторних консультацій тощо, що має на меті унеможливити будь-які претензії до лікаря з боку пацієнтів чи їх представників. – Прим. пер.) та надмірне застосування діагностичних обстежень [6, 8, 9]. Одним з таких обстежень є ЕхоКГ, частота використання якої продовжує зростати. Цей метод часто призначається лікарями первинної ланки (ЛПЛ) [10, 11].
Незважаючи на ці ініціативи, зростання витрат на ОЗ залишається важливою проблемою галузі. Зокрема, до витрат, які можна зменшити, належать практикування т. зв. дефензивної медицини (збільшення кількості діагностичних процедур, повторних консультацій тощо, що має на меті унеможливити будь-які претензії до лікаря з боку пацієнтів чи їх представників. – Прим. пер.) та надмірне застосування діагностичних обстежень [6, 8, 9]. Одним з таких обстежень є ЕхоКГ, частота використання якої продовжує зростати. Цей метод часто призначається лікарями первинної ланки (ЛПЛ) [10, 11].
Мережею охорони здоров’я західного Коннектикуту (WCHN) вже проводилися дослідження на тему відповідності призначення ЕхоКГ у стаціонарних умовах із застосуванням КДВ [12]. Хоча результати показали, що метод було призначено правильно у >97% випадків, високий рівень цього показника не відображав імовірності виявлення хвороби. Тобто навіть у разі призначення обстеження відповідно до рекомендацій, якщо ймовірність хвороби до його проведення є низькою, вона залишиться низькою і після, незважаючи на діагностичну цінність обстеження [13].
Для пояснення цього феномену автори застосовують теорему Баєса [14], яка передбачає врахування специфічності та чутливості діагностичних методів, а також поширеності хвороби в межах популяції. Відповідно до неї вірогідність виявлення хвороби при обстеженні залежить від імовірності її наявності до обстеження. Попередні дослідження продемонстрували, що кардіологічні діагностичні обстеження є корисними у виявленні хвороб за середньої поширеності діагностованої патології (30%), при цьому ймовірність виявлення залишається високою (85-90%) [15].
Для розширення попередніх даних автори вивчали лікарські втручання, проведені після діагностичного обстеження, тобто реакцію ЛПЛ на результат ЕхоКГ у рутинних амбулаторних умовах. Була висловлена гіпотеза, що у випадку низької ймовірності виявлення хвороби ЕхоКГ значущо не впливає на кардіотропну терапію, а також не має діагностичної цінності, навіть у разі призначення відповідно до наявних рекомендацій.
Методи
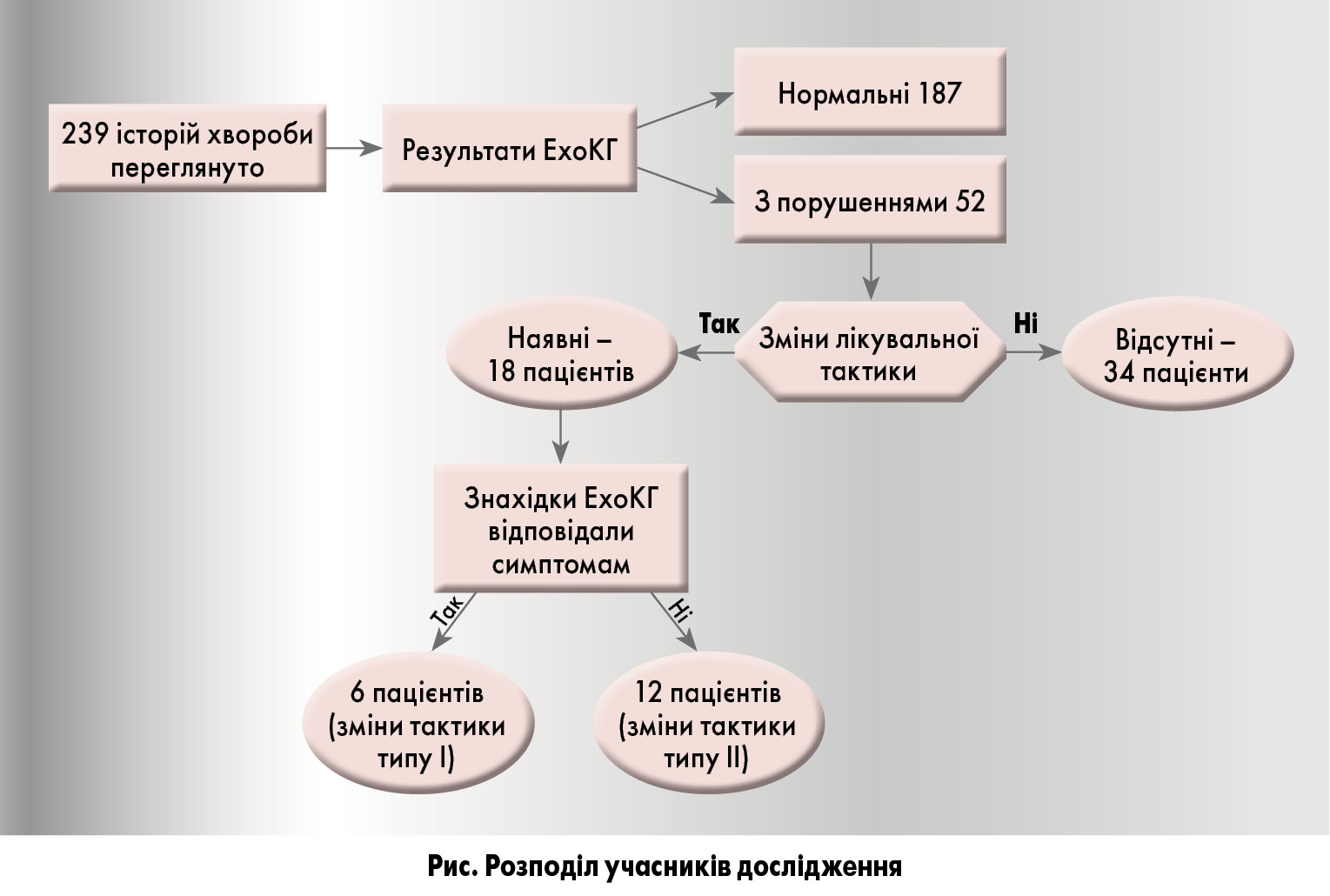
Автори провели ретроспективне дослідження серед групи ЛПЛ, що обслуговують населення західного Коннектикуту. Випадковим чином було обрано 500 дорослих пацієнтів, яким потрібно було провести ЕхоКГ за направленням ЛПЛ з січня по грудень 2014 року. З метою залучення в дослідження тільки пацієнтів, що потребували ЕхоКГ de novo, хворих, які проходили це обстеження впродовж останніх 10 років, було виключено. Також автори виключили осіб, що не мали повної медичної документації для аналізу. Остаточна популяція дослідження охоплювала 239 учасників. Параметрами оцінки медичної документації були первинні показання до ЕхоКГ, її результати та зміни в терапевтичній тактиці. Відповідно до задокументованого первинного показання до проведення ЕхоКГ була оцінена необхідність тесту за КДВ [7].
Відхиленням від норми на ЕхоКГ вважалося виявлення тяжких, помірних чи незначних розладів, за винятком незначної недостатності клапанів чи септальної аневризми. Зміна лікарської тактики – це будь-які задокументовані модифікації в лікуванні, пов’язані з отриманими результатами ЕхоКГ. Вони могли включати спрямування до вузького спеціаліста, госпіталізацію до відділення невідкладної допомоги, коригування призначених медикаментів (додавання чи відміна препаратів, корекція дози), призначення додаткових обстежень (добове холтерівське моніторування, стрес-тест, комп’ютерна томографія), планування наступної ЕхоКГ.
Далі зміни лікувальної тактики класифікували на тип I чи тип II (pис.). До типу І належали модифікації, зроблені з тієї ж причини, з якої першопочатково було призначено ЕхоКГ, тобто ті, які відображали правильний хід робочого процесу (підозра на серцево-судинну хворобу, призначення відповідного обстеження, виявлення хвороби, перегляд лікування на основі виявлених при обстеженні відхилень). Тип II, у свою чергу, включав зміни, не пов’язані з первинною причиною призначення ЕхоКГ, які зазвичай стосувалися випадкових знахідок при обстеженні.
Статистичний аналіз було проведено за допомогою JMP 11.1.1 (SAS Institute, Inc., Cary, NC). Відмінності в основних параметрах оцінювалися за тестом Фішера, дані вважалися достовірними в разі p<0,05.
Результати
Середній вік учасників дослідження (n=239) становив 54,7±17,76 років; 38,4% серед них – чоловіки. Відповідно до поточних критеріїв призначення ЕхоКГ [7] майже усі (96,7%) направлення на це обстеження були доцільними.
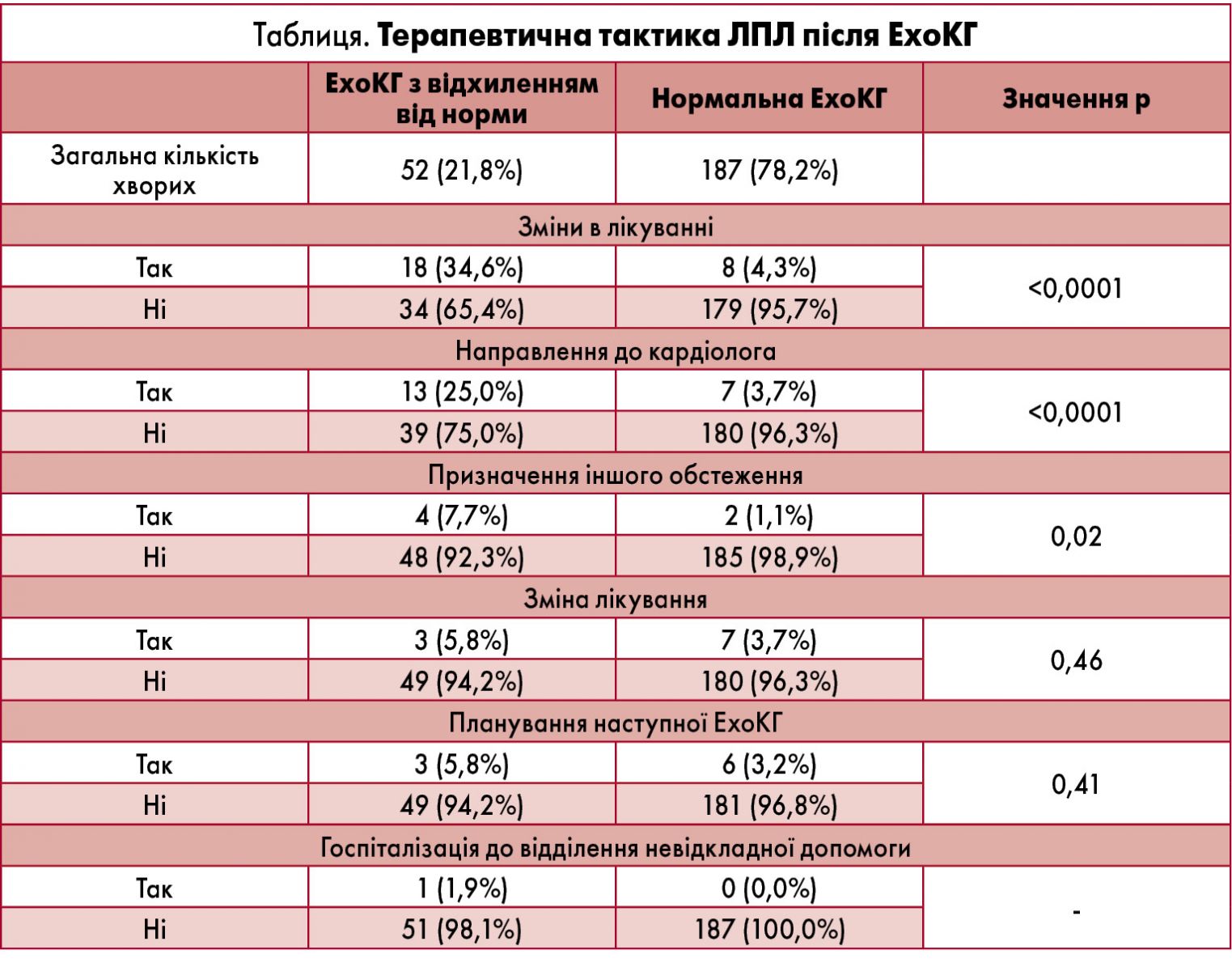 ЕхоКГ 52 (21,8%) пацієнтів характеризувалися відхиленнями від норми (табл.). Аналіз виявив статистично достовірну різницю в частоті перегляду терапевтичного алгоритму між групами з нормальною ЕхоКГ та порушеннями на ЕхоКГ (4,3 проти 34,6%; p<0,0001). Найчастішою зміною тактики було направлення до кардіолога. Серед хворих з порушеннями на ЕхоКГ спостерігалось 12 (11,2%) випадків клапанних розладів, що включали мітральну недостатність та стеноз, аортальну недостатність та стеноз, потовщення стулок клапанів, пролапс мітрального клапана, двостулковий аортальний клапан. Іншими порушеннями (88,8%) були збільшення чи дилатація камер серця, гіпертрофія лівого шлуночка, діастолічна дисфункція, дилатація аорти.
ЕхоКГ 52 (21,8%) пацієнтів характеризувалися відхиленнями від норми (табл.). Аналіз виявив статистично достовірну різницю в частоті перегляду терапевтичного алгоритму між групами з нормальною ЕхоКГ та порушеннями на ЕхоКГ (4,3 проти 34,6%; p<0,0001). Найчастішою зміною тактики було направлення до кардіолога. Серед хворих з порушеннями на ЕхоКГ спостерігалось 12 (11,2%) випадків клапанних розладів, що включали мітральну недостатність та стеноз, аортальну недостатність та стеноз, потовщення стулок клапанів, пролапс мітрального клапана, двостулковий аортальний клапан. Іншими порушеннями (88,8%) були збільшення чи дилатація камер серця, гіпертрофія лівого шлуночка, діастолічна дисфункція, дилатація аорти.
Із 52 хворих з відхиленням ЕхоКГ від норми 34 (65,4%) не зазнали жодних змін у лікувальній тактиці. Серед решти 18 (34,6%) осіб, які потребували корекції терапевтичної схеми, тільки 6 (11,5%) потрібні були зміни, що відповідали первинному попередньому діагнозу (тип I).
Загалом кажучи, отримані результати свідчать, що відповідно до КДВ ЛПЛ адекватно призначали ЕхоКГ амбулаторним пацієнтам. У зазначеній популяції ймовірність хвороби до проведення обстеження була низькою, у результаті цього виявлення серйозних відхилень було нетиповим; таким чином, діагностична
цінність ЕхоКГ зменшилася, знизилася частота відповідних змін терапевтичної тактики, пов’язаних з отриманими даними. Це дозволяє припустити, що слід уточнити рекомендації стосовно призначення ЕхоКГ, а також створити систему зворотного зв’язку для ЛПЛ.
Обговорення
У згаданому дослідженні встановлено, що майже 97% ЕхоКГ були призначені відповідно до КДВ. Однак серед 239 обстежених пацієнтів відхилення були виявлені тільки в 52 осіб, лише 6 (2,5%) з яких потребували модифікації лікувальної схеми, що відповідала попередньому діагнозу та відповідним ехокардіографічним змінам. Оскільки середня вартість запису однієї ЕхоКГ для системи ОЗ становить 1-2 тис. доларів [16], приблизно 478 тис. доларів було витрачено на ЕхоКГ, проведення яких було доцільним, однак мало низькі шанси призвести до змін терапевтичної тактики. Таким чином, вартість діагностики для кожного з 6 хворих, в яких перегляд лікування був пов’язаний з попереднім діагнозом та призначенням ЕхоКГ, становила близько 79,7 тис. доларів.
Теорема ймовірності подій Баєса стверджує, що на наслідки впливають їх передумови [17]. Низька частота виявлених при ЕхоКГ хвороб (6/239) свідчить про низьку ймовірність хвороби до обстеження. Іншими словами, у цій популяції амбулаторних пацієнтів ризик виявлення патологічного стану був низьким. Відповідно до теореми Баєса, навіть якщо предикторна точність діагностичного обстеження є високою, в умовах низької ймовірності наявності хвороби в обстежуваній популяції ймовірність виявлення хвороби при обстеженні також буде низькою. Крім того, якщо встановлено високу вірогідність виявлення при обстеженні нормальних результатів та низьку поширеність хвороби, переваги та цінність дослідження є незначними. Отже, навіть якщо призначення обстеження відповідає існуючим критеріям, воно не завжди пов’язане з високою ймовірністю виявлення патологічного стану.
Доказова база, знайдена в літературних джерелах, підтверджує припущення, що неінвазивні діагностичні заходи слід рекомендувати пацієнтам з середньою (10-90%) ймовірністю хвороби [18]. І навпаки, популяції пацієнтів з низькою ймовірністю захворювання завжди демонстрували малу частоту патологічних знахідок на ЕхоКГ [20]. Ці спостереження пояснюють потребу у впровадженні в практику чітких рекомендацій для покращення вибору пацієнтів для обстеження [21], які б враховували не стільки доречність такого направлення, скільки вірогідність виявлення хвороби та ймовірність впливу результатів дослідження на лікувальну тактику.
Крім покращення існуючих настанов, ефективною стратегією може виявитися відповідне навчання, спрямоване на зниження надмірного призначення ЕхоКГ. Результати дослідження Echo WISELY показали, що ЛПЛ, які пройшли таке навчання (відеолекція, щомісячний зворотний зв’язок), призначали достовірно менше недоцільних ЕхоКГ [22]. Погоджуючись з цим підходом, автори дослідження припускають, що для ЛПЛ може бути корисним зворотний зв’язок щодо призначень обстежень. Це дозволить брати до уваги ймовірність хвороби до проведення дослідження, а отже, знизити зайві витрати.
Ймовірними обмеженнями цього дослідження є його ретроспективність, моноцентровість та невеликий розмір популяції учасників. Хоча автори не мали на меті визначити вартість обстеження, можна підрахувати, що виявлення 6 пацієнтів, що потребували змін у лікуванні відповідно до результатів ЕхоКГ, становило близько 79,7 тис. доларів на одну особу. Варто зауважити, що відповідно до співвідношень вартість/ефективність, визначених Американським коледжем кардіології та Американською асоціацією серця, ця цифра потрапляє в межі середньої вартості (50-150 тис. доларів/рік, скоригованої за показником QALY (тривалість життя, співвіднесена з його якістю) [23], проте система QALY характеризується кількома визнаними недоліками. При цьому встановлення порогових співвідношень вартість/ефективність передбачає, що всі пацієнти отримують однакові переваги, не враховуючи такі характеристики, як ступінь та важкість хвороби, які мають бути базовими в процесі зменшення витрат та збільшення цінності обстеження шляхом оптимального підбору хворих [24].
Вартість виявлення 12 пацієнтів, що потребували модифікації терапевтичного підходу внаслідок випадкових змін на ЕхоКГ (тип II), становила 39,8 тис. доларів на одну особу. При цьому вартість виявлення 18 хворих, яким потрібно було переглянути лікувальний алгоритм після проведення ЕхоКГ, становила 26,5 тис. доларів на одну особу. Хоча при включенні учасників, що потребували коригування терапевтичної тактики ІІ типу, вартість на одну особу суттєво зменшувалася, слід зазначити, що це не є наслідком ефективності ЕхоКГ.
Оскільки метою цього аналізу було визначення цінності ЕхоКГ для подальшого лікування пацієнта в разі відповідного призначення, можна сказати, що безпосередні переваги від цього обстеження отримали тільки ті 6 хворих, що потребували змін лікувального алгоритму відповідно до попереднього діагнозу та результатів ЕхоКГ.
Висновки
Позаяк витрати на ОЗ продовжують зростати, слід скорочувати їх частину, яка піддається модифікації, зокрема надмірне призначення діагностичних тестів. Хоча ЕхоКГ є найбільш цінним діагностичним інструментом для популяції пацієнтів з середнім рівнем ймовірності виявлення серцево-судинної хвороби, на сьогодні вона часто використовується в амбулаторних умовах первинної ланки для обстеження пацієнтів низького ризику, серед яких ймовірність виявлення патологічного стану є низькою.
Для забезпечення більшої цінності та оптимізації використання діагностичних методів існує потреба у створенні чіткіших настанов, які могли б допомагати клініцистам у процесі ідентифікації груп пацієнтів низького, помірного та високого ризику наявності хвороби, а також у впровадженні навчальних заходів, що будуть враховувати індивідуальну прихильність ЛПЛ до призначення діагностичних процедур.
Список літератури знаходиться в редакції.
Bethge A., Penciu O., Baksh S., Parve S., Lobraico J., Keller A. M. Appropriateness vs value: Echocardiography in primary care. Clin Cardiol. 2017; 40:1212-1217.
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 4 (425), лютий 2018 р.


