26 березня, 2018
Кишечная микробиота и висцеральная боль: возможности модуляции боли при функциональных гастроинтестинальных расстройствах
 Согласно определению Международной ассоциации по изучению боли, боль – «это неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения» [13].
Согласно определению Международной ассоциации по изучению боли, боль – «это неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения» [13].
До 20% взрослого населения в мире отмечают хроническую боль разного генеза. В пяти крупнейших странах Европы около 49 миллионов человек страдают от боли и 11,2 млн – от боли высокой интенсивности, что составляет примерно 19% всего населения. Частота абдоминальной боли по типу спазма составляет 10-46% без зависимости от возраста, чаще она возникает у женщин. При этом наличие боли всегда сопряжено со снижением качества жизни, существенным снижением трудоспособности, значительными затратами общества на диагностику и лечение больных [14, 23].
Различают острую (длящуюся до 90 дней) и хроническую (более 3 мес) боль. Механизмы ее развития принципиально различаются: если в основе острой боли чаще лежит реальное повреждение тканей организма (травма, воспаление, инфекционный процесс), то в генезе хронической боли на первый план выходят изменения центральной нервной системы (ЦНС), вызванные длительным непрекращающимся потоком болевой импульсации от поврежденного органа [13].
В последние годы изучаются генетические факторы, влияющие на восприятие боли.
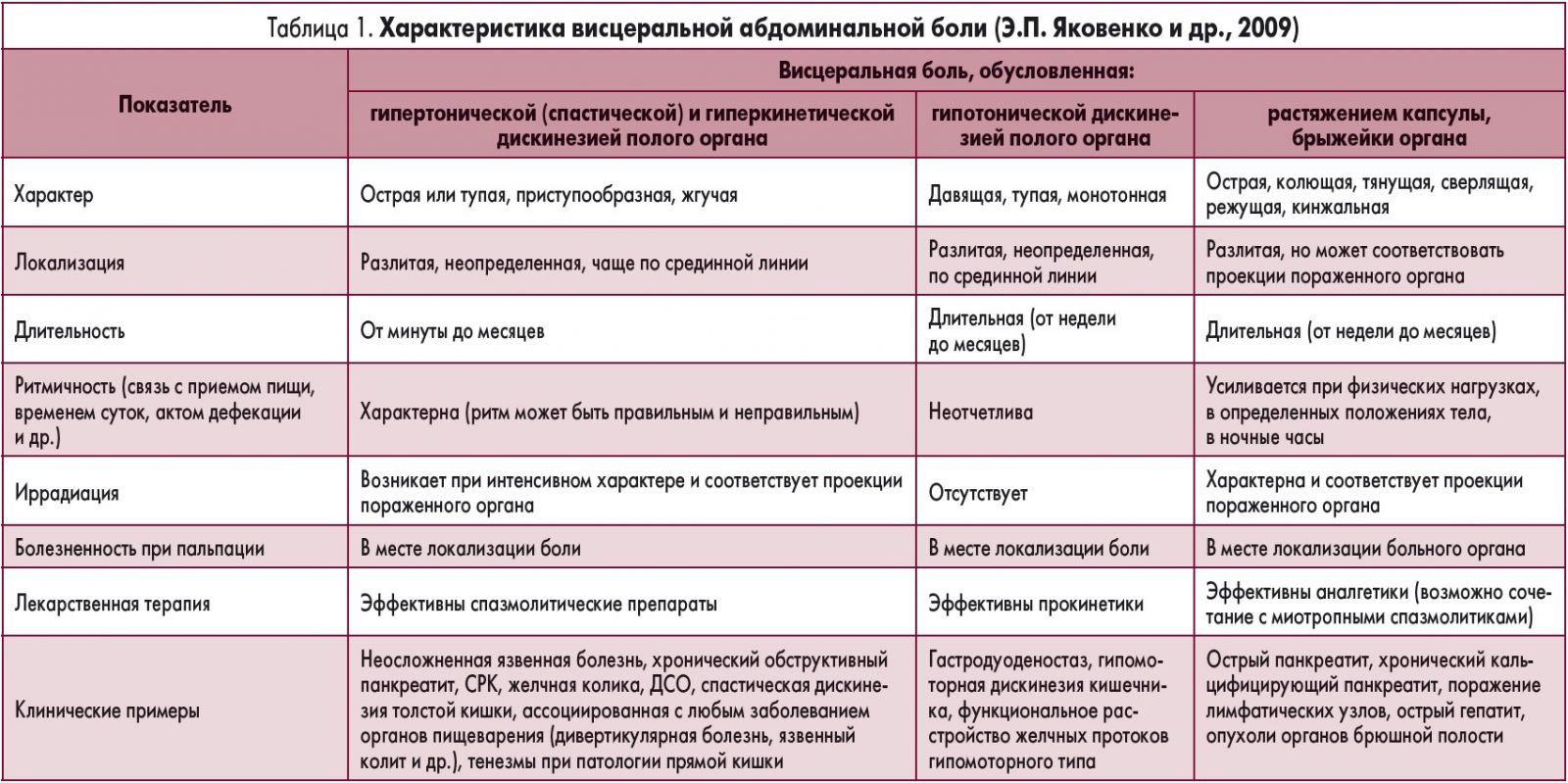
Классически выделяют коликообразную боль (колики), проявляющуюся ощущениями спазма, давления, как правило, приступообразно усиливающуюся. Боль воспалительного генеза носит острый, постоянный, отчетливо локализованный характер. Боль ишемического типа постоянная, нарастающая по интенсивности.
По механизму формирования выделяют 4 основных вида абдоминальной боли: висцеральную, париетальную, иррадиирующую и психогенную.
Наиболее частым видом абдоминальной боли является висцеральная боль, которая вызывается повышением давления, растяжением, натяжением, расстройством кровообращения во внутренних органах и может быть результатом как органических, так и функциональных заболеваний. Боль обычно носит характер тупой, спастической, жгучей, не имеет четкой локализации. Нередко она сопровождается разнообразными вегетативными проявлениями – потливостью, беспокойством, тошнотой, рвотой, бледностью.
В соответствии с Римскими критериями ІV, выделяют центрально-опосредованные расстройства гастроинтестинальной боли (вместо функциональной абдоминальной боли согласно Римским критериям ІІІ). Эта боль не связана с конкретными физиологическими факторами (прием пищи, акт дефекации, менструальный цикл), сопровождается снижением физической активности, характеризуется отсутствием симптомов тревоги и признаков, которые позволяли бы отнести эту боль к другим функциональным расстройствам желудочно-кишечного тракта (ЖКТ).
Большинство больных с центрально-опосредованными расстройствами гастроинтестинальной боли (85%) обращаются к психиатрам, однако предпочитают все же лечиться у гастроэнтерологов. Возникновение боли у таких пациентов обусловливается амплификацией (т.е. усилением) ее восприятия в коре головного мозга за счет избыточной восходящей афферентной импульсации (в меньшей степени) и ее недостаточного нисходящего подавления (в большей степени). Полагают, что к появлению данного синдрома приводит не стимуляция ноцицепторов, а активация «памяти о боли» под действием аффективных и когнитивных влияний. Процессу амплификации болевых ощущений в данном случае способствует ряд факторов, к которым относят прежде всего нервно-психические стрессы [5, 17, 30].
Ведущую роль в структуре абдоминального болевого синдрома при функциональных гастроинтестинальных расстройствах – ФГИР (синдром раздраженного кишечника – СРК, дисфункция сфинктера Одди – ДСО) наиболее часто играет спастическая висцеральная боль. Из-за вовлечения вегетативной нервной системы и наличия отраженной боли клиника висцеральной боли часто изменчива.
В основе висцеральной боли лежит непроизвольное сокращение гладких мышц кишечника, не сопровождающееся их немедленным расслаблением. Частота встречаемости болевого абдоминального синдрома при СРК достаточно велика и составляет 96%. Боль может быть разной интенсивности, локализуется, как правило, внизу живота, хотя может отмечаться и в других его отделах. Она часто усиливается после нарушения диеты, при всплеске эмоций, на фоне нервного и физического переутомления, уменьшается обычно после дефекации или отхождения газов и, что очень важно, не беспокоит в ночное время. Висцеральная боль возникает при возбуждении ноцицепторов пищевода, органов брюшной полости, малого таза, иннервируемых вегетативной нервной системой.
Существует два класса ноцицепторов, иннервирующих внутренние органы. Первый класс рецепторов имеет высокий порог к естественным стимулам (преимущественно механическим), такие рецепторы идентифицированы в пищеводе, желчевыводящих путях, тонком и толстом кишечнике. Эти рецепторы возбуждаются только при действии повреждающих стимулов. Второй класс рецепторов имеет низкий порог к естественным стимулам (опять преимущественно механическим), они возбуждаются при действии как неповреждающих, так и повреждающих стимулов (пищевод, толстый кишечник).
Существуют также рецепторы, которые возбуждаются только при наличии воспаления, так называемые «молчащие» ноцицепторы. Функционально они отличаются от других висцеральных афферентных рецепторов тем, что возбуждаются только при повреждении ткани, воспалении, механическом напряжении. Предполагается, что этот новый класс сенсорных рецепторов участвует в образовании хронической висцеральной боли с центральной сенситизацией и нарушенной вегетативной иннервацией внутренних органов.
Висцеральная боль передается по спинномозговым афферентным путям. В большинстве случаев висцеральная боль в животе проводится тонкими С-немиелинизированными волокнами.
Существует два класса немиелинизированных афферентных волокон, иннервирующих соматические и висцеральные ткани. Первый класс включает нейроны, экспрессирующие субстанцию Р и кальцитонин-ген-связанный пептид. Второй класс не экспрессирует эти виды нейропептидов, поэтому висцеральная боль воспринимается как продолжительная, тупая, жгучая, нечетко локализованная.
Нервная система кишечника связана с ЦНС и вегетативной нервной системой. Она состоит из сети нейронов в межмышечном и подслизистом сплетении и представляет собой локальный «мини-мозг» с рефлексами и архивом информации для различных паттернов деятельности кишечника.
Парасимпатическая, симпатическая нервная система может модулировать работу энтеральной нервной системы через нейрональные синапсы и контролировать сенсорные рецепторы. Часто перистальтика изменяется при тревоге и стрессе.
Взаимосвязь между эмоциональным статусом и нервной системой кишечника может проявляться в виде висцеральной боли, тошноты и нарушенной секреции и абсорбции.
В связи с мультисегментарной иннервацией внутренних органов и небольшим количеством в них нервных окончаний (в сравнении с кожей и мышцами) висцеральная боль отличается диффузным характером, отсутствием четкой локализации. Зоны восприятия висцеральной боли размыты и ограничиваются эпигастральной (пищевод, желудок, желчный пузырь, билиарные протоки, поджелудочная железа), мезогастральной (тонкий кишечник, слепая кишка) и гипогастральной (толстый кишечник, органы малого таза) областями. Характерны сопутствующие вегетативные реакции: слабость, бледность, потливость, одышка, тошнота, рвота, особенно выраженные при острой висцеральной боли.
У пациентов с висцеральной болью обнаружена гипералгезия и трофические изменения глубоких соматических тканей в зоне отраженной боли. Гипералгезия является результатом процесса центральной сенситизации в ЦНС ввиду массивного афферентного висцерального потока стимулов [6].
Висцеральная боль имеет пять клинических особенностей:
- висцеральная боль вызывается не от всех внутренних органов: печень, почки, яичники, матка и паренхима легких нечувствительны к боли, так как не все внутренние органы иннервированы «сенсорными рецепторами»;
- в основе висцеральной боли не всегда лежит повреждение внутренних органов, она может быть обусловлена переполнением и растяжением полых органов;
- висцеральная боль диффузна и нечетко локализована;
- характерны типичные зоны иррадиации: при желчнокаменной болезни – в лопатку, при панкреатите – в спину, при СРК – в спину, челюсть;
- висцеральная боль сочетается с напряжением поперечно-полосатой мускулатуры и вегетативными симптомами (тошнота, рвота, напряжение мышц поясницы при СРК) [1, 5, 6, 8, 10].
Спазм гладкой мускулатуры определяет практически всю симптоматику ФГИР. Это и боль, и запор, и метеоризм (синдром левого подреберья, или синдром селезеночного угла, когда газы, скопившиеся в этом месте, вызывают болевые ощущения вследствие спазма сигмовидной кишки). Устранение спазма гладкой мускулатуры является одним из основных положений в лечении ФГИР.
Висцеральная гиперчувствительность – это снижение болевой чувствительности, обусловленной нарушением продукции эндорфинов. Кроме того, у этих пациентов повышена чувствительность к действию гастроинтестинальных гормонов и нейромедиаторов, особенно к холецистокинину. Патогенетическое значение имеет повреждение внутренней энтеральной нервной системы в результате воздействия инфекции (например, было показано, что Escherichia coli продуцирует гамма-аминомасляную кислоту и глутамат. Эти биологически активные вещества участвуют в развитии тревожно-фобических и депрессивных расстройств. Отмечено, что коррекция концентрации E. coli в кишечнике нормализует психический статус).
Основные отличительные характеристики висцеральной боли:
- отсутствие отчетливой локализации, разлитой характер, при этом места болезненности определяются ближе к средней линии тела;
- сопровождающие боль двигательные рефлексы (например, вынужденное положение тела) и вегетативные расстройства (изменение цвета кожи, частоты дыхания, пульса, артериального давления, тошнота, рвота, потливость);
- нередкое развитие гипералгезии кожи и мышц в зонах, соответствующих проекции пораженных внутренних органов в спинном или головном мозге;
- отсутствие признаков острого живота при осмотре больного (табл. 1).
При функциональных заболеваниях механизмы формирования боли различны и могут носит изолированный или сочетанный характер: висцеральный генез нередко сочетается с иррадиирующим и/или психогенным механизмами. Преимущественно боль возникает днем, редко – во время сна.
Среди причин хронической функциональной боли чаще всего выявляют СРК, ДСО.
Функциональные гастроинтестинальные расстройства в настоящее время рассматриваются как наиболее распространенная патология ЖКТ, в свете Римских критериев IV (2016) они определяются как «расстройства взаимодействия ЖКТ – энтеральная нервная система – ЦНС». ФГИР встречаются у 40-60% лиц, обращающихся за медицинской помощью [16, 19].
В Римских критериях 2016 г. сформулирована парадигма патогенеза ФГИР как следствие стрессового воздействия с нарушениями связей по оси «мозг – кишечник», в том числе на уровне иммунной регуляции, ведущим синдромом которого является абдоминальная висцеральная боль [2, 11, 18, 29].
Актуальность активного процесса изучения ФГИР (СРК, ДСО, функциональной диспепсии – ФД и других) обусловлена не только значительным снижением качества жизни пациентов, но и существенным экономическим ущербом системе здравоохранения за счет прямых и косвенных расходов на их лечение.
К патогенетическим факторам ФГИР, которые можно считать доказанными в настоящее время, относятся нарушения моторики ЖКТ и висцеральная гиперчувствительность.
В Римских критериях IV официальное признание получил синдром перекреста функциональных нарушений (overlap syndrome) – возможность наличия у пациента одновременно нескольких функциональных нарушений и переход их из одной формы в другую, например сочетание СРК и ДСО.
Принимая во внимание многообразие клинической картины функциональных нарушений, практикующему врачу приходится часто корректировать лечение по причине меняющейся клинической картины, в том числе при сочетанных функциональных нарушениях, например ФД + билиарная дисфункция, ФД + СРК, СРК + билиарная дисфункция, а также при изменении клинического варианта СРК. Все это требует пересмотра подхода к терапии и заставляет врача часто изменять тактику лечения [11].
Понимание механизмов, лежащих в основе формирования боли, будет способствовать установлению причины ее возникновения и выбору оптимальной терапевтической тактики купирования болевых синдромов.
Актуальной является оптимизация терапии ФГИР, подразумевающая в лечебной тактике приоритет применения средств, обладающих мультитаргетным (многоцелевым) эффектом, т.е. влияющих одновременно на несколько патогенетических звеньев этих заболеваний или же оказывающих благоприятное действие при наличии коморбидной патологии.
Лечение больных с ФГИР зачастую остается очень сложной задачей. Это связано с многообразием факторов, приводящих к развитию заболевания, часто возникающими расстройствами психоэмоциональной сферы, наличием в большинстве случаев коморбидности за счет сопутствующих заболеваний и синдрома перекреста, что вызывает необходимость одновременного назначения нескольких лекарственных препаратов.
Лечение пациентов с ФГИР может включать в себя ряд агентов, способных модулировать микробиоту кишечника (например, диетические модификации, пребиотики, пробиотики, синбиотики и несистемные антибиотики).
Диетические предпочтения пациентов индивидуальны, они часто самостоятельно находят себе диету: при диарее это механически щадящая диета, при запорах используются растительные волокна.
Основной группой препаратов для лечения болевого синдрома при ФГИР (СРК, ДСО, центрально-опосредованных расстройствах гастроинтестинальной боли и др.) по-прежнему остаются гладкомышечные релаксанты. В Римских критериях IV рекомендуются следующие спазмолитические средства: дицикломин, отилония бромид, мебеверин и масло перечной мяты.
В генезе кишечного спазма ведущая роль принадлежит нарушению моторики, в связи с чем спазмолитики являются основными препаратами для его купирования.
Лечебный эффект спазмолитиков связан с восстановлением механизмов мышечного сокращения. Расслабление гладкомышечных клеток под действием спазмолитиков способствует снижению тонуса стенки полого органа, улучшению кровоснабжения его стенки.
Спазмолитики используются для устранения боли в животе и спазмов при всех клинических вариантах СРК, а также нормализуют внутрипросветное давление и за счет этого улучшают местную микроциркуляцию. Метаанализ исследований по изучению использования 12 различных спазмолитиков показал, что этот класс препаратов лучше, чем плацебо, для профилактики рецидивов симптомов СРК [2, 3, 14].
Среди спазмолитиков эффективным в лечении висцеральной боли является гиосцина бутилбромид, оказывающий избирательное неконкурентное блокирующее действие на N- и преимущественно на M3-холинорецепторы, устраняя спазм, снижая желудочную, кишечную и панкреатическую секрецию.
Прифиния бромид выборочно блокирует периферические М-холинорецепторы слизистой оболочки, устраняет гладкомышечный спазм.
Ингибиторы фосфодиэстеразы оказывают действие на фосфодиэстеразу‑4, которая избирательно присутствует в гладкой мускулатуре. Ингибиция этого фермента приводит к изменению концентрации кальция и устранению спазма.
Миотропные селективные спазмолитики, а именно блокатор натриевых каналов мебеверина гидрохлорид, обладают прямым блокирующим эффектом на натриевые каналы, что ограничивает приток ионов Na+ и предотвращает последовательность событий, приводящих к мышечному спазму; селективные блокаторы кальциевых каналов – пинаверия бромид, отилония бромид.
К спазмолитикам также относятся альверин, ганглефен, гимекромон, ипрофен, хлорпромазин, феникаберан, бендазол и др.; с целью устранения спазма применяется также регулятор моторики тримебутин.
Следующий этап в лечении висцеральной боли при ФГИР – назначение истинных аналгетиков. При их неэффективности применяют циклические антидепрессанты, нейролептики и психотерапию.
Новые данные показывают, что существует взаимодействие между микробиомом кишечника и путями, опосредующими висцеральную боль.
Новые экспериментальные и клинические достижения в терапии висцеральной боли основаны на возможности кишечных бактерий положительно влиять на болевой синдром у пациентов с СРК. В свете этих представлений актуальным является лечение висцеральной боли путем модификации микробиома или предотвращения хронической боли путем превентивного поддержания здорового микробиома.
Было показано, что модуляция кишечного микробиома путем введения различных пробиотиков может изменить болевые реакции при ФГИР.
В последнее время появилось достаточное количество публикаций, свидетельствующих о том, что микробиота играет ключевую роль в модуляции боли [7, 20, 21, 23, 31].
Многочисленные экспериментальные исследования, проведенные у мышей, подтвердили, что бактерии кишечника играют ключевую роль в регулировании боли. Было высказано предположение, что Lactobacillus farciminis оказывают антиноцицептивное действие, изменяя центральную сенсибилизацию. Было обнаружено, что пероральное введение специфических штаммов Lactobacillus индуцирует экспрессию μ-опиоидных и каннабиноидных рецепторов в эпителиальных клетках кишечника и опосредованные аналгетические функции в кишечнике, аналогичные эффектам морфина. Эти результаты свидетельствуют о том, что микробиология кишечного тракта влияет на наше висцеральное восприятие и предлагает новые подходы к лечению боли в животе и синдрома раздраженной толстой кишки [27].
D.P. McKernan и соавт. (2010) сравнивали эффективность 3 пробиотиков (Lactobacillus salivarius UCC118, Bifidobacterium infantis 35624 и B. breve UCC2003) в отношении абдоминального ответа на колоректальное растяжение у висцеральных нормочувствительных крыс (Spargue-Daweley) и висцеральных гиперчувствительных крыс (Wistar Kyoto). В этом исследовании B. infantis 35624 уменьшали болевое поведение, вызванное колоректальным растяжением, в обеих группах крыс.
В клиническом исследовании L. O’Mahony и соавт. (2005), в котором сравнивалось 8-недельное лечение B. infantis 35624 и L. salivarius UCC118 у пациентов с СРК. При этом только пациенты, получавшие лечение B. infantis 35624, отмечали снижение композиционных и индивидуальных баллов при боли в животе, дискомфорте и вздутии живота. Lactobacillus spp. участвовали в модуляции висцеральной боли. Например, было показано, что возбудимость ганглиев спинного корня в ответ на колоректальное растяжение предотвращается лечением L. rhamnosus.
J.A. Bravo и соавт. (2011) сообщили, что блуждающий нерв, возможно, является основным двигательным нервным путем между пробиотическими бактериями в кишечнике и головном мозге. Другие исследования показали, что поведение, связанное с тревожностью, было снижено после пробиотического лечения при условии сохранения целостности блуждающего нерва.
Потенциальная связь между микробиотой и абдоминальной болью у людей изучалась в исследовании, которое включало 15 человек (J. Jalanka-Tuovinen et al., 2011). Наиболее поразительным результатом, связанным с болью в животе, была его отрицательная корреляция с обилием бифидобактерий: большинство филотипов Bifidobacterium, которые были выше предела обнаружения, имели статистически значимую (q≤0,02) отрицательную корреляцию с абдоминальной болью.
Авторами было достоверно показано, что у испытуемых, перенесших боль, было более чем в пять раз (в среднем 5,4±1,3) меньше бифидобактерий по сравнению с испытуемыми без зарегистрированной боли. Следовательно, уменьшение количества бифидобактерий связано с наличием абдоминальной боли.
В нескольких исследованиях сообщалось о снижении уровня бифидобактерий у пациентов с СРК, а пробиотик B. infantis был предложен для уменьшения висцеральной боли как у пациентов с СРК, так и в эксперименте у животных. Способность бифидобактерий устранять боль до конца не изучена, но может быть предположена в свете множественных метаболических свойств бифидобактерий, которые оказывают положительное влияние на организм хозяина. Была предположена роль Firmicutes в возникновении кишечных симптомов.
В исследованиях, проведенных Magnus Simren и соавт. (2017), было показано, что висцеральная гиперчувствительность может быть модулирована или даже индуцирована на животных моделях путем изменения состава микробиоты кишечника с помощью антибиотиков или трансплантации фекалий от доноров СРК. Следовательно, хотя прямая связь между составом микробиоты кишечника и висцеральной болью еще окончательно не установлена, это имеет большой потенциал для ее использовании при лечении СРК и других ФГИР [28].
F. Hadizadeh и соавт. (2017) изучили данные 159 человек (средний возраст – 59,1 года; 39,6% мужчин) из Швеции с выявленной ранее микробиотой 16S по данным секвенирования и жалобами на ежедневную боль в животе (оценивались количество эпизодов, продолжительность и интенсивность боли) за тот же период (7,41±7,91 дня). Из них 52 человека сообщили по меньшей мере об одном эпизоде легкой, средней или сильной боли (соответствующие баллы – 1, 2 и 3), в то время как другие 107 (контроль) никогда не сообщали о боли. При сравнении показатели β-разнообразия фекальной микробиоты из случаев и контролей значительно отличались как на уровне операционных таксономических единиц рода так и на видовом уровне. Кроме того, были обнаружены значительные корреляции с β-разнообразием микробиоты для показателей боли по частоте, длительности и интенсивности. Исследователи заключили, что Prevotella – преобладающий энтеротип – был уменьшен в группе пациентов с болью (21 против 41% в контроле). Авторы предлагают оценивать значение показателя рода Prevotella для возможности оценки боли в животе [18].
У пациентов с CРК наблюдается измененный профиль состава микробиоты кишечника. Более ранние исследования, проведенные A. Kassinen и соавт. (2007), показали, что кишечная микробиота у пациентов с СРК отличается от таковой у здоровых людей с последовательным уменьшением Bifidobacterium spp. у населения и увеличением популяции Enterobacter. Другие исследования (J.M. Si et al., 2004) у пациентов с СРК показали изменения в микробиоте, такие как увеличение отношения Firmicutes к Bacteroidetes и уменьшение видов Lactobacillus.
P. Enck и соавт. (2009) сообщали, что лечение СРК с помощью DSM 17252 E. coli в течение 8 недель резко уменьшало боль в животе. L. plantarum 299v продемонстрировали уменьшение выраженности боли в животе в двух интервенционных исследованиях (S. Nobaek et al., 2000; K. Niedzielin et al., 2001). P.J. Whorwell и соавт. (2006) сообщили, что B. infantis 35624 снизили уровень болевых ощущений у 437 пациентов с симптомами СРК.
Эти наблюдения подтверждают мнение о том, что микробиота кишечника играет фундаментальную роль в модулировании висцеральных болевых реакций через нервные, иммунные и эндокринные взаимодействия. Применение пробиотических препаратов целесообразно у пациентов с СРК для восстановления функций микробиоты и влияния на патогенетические механизмы возникновения висцеральной боли. Кроме того, индивидуализированная характеристика микробиоты при ФГИР может в будущем определять стратегии лечения.
В качестве пробиотиков чаще всего используются штаммы лакто- и бифидобактерий, а также пивоваренные дрожжи и некоторые штаммы кишечной палочки.
При СРК эффективным считается применение B. infantis, B. animalis, VSL-лактобактерий и Lactobacterium plantarum. Эти показания были разработаны экспертами Йельского университета на основании изучения данных, представленных в научной литературе. Что касается лечения пробиотиками, то в данном случае представляет интерес такой показатель, как NNT (Number Needed to Treat). Иными словами, это количество пациентов, которых необходимо пролечить данным препаратом, чтобы добиться положительного результата для одного больного по сравнению с контрольной группой. По данным метаанализа 14 рандомизированных клинических исследований, включавших более тысячи больных СРК, применение пробиотиков способствовало уменьшению выраженности абдоминальной боли и метеоризма, однако показатель NNT варьировал от 9 до 21. По данным другого метаанализа, включающего более 1650 пациентов, пробиотики тоже были более эффективны, и показатель NNT в среднем составил 4. Однако доказательная оценка этих данных все равно затруднена в связи с разнообразием используемых препаратов и значительными различиями в их дозировке и сроках применения [26, 29, 28].
На сегодняшний день имеется обширная доказательная база эффективности пробиотиков при СРК. В 2009 г. был опубликован метаанализ исследований, выполненных в Оксфордском университете. Анализировались данные более чем за 50 лет. Были выбраны почти 500 исследований, в которых изучалась эффективность пробиотиков при СРК. Ученые очень строго подходили к выбору этих исследований. В результате из 497 исследований выбрано всего 14, которые были проведены с выполнением всех требований медицины, основанной на доказательствах. В данных исследованиях оценивались следующие симптомы: запор, диарея, абдоминальная боль, метеоризм, ощущение урчания, переливания в животе у пациентов с подтвержденным диагнозом СРК.
Был сделан вывод о том, что пробиотики могут играть роль в уменьшении выраженности симптомов СРК. Однако целесообразно проводить длительные исследования, в которых будет оцениваться тип, оптимальная доза пробиотика, а также подгруппа пациентов, у которых данные препараты будут наиболее эффективными [24-27].
Особый интерес у специалистов сегодня вызывают мультиштаммовые пробиотики и синбиотики, оказывающие комплексное благоприятное действие при синдроме избыточного бактериального роста (СИБР) и дисбиозе кишечника. Одним из таких комплексных продуктов является новый мультиштаммовый синбиотик Лактимак Форте, который совсем недавно был выведен на рынок Украины компанией «Маклеодс Фармасьютикалс Лтд».
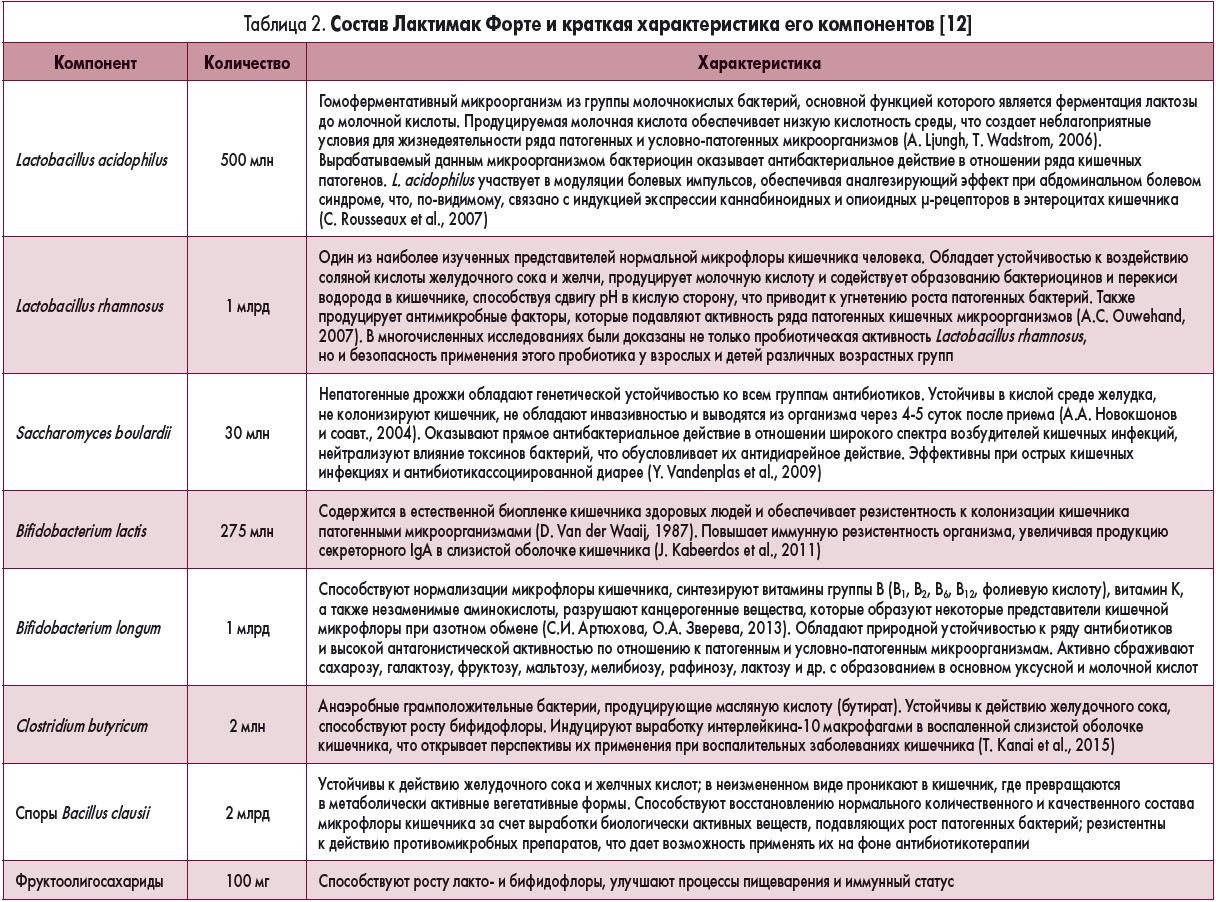
Лактимак Форте – не имеющая аналогов комбинация трех биоэнтеросептиков (Clostridium butyricum, Sacchromyces boulardii, Bacillus clausii), двух штаммов лакто- и бифидобактерий, четырех штаммов пробиотических бактерий (Lactobacillus acidophilus, Lactobacillus rhamnosus, Bifidobacterium lactis, Bifidobacterium longum), относящихся к представителям нормальной кишечной микрофлоры, и пребиотиков – фруктоолигосахаридов.
Одна капсула препарата содержит Lactobacillus acidophilus – 500 млн, Lactobacillus rhamnosus – 1 млрд, Sacchromyces boulardii – 30 млн, Bifidobacterium lactis – 275 млн, Bifidobacterium longum – 10 млрд, Clostridium butyricum – 2 млн, Bacillus clausii spores – 2 млрд, фруктоолигосахаридов – 100 мг.
Лактимак Форте характеризуется уникальными комплексными клиническими эффектами: как биоэнтеросептик подавляет рост и развитие патогенной микрофлоры (бактерий, вирусов, грибов и их токсинов) за счет S. boulardii, B. clausii, C. butyricum; как пробиотик содержит бифидо- и лактобактерии, что позволяет нормализовать микрофлору кишечника; как пребиотик содержит фруктоолигосахариды, которые являются питательной средой для нормальной микрофлоры.
В каждой капсуле Лактимак Форте содержится 2 млрд спор B. clausii, которые обеспечивают микробный антагонизм – ингибирование роста золотистого стафилококка, энтерококков, Clostridium difficile, ротавирусов; синтезируют уникальный антисептик – диликолиновую кислоту; синтезируют каталазу и субтилизин, активизирующий рост лактобактерий; продуцируют амилазу и липазу, обеспечивающие поддержание метаболической активности и нормализацию процессов пищеварения; оказывают иммуномодулирующее действие и индуцируют выработку пищевой толерантности; характеризуются устойчивостью к действию антибиотиков.
Clostridium butyricum (2 млрд спор в капсуле), входящие в состав Лактимак Форте, продуцируют масляную кислоту – основной источник энергии для колоноцитов; синтезируют фосфолипиды мембран клеток; обеспечивают противовоспалительный эффект; предотвращают опухолевую дегенерацию колоноцитов.
Saccahromyces boulardi (30 млн лиофилизированных клеток) обеспечивают антитоксическое действие – обезвреживают клеточные и кишечные токсины, скапливающиеся в просвете кишечника; оказывают антисекреторное действие – уменьшают выраженность диареи; обладают трофическим действием на слизистую оболочку тонкой кишки; усиливают иммунную защиту вследствие повышения продукции иммуноглобулина A и других иммуноглобулинов; проявляют ферментативное действие – повышают выработку ферментов, расщепляющих углеводные компоненты пищи; уменьшают выраженность побочных эффектов антихеликобактерной терапии.
Лакто- и бифиодобактерии (Bifidobacterium longum, Lactobacillus rhamnosus, Lactobacillus acidophilus, Bifidobacterium lactis) в комплексе с фруктоолигосахаридами в составе Лактимак Форте нормализуют пищеварение, улучшают обменные процессы, способствуют восстановлению естественного иммунитета, при Helicobacter pylori-ассоциированных кислотозависимых заболеваниях подавляют рост этого возбудителя. Данные штаммы пробиотических бактерий и пребиотики стимулируют рост нормальной микрофлоры кишечника, препятствуют возникновению дисбиоза, нормализуют состав каловых масс, предупреждают развитие гнилостных процессов и чрезмерное газообразование в кишечнике.
Лактимак Форте выпускается в форме капсул с замедленным высвобождением активных компонентов; их оболочка защищает микроорганизмы от соляной кислоты, желчи и термических факторов. Микрокапсулы содержат ядро из фруктополисахаридов, которые служат пищевым субстратом для бактерий, что обеспечивает их высокую выживаемость и адаптацию в кишечнике.
Данное уникальное сочетание компонентов Лактимак Форте обеспечивает многогранность его воздействия на организм человека.
Свойства каждого компонента, входящего в состав поликомпонентного синбиотика Лактимак Форте, хорошо изучены в ходе научных и клинических исследований (табл. 2). Благодаря тщательно подобранному составу компонентов, а также технологии производства капсул с замедленным высвобождением содержимого, которая является запатентованной разработкой компании «Маклеодс Фармасьютикалс Лтд», Лактимак Форте будет способствовать успешному восстановлению кишечной микробиоты при СРК, дисбиозе кишечника, возникшим на фоне различных заболеваний ЖКТ [9, 12].
Лактимак Форте рекомендуется применять по 1 капсуле 2 раза в сутки в течение 10-15 дней у взрослых и детей старше 6 лет.
Лактимак Форте как поликомпонентный синбиотик и биоэнтеросептик восстанавливает кишечную микрофлору, обеспечивает резистентность к колонизации кишечника патогенными микроорганизмами, повышает иммунную резистентность организма, способен модулировать и подавлять болевые импульсы, оказывая аналгезирующий эффект при абдоминальном болевом синдроме. Это дает патогенетическое обоснование наряду с лечением СИБР и дисбиоза кишечника применять данный пробиотик в сочетании с селективными спазмолитиками для купирования висцеральной боли у пациентов с ФГИР.
Список литературы находится в редакции.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 1 (47), березень 2018 р.