6 квітня, 2018
Психоз у підлітка з розладом аутистичного спектра
У 1943 році Лео Каннер [1] описав 11 дітей із тяжкими порушеннями розвитку зі схожими клінічними проявами: вони уникали зовнішнього світу, ховалися від нього; цікавилися предметами, зосереджуючись на окремих деталях; повністю ігнорували людські взаємини; вважали за краще одноманітність, тотожність уподобань і форм поведінки, демонстрували повторювані стереотипні рухи. Деякі діти мали специфічні навички й особливі незвичайні інтереси.
У 1956 році Лео Каннер і Лео Ейсенберг [2] сформулювали перші діагностичні критерії розладів, які ґрунтувалися на виділенні основних ознак – «наполяганні на одноманітності» та «аутистичній самотності».
У 1944 році австрійський педіатр Ганс Аспергер [3] опублікував у Німеччині роботу, котру присвятив вивченню групи дітей з обмеженими можливостями соціальної взаємодії при різних інтелектуальних здібностях, але без розумової відсталості. Визначення аутизму, сформульоване Гансом Аспергером, було набагато ширшим, аніж раніше запропоноване Лео Каннером, однак обидва дослідники були єдині в тому, що строге науково-обґрунтоване розмежування між двома «клінічними формами аутизму» неможливе.
Більшість сучасних експертів погоджується з доцільністю використання загального терміна «розлади аутистичного спектра» (РАС) для позначення групи (континууму) первазивних порушень розвитку, що характеризується насамперед відхиленнями в розвитку рецептивної мови, значними порушеннями комунікації, очевидними при соціальних інтеракціях з іншими дітьми, обмеженим переліком інтересів, незвичайними сенсорними інтересами й повторюваною поведінкою.
Ганс Аспергер описував своїх пацієнтів так: «У цих дітей є основоположні порушення, що знаходять відображення в усіх поведінкових і експресивних феноменах психічної діяльності. Наслідком цих порушень є труднощі соціальної інтеграції».
Науковець спостерігав дітей, які уникали зорового контакту, демонстрували стереотипні рухи, не виявляли ніжності й любові до батьків, не реагували на звернені до них емоції, але мова яких за обсягом і побудовою була типовою для їхнього віку. Для кваліфікації зазначеного розладу дослідник використав термін «аутистична психопатія» (відповідний сучасній дефініції «розлад особистості») та наполягав: незважаючи на те що в таких дітей виникають помітні труднощі в соціальній інтеграції, багато з них пристосовуються до життя в суспільстві й демонструють значні успіхи в дорослому житті.
Визначення РАС як «поведінкового синдрому, що має біологічну основу» (системне порушення нейророзвитку мозку), походження якого пояснюється взаємодією генетичних факторів і факторів середовища, вперше було запропоновано й обґрунтовано Мартою Херберт [4].
Надалі експерти, котрі займаються первазивними порушеннями розвитку, дійшли висновку, що спектри клінічних проявів, властиві пацієнтам із РАС та іншими розладами психіки, частково перекриваються. Окремі симптоми аутизму трапляються в пацієнтів з іншими розладами, а також у людей, які вважаються психічно здоровими. Пацієнти з РАС часто мають симптоми інших психічних розладів, поєднані з ними варіанти генетичного поліморфізму, патофізіологічні та нейрохімічні порушення.
У низці досліджень [5, 6] встановлено високу частоту кататонічних та інших психотичних симптомів при РАС, а також наявність ознак первазивного порушення розвитку у хворих на шизофренію.
Існують підстави для дискусії щодо того, де саме проходить межа між РАС та ендогенно-процесуальними захворюваннями (шизофренією). Крайніми точками зору є декілька припущень: 1) шизофренія й аутизм є захворюваннями, різними за генотипами, нейробіологічними особливостями перебігу, клінічними фенотипами та кінцевими станами; 2) шизофренія за своєю патогенетичною сутністю є первазивним порушенням розвитку, варіантом перебігу РАС; 3) РАС є доманіфестним етапом перебігу шизофренії в дітей або постприступним (після абортивних і стертих шубів) дефектним станом.
Первазивні порушення розвитку не завжди вдається розмежувати з розладами спектра шизофренії, шизотипового та маячних розладів. Визнанням існування проблеми є намагання запровадити в клінічну практику нову діагностичну категорію «комплексного розладу розвитку». Запропонована діагностична категорія є спробою інтерпретувати межові розлади дитячого віку й дитячу шизофренію як єдиний континуум психічних порушень крізь призму теорії порушення нейророзвитку [7].
Популярна в Росії концепція шизотипічної особистості також значною мірою перегукується з концептуалізацією уявлень щодо первазивних порушень розвитку. У працях російських психіатрів можемо побачити послідовні спроби розмежувати «процесуальний» та «органічний» аутизм. Дитячий аутизм «процесуального генезу» раніше описувався представниками цієї школи в розділі ранньої дитячої шизофренії чи як ранній дитячий аутизм процесуального генезу [8-10].
Особливе значення приділялося характеристиці клінічної картини маніфестних, розгорнутих, кінцевих етапів психозу, їхнім особливостям при безперервному та приступоподібному типах перебігу шизофренічного процесу в дітей до 7 років. Вважалося, що при маніфестації захворювання до 3-річного віку в клінічній картині переважають явища регресу, тобто втрати набутих раніше навичок і мови. На думку В.М. Башиної, в таких хворих у більшості випадків можна діагностувати ранні психотичні напади, що в короткі від початку хвороби терміни завершуються формуванням кінцевих станів із глибоким олігофреноподібним дефектом, емоційним зубожінням. Саме такі стани, на думку авторів, необхідно розглядати як передумови формування «еволютивного аутизму».
У клінічній практиці відділу психічних розладів дітей та підлітків Українського науково-дослідного інституту (НДІ) соціальної і судової психіатрії та наркології (близько 2 тис. клінічних випадків РАС) випадки регресу та психотичні симптоми траплялися рідко. Певні труднощі для диференційної діагностики дитячої шизофренії та РАС можуть виникнути через бідність емоційних проявів і негативістичну поведінку частини дітей із первазивними порушеннями розвитку. Спроби розглядати псевдогалюцинації й маячні ідеї, специфічні для шизофренії (зокрема, синдром Кандинського – Клерамбо), як коморбідні психотичні симптоми при РАС видаються малодоказовими. Для РАС більш притаманне маячення уяви Дюпре, при якому ідеї мають казковий характер та асоційовані з особливими інтересами дитини. Водночас у більшості дітей із ранньою маніфестацією шизофренії відсутні затримки розвитку мови й дефіцит соціальної реципрокності, що характерно для дітей із РАС.
Запропонований клінічний випадок може бути кваліфікований як психоз у підлітка з РАС.
Обговорення клінічного випадку
Пацієнт А., 2000 р. н.
Березень, 2002 рік
Скарги при зверненні, результати огляду дитячого психіатра
При першому зверненні у 2002 році батьки висловлювали занепокоєння з приводу затримки розвитку дитини: відсутність мови (в активному словнику – слова-склади, лепет, окремі звуки, поодинокі ехолалічні слова), невідповідне до очікуваного від дитини його віку розуміння зверненої мови (не відгукується на ім’я, виконує тільки прості, щоденно повторювані побутові інструкції, прості команди, підкріплені жестами), затримку формування навичок охайності (при висаджуванні оправляється та мочиться в горщик, але опирається висаджуванню, ховається, оправляється в штанці), самообслуговування (самостійно не їсть, столовими приборами користуватися не вміє, намагається пити з чашечки, але проливає рідину на себе). Також батьки скаржаться на вибірковість у харчуванні, на те, що дитина не вживає незнайому їжу, овочі, фрукти, демонструє ригідну прихильність до вживання хлібобулочних виробів. Спостерігаються сенсорні порушення: боїться звуків електроприладів, має підвищену тактильну чутливість (не любить підстригатися, розчісуватися, не дозволяє підрізати собі нігті). Зоровий контакт не встановлює, не використовує вказівний жест (для вказування використовує руку дорослого). При незадоволенні його потреб, порушенні раніше встановленого режиму демонструє протестні форми поведінки. Батьки також скаржаться на відсутність у дитини почуття страху (під час прогулянок може бігти, незважаючи на небезпеку, не реагуючи на оклики батьків, сторонніх людей). Інтерес до дітей не проявляє, до спільних ігор не залучається, але може підтримувати спільну рухову активність («бігає поруч, але сам по собі, подекуди наслідуючи маніпуляціям з іграшками»). Демонструє зацікавленість у неігрових предметах (бавиться коробочками, переливає воду), виставляє в ряд літери, кубики, іграшками за призначенням не бавиться. Демонструє зацікавленість у перегляді телевізійної реклами. Проявляє агресію до батьків (може вкусити, ущипнути, вдарити), якщо не отримує бажаного, демонструє протестні реакції з психоемоційним збудженням, проявами руйнівної поведінки, агресії й аутоагресії. Під час психіатричного обстеження демонструє різноманітні стереотипні рухи: розгойдується вперед-назад, ходить, бігає колом під музику, «помахує руками, наче крильцями», «спостерігає за кінчиками пальців, маніпулюючи ними перед очима», кружляє навколо власної осі, закриває вуха при різноманітних звуках, при емоційному збудженні підстрибує на місці.
Анамнез життя, анамнез захворювання
Перша дитина в сім’ї, від другої фізіологічної вагітності. Перша вагітність закінчилася самовільним викиднем на ранньому терміні гестації. На 12-му тижні вагітності мати була прооперована з приводу перекруту ніжки кісти яєчника. Повторна операція на наступний день через кровотечу внаслідок спадання лігатури. Вагітність із загрозою переривання, отримувала терапію прогестероном. Пологи зі слабкістю пологової діяльності на 42-му тижні гестації, з тривалим безводним періодом, ознаками старіння плода. З пологового будинку мати з немовлям виписані на 5-ту добу. На штучному вигодовуванні з першого місяця. Скарги на проблеми з розвитком дитини батьки пред’являють з 1 року 10 міс у зв’язку з нерозумінням дитиною зверненої до неї мови (не відгукувався на ім’я, не виконував прохання та інструкції батьків), порушеннями сну (часто прокидався серед ночі та плакав, неможливо було заспокоїти).
Діагноз
Дитині було встановлено діагноз:
F84.0. Дитячий аутизм у дитини з резидуально-органічною недостатністю головного мозку. Порушення соціальної взаємодії, пов’язане з порушенням самоідентифікації, неадекватною сенсорною стимуляцією, що підтверджувалося відсутністю зацікавленості в людях, неспроможністю організувати спільну гру з дітьми. Порушення вербального спілкування, пов’язане з неадекватною сенсорною стимуляцією, що підтверджується відмовою. Афазія розвитку (розлад рецептивної й експресивної мови, загальне недорозвинення мови I рівня). Стереотипні рухи та повторювана поведінка, що підтверджуються особливими сенсорними інтересами й аутостимуляціями.
Рисперидон у дозі 1,0-1,5 мг/добу, індивідуальна реабілітація (ранні втручання та TEACH). Рисперидон був призначений як коректор поведінки, для зменшення проявів аутостимуляційної поведінки.
Фармакотерапія. Лікування рисперидоном починали з призначення 0,5 мг/добу. Для того щоб уникнути виникнення піків концентрації та забезпечити стабільність терапевтичної концентрації антипсихотика в сироватці крові, було рекомендовано триразовий прийом препарату. Початкову дозу рисперидону протягом 10-14 днів шляхом титрування збільшували до досягнення мінімально ефективної, але не вище ніж 1,0-1,5 мг/добу.
Рисперидон має форму випуску у вигляді розчину, що давало змогу забезпечити титрацію, починаючи з невисоких доз лікарського засобу.
Індивідуальна реабілітація включала поетапне й комбіноване проведення кількох спеціальних тренінгів. У різні періоди часу дитина отримувала: а) тренінги сенсорної стимуляції та інтеграції; б) спеціалізовані когнітивні тренінги (загальної перцепції, наслідування); в) біхевіоральні тренінги, скеровані на елімінацію небажаних форм поведінки; г) тренінги соціального функціонування (соціальної перцепції, емоційної когніції, елементарних навичок соціального функціонування – прийому їжі, особистої гігієни, спілкування з дітьми, використання побутових приладів, поведінки в громадських місцях).
Враховуючи відсутність експресивної мови, на перших етапах її розвитку використовували елементи методики альтернативної комунікації (полегшену комунікацію, ярлики, піктограми).
На першому етапі терапії дитини з РАС основним завданням було усунення наслідків впливу психопатологічних розладів на психомоторний розвиток.
Основними формами психосоціального втручання при роботі з наслідками психопатологічних розладів були: а) нав’язування контакту з дитиною; б) подолання нейрофізіологічних проблем за допомогою методів сенсорної стимуляції й інтеграції; в) вироблення вміння звертати увагу на елементи навколишнього середовища, особливо на соціальні стимули, що є необхідним елементом процесу навчання; г) елімінація дезадаптивної поведінки шляхом поведінкової терапії за одночасною участю дітей і батьків; ґ) робота з експресивною мовою; д) формування навичок наслідування; е) гра іграшками відповідно до їх призначення; є) формування комунікативних навичок.
Сенсорна стимуляція й інтеграція забезпечувалися при проведенні стимуляційних секвенцій – комплексів вправ, спрямованих на подолання порушень сенсорного сприйняття та зменшення аутостимуляцій. Сенсорні секвенції призначаються на підставі результатів сенсорної діагностики індивідуально для кожного пацієнта. У секвенції включали вправи, адресовані до всіх основних видів сприйняття: а) тактильного (стимуляція кінцівок рук, стоп, обличчя та ротової порожнини, поверхні тіла); б) зорового (вправи в темній кімнаті, стимуляція зору за допомогою яскравих предметів); в) нюхового (стимуляція різкими та слабкими подразниками залежно від виду порушення чутливості – гіпо- чи гіперчутливості); г) вестибулярного (повороти, перекиди, стрибки на пружинястій поверхні); ґ) смакового (презентація смакових подразників); д) пропріочутливості (стимуляція глибокого суглобового відчуття).
Особливе значення мала стимуляція слуху, при цьому брали до уваги той факт, що в дітей із РАС часто діагностують «тинітуси» – вушні шуми, а також те, що вони мають підвищену слухову чутливість до окремих видів подразників.
Стимуляційні секвенції батьки проводили 2-3 р/добу. Комплекс секвенцій переглядався щомісяця. Вправи ускладнювали, вводили нові подразники, після досягнення певних успіхів (можливості залучення й нетривалого утримання зорової уваги, виконання простих інструкцій) у секвенцію додатково вводили елементи когнітивного тренінгу (інформаційні біти, вправи на дужу моторику, зорово-моторну координацію, наслідування).
Результати катамнестичного спостереження
Червень, 2004 рік
Протягом двох років на тлі терапії рисперидоном спостерігався прогрес у розвитку мови, поліпшилося наслідування, звуконаслідування, редукувалися рухове розгальмування, негативістичні форми поведінки.
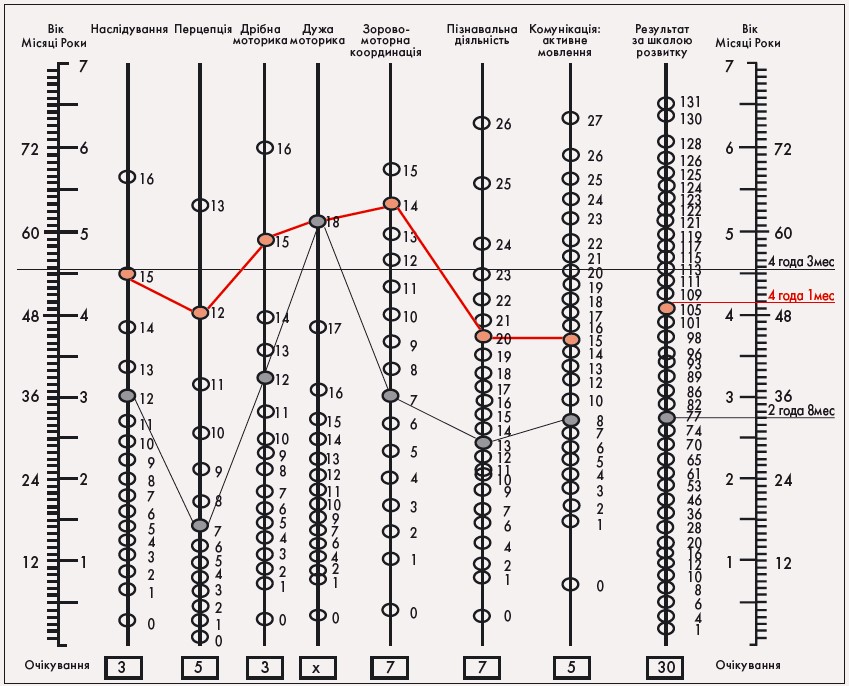
Показники психічного й моторного розвитку протягом періоду катамнестичного спостереження оцінювали з використанням психодіагностичного профілю – PEP-R (рис. 1). Актуальний рівень розвитку становив 2 роки 8 міс при зоні найближчого розвитку 4 роки 1 міс. Згідно з результатами обстеження за Біне розумовий розвиток відповідав віку 3 роки 10 міс.
Рис. 1. Показники розвитку наслідування, перцепції, дрібної, дужої моторики, зорово-моторної координації, мови (червень, 2004 рік)
Грудень, 2004 рік
Діагноз
F84.0. Дитячий аутизм у дитини з резидуально-органічною недостатністю головного мозку (зниженням порога судомної готовності мозку, специфічною епілептичною активністю у скроневих ділянках мозку), порушеннями соціальної взаємності, комунікації, стереотипними рухами, афазією розвитку за експресивним типом (недорозвиненням мови II-III рівня), вираженою інтелектуально-мнестичною недостатністю.
Терапія
Рисперидон, топірамат, індивідуальні реабілітаційні заняття.
Квітень, 2005 рік
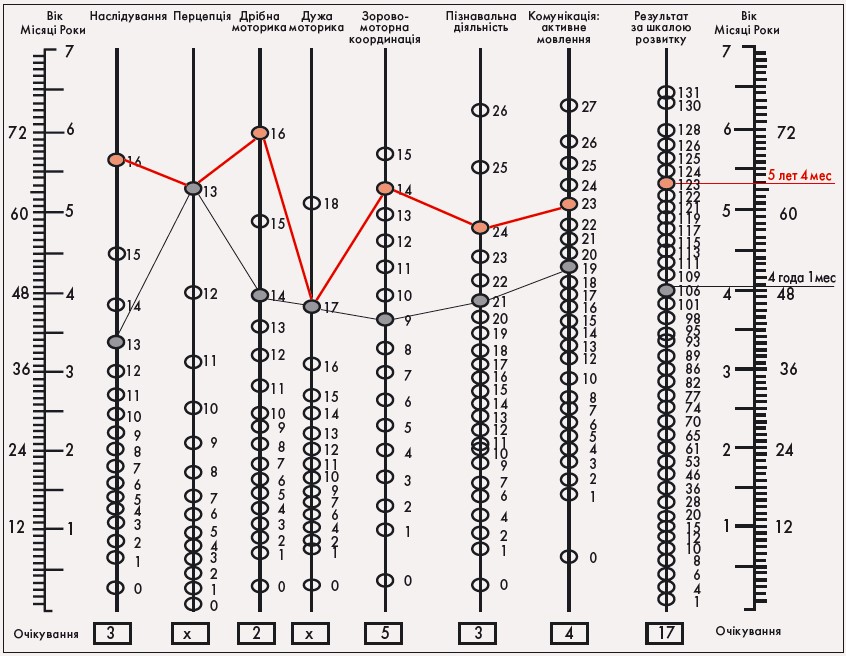
Згідно з результатами обстеження за Біне у квітні 2005 року розумовий розвиток дитини становив 4 роки 2 міс; сума балів за CARS (Childhood Autism Rating Scale) становила 37 балів (виражені ознаки аутизму – 37-60 балів). При обстеженні за допомогою психодіагностичного профілю (PEP-R) актуальний рівень розвитку становив 4 роки 1 міс при зоні найближчого розвитку 5 років 4 міс (рис. 2).
Рис. 2. Показники розвитку наслідування, перцепції, дрібної, дужої моторики, зорово-моторної координації, мови (квітень, 2005 рік)
Childhood Autism Rating Scale (CARS)
Квітень, 2005 рік
I. Взаємини з людьми – 3 бали.
II. Наслідування – 1,5 бала.
III. Емоційні реакції – 3 бали.
IV. Координація дужої моторики (моторна спритність) – 2 бали.
V. Використання предметів – 1,5 бала.
VI. Адаптаційні зміни – 3 бали.
VII. Зорова перцепція – 2,5 бала.
VIII. Слухова перцепція – 3,5 бала.
IX. Смак, нюх, тактильна чутливість – 1,5 бала.
X. Тривожні реакції, страхи – 3 бали.
XI. Вербальна комунікація – 2 бали.
XII. Невербальна комунікація – 2 бали.
XIII. Загальний рівень активності дитини – 3 бали.
XIV. Рівень і послідовність пізнавальної діяльності – 2,5 бала.
XV. Загальне враження – 3 бали.
Загальна кількість балів – 37.
Виражені ознаки аутизму (37-60).
Січень, 2006 рік
У 2006 році спостерігалося наростання апатичної симптоматики, зниження активності, притуплення, коливання афекту, бідність невербального спілкування, поведінкові порушення зі спалахами імпульсивності та дратівливості.
На електроенцефалограмі на тлі значної нейрофізіологічної незрілості спостерігалися стійкі регіональні порушення біоелектричної активності головного мозку резидуально-органічного генезу в ділянці лівих тім’яно-потиличних полів кори мозку у вигляді спалахів пароксизмальних білатерально-синхронних і латералізованих епілептиформних гострих хвиль частотою 3-5 і 7 кол/с, а також розрядів поодиноких латералізованих «спайків» і поодиноких латералізованих комплексів «гостра хвиля – повільна хвиля» з максимальною амплітудою до 170 мкВ у лівих тім’яно-потиличних полях кори мозку без ознак генералізації.
У дитини з РАС було діагностовано коморбідний органічний афективний розлад (змішаний епізод).
Діагноз
F06.33, F84.0. Дитячий аутизм із помірно вираженою інтелектуально-мнестичною недостатністю та афазією розвитку за експресивним типом (недорозвинення мови ІІ-ІІІ рівня) у дитини з резидуально-органічною недостатністю центральної нервової системи. Органічний афективний розлад, змішані епізоди.
Терапія
Після поступової відміни рисперидону проведено заміну терапії топіраматом на терапію солями вальпроєвої кислоти, згодом отримував додаткову терапію сертраліном. Із лютого 2006 року призначено додаткову терапію оланзапіном.
Реабілітаційні втручання передбачали: а) моніторинг рівня пізнавального функціонування та коригувальні заняття від секвенцій з окремими когнітивними вправами до додаткових спеціальних педагогічних тренінгів, що мали на меті формування передумов шкільних навичок; б) формування комунікативних навичок; в) трансформацію навичок використання допомоги в самостійну діяльність; г) формування окремих навичок соціальної взаємодії.
Когнітивні тренінги батьки проводили за індивідуальною програмою у вигляді щоденних коротких занять тривалістю 15-20 хв. В окремі періоди часу призначали додаткові (1-2 р/тиж) індивідуальні заняття з корекційними педагогами.
Мета кожного когнітивного тренінгу була індивідуальною й залежала від рівня когнітивного функціонування дитини. На початковому рівні занять акцент робили на розвитку наслідування, перцепції, дужої та дрібної моторики. При вищому рівні функціонування дитини залучалися вправи для розвитку зорово-моторної координації, пізнавальних функцій і мови. Вищому рівню складності відповідали тренінги емоційної когніції й соціальної перцепції. Вони мали на меті навчити дитину розумінню власних і звернених до неї емоцій: розумінню схематично зображених емоцій, градації почуттів, зв’язку емоцій із соціальними ситуаціями, оцінці та можливості передбачення емоційних реакцій інших людей, соціально прийнятим формам виразу емоцій, а також навичкам соціальної комунікації.
Червень, 2006 рік
У червні 2006 року для оцінювання аутистичної симптоматики використовували Childhood Autism Rating Scale (CARS), сума балів становила 24,5, що свідчило про редукцію аутистичної симптоматики. На тлі ефективної медико-соціальної та медикаментозної терапії спостерігалася значна редукція поведінкових порушень, поліпшення соціальної взаємодії та вербального спілкування при менш вираженій редукції когнітивних порушень.
Childhood Autism Rating Scale (CARS)
Червень, 2006 рік
I. Взаємини з людьми – 1,5 бала.
II. Наслідування – 1 бал.
III. Емоційні реакції – 1,5 бала.
IV. Координація дужої моторики (моторна спритність) – 1,5 бала.
V. Використання предметів – 1 бал.
VI. Адаптаційні зміни – 1,5 бала.
VII. Зорова перцепція – 3 бали.
VIII. Слухова перцепція – 2 бали.
IX. Смак, нюх, тактильна чутливість – 1,5 бала.
X. Тривожні реакції, страхи – 1 бал.
XI. Вербальна комунікація – 1,5 бала.
XII. Невербальна комунікація – 1,5 бала.
XIII. Загальний рівень активності дитини – 1,5 бала.
XIV. Рівень і послідовність пізнавальної діяльності – 3 бали.
XV. Загальне враження – 1,5 бала.
Загальна кількість балів – 24,5.
Відсутність ознак аутизму (15-30).
Січень, 2007 рік
Діагноз
F06.33, F84.0. Дитячий аутизм із мозаїчною інтелектуально-мнестичною недостатністю, специфічними порушеннями шкільних навичок (елементами фонетико-фонематичної та оптичної дизграфії, дизлексії з елементами дизартрії). Органічний афективний розлад, змішані епізоди.
Терапія
Рекомендовано продовжити терапію солями вальпроєвої кислоти, оланзапіном, а також пробну терапію блокаторами NMDA-рецепторів (мемантином). Індивідуальна реабілітація була зорієнтована на когнітивні тренінги (формування передумов шкільних навичок, розвиток мовленнєвих навичок, тренінги соціальної компетентності).
У червні 2008 року за підсумками скринінгу інтелектуального розвитку за шкалою Векслера IQ – 92. При огляді логопедом було встановлено складну дизлалію, ускладнену мінімальними дизартричними порушеннями.
До школи пішов у віці 7 років. У першому класі перебував на індивідуальному навчанні з інклюзією (можливістю відвідування окремих занять у класі). З другого класу – навчання за загальноосвітньою програмою. Демонстрував низький рівень соціально-адаптивної поведінки (порушення соціальної перцепції, не завжди розумів контекст соціальних ситуацій, відчував труднощі при спілкуванні з однолітками).
При оцінці за ADI-R (Autism Diagnostic Interview – Revised) діагностичний алгоритм від 22.10.2010: відзначаються якісні порушення соціальної взаємності (28 балів), комунікації (24 бали), стереотипні форми поведінки (11 балів). Висновок за ADI-R: відповідає діагностичним критеріям первазивного розладу розвитку.
У віці 14-15 років у навчальному закладі траплялися епізоди булінгу (піддавався знущанням з боку однолітків, приходив додому зі слідами побоїв, розсіченою бровою, вибитими передніми зубами).
Із 2016 року навчається у Світловодському політехнічному коледжі Центральноукраїнського політехнічного університету. Демонстрував надцінний інтерес до радіоелектроніки. На першому курсі з навчальною програмою справлявся, отримував стипендію, проте мав труднощі з математикою, програмуванням, не завжди розумів соціальний контекст того, що відбувалося поза межами навчального закладу, сенс завдань, при вирішенні простих завдань намагався використовувати складні шаблонні алгоритми.
Із кінця 2015 року спостерігаються явища метафізичної інтоксикації (почав проявляти інтерес до конспірології, теорії змов, читав філософську літературу). Взимку 2017 року в соціальних мережах створював групи, де викладав філософські праці Ніцше, Канта.
У лютому-березні 2017 року захворів на вітряну віспу, її перебіг супроводжувався високою температурою (39-40 0С). Із травня 2017 року почав скаржитися на знижений фон настрою, втрату апетиту, відсутність інтересу до навчання, швидку стомлюваність, що пов’язував із надмірними академічними навантаженнями.
У травні 2017 року звернувся до дитячого психіатра з приводу погіршення спілкування з однолітками, уникав розмов із ними. Перебуваючи в компанії однокласників, уникав зорового контакту при спілкуванні, поводився, ніби «на власній хвилі», скаржився, що легко виснажується від спілкування. Також нарікав на почуття тривоги в ситуаціях, поведінка в яких раніше не була відпрацьованою. Періодично на тлі навантажень у технікумі ставав дратівливим, сонливим, майже не спілкувався з членами родини.
Вересень, 2017 рік
Діагноз
F32.00, F84.0. Первазивне порушення розвитку (синдром Аспергера? атиповий аутизм?) з якісними порушеннями соціальної взаємності та комунікації, резидуальними порушеннями розвитку експресивної мови (загальне недорозвинення мови ІІІ рівня, недорозвинення діалогової мови), без розумової відсталості. Органічний афективний розлад, легкий депресивний епізод.
Рекомендовано терапію флюоксетином (20 мг/добу протягом 4-6 міс).
Вересень-грудень, 2017 рік
Із вересня 2017 року з’явилося гостре чуттєве маячення, маячна поведінка (видалив усі облікові записи (акаунти) в соціальних мережах, забороняв користуватися Інтернетом близьким людям, пояснював заборони побоюванням хакерських атак з Америки, тим, що за ним «стежать із використанням спеціального обладнання»). Із жовтня 2017 року з’явилися «голоси, які звучали всередині голови, коментували дії, мали доброзичливий характер, були множинними (чоловічими й жіночими)», «вони начебто тут (у голові) та водночас далеко». З’явилося відчуття, що його діями «хтось керує», почав казати, що в його голові «є якийсь прилад» («чип»), через який із ним «говорять голоси, здалека моніторують думки». Пояснював появу «чипа» «підсадкою його за допомогою комариного укусу з використанням молекулярно-генетичних технологій».
Наприкінці жовтня почав отримувати амбулаторну терапію арипіпразолом (10-15 мг/добу). Через 1,5 тиж від початку терапії арипіпразолом спостерігалася редукція галюцинаторно-параноїдної симптоматики. Через 1 тиж загострення симптоматики «знову з’явилися голоси в голові, голоси здалеку, сторонні шуми». У листопаді 2017 року вербальні галюцинації набули імперативного характеру. Весь цей час продовжував навчання в коледжі.
Січень-лютий, 2018 рік
На початку січня 2018 року скарги на «незрозумілі шуми навколо», «неконтрольовані думки: чи то думки, чи то голоси», побоювання з приводу «перебування в мозку стороннього предмета», побоювання, що «в голові може перебувати якщо не чіп, то якесь ушкодження», м’язова скутість. Під час огляду відзначається порушення комунікації: відповідає на запитання із затримкою, говорить короткими чи шаблонними фразами, використовує терміни з філософської та парапсихологічної літератури. Пересувається незграбно, відзначається певна скутість рухів, поодинокі патологічні рухи у вигляді почісувань. Важко розуміє звернені емоції, жарти розуміє не в повному обсязі. Також скарги на порушення сну: часті нічні пробудження через страх, що його «мають убити».
Із 4 по 26 січня 2018 року перебував на стаціонарному лікуванні в м. Кропивницькому (Кіровоградській обласній психіатричній лікарні) з діагнозом гострого поліморфного психотичного розладу із симптомами шизофренії в підлітка з дитячим аутизмом (F23.1, F84.1). При надходженні до стаціонару – галюцинаторно-параноїдна симптоматика (синдром Кандинського – Клерамбо). Отримував терапію галоперидолом, детоксикаційну терапію. На тлі терапії – артеріальна гіпертензія з підвищенням артеріального тиску до 150-170/90-100 мм рт. ст. Отримував гіпотензивну терапію (каптоприл). Після редукції галюцинаторної симптоматики й гострого почуттєвого маячення переведений на терапію амісульпридом (400-600 мг/добу), отримував додаткову терапію стабілізаторами настрою (солями вальпроєвої кислоти 600-900 мг/добу).
Наприкінці січня – на початку лютого 2018 року перебував на обстеженні й лікуванні у відділі психічних розладів дітей та підлітків Українського НДІ соціальної і судової психіатрії та наркології. Було проведено оцінювання ймовірності психічних і поведінкових розладів за Міжнародною класифікацією хвороб 10-го перегляду (МКХ‑10) і DSM-IV з використанням K-SADS-PL (розділи для афективних, психотичних і тривожних розладів). При оцінюванні з використанням діагностичного інтерв’ю Kiddie-Sads-Present and Lifetime Version (K-SADS-PL) стан пацієнта відповідав діагностичним критеріям розладів шизофренічного, афективного й аутистичного спектрів.
Діагностика РАС проводилася з використанням діагностичних критеріїв МКХ‑10, напівструктурованого оцінювання актуальної поведінки (ADOS), напівструктурованого інтерв’ю з батьками (ADI-R).
Оцінювання з використанням ADI-R (Autism Diagnostic Interview – Revised). При оцінюванні з використанням ADI-R, алгоритму поточної поведінки (29.01.2018) встановлені окремі якісні порушення соціальної взаємності – 9 балів, комунікації – 7 балів, резидуальні стереотипні форми поведінки – 2 бали. Отже, діагностичні критерії аутистичного розладу на час обстеження не виконуються (відзначається значна редукція аутистичної симптоматики порівняно з результатами обстеження від 22.10.2010).
Оцінювання з використанням ADOS (Autism Diagnostic Observation Schedule). При оцінюванні актуальної поведінки з використанням ADOS (29.01.2018) встановлені порушення спілкування – 4 бали; порушення соціальної взаємності – 6 балів; порушення уяви – 1 бал; стереотипні форми поведінки й обмежені інтереси – 2 бали. Результати дослідження підтверджують наявність у підлітка первазивного розладу розвитку (РАС).
Оцінювання з використанням Австралійської шкали для синдрому Аспергера (ASAS). При оцінюванні за Австралійською шкалою для синдрому Аспергера (ASAS) встановлені порушення соціальної реципрокності та емоцій: уникає контактів з однолітками, не хоче з ними спілкуватися, намагається усамітнюватися; не завжди точно виражає свої емоції, не розуміє, що перед різними людьми слід виявляти свої почуття по-різному. Не цікавиться спортивними чи ігровими змаганнями, не хоче брати в них участь; байдужий до того, чим захоплюються його однолітки, до тиску групи. Також встановлені притаманні РАС особливості спілкування: сприймає мову занадто буквально; має незвичайний тон голосу, розмовляє монотонно, не наголошує на ключових словах у реченні. Підліток має правильну мову, але створюється враження, що він говорить шаблонними, раніше прочитаними фразами. Коли йому ставлять запитання, відповідає не одразу, часто переходить на іншу тему чи відповідає через тривалий час. Також встановлені притаманні РАС особливості пізнавальної сфери: читає книжки тільки заради інформації, не цікавиться художньою літературою; має добру пам’ять на події та факти, які сталися раніше; не грає в рольові ігри та не розуміє, коли в них грають інші. Демонструє особливі інтереси: має інтерес до «теорій управління поведінкою людей», «концепції змов Девіда Айка». Встановлені властиві для первазивних порушень розвитку диспраксичні порушення: має погану моторну координацію, дивно й незграбно бігає.
Оцінювання за шкалою соціально-психологічної адаптивності (SRS). При оцінюванні за шкалою соціально-психологічної адаптивності (SRS) встановлено: воліє бути наодинці, а не в компанії з іншими людьми; не бере участі в колективних заняттях, якщо лише його спеціально не запросять приєднатися; йому важко спілкуватися з однолітками; не завжди розуміє жарти, не здатний розповісти про свої почуття іншим; йому буває важко знайти спільну мову з іншими дітьми, навіть якщо дуже старається; намагається не бути ініціатором у спілкуванні; йому важко підтримувати розмову та спілкуватися з дорослими. Здається, його не турбує, що він вибивається з колективу, «не налаштований на одну хвилю з оточуючими»; ніяково тримається в ситуаціях, навіть коли намагається бути ввічливим. Підліток має вузьке коло інтересів, не завжди розуміє жарти. Дуже добре виконує окремі завдання, решту – не так добре. Буває дуже напружений у присутності інших людей, емоційно відсторонений, не виказує своїх почуттів.
Тест Векслера. Для оцінювання когнітивного функціонування використовували тест Векслера (31.01.2018): загальний показник IQ – 104 (вербальний IQ – 121, невербальний IQ – 83), що свідчить про відсутність розумової відсталості.
Оцінювання за Vineland ІІ (Vineland Adaptive Behavior Scales). Розуміння зверненої мови відповідає віку 8 років 6 міс, навички експресивної мови сформовані на 6 років 6 міс. Шкільні навички відповідають віку 10 років 10 міс. Повсякденні індивідуальні навички сформовані на 15 років, домашні – 10 років 8 міс; громадські – 16 років 3 міс. Міжособистісні відносини сформовані на 3 роки 2 міс, ігрова діяльність – 4 роки 5 міс, проблемно-вирішальна поведінка – 11 років 6 міс. Демонструє низький рівень соціально-адаптивної поведінки, потребує опіки.
При патопсихологічному обстеженні в ситуації дослідження відзначаються прояви формальності в контакті; емоційні реакції одноманітні, збіднені; голос тихий, мало модульований; темп психічної діяльності невисокий; при дослідженні розумової діяльності встановлені якісні порушення: епізодична актуалізація несуттєвих, формальних властивостей предметів; звертають увагу особливості вербалізації відповідних рішень: ускладнений підбір як узагальнювальних категорій, так і рядових слів; оперування загальними поняттями замінює встановленням суто конкретних зв’язків між предметами; характер асоціацій, якими керується випробуваний у підборі піктограм, має конкретний характер, застосовує багато стереотипів і персеверацій, як у змісті, так і у виконанні малюнків. Розташування піктограм правильне, горизонтальне, крайове. Відзначається макрографія; показник відтворення – 17 із 18.
Діагноз
F20.32. Недиференційована шизофренія з раннім дебютом у вигляді первазивного розладу розвитку (афазії та диспраксії розвитку), з афективно-маячною маніфестацією, епізодичним перебігом зі стабільним аутистичним дефектом. Резидуальний стан після галюцинаторно-параноїдного (з елементами синдрому Кандинського – Клерамбо) приступу.
Резюме клінічного випадку
Отже, РАС у дитини в представленому клінічному випадку було діагностовано у віці до 3 років. Доти не спостерігалося станів психічного регресу, втрати раніше набутих навичок. До дошкільного віку фіксувався різко дисгармонійний загальний розвиток (первазивне порушення розвитку) з порушеннями перцепції (розладом рецептивної мови, аутостимуляціями), вторинною когнітивною недостатністю, зумовленою накопиченням відставання в набутті навичок. Також спостерігалися коморбідна гіперкінетична симптоматика з імпульсивністю, агресією й аутоагресією, розлади поведінки з моторним збудженням та емоційною дизрегуляцією. Терапія атиповими антипсихотиками (рисперидоном) і стабілізаторами настрою (солями вальпроєвої кислоти) дала змогу стабілізувати поведінку дитини до другого класу школи. Послідовні реабілітаційні втручання – спершу ранні втручання в межах парадигми відтвореного онтогенезу, пізніше когнітивні тренінги, логопедичні заняття, тренінги соціальної компетенції – забезпечили підготовку дитини до інклюзивного навчання в загальноосвітньому шкільному закладі. На етапі молодшої школи поступово зростав рівень шкільної адаптації дитини. Клінічний стан оцінювався як високофункціональний (зі зниженою здатністю до навчання, але без розумової відсталості) РАС.
Депресії та тривожні розлади є основною причиною звернення по психіатричну допомогу пацієнтів із РАС у підлітковому та зрілому віці. У кожного четвертого пацієнта виконуються діагностичні критерії обсесивно-компульсивного розладу, в 17% – соціальної фобії, в третини – порушення активності й уваги (гіперкінетичний розлад). Така множинна коморбідність властива як «низькофункціональному», так і «високофункціональному» аутизму (зокрема, синдрому Аспергера) [11-13].
Під нашим спостереженням у відділі дитячої та підліткової психіатрії Українського НДІ соціальної і судової психіатрії та наркології перебуває 14 підлітків із РАС і коморбідними депресивними та тривожними розладами. У підлітків із високофункціональним аутизмом (IQ >70) депресивні та тривожно-депресивні розлади діагностують частіше, ніж при аутизмі зі зниженою здатністю до навчання та інтелектуально-мнестичною недостатністю (p<0,05). У 25% підлітків із РАС і коморбідними депресіями також виконуються діагностичні критерії одного чи декількох тривожно-фобічних розладів. Симптоми зі спектра гіперкінетичного розладу в таких хворих буває складно відокремити від проявів біполярного розладу. Афективні порушення в пацієнта були кваліфіковані як прояви змішаного стану коморбідного біполярного розладу (як варіант органічного біполярного розладу).
Окремого обговорення заслуговує поява психотичних ознак і перебіг психотичного стану. Можливе виділення декількох закономірних, що послідовно змінюють один одного етапів: етап із депресивною симптоматикою та голотимними ідеями винуватості; етап із метафізичною інтоксикацією й надвартісно-паранояльними ідеями, формування яких відбувається на тлі притаманних для підлітка раніше особливих інтересів; етап гострого почуттєвого маячення; етап із галюцинаторно-параноїдною симптоматикою, синдромом Кандинського – Клерамбо. Пацієнт був госпіталізований до Кіровоградської обласної психіатричної лікарні з діагнозом гострого поліморфного психотичного розладу із симптомами шизофренії в підлітка з дитячим аутизмом.
На момент підготовки до друку цього клінічного випадку діагноз у підлітка має бути сформульований як шубоподібна шизофренія з раннім дебютом у вигляді первазивного розладу розвитку (афазії та диспраксії розвитку), з афективно-маячною маніфестацією, зі стабільним аутистичним дефектом, резидуальним станом (неповною медикаментозною ремісією) після галюцинаторно-параноїдного (із синдромом Кандинського – Клерамбо) приступу.
Подальша терапевтична стратегія. Терапія амісульпридом 600-800 мг/добу протягом 4-6 міс. Після редукції продуктивної психопатологічної симптоматики поступове зниження дози антипсихотика до 400 мг/добу. Соціальна реабілітація (психоосвітній тренінг, перероблення психотичного досвіду, стрес-менеджмент, збереження досягнутого рівня функціонування, підвищення комплаєнтності, соціальна інклюзія).
Література
- Kanner L. Autistic disturbances of affective contact / L. Kanner // Nerv. Child. – 1943. – Vol. 2. – P. 217-250.
- Kanner L., Eisenberg L. Early infantile autism 1943-1955 / L. Kanner, L. Eisenberg // Am. J. Orthopsychiatry. – 1956. – Vol. 26. – № 3. – P. 556-566.
- Asperger H. Die «Autistischen Psychopathen» im Kindesalter [Autistic psychopaths in childhood] / H. Asperger // Archiv fur Psychiatrie und Nervenkrankheiten (in German). – 1944. – Vol. 117. – P. 76-136.
- Herbert M.R. Autism: а brain disorder or a disorder that affects the brain? / M.R. Herbert // Clinical Neuropsychiatry. – 2005. – Vol. 2. – № 6. – P. 354-379.
- Skokauskas N. Psychosis, affective disorders and anxiety in autistic spectrum disorder: Prevalence and nosological considerations / N. Skokauskas, L. Gallagher // Psychopathology. – 2010. – Vol. 43. – P. 8-16.
- Stahlberg O. Bipolar disorder, schizophrenia, and other psychotic disorders in adults with childhood onset AD/HD and/or autism spectrum disorders / O. Stahlberg, H. Soderstrom, M. Rastam [and other] // Journal of Neural Transmission. – 2004. – Vol. 111. – P. 891-902.
- Towbin K.E. Conceptualizing «borderline syndrome of childhood» and «childhood schizophrenia» as a developmental disorder / K.E. Towbin, E.M. Dykens, G.S. Pearson // Journal of the American Academy of Child & Adolescent Psychiatry. – 1993. – Vol. 32. – P. 775-782.
- Симеон Т.П. Начальные симптомы шизофрении раннего детского возраста / Т.П. Симеон // Сов. психоневрология. – 1935. – № 6. – С. 132-141.
- Башина В.М. К особенностям взаимосвязи доманифестного дизонтогенеза, синдрома раннего детского аутизма Каннера и ранней детской шизофрении (по данным катамнестического обследования) / В.М. Башина // Журн. невропатол. и психиатр. – 1986. – № 3. – С. 413-419.
- Башина В.М. Ранняя детская шизофрения (статика и динамика) / В.М. Башина. – М.: Медицина, 1989. – 256 с.
- Mohammad G. Mental Health Aspects of Autism and Asperger Syndrome / Ghaziuddin Mohammad. – Philadelphia: Jessica Kingsley. – 2005. – 254 p.
- Weil T.N. Treating patients with Autism Spectrum Disorder – SCDA members’ attitudes and behavior Special Care in Dentistry / T.N. Weil, R.A. Bagramian, M.R. Inglehart. – 2011. – Vol. 31. – № 1. – P. 8-17.
- Gillberg Ch. Overlap between ADHD and autism spectrum disorders in adults / Ch. Gillberg, C. Gillberg, H. Anckarsаter [and other] // ADHD in Adults. Characterization, Diagnosis, and Treatment / J.K. Buitelaar, C.C. Kan, P. Asherson (Eds.). – 2011. – Cambridge: Cambridge University Press. – P. 157-167.
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (44), березень 2018 р.