6 квітня, 2018
Новые возможности лечения вегетативной дисфункции
Под вегетативной дисфункцией (ВД), как правило, понимаются психогенно обусловленные полисистемные вегетативные нарушения, возникшие в результате нарушения деятельности структур центральной нервной системы – ЦНС (верхние отделы ствола мозга, гипоталамус, лимбическая система) под воздействием стрессорных факторов. Чаще всего эти нарушения наблюдаются при психогенных заболеваниях (психофизиологическая реакция на стресс, расстройство адаптации, психосоматические и невротические заболевания, посттравматическое стрессорное расстройство), но могут развиться и при органических заболеваниях нервной системы, соматических болезнях, физиологических гормональных перестройках и т. д.
Как правило, у пациента с диагнозом ВД наряду с вегетативными (соматическими) проявлениями имеется либо умеренное тревожное или депрессивное расстройство, либо астеническое состояние, либо панические атаки (ПА). Более значимые психовегетативные нарушения, такие как генерализованное тревожное расстройство, выраженная депрессия или расстройства адаптации, требуют обязательной консультации у психиатра.
Лечение ВД должно сочетать в себе как фармакологические, так и психотерапевтические подходы. Традиционно используются три класса лекарственных средств: транквилизаторы, антидепрессанты и нейролептики. Бензодиазепиновые транквилизаторы целесообразно использовать для купирования острых психовегетативных проявлений, например ПА. Иногда в таких случаях целесообразно использование препаратов, содержащих фенобарбитал, в то же время нет ясности относительно дозировки как бензодиазепинов, так и барбитуратосодержащих препаратов. Также необходимо учитывать, что при регулярном применении указанных групп лекарственных средств достаточно быстро развивается привыкание, эффективность терапии снижается, что приводит к увеличению дозы и, соответственно, к развитию целого ряда нежелательных явлений. По мнению большинства исследователей, золотым стандартом в лечении как панических, так и тревожно-депрессивных расстройств является использование селективных ингибиторов обратного захвата серотонина (СИОЗС). Препараты этой группы, как правило, хорошо переносятся, их отличает достаточно быстрое наступление выраженного клинического действия; кроме того, при длительном (иногда многолетнем) приеме они не утрачивают своей эффективности.
Буспирон – новый анксиолитический препарат, принципиально отличающийся от известных ранее, – единственный представитель класса серотонинергических анксиолитиков – азапиронов. Впервые буспирон был синтезирован в США в 1972 г., в 1975 г. запатентована формула препарата, в 1986-м он получил одобрение Управления по контролю качества продуктов питания и лекарственных средств США (Food and Drug Administration, FDA) для терапии генерализованного тревожного расстройства. С тех пор было проведено несколько крупных рандомизированных плацебо-контролируемых клинических исследований, в которых была показана эффективность буспирона в лечении депрессии, тревоги, синдрома дефицита внимания и панических расстройств (ПР).
Учитывая отсутствие клинического опыта применения буспирона в Российской Федерации, было решено провести наблюдательное исследование препарата у пациентов с ВД. Основной целью исследования была оценка эффективности буспирона (Спитомин) в терапии эмоциональных (панических, тревожных, умеренно депрессивных) и астенических расстройств у пациентов с синдромом ВД.
Пациенты и методы
Основные критерии включения пациентов в программу:
- достоверный диагноз «соматоформная дисфункция вегетативной нервной системы» (F45.3);
- наличие на момент включения в исследование: астенического состояния в соответствии с диагностическими критериями; тревожного расстройства с/без ПА; легкого или умеренного депрессивного расстройства, не требующего консультации психиатра.
На момент включения в исследование клинический, неврологический и гемодинамический статус пациента должен был оставаться стабильным в течение 28 дней.
Основные критерии исключения:
- тяжелая депрессия/тревога (≥14 баллов по госпитальной шкале тревоги и депрессии – ГШТД), требующая консультации психиатра;
- повышенная чувствительность к буспирону или его компонентам;
- прием любых других препаратов, обладающих способностью влиять на астению, тревогу/депрессию, за исключением используемых для терапии основного заболевания.
В исследуемую когорту вошли 50 пациентов (24 мужчины, 26 женщин; средний возраст – 38,21±4,73 года), которым был поставлен диагноз ВД, сопровождающийся эмоциональными и астеническими проявлениями. Период наблюдения за пациентами составил 60±3 дня.
Всего было три визита. Во время 1-го визита пациенту назначали буспирон, давали подробные инструкции по его приему – по 5 мг 1 раз в сутки первые 5 дней, далее каждые 5 дней дозу препарата увеличивали на 5 мг до достижения дневной дозы 30 мг (по 10 мг 3 раза в сутки). Во время 2-го визита (спустя 2 нед после начала терапии) оценивались жизненно важные функции и побочное действие препарата. Во время 3-го – проводилась оценка по шкалам: тревоги и депрессии Гамильтона, тревожности Спилберга – Ханина, ГШТД, субъективной шкале утомляемости (MFI‑20). Определялось наличие ПР, выяснялись частота ПА и обстоятельства их возникновения, а также клиническая характеристика.
На момент включения в программу оценка по ГШТД составляла 13,12±5,48 балла, что соответствовало умеренно выраженной тревоге/депрессии. При этом оценка по подшкале тревоги составляла 6,60±2,37, а по подшкале депрессии – 6,52±3,21 балла. На момент включения в исследование средний уровень астении по шкале MFI‑20 соответствовал выраженной астении – 59,34±10,86 балла. При анализе количества случаев ПР 8 пациентов сообщили, что испытывают состояние паники с разнообразными соматическими проявлениями как минимум 1 раз в неделю, еще 11 больных сообщили о ежемесячных однократных приступах, у 7 пациентов за последний год хотя бы 1 раз отмечалось состояние паники.
Результаты и обсуждение
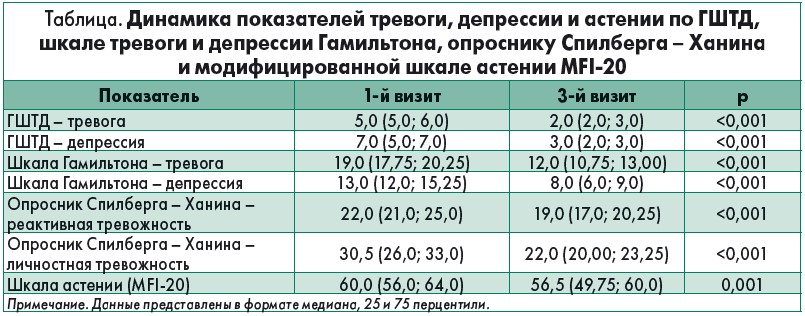
На фоне терапии препаратом буспирон (Спитомин) у пациентов отмечен выраженный благоприятный ответ – уменьшение проявлений как тревоги, так и депрессии. Этот эффект выявлен как при самостоятельном ответе пациентом на вопросы ГШТД, так и при оценке врачом в рамках интервьюирования по шкале тревоги и депрессии Гамильтона, шкале Спилберга – Ханина, модифицированной шкале астении. На момент включения пациентов в наблюдательное исследование медиана балла по подшкале тревоги в рамках ГШТД составила 5 баллов, что соответствовало умеренным проявлениям тревоги. По шкале Гамильтона в разделе «Тревога» медиана балла также соответствовала умеренной тревоге и составляла 19 баллов. На фоне лечения буспироном выявлено статистически значимое уменьшение проявлений тревоги (р<0,001) по обеим шкалам: через 2 мес терапии медиана балла по подшкале тревоги ГШТД составила 2 балла (р<0,001), а по шкале Гамильтона – 12 баллов (р<0,001).
При анализе данных опросника Спилберга – Ханина также отмечено достоверное статистически значимое снижение выраженности как реактивной, так и личностной тревожности (табл.). Уровень реактивной тревожности, свидетельствующий о состоянии пациента в настоящий момент и потенциально влияющий на работоспособность и утомляемость, был относительно невысоким (медиана – 22 балла), на фоне терапии Спитомином снижался умеренно, хотя и статистически значимо – до 19 баллов. В то же время отмечалась достоверная прямая корреляция между уровнем реактивной тревожности и уровнем астении по шкале MFI‑20 (r=0,624; p<0,001) во время 1-го визита, указывающая на существенное взаимное влияние указанных патологических состояний. Во время 2-го визита сила корреляционной связи между показателем реактивной тревожности и уровнем астении несколько уменьшалась, но не ослабевала полностью (r=0,322; p=0,006). Уровень личностной тревожности по шкале Спилберга – Ханина был более выражен и составлял на момент включения в программу 30,5 балла. Следует учесть, что личностная тревожность – это склонность воспринимать практически все ситуации как угрожающие и реагировать на них сильной тревогой. Высокая личностная тревожность может быть причиной невротического конфликта, эмоционального срыва и психосоматического заболевания. На фоне терапии Спитомином отмечено существенное уменьшение проявлений личностной тревожности – во время 3-го визита медиана составила 22 балла (прирост – 8,5 балла; р<0,001).
Помимо непосредственно анксиолитического действия буспирон в дозе 30 мг в сутки проявлял отчетливый антидепрессивный и противоастенический эффекты. Медиана балла по подшкале депрессии ГШТД составляла 7 баллов на момент включения в исследование, через 2 мес терапии медиана уменьшилась до 3 баллов (р<0,001), что соответствовало отсутствию депрессии. По подшкале депрессии шкалы Гамильтона проявления депрессии также статистически достоверно уменьшались, хотя медиана балла спустя 2 мес терапии и не достигала уровня отсутствия депрессии – 8 баллов соответствовали минимально выраженной депрессии. Противоастеническое действие буспирона проявилось менее отчетливо, хотя и статистически значимо: на момент включения уровень астении по шкале MFI‑20 составлял 60 баллов (максимально возможное количество – 100 баллов, минимально возможное – 20 баллов), что соответствовало выраженной астении. К 3-му визиту отмечалось статистически значимое снижение медианы (р<0,001) до 56,5 балла. При анализе связей на 1-м визите выявлено, что высокий уровень астении оказывал существенное, вероятно, взаимообразное влияние практически на все анализируемые показатели. Так, повышение уровня астении прямо коррелировало с уровнем тревоги и депрессии. Сильная прямая корреляционная связь выявлена также между количеством баллов по подшкалам тревоги и депрессии по ГШТД (r=0,541; p<0,001 и r=0,622; p<0,001 соответственно) и между таковым по шкале Гамильтона (r=0,443; p<0,001 и r=0,521; p<0,001 соответственно). На 2-м визите выраженность корреляционных связей несколько уменьшалась.
Также следует отметить, что ни по одной из шкал на момент включения в исследование не выявлено выраженной тревоги или депрессии, что, казалось бы, могло уменьшить значимость эффекта, однако этого не произошло – эффективность Спитомина отчетливо проявлялась по всем анализируемым параметрам.
На 2-м визите, то есть через 2 нед от начала терапии буспироном (Спитомином), оценивались жизненно важные функции и наличие каких-либо побочных реакций. Нарушений со стороны показателей артериального давления и пульса зарегистрировано не было. Два пациента жаловались на ухудшение качества сна, что было расценено как нежелательная реакция, возможно, связанная с приемом буспирона, однако это не потребовало отмены препарата, т. к. сами пациенты сообщили, что субъективно чувствуют себя более спокойно.
При анализе числа случаев ПР все пациенты, испытывавшие ощущение паники как минимум 1 раз в неделю, отметили уменьшение интенсивности вегетативной реакции; 4 пациента сообщили, что были недели, когда панических состояний не было.
Наши данные во многом перекликаются с результатами зарубежных исследований, в которых была показана высокая эффективность буспирона в лечении тревожных и депрессивных расстройств. В одном из исследований у 700 пациентов с генерализованным тревожным расстройством на протяжении 12 мес была отмечена высокая эффективность препарата в дозе 30 мг в сутки, при этом, как и в нашем исследовании, авторы использовали шкалу тревоги и депрессии Гамильтона. В еще одном исследовании, в котором также участвовали пациенты с тревожным расстройством, проводился сравнительный анализ терапии буспироном и лоразепамом. Было показано, что по эффективности буспирон не уступал лоразепаму, при этом прием буспирона вызывал существенно меньше побочных реакций.
Антидепрессивное действие буспирона также было продемонстрировано в ряде исследований. Следует отметить, что реализация указанного эффекта происходит благодаря уникальному механизму, обусловленному прежде всего серотонинергическим действием. Буспирон является специфическим агонистом одного из подтипов серотониновых рецепторов – 5-НТ1А. Как известно, 5-НТ1А-рецепторы располагаются в ЦНС как пре-, так и постсинаптически. Если через постсинаптические 5-НТ1А-рецепторы реализуются основные физиологические функции серотонина (в т. ч. регуляция психоэмоционального статуса, сна, нейроэндокринных функций), то пресинаптические 5-НТ1А-рецепторы регулируют по принципу обратной связи интенсивность высвобождения серотонина из пресинаптических нервных окончаний. При активации последних в условиях избыточной синаптической концентрации серотонина происходит ослабление выброса медиатора в синаптическую щель.
Буспирон обладает уникальными свойствами фармакологического «корректора» серотонинергической медиации. При тревожности в условиях гиперактивности серотонинергической системы (прежде всего в структурах лимбико-ретикулярного комплекса) он стимулирует пресинаптические 5-НТ1А-рецепторы, блокирующие выброс серотонина, т. е. действует как антисеротонинергический препарат, влияя на важнейшие нейромедиаторные механизмы развития синдрома тревоги. В то же время при ослаблении серотонинергической медиации, в частности при депрессивных состояниях, сопровождающихся снижением синаптической концентрации серотонина, буспирон как агонист преимущественно взаимодействует с постсинаптическими 5-НТ1А-рецепторами, тем самым способствуя активации серотонинергических процессов. Именно с этим механизмом действия связаны перспективы применения буспирона в лечении депрессивных расстройств. Кроме того, данный препарат является блокатором дофаминовых D2-рецепторов (как пре-, так и постсинаптических). В плацебо-контролируемом рандомизированном исследовании с участием 140 пациентов с депрессией была показана высокая эффективность буспирона относительно коррекции депрессивных проявлений при использовании препарата в высокой дозе – до 30 мг на протяжении 8 нед. В ходе другого исследования была установлена успешность терапии буспироном у пациентов с депрессией, ранее не ответивших на лечение при помощи СИОЗС.
Таким образом, наблюдательное исследование продемонстрировало высокую эффективность препарата буспирон (Спитомин) в лечении вегетативной дисфункции, в т. ч. проявляющейся тревожными, депрессивными, астеническими состояниями и паническими атаками, вследствие взаимодействия с постсинаптическими 5-НТ1А-рецепторами, а также блокады дофаминовых D2-рецепторов. Спитомин обладает достаточно широким терапевтическим спектром, его отличает быстрота наступления эффекта – как противотревожного, так и антидепрессивного. Кроме того, в отличие от анксиолитиков бензодиазепинового ряда, к буспирону не развивается привыкание даже при длительном многомесячном приеме, количество побочных реакций при использовании Спитомина существенно меньше, чем у многих других транквилизаторов.
Список литературы находится в редакции.
Статья печатается в сокращении.
Русский медицинский журнал, № 9, 2017.
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (44), березень 2018 р.