14 квітня, 2018
Вплив лікування фіксованою комбінацією периндоприлу й амлодипіну та різних варіантів гіполіпідемічної терапії на ендотеліальну функцію в чоловіків з артеріальною гіпертензією та ожирінням
К
На сьогодні в Європейських рекомендаціях показання до призначення комбінованої терапії розширилися на пацієнтів із високим і дуже високим ризиком, хворих, що перенесли інсульт чи інфаркт міокарда, а також осіб із цукровим діабетом (ЦД) чи метаболічним синдромом, коли вкрай важливим є досягнення цільових рівнів артеріального тиску (АТ) <130/80 мм рт. ст., що важко забезпечити шляхом монотерапії.
M. Epstein та J. Oster ще в 1988 р. сформулювали основні принципи комбінованої терапії: посилення антигіпертензивного ефекту за рахунок адитивного впливу на зниження АТ; покращення чутливості конкретного пацієнта до терапії шляхом блокування декількох патогенетичних механізмів та більш ефективної органопротекції, що максимально знижує ризик розвитку ускладнень; нівелювання контррегуляторних механізмів, що протидіють зниженню АТ у разі застосування монотерапії, та зниження частоти дозозалежних побічних ефектів за рахунок використання нижчих доз препаратів і взаємної нейтралізації побічних впливів.
Розглядаючи комбіновану терапію ГХ в осіб підвищеного ризику кардіоваскулярних ускладнень, зокрема у хворих із супутнім абдомінальним ожирінням (АО), як окремий випадок комбінованого лікування рекомендується використовувати лікарські засоби, що є метаболічно нейтральними або здатні позитивно впливати на обмінні процеси.
Для пацієнтів із ГХ та АО раціональною та обґрунтованою визнана комбінація інгібітора ангіотензинперетворювального ферменту (ІАПФ) та дигідропіридинового антагоніста кальцію (АК). Цим препаратам властивий синергічний вплив перш за все стосовно зниження АТ. Така дія забезпечується одночасним впливом препаратів на різні пресорні системи та пригніченням активації контррегуляторних механізмів, що неминуче розвиваються при використанні одного антигіпертензивного препарату.
ІАПФ є засобами вибору у хворих на ГХ з метаболічними факторами ризику. Результати досліджень UKPDS, ABCD, CAPPP, FACET продемонстрували нейтральну дію ІАПФ на вуглеводний і ліпідний обмін. У дослідженнях HOPE, CAPPP, LIFE показано позитивний ефект використання ІАПФ та антагоністів рецепторів ангіотензину ІІ при тривалому застосуванні, що проявляється в зниженому ризику розвитку ЦД 2 типу. В основі гіпотензивної дії ІАПФ лежить блокада ренін-ангіотензин-альдостеронової системи, активація якої у хворих з АО є однією з основних ланок патогенезу ГХ. Окрім того, відомо, що ангіотензин ІІ безпосередньо впливає на функцію ендотелію шляхом стимуляції утворення супероксидного аніона, що викликає деградацію NO. У випадку інсулінорезистентності (ІР), коли утворення NO-синтази знижене, це може призводити до вираженої ендотеліальної дисфункції (ЕД), підвищення судинного тонусу та розвитку проліферативних процесів у судинній стінці. Застосування ІАПФ може розірвати це хибне коло і покращити функцію ендотелію.
У пацієнтів із підвищеним ризиком кардіоваскулярних ускладнень, зокрема хворих із супутнім АО, доцільним є приєднання препарату з групи АК, оскільки доведено їх нейтральну дію на вуглеводний і ліпідний обмін (амлодипін у дослідженні ALLHAT, ніфедипін пролонгованої дії в дослідженні МАТН), а також кардіо- і нефропротекторний ефекти. У численних багатоцентрових дослідженнях доведено зниження ризику серцево-судинних ускладнень при застосуванні АК (STOP‑2, NORDIL, INSIGHT, NICS-EH, HOT, ALLHAT). АК мають вазопротекторний та антиатеросклеротичний ефекти, викликають регрес судинного ремоделювання (PREVENT, CAMELOT, INSIGHT, MIDAS, ELSA). Корекція ЕД відбувається внаслідок збільшення вивільнення ендотелієм NO шляхом підвищення активності супероксиддисмутази та зменшення його руйнування, покращення тромбоцитарно-судинної та фібринолітичної ланок гемостазу (зменшення агрегації тромбоцитів та зниження виділення тромбомодуліну). Препарати цієї групи знижують ІР та зменшують базальний і стимульований глюкозою рівні інсуліну. У пацієнтів із ГХ та АО слід враховувати, що раннім представникам АК властива рефлекторна активація симпатоадреналової системи, яка нівельована в IV поколінні представників цієї групи (амлодипін, лацидипін, лерканідипін, барнідипін).
Застосування комбінації ІАПФ та АК у дослідженні ASCOT-BPLA асоціювалося з більш низькою частотою розвитку діабету, ніж при стандартному лікуванні діуретиком та β-блокатором. Позитивні властивості ІАПФ (вазо-, нефро- та кардіопротекція, пролонгований і стабільний гіпотензивний ефект на фоні хорошої переносимості й зручності дозування) та дигідропіридинового АК (висока вазоселективність, поєднання антиангінального та антисклеротичного ефектів, м’який початок антигіпертензивної дії, що дозволяє уникнути побічних реакцій, постійна концентрація препарату протягом доби) дають можливість рекомендувати цю комбінацію особам з АО та іншим групам підвищеного серцево-судинного ризику.
У великих дослідженнях ALLHAT, ASCOT та EUROPA було доведено високу ефективність периндоприлу, амлодипіну та їх комбінації при АГ, а також при ішемічній хворобі серця (ІХС). Тому фіксована комбінація периндоприл + амлодипін показана як хворим тільки з АГ, так і при поєднанні АГ з ІХС.
Важливий фактор серцево-судинного ризику при АГ – рівень холестерину (особливо холестерину ліпопротеїнів низької щільності – ЛПНЩ) в крові пацієнтів. Він визначає до 70% атрибутивного ризику розвитку ускладнень серцево-судинних захворювань. У 40-85% хворих на ГХ відзначають порушення ліпідного обміну: гіперхолестеринемію та знижений вміст холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ). Часте сполучення ГХ та дисліпідемії може бути пов’язане як з випадковим поєднанням цих поширених факторів ризику, так і зі спільними патогенетичними механізмами, що лежать в основі їх розвитку. Таке поєднання ГХ та дисліпідемії деякі дослідники пояснюють безпосереднім впливом гіперхолестеринемії та дисліпідемії на тонус периферичних судин і, отже, на рівень АТ.
Існують вагомі докази ролі ЛПНЩ та ліпопротеїнів дуже низької щільності в розвитку ЕД. Окислені ЛПНЩ беруть участь в утворенні з макрофагів/моноцитів – пінистих клітин, що формують разом із ліпідними включеннями ядро ліпідної бляшки. Біоактивні субстанції (фактор некрозу пухлини, інтерлейкіни, фактори росту та ін.), які вивільняються за цих умов, безпосередньо беруть участь у процесах міграції та проліферації непосмугованих клітин судин, посиленні синтезу та розпаду колагену. У разі посиленого ліпідного навантаження ці процеси набувають патологічного характеру, викликаючи ЕД з порушенням ендотелійзалежної вазодилатації (ЕЗВД) та підвищеним вивільненням ендотелієм вазоконстрикторів, найбільш дослідженим з яких є ендотелін‑1.
Чимало досліджень демонструють також зв’язок дисліпідемії та АО, які поряд з АГ є основними компонентами метаболічного синдрому. За даними Фрамінгемського дослідження, вірогідність розвитку АГ та серцево-судинної патології в осіб з ожирінням на 50% більша, ніж в осіб з нормальною вагою тіла. При збільшенні маси вісцерального жиру в судинне русло через систему ворітної вени надходить велика кількість вільних жирних кислот, що в 20-30 разів перевищує норму. Це спричиняє порушення вуглеводного і жирового обміну, а також зміни системи фібринолізу та функції ендотелію. ЕД, зумовлена обмеженням синтезу і секрецією вазодилататорів ендотелієм судин в умовах підвищеної активності ренін-ангіотензин-альдостеронової системи та підвищеною експресією вазоконстрикторів, зокрема ендотеліну‑1, відіграє важливу роль у прогресуванні АГ.
За даними субаналізів дослідження EUROPA, у пацієнтів, які отримували комбінацію ІАПФ + АК + статини, ризик серцево-судинної смерті знижувався на 71%. Сприятливий вплив статинів на прогноз, окрім гіполіпідемічного ефекту, пояснюється їх впливом на функцію ендотелію (протизапальна дія – зниження С-реактивного протеїну, пригнічення синтезу металопротеїназ; антитромботична дія; гальмування проліферації міоцитів судин; окислювальний стрес, вплив на апоптоз), стабілізацію та регрес атеросклеротичної бляшки, у результаті – покращення перфузії міокарда.
Гіпертригліцеридемія є характерною особливістю дисліпідемії при ГХ в осіб із супутнім АО. Ці хворі становлять групу підвищеного ризику розвитку кардіоваскулярних подій, тому максимальна оптимізація лікування зазначеної категорії пацієнтів є першочерговим завданням профілактичної кардіологічної практики. Великий інтерес викликає вивчення синергізму амлодипіну та периндоприлу щодо ЕД у хворих із супутнім АО, а також взаємодія цієї комбінації з різними варіантами гіполіпідемічної терапії. Такі дослідження можуть відкрити нові перспективи для застосування вказаної комбінації.
Мета дослідження – вивчення динаміки основних показників ліпідного, вуглеводного обмінів та ендотеліальної функції судин як маркера атеросклерозу при комбінованій антигіпертензивній та різних варіантах гіполіпідемічної терапії в чоловіків із ГХ та супутнім АО.
Матеріали та методи
Проведено 6-місячне лікування 164 чоловіків віком 60-85 років (у середньому 75±8,5 року) із ГХ ІІ стадії та супутнім АО І ступеня. Критерії виключення з дослідження: жіноча стать, симптоматична АГ, клінічні та електрокардіографічні прояви ІХС, порушення синоатріальної та атріовентрикулярної провідності ІІ-ІІІ ступеня, фібриляція передсердь, часта шлуночкова та надшлуночкова екстрасистолія, ГХ І або ІІІ стадії, АО ІІ або ІІІ ступеня, хронічна серцева недостатність ІІ-ІІІ стадії ІІІ-ІV функціональних класів, рівень глюкози в плазмі крові натще ≥6,1 ммоль/л (виключали хворих із порушеннями глюкозного гомеостазу), ЦД, хронічні обструктивні захворювання легень, хронічні захворювання травного каналу та нирок у фазі загострення, ендокринологічні захворювання.
Абдомінальний тип ожиріння І ступеня встановлювали при співвідношенні окружності талії до окружності стегон ≥0,95 при індексі маси тіла 30,0-34,9 кг/м2.
Для оптимальної антигіпертензивної терапії у хворих на ГХ із супутнім АО обрано фіксовану комбінацію ІАПФ периндоприлу та АК амлодипіну (Амлесса, KRKA).
Слід зауважити, що фіксовані комбінації значно підвищують комплаєнс пацієнтів, демонструють переваги в багатьох дослідженнях та визнані оптимальним вибором для хворих з АГ у всіх діючих рекомендаціях.
84 пацієнти (I група) отримували фіксовану комбінацію ІАПФ периндоприлу та АК амлодипіну (Амлесса, KRKA) в індивідуально підібраних дозах та гіполіпідемічну терапію аторвастатином (Аторис, KRKA) у дозі 10 мг 1 р/добу. 80 пацієнтів (II група) на тлі антигіпертензивної терапії за такою ж схемою приймали гіполіпідемічний препарат розувастатин (Роксера, KRKA) у дозі 5 мг 1 р/добу. Визначення ліпідного, вуглеводного профілів та ендотеліальної функції судин проводили до початку та через 6 місяців терапії.
Для діагностики ІР застосовували індекс НОМА. Ультрасонографію плечових артерій проводили за допомогою ультразвукового діагностичного сканера. Функцію ендотелію визначали за ЕЗВД та ендотелійнезалежною вазодилатацією (ЕНВД). Також вимірювали швидкість кровотоку в плечовій артерії в стані спокою та на тлі проби з реактивною гіперемією.
Результати та обговорення
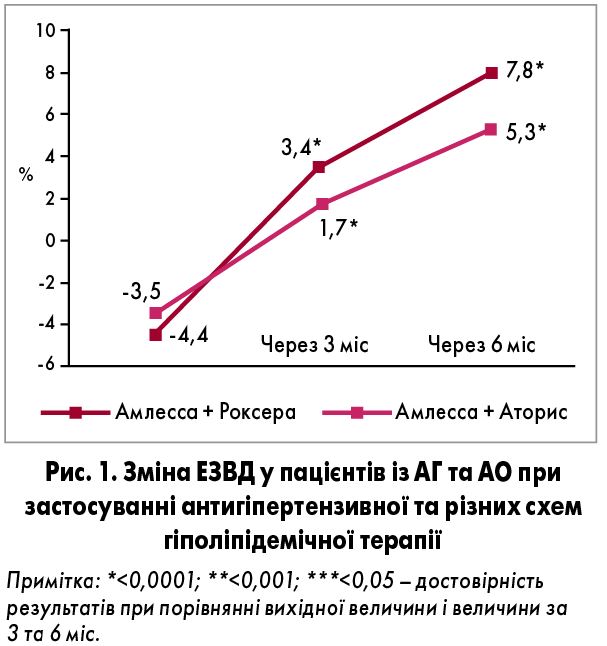
У хворих із АГ та АО ЕЗВД істотно покращувалася на тлі комбінованої антигіпертензивної та різних схем гіполіпідемічної терапії вже після 3 міс спостереження (р<0,0001 порівняно з вихідним показником) (рис. 1). Через 6 міс ЕЗВД у групі пацієнтів, які приймали аторвастатин, збільшилася на 63,1%, а в разі прийому розувастатину – на 97,9% (р=0,036 між групами) (рис. 1).
ЕНВД у пацієнтів із АГ та АО на тлі застосування різних схем гіполіпідемічної терапії протягом всього періоду спостереження суттєво не змінювалася (рис. 2).
Істотно більший приріст ЕЗВД при незначному прирості ЕНВД деякими дослідниками пояснюється тим, що в механізмах покращення ендотеліальної функції меншу роль відіграє підвищення чутливості (збільшення щільності рецепторів) до нітровазодилататорів, а більшу – можливо, зменшення внутрішньоклітинного окислювального стресу та неконтрольованого потоку іонів Ca2+, який сприяє формуванню аномальної відповіді судини на фізіологічні стимули.
 Слід відзначити, що порушення нормальної судинорозширювальної реакції на нітрогліцерин у пацієнтів із АГ робить імовірною можливість участі в розвитку ЕД порушеної відповіді непосмугованих клітин судини на нітровазодилататори. Деякими дослідниками це пояснюється «старінням» судин зі зміною васкулярної цитоархітектоніки.
Слід відзначити, що порушення нормальної судинорозширювальної реакції на нітрогліцерин у пацієнтів із АГ робить імовірною можливість участі в розвитку ЕД порушеної відповіді непосмугованих клітин судини на нітровазодилататори. Деякими дослідниками це пояснюється «старінням» судин зі зміною васкулярної цитоархітектоніки.
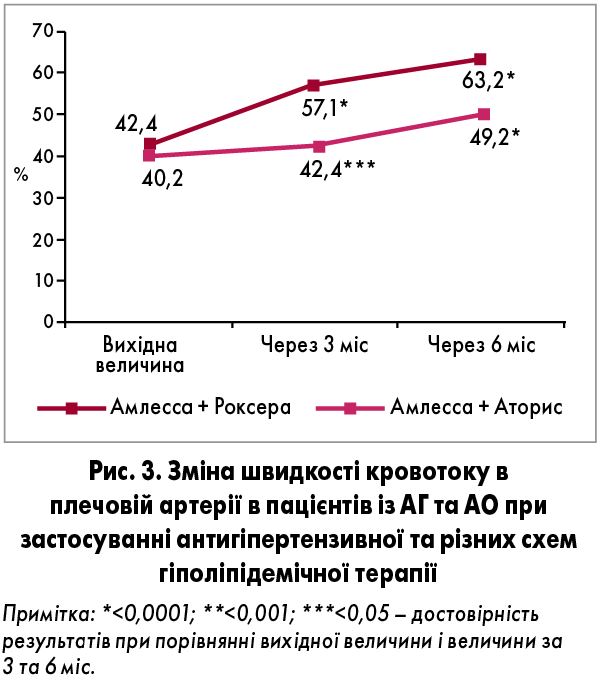
Аналіз динаміки напруження зсуву на ендотелії в пацієнтів із АГ та АО при використанні різних схем призначеного лікування відображено на рисунку 3.
Проведене дослідження продемонструвало, що в чоловіків із ГХ та АО величина зсуву на ендотелії через 6 міс при застосуванні схеми Амлесса + Аторис збільшилася на 22,5%, а в разі призначення препаратів Амлесса + Роксера – на 33,9% (р=0,033).
Після проведеної 6-місячної комбінованої терапії у хворих на АГ ЕНВД залишилася порушеною, незважаючи на виражену динаміку її покращення в обох групах. У пацієнтів із ГХ та АО додаткове призначення до стандартної антигіпертензивної терапії розувастатину (Роксера) асоціювалося з істотним покращенням ендотеліальної функції судин порівняно з особами, до схеми лікування яких було включено аторвастатин.
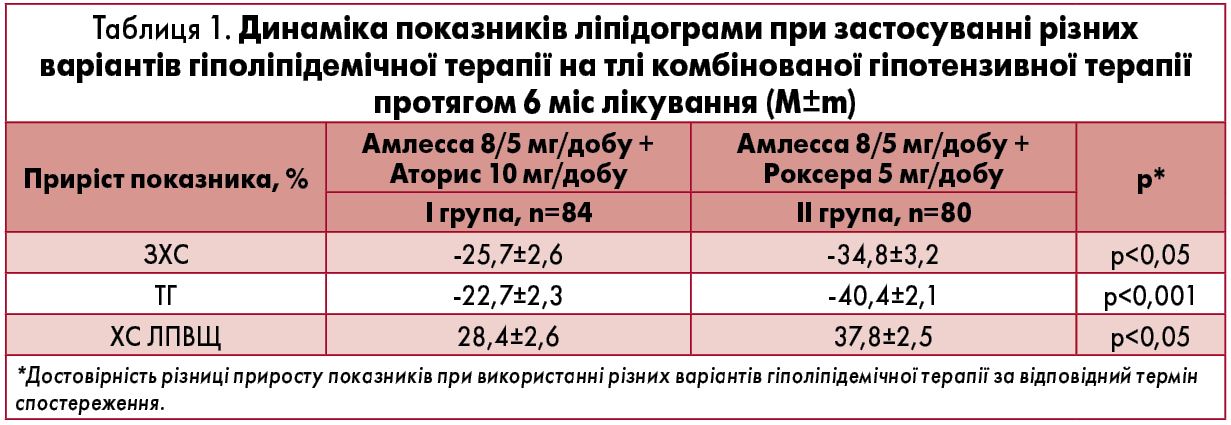
Вихідні рівні загального холестерину (ЗХС), тригліцеридів (ТГ), ХС ЛПВЩ в обох групах не відрізнялись і становили 6,44±0,16; 2,61±0,14; 1,01±0,04 ммоль/л у I групі та 6,45±0,18; 2,59±0,13; 1,01±0,04 ммоль/л у II групі відповідно (р>0,05). Зміну ліпідотранспортної функції крові при застосуванні різних схем гіполіпідемічної терапії аналізували через 6 міс. Динаміку основних показників ліпідограми продемонстровано в таблиці 1.
При проведенні аналізу результатів лікування встановлено, що в досліджуваних групах рівні ЗХС та ТГ із високою достовірністю є нижчими в разі використання антигіпертензивної та гіполіпідемічної терапії розувастатином (II група). Також у II групі хворих достовірно вищими через 6 міс виявилися рівні антиатерогенної фракції – ХС ЛПВЩ, що, безперечно, позитивно впливає на профілактику розвитку серцево-судинних ускладнень у зазначеної категорії.
Покращення ліпідного профілю та регрес ЕД у пацієнтів підвищеного серцево-судинного ризику має принципове значення, оскільки дисліпідемія, сприяючи поглибленню ремоделювання стінок судин та підвищуючи експресію адгезивних молекул на поверхні ендотеліальних клітин, утворює хибне коло, що дає початок формуванню атероми. Отже, приєднання до комбінованої антигіпертензивної терапії периндоприлом та амлодипіном (Амлесса) розувастатину (Роксера) сприяє більш ефективній профілактиці атеросклерозу в чоловіків із ГХ та АО.
Результати проведеного дослідження підтверджуються даними багатьох контрольованих клінічних випробувань, в яких вивчалась ефективність терапії розувастатином у порівнянні з іншими статинами (COMETS, LUNAR, MERCURY-I, SOLAR, STELLAR, що входили до програми GALAXY). Таким чином, у хворих, які приймали розувастатин, у порівнянні з пацієнтами, що застосовували інші статини (аторвастатин, симвастатин, флувастатин, правастатин), відзначалося значно більш виражене зниження рівнів ЗХС, ХС ЛПНЩ, ТГ, зростання ХС ЛПВЩ, а також досягнення цільових показників ХС ЛПНЩ у більшого відсотка осіб.
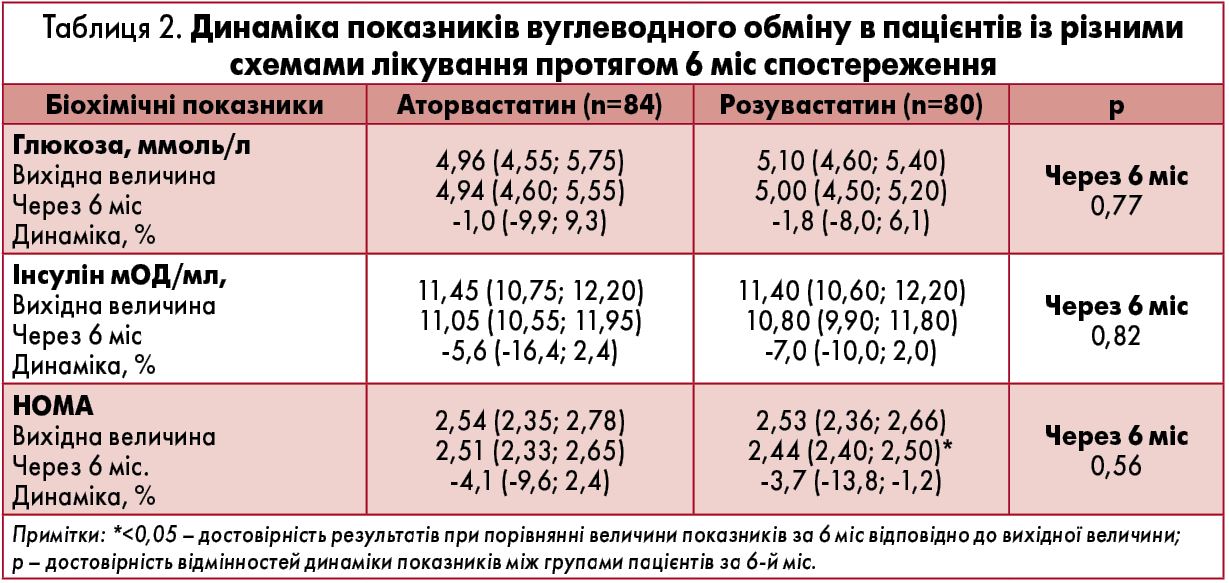
Динаміка показників вуглеводного обміну в обстежених пацієнтів при використанні різних схем гіполіпідемічної терапії відображена в таблиці 2.
Результати визначення змін вуглеводного обміну (табл. 2) у разі застосування комбінованої антигіпертензивної та різних схем гіполіпідемічної терапії продемонстрували істотне зниження індексу НОМА після 6-місячного лікування лише в чоловіків із ГХ із супутнім АО, у схему лікування яких було включено розувастатин (р<0,05). Динаміка зміни рівнів глюкози та інсуліну в групах пацієнтів із ГХ та АО істотно не відрізнялася та не забезпечила достовірного зниження вищезазначених показників за 6 міс періоду спостереження.
Порушення ендотеліальної функції судин патогенетично пов’язане з розвитком ІР, що спостерігається в значної кількості хворих на ГХ та лежить в основі метаболічного синдрому. Причинно-наслідкові зв’язки ЕД та ІР залишаються дискутабельними. У багатьох дослідженнях продемонстровано, що ЕД є наслідком тих механізмів, що лежать в основі ІР, – гіперглікемії, АГ, дисліпідемії. При гіперглікемії в ендотеліальних клітинах активується фермент протеїнкіназа С, що збільшує проникність судинних клітин для білків і порушує ЕЗВД. Окрім того, гіперглікемія активує процеси перикисного окислення ліпідів, продукти якого пригнічують судиннорозширювальну функцію ендотелію. При АГ відбуваються порушення архітектоніки ендотеліальних клітин, посилення продукції вазоконстрикторного ендотеліну‑1, судинне ремоделювання зі зменшенням еластичності судин. Дисліпідемія підвищує експресію адгезивних молекул на поверхні ендотеліальних клітин, що дає початок формуванню атероми. Таким чином, наведені механізми, підвищуючи проникність ендотелію та експресію адгезивних молекул, зменшують ЕЗВД.
Інші дослідники вважають, що ЕД призводить до розвитку ІР унаслідок порушення трансендотеліального транспорту інсуліну. Немає сумніву, що ІР та ЕД щільно пов’язані між собою і формують патологічне хибне коло, яке призводить до метаболічних і кардіоваскулярних захворювань. Попри нез’ясованість ще багатьох причинно-наслідкових зв’язків у патогенезі ЕД, беззаперечним є те, що ЕД є першою ланкою в розвитку атеросклерозу, який пов’язаний із підвищеним ризиком розвитку серцево-судинних ускладнень. Необхідно пам’ятати, що призначена практикуючим лікарем терапія повинна бути патогенетично обґрунтованою для максимальної оптимізації лікування хворих із високим ризиком кардіоваскулярних ускладнень.
Висновки
- У чоловіків із ГХ та АО спостерігалася значна дисліпідемія, характерною ознакою якої була гіпертригліцеридемія. Приєднання до комбінованої антигіпертензивної терапії (периндоприл + амлодипін; Амлесса, KRKA) гіполіпідемічного препарату розувастатин (Роксера, KRKA) сприяло достовірно ефективнішому зниженню рівнів ЗХС, ТГ та підвищенню рівня ХС ЛПВЩ у порівнянні з лікуванням аторвастатином.
- У чоловіків із ГХ та АО визначалася значна ЕД, і додавання до комбінованої антигіпертензивної терапії периндоприлом та амлодипіном розувастатину призвело до достовірного покращення ендотеліальної функції в порівнянні з групою, що приймала аторвастатин.
- У групі пацієнтів, до схеми лікування яких було включено розувастатин, після 6-місячної терапії відзначалося зниження індексу НОМА. Інші показники вуглеводного обміну істотно не змінювалися та не відрізнялися від аналогічних у групі осіб, що отримували аторвастатин.
- Перспективи подальших досліджень можуть полягати у вивченні впливу гіполіпідемічної терапії розувастатином на інші патогенетичні ланки ГХ з метою оптимізації лікування та зменшення дозозалежних побічних реакцій статинів.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 6 (427), березень 2018 р.