16 квітня, 2018
Инфекционное обострение ХОЗЛ: какую терапию выбрать?
 14-15 марта в Виннице состоялась одна из самых масштабных ежегодных научно-практических конференций в Украине «Терапевтические чтения 2018». По традиции врачебный форум собрался для того, чтобы обсудить наиболее актуальные вопросы практической медицины. Один из них в своем докладе «Антибиотикотерапия: инфекционные обострения ХОЗЛ» осветил доцент кафедры фтизиатрии и пульмонологии Национальной медицинской академии последипломного образования им. П. Л. Шупика (г. Киев), кандидат медицинских наук Сергей Сергеевич Симонов.
14-15 марта в Виннице состоялась одна из самых масштабных ежегодных научно-практических конференций в Украине «Терапевтические чтения 2018». По традиции врачебный форум собрался для того, чтобы обсудить наиболее актуальные вопросы практической медицины. Один из них в своем докладе «Антибиотикотерапия: инфекционные обострения ХОЗЛ» осветил доцент кафедры фтизиатрии и пульмонологии Национальной медицинской академии последипломного образования им. П. Л. Шупика (г. Киев), кандидат медицинских наук Сергей Сергеевич Симонов.
– В настоящее время хроническое обструктивное заболевание легких (ХОЗЛ) относится к категории заболеваний с высокой смертностью, что обусловливает необходимость всестороннего и тщательного изучения проблемы, разработки рациональных подходов в терапии, которые помогут добиться стойкой ремиссии и улучшить качество и продолжительность жизни пациентов.
Известно, что данная патология чаще встречается среди лиц, которые курят или курили раньше, по сравнению с теми, кто не употребляет табак. Поскольку городские жители подвержены воздействию аэрозольных поллютантов, уровень заболеваемости среди населения крупных промышленных городов гораздо выше по сравнению с сельской популяцией. У мужчин, особенно после 40 лет, ХОЗЛ встречается чаще, чем у женщин. Одними из ведущих симптомов заболевания являются одышка и кашель с обильным выделением мокроты, что доставляет пациентам дискомфорт и снижает их трудоспособность.
Обострение ХОЗЛ характеризуется значительным усилением имеющихся симптомов, превышающим повседневные колебания, и требует немедленной медикаментозной коррекции базисной терапии. По данным, опубликованным M. Decramer и соавт. (2012), 80% обострений имеют инфекционную природу, причем 40-50% из них – бактериальные.
Кардинальными симптомами обострения ХОЗЛ (согласно Anthonisen) можно считать усиление одышки, увеличение объема мокроты и повышение степени ее гнойности. Безусловно, изменения, происходящие в легких, являются ключевыми маркерами данной патологии, однако существуют дополнительные симптомы, которые помогают выявить обострение у данной категории пациентов. К ним относятся такие системные воспалительные реакции, как наличие лихорадки при условии отсутствия других сопутствующих заболеваний, которые могли бы ее вызвать, повышение уровня С-реактивного белка (СРБ), фактора некроза опухоли, фибриногена. Исходя из вышеперечисленных признаков выделены такие типы обострения:
- 1-й – увеличение объема мокроты, степени ее гнойности, усиление одышки;
- 2-й – 2 симптома из вышеперечисленных кардинальных;
- 3-й – 1 симптом соответственно.
Наличие у больного обострения 1 или 2 типа служит показанием для назначения антибиотикотерапии (АБТ).
Определение уровня СРБ у пациентов данной группы является дополнительным информативным методом диагностики. Если в ходе исследования у больного выявлен уровень СРБ ≥40 мг/л в сочетании с увеличением степени гнойности мокроты при ХОЗЛ легкой или средней степени тяжести течения (ОФВ>50%), то также требуется назначение АБТ.
По статистике, представленной в Кокрановской базе данных, применение антибиотиков (АБ) при инфекционном обострении ХОЗЛ уменьшает риск летальности на 77%, риск неудачи терапии данного обострения – на 53%, снижает гнойность мокроты на 44% (Ram F. S. et al., 2006).
До сих пор этиология многих обострений ХОЗЛ в каждом конкретном случае остается не до конца уточненной. Помимо микробных возбудителей, обусловить обострение могут различные вирусы, а также неинфекционные факторы, столь распространенные в современном мире: психоэмоциональный стресс, физические нагрузки, неполноценная базисная терапия. Вместе с тем, в соответствии с рекомендациями GOLD (Global Initiative for Chronic Obstructive Lung Disease, 2017), лечение обострений ХОЗЛ АБ бывает успешным при наличии клинических признаков инфекции дыхательных путей: увеличении количества, изменении характера мокроты и/или лихорадки. По данным S. Sethi и соавт. (2001), Haemophilus influenzae является одной из наиболее частых причин обострений ХОЗЛ (31%), несколько реже – Streptococcus pneumoniae (22%), Pseudomonas aeruginosa (11%), Moraxella catarrhalis (7%) и Staphylococcus aureus (6%).
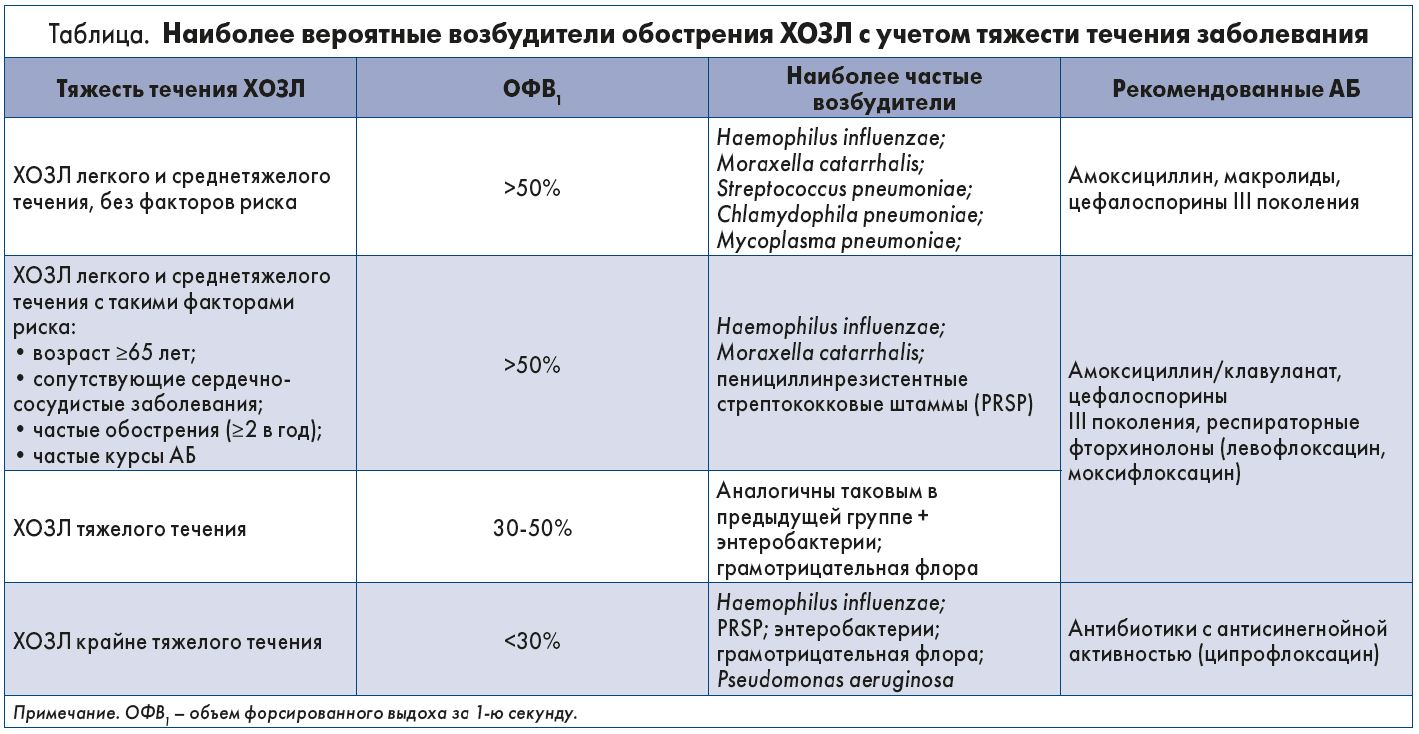
В связи с ведущей ролью инфекционного агента в возникновении обострения правильно подобранный АБ является залогом результативной терапии и минимизирует возможные осложнения. Вероятные возбудители инфекционных обострений ХОЗЛ указаны в таблице.
Согласно рекомендациям Европейского общества клинической микробиологии и инфекционных болезней (2011), амоксициллин является препаратом выбора первой линии для лечения инфекций нижних дыхательных путей. По рекомендациям Всемирной организации здравоохранения, амоксициллин в диспергируемой форме может использоваться для терапии обострений ХОЗЛ. Так, высокоэффективным и удобным в применении является Флемоксин® Солютаб. Диспергируемая форма таблеток обеспечивает быстрое, стабильное всасывание действующего вещества и достижение максимальной концентрации, значительно облегчает прием препарата, особенно у пациентов с нарушениями глотания и у пожилых людей, количество которых среди больных ХОЗЛ составляет подавляющее большинство.
Вторая группа АБ, которые могут назначаться при обострениях ХОЗЛ, – цефалоспорины III поколения. Эффективным и удобным в применении представителем данной группы АБ на фармацевтическом рынке Украины является цефиксим (Супракс® Солютаб). В 2013 г. И. Гучев и соавт. опубликовали данные пилотного открытого двухцентрового проспективного исследования, в котором оценивались результаты лечения обострения нетяжелого (ОФВ1 >50%) ХОЗЛ у лиц с наличием как минимум двух кардинальных симптомов по Anthonisen и соавт. при отсутствии сопутствующей патологии. В качестве препарата для терапии был выбран Супракс® (в капсулированной форме, 400 мг). Оценка результатов показала, что на 30-е сутки симптомы обострения отсутствовали у 87% пациентов. Дальнейшее наблюдение за больными, принимавшими участие в исследовании, показало, что у 81% пациентов отсутствовали признаки обострения ХОЗЛ в течение 6 мес.
Несоблюдение режима АБТ повышает риск селекции резистентных возбудителей и, следовательно, обострений ХОЗЛ. Существует ряд причин, по которым больные могут отказываться от рекомендованной терапии или нарушать режим лечения. На сегодня большинство нуждающихся в терапии АБ при обострении ХОЗЛ воздерживаются от своевременного начала лечения в связи с опасениями относительно риска развития нежелательных побочных реакций. Препараты Флемоксин® Солютаб и Супракс® Солютаб имеют благоприятный профиль безопасности, что дает возможность широко назначать эти препараты в этиологически обоснованных случаях.
Еще одним существенным фактором, влияющим на отказ пациента от предписанного курса лечения, является количество приемов в сутки. Согласно данным J. Cockburn (1987), в 25% случаев пациенты нарушают рекомендации врача, если кратность приема равна трем. Зачастую это обусловлено необходимостью постоянно помнить о приеме препарата, сопоставлять этот процесс с приемом пищи и, следовательно, выбирать оптимальное время в течение суток. В условиях современного ритма жизни скоординировать все эти моменты представляется возможным ценой дополнительных усилий и внесением изменений в распорядок дня пациента. Исследование также показало, что если уменьшить число приемов до двух, комплайенс повысится незначительно и будет составлять лишь 76%. Впечатляющие результаты были получены при назначении препарата с кратностью приема 1 р/сут. В данном случае предписания выполняли 95% участников исследования. Исходя из полученных данных, можно сделать вывод, что Супракс® Солютаб удобен в использовании при купировании обострения ХОЗЛ и повышает приверженность пациентов к лечению. Согласно инструкции к препарату, кратность приема составляет 1 р/сут, в связи с чем нет необходимости связывать этот процесс с приемом пищи. Благодаря особым физическим свойствам таблетки ее можно проглатывать целиком или же растворять в воде, что повышает удобство терапии для широкого круга пациентов.
Таким образом, сегодня очень важно добиваться стойкой ремиссии у пациентов с ХОЗЛ, а также искать пути для предотвращения повышения резистентности возбудителей к АБ. Необходимо разрабатывать индивидуальный подход к каждому клиническому случаю и учитывать важность рационального назначения АБТ.
Подготовила Полина Кузьмина
Медична газета «Здоров’я України 21 сторіччя» № 6 (427), березень 2018 р.