11 травня, 2018
Диагностическое значение гемоспермии в андрологической практике
 Гемоспермия (гематоспермия) – синдром, характеризующийся наличием крови в эякуляте. В статье рассказывается об основных этиологических причинах возникновения гемоспермии у мужчин разного возраста, представлены классификация этих причин, а также диагностический алгоритма их поиска.
Гемоспермия (гематоспермия) – синдром, характеризующийся наличием крови в эякуляте. В статье рассказывается об основных этиологических причинах возникновения гемоспермии у мужчин разного возраста, представлены классификация этих причин, а также диагностический алгоритма их поиска.
Эпидемиология
Эпидемиология гемоспермии указывает на ее невысокое распространение в мировой популяции, а средние показатели колеблются, по разным данным, от 1 до 14% [1-3]. Считается, что лишь 2% случаев гемоспермии свидетельствуют о появлении злокачественных заболеваний, однако этот показатель может повышаться в пожилом возрасте до 14% [4]. Существует высокий риск наличия рака предстательной железы (РПЖ) у людей с гемоспермией, хотя, по данным литературы [5], последняя возникает всего лишь у 0,5% пациентов с верифицированным РПЖ. В то же время некоторые авторы [6] указывают на значительный уровень гемоспермии (45,3%) при РПЖ, что ставит поиск вышеуказанной нозологии во главу диагностического алгоритма.
 Опубликованы научные данные о том, что гемоспермия наблюдается чаще всего у лиц моложе 40 лет и имеет чаще всего доброкачественную природу. В ряде случаев гемоспермия не нуждается в лечении и проходит самостоятельно, однако ухудшение в связи с этим качества жизни мужчины в течение >2 нед ассоциировано с наличием беспокойства у пациента и требует вмешательства врача. Значимо ухудшает качество жизни пациента длительно существующая гемоспермия, характеризующаяся рецидивирующим, болезненным или рефрактерным к терапии течением.
Опубликованы научные данные о том, что гемоспермия наблюдается чаще всего у лиц моложе 40 лет и имеет чаще всего доброкачественную природу. В ряде случаев гемоспермия не нуждается в лечении и проходит самостоятельно, однако ухудшение в связи с этим качества жизни мужчины в течение >2 нед ассоциировано с наличием беспокойства у пациента и требует вмешательства врача. Значимо ухудшает качество жизни пациента длительно существующая гемоспермия, характеризующаяся рецидивирующим, болезненным или рефрактерным к терапии течением.
Подобное встречается при специфическом поражении структур простатовезикулярного комплекса, особенно туберкулезного генеза Так, пациенты мужского пола с уротуберкулезом половых органов обращались за медицинской помощью с признаками гемоспермии в 7,1% [7].
Этиология
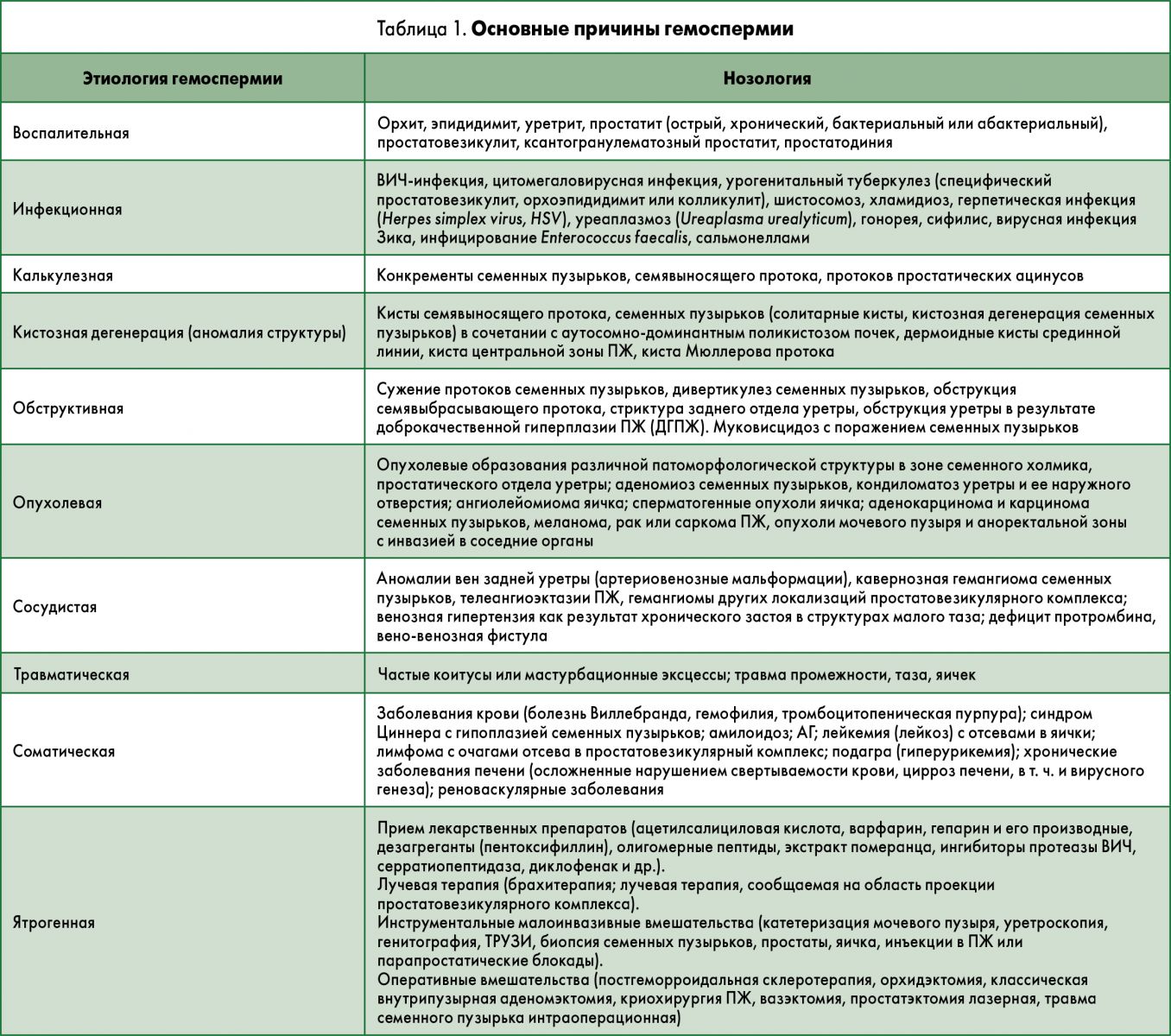
Гемоспермия бывает истинная (из структур семенных пузырьков, яичек и их придатков) и ложная (из структур семявыносящих путей – уретры). Традиционная этиопатогенетическая классификация дифференцирует гемоспермию на:
- воспалительную (абактериальный процесс);
- инфекционную (наличие специфической и неспецифической микробной флоры);
- калькулезную (микролиты в протоках, кальцинаты);
- аномалийную (кисты, аномалии сосудов);
- обструктивную;
- опухолевую (рак семенных пузырьков, РПЖ);
- сосудистую (варикозное расширение вен малого таза);
- травматическую;
- ятрогенную (простатэктомия) и связанную с осложнениями ряда системных заболеваний (обмен мочевой кислоты).
Также гемоспермию разделяют топически, по уровню происхождения из различных анатомических структур (предстательная железа (ПЖ) и семенной бугорок, уретра, семенной канатик, семенные пузырьки или придаток яичка) [8]. Причины гемоспермии изложены в таблице 1.
Достаточно дискутабельным представляются нам результаты исследования сборной статистики [9], указывающие на высокий риск развития гемоспермии (от 5,1 до 89%) после трансректального ультразвукового исследования (ТРУЗИ)со спонтанным исчезновением клиники в среднем через 3,5 недели. В случаях мочеполового туберкулеза гемоспермия встречается примерно в 10-14% [10].
Достоверная ассоциация гемоспермии у мужчин старше 30 лет установлена у лиц с метаболическим синдромом или его изолированными проявлениями (гиперурикемия, ожирение, симптоматическая артериальная гипертензия, АГ) [11], дефицитом протромбина, инфицированием HSV‑2 [12], наличием болезни Виллебранда [13], паразитарных кист в структурах простатовезикулярного комплекса, контаминации Ureaplasma urealyticum нижних половых путей [14] и т. д.
Важная роль в верификации гемоспермии отводится лучевым методам диагностики. Диагностическую ценность в этом случае играет методика ТРУЗИ, которое может предварять более точный метод – магнитно-резонансную томографию (МРТ) в различных модификациях. Регистрация наличия кровотечения может выполняться с помощью МРТ в режиме Т1-взвешенного изображения, по данным которого «старое» кровоизлияние дает более интенсивный сигнал, а методика с контрастированием позволяет верифицировать очаги злокачественного процесса.
Диагностическая тактика при гемоспермии различного генеза
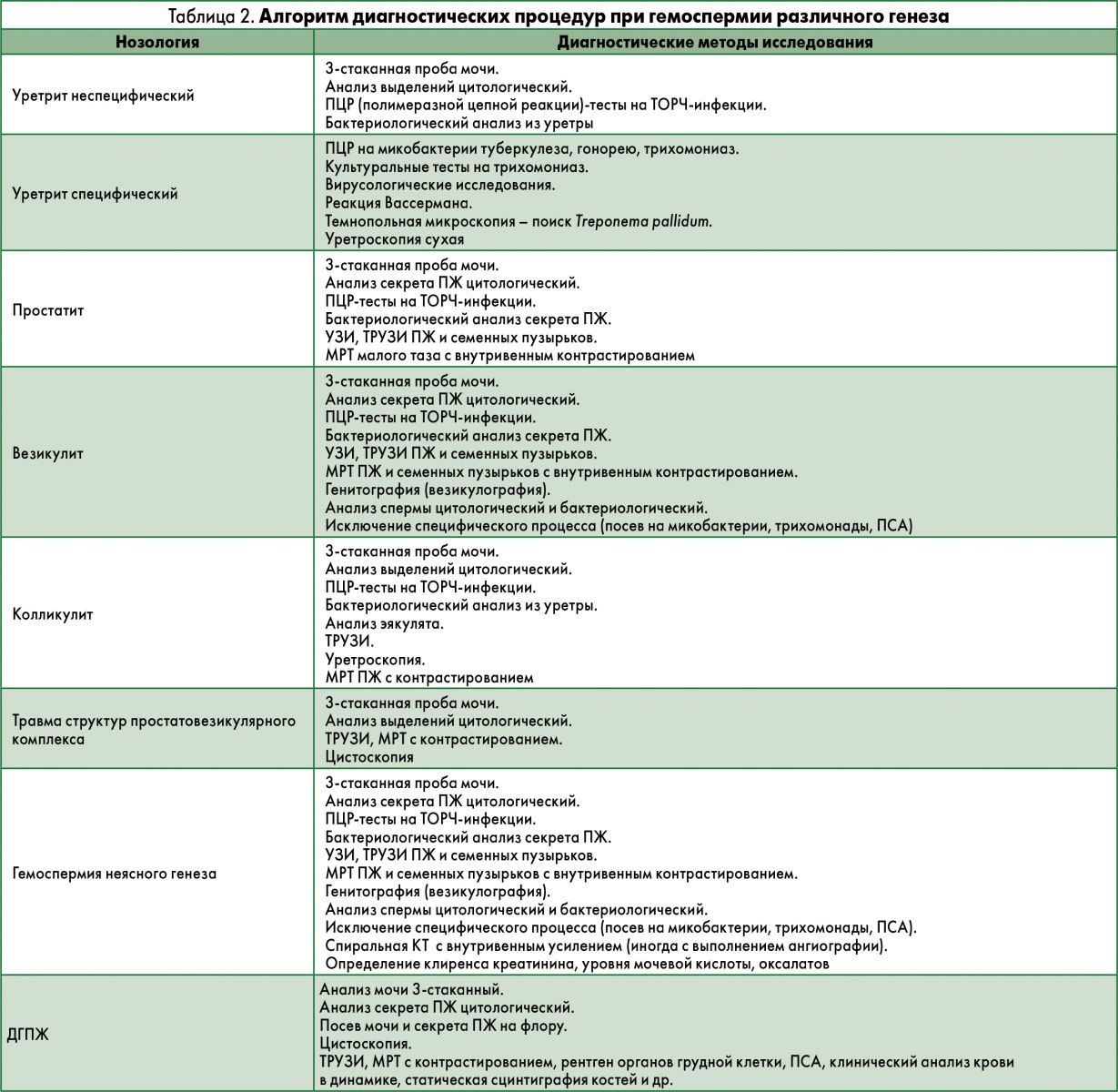
Этапы диагностического исследования пациентов:
- Осмотр: общий, наружных гениталий, ректальный (после выполнения теста на определение уровня простат-специфического антигена – ПСА);
- Клинический анализ крови и мочи, биохимические тесты (креатинин, мочевая кислота, общий белок, печеночные пробы, липидограмма и т. д.), серологические исследования (реакция Вассермана), тесты на гепатиты В и С, ВИЧ-тест.
- Специализированные тесты (табл. 2).
Несмотря на то что, по данным литературы, гемоспермия в большинстве случаев носит доброкачественный характер и является транзиторной, к ее появлению следует отнестись серьезно. Последовательно нужно исключить наличие хронического воспаления и злокачественного заболевания структур простатовезикулярного комплекса [15]. Учитывая, что для каждого возрастного отрезка жизни мужчины характерны различные заболевания или состояния (период юношеской гиперсексуальности с частыми мастурбационными эксцессами; высокий уровень контаминации половыми инфекциями у мужчин молодого возраста; наличие возрастных патологий и высокого риска развития РПЖ у пожилых), алгоритм диагностики гемоспермии должен базироваться именно на возрастной градации заболеваний [16, 17].
Литература
1. Hakky T.S. Editorial Comment: Step-by-step Laparoscopic Vesiculectomy for Hemospermia. Int Braz J Urol. – Jul-Aug; 2017:43(4):784.
2. Drake T., Hanna L., Davies M. Haematospermia. BMJ. – Nov 10;2016:355.
3. Mittal P.K., Camacho J.C., Sahani D.V. et al. Hematospermia Evaluation at MR Imaging. Radiographics. – Sep-Oct; 2016:36(5):1373-89.
4. Suh Y., Gandhi J., Joshi G. et al. Etiologic classification, evaluation, and management
of hematospermia. Transl Androl Urol. – Oct; 2017:6(5):959-972.
5. Han M., Brannigan R.E., Antenor J.A. et al. Association of hemospermia with prostate cancer.
J Urol. – 2004:172:2189-92.
6. Rietbergen J.B.W., Kruger A.E.B., Kranse R. et al. Complications of transrectal ultrasound-guided systematic sextant biopsies of the prostate: evaluation of complication rates and risk factors within
a population-based screening program. Urology. – 1997: 49:875-80.
7. Кульчавеня Е.В., Жукова И.И., Холтобин Д.П., Брижатюк Е.В. и др. Демографические и клинические особенности современного туберкулеза мочеполовой системы // Мед. альянс. – 2013. – № 4. – С. 71-77.
8. Munkelwitz R., Krasnokutsky S., Lie J. et al. Current Perspectives on Hematospermia: A Review. J Androl. – 1997:18:6-14.
9. Manoharan M., Ayyathurai R., Nieder A.M. et al. Hemospermia following transrectal ultrasound-guided prostate biopsy: a prospective study. Prostate Cancer Prostatic Dis. – 2007:10:283-7.
10. Kapoor R., Ansari M.S., Mandhani A. et al. Clinical presentation and diagnostic approach
in cases of genitourinary tuberculosis. Indian
J Urol. – 2008:24:401.
11. Close C.F., Yeo W.W., Ramsay L.E. The association between hemospermia and severe hypertension. Postgrad Med J. – 1991:67:157-8.
12. Bamberger E., Madeb R., Steinberg J. et al. Detection of sexually transmitted pathogens
in patients with hematospermia. Isr Med Assoc J. – 2005:7:224-7.
13. Minardi D., Scortechini A.R., Milanese G. et al. Spontaneous recurrent hematuria and hematospermia: Unique manifestations of von Willebrand disease type I. Case report. Arch Ital Urol Androl. – 2016: 88:62-3.
14. Golan S., Slomov E., Kra-Oz Z. et al. Detection of sexually transmitted pathogens in patients with hematospermia. Harefuah. – 2005:144:630-3, 76.
15. Спиридоненко В.В. Хронічний калькульозний простатит: етіологія, патогенез, діагностика та сучасні методи лікування // Здоровье мужчины. – 2016. – № 4(59). – С. 6-9.
16. Горпинченко І.І., Гурженко Ю.М., Спиридоненко В.В. Сучасні дані про вплив хронічного запалення в патогенезі доброякісної гіперплазії передміхурової залози і раку передміхурової залози // Здоровье мужчины. – 2014. – № 4. – С. 91-94.
17. Горпинченко І.І., Гурженко Ю.М., Спиридоненко В.В. Можливості впливу фітокорекції на пригнічення процесів доброякісної гіперплазії передміхурової залози в осіб із супутніми хронічними запальними захворюваннями передміхурової залози // Здоровье мужчины. – 2016. – № 1(56). – С. 121-126.