12 червня, 2018
Знеболювальний та опіоїдзберігаючий ефект парекоксибу після великих абдомінальних втручань
У багатьох дослідженнях парекоксиб продемонстрував виражений знеболювальний ефект після різноманітних оперативних втручань, зокрема міні-інвазивних операцій на шлунково-кишковому тракті (ШКТ). Але сьогодні даних щодо ефективності цього препарату в разі великих відкритих абдомінальних втручаннях недостатньо. Пропонуємо читачам ознайомитися з дослідженням американських вчених, яке було присвячене вивченню саме цього питання.
Відомо, що неадекватне знеболення після оперативних втручань збільшує тривалість госпіталізації, витрати на лікування та ризик розвитку хронічного больового синдрому. Та незважаючи на розуміння цих наслідків, контроль післяопераційного болю, на жаль, у багатьох випадках виявляється незадовільним. Так у чому ж причина?
Основна проблема полягає в тому, що більш інтенсивна аналгезія асоціюється з вищою частотою небажаних наслідків. Ефективне знеболення забезпечують наркотичні аналгетики, але їх застосування водночас пов’язане з великим ризиком появи нудоти, блювання, закрепу тощо, а все це суттево сповільнює післяопераційне відновлення. Тому сучасні рекомендації з лікування післяопераційного больового синдрому спрямовані на зменшення застосування опіатів. Для цього був запропонований мультимодальний аналгетичний підхід, який передбачає одночасне призначення кількох знеболювальних засобів із різним механізмом дії. Зазвичай така схема передбачає включення неселективних нестероїдних протизапальних препаратів (НПЗП), селективних інгібіторів циклооксигенази (ЦОГ), парацетамолу.
Хоча неселективні НПЗП ефективні в лікуванні післяопераційного болю, вони пов’язані з ризиком гастроінтестинальних ускладнень, зокрема виразкування та кровотеч. Це є наслідком пригнічення ЦОГ 1 типу (ЦОГ‑1) – ферменту, що відіграє важливу роль у низці фізіологічних процесів, у тому числі в захисті слизової оболонки ШКТ. Неселективні НПЗП можуть також посилювати післяопераційну кровотечу через ЦОГ‑1-опосередковане інгібування агрегації тромбоцитів. У свою чергу, ЦОГ‑2 відповідає за розвиток запалення, і саме вона є мішенню для терапевтичного втручання. Тому селективні інгібітори ЦОГ‑2 (коксиби) характеризуються меншим ризиком гастроінтестинальних несприятливих ефектів, аніж неселективні НПЗП.
Парекоксиб – ін’єкційний селективний інгібітор ЦОГ‑2, схвалений для лікування післяопераційного болю у щонайменше 80 країнах світу. Попередні дослідження показали, що парекоксиб ефективно зменшує післяопераційний біль і потребу в опіоїдних аналгетиках при різних хірургічних втручаннях, зокрема ортопедичних, гінекологічних, лапароскопічних абдомінальних. Свіжий аналіз M.N. Essex і співавт. (2017) було присвячено вивченню ефективності парекоксибу після лапаротомічних втручань.
Пацієнти та методи
Для аналізу були використані результати великого рандомізованого подвійного сліпого плацебо-контрольованого дослідження, в якому вивчали ефективність парекоксибу в лікуванні післяопераційного болю після некардіохірургічних втручань. Пацієнти після відновлення після анестезії були рандомізовані в групи парекоксибу та плацебо. Парекоксиб застосовували в такому режимі: початкова доза 40 мг внутрішньовенно на 1-й день після операції, далі – 20 мг внутрішньовенно або внутрішньом’язово через кожні 12 год (щонайменше протягом 3 днів). За потреби дозволялося використання додаткової аналгезії (морфін у режимі контрольованої пацієнтом аналгезії чи болюсного введення).
Результати
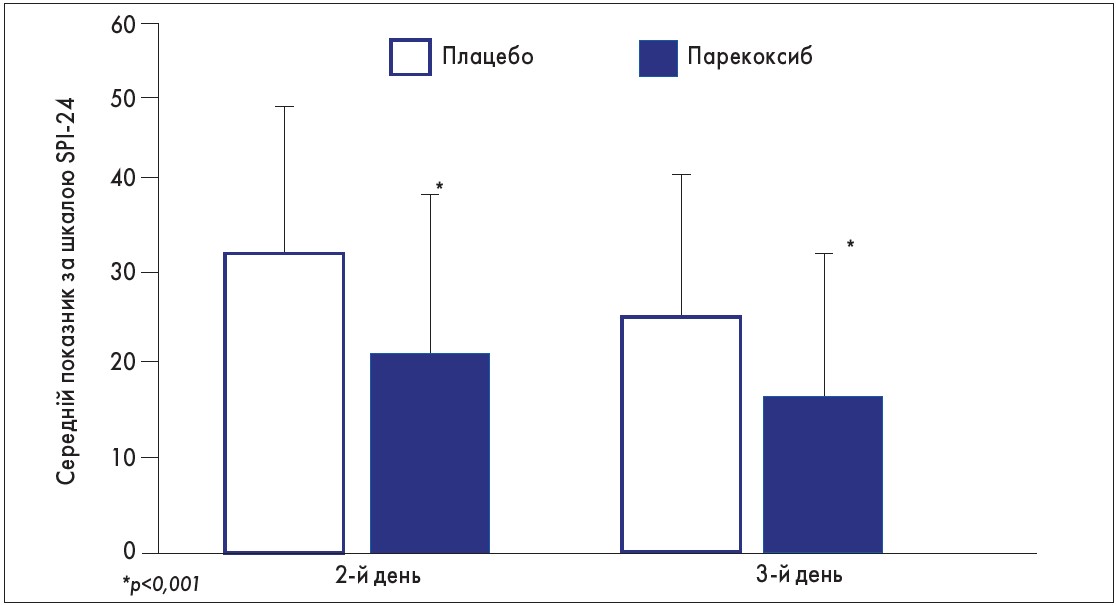
У групи лікування плацебо і парекоксибом увійшли 126 і 111 пацієнтів відповідно. Групи були подібними за демографічними характеристиками та проведеними операціями. У групі парекоксибу були зафіксовані значно нижчі середні показники інтенсивності порівняно з групою плацебо на 2-й та 3-й день після операції (рис. 1). Так, середній показник за шкалою SPI‑24 у групі парекоксибу був на 33 та 35% нижчим за такий у групі плацебо на 2-гу і 3-тю добу відповідно (обидва р<0,001). Абсолютна різниця між групами лікування становила 11 балів на 2-й день і 9,3 бала на 3-й день дослідження.
Рис. 1. Середній показник інтенсивності больового синдрому за шкалою SPI-24 у групах парекоксибу та плацебо на 2-й та 3-й день після операції
Обмеження активності внаслідок болю також було достовірно меншим у групі парекоксибу порівняно з плацебо – на 1,1 бала на 2-й день (на 29%; p<0,001) і на 0,9 бала на 3-й день (на 36%; p<0,001).
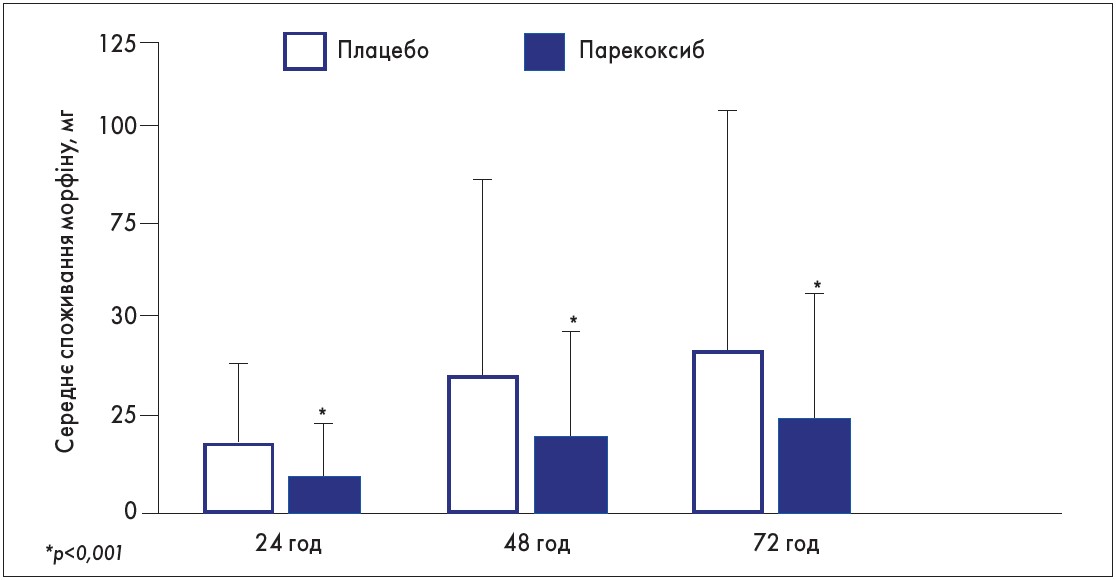
Статистично значущим було й зниження споживання морфіну в групі парекоксибу порівняно з групою плацебо (рис. 2): на 45% – у перші 24 год, на 41% – через 48 год і на 40% – через 72 год (всі р<0,001). Ризик виникнення ≥1 симптому, пов’язаного з опіоїдами, також був меншим у групі парекоксибу, ніж у групі плацебо, на 2-й день (відносний ризик 0,75; р<0,001).
Рис. 2. Кумулятивне споживання морфіну в групах парекоксибу та плацебо після операції
Пацієнти й лікарі дали кращу оцінку якості знеболення в группі парекоксибу порівняно з плацебо (р<0,001). Так, значно більший відсоток пацієнтів у групі парекоксибу (44%) оцінили знеболення як «відмінне» порівняно з групою плацебо (17%). Крім того, менше пацієнтів оцінили аналгезію як «погану» чи «задовільну» в групі парекоксибу (8%), ніж у групі плацебо (36%) (рис. 3).
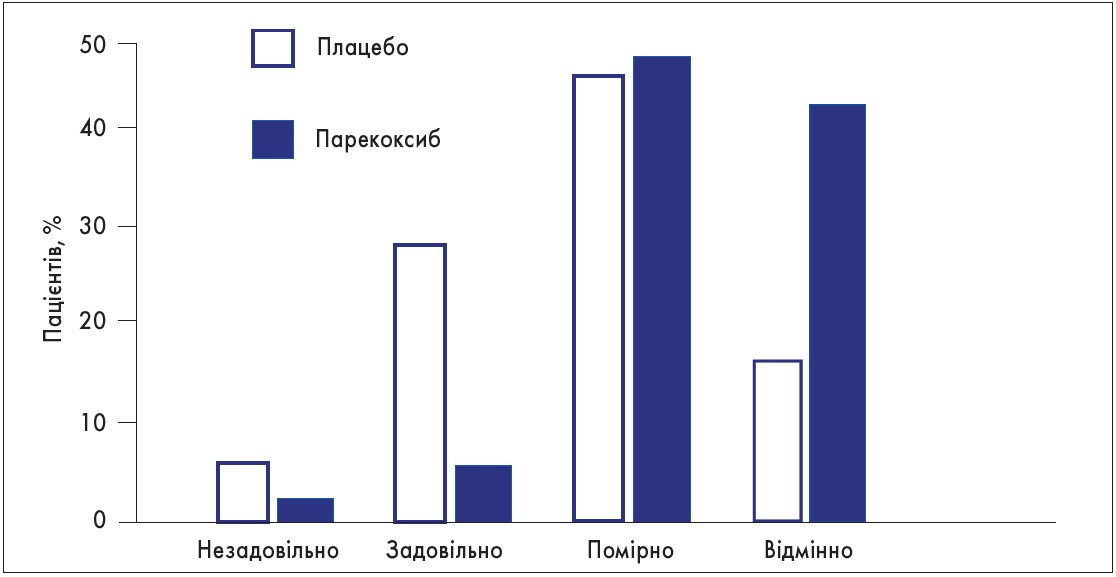 Рис. 3. Оцінка якості знеболення пацієнтами в групах парекоксибу та плацебо після операції
Рис. 3. Оцінка якості знеболення пацієнтами в групах парекоксибу та плацебо після операції
Висновок
Це дослідження продемонструвало, що включення внутрішньовенного парекоксибу до мультимодальної схеми післяопераційної аналгезії після лапаротомічних втручань суттєво покращує якість знеболення та сприяє зменшенню споживання наркотичних аналгетиків.
За матеріалами статті: Parecoxib relieves pain and has an opioid-sparing effect following major gastrointestinal surgery. M.N. Essex et al. Int J Gen Med. 2017 Sep 28;10:319-327.
PP-DYN-UKR-0002
Переклала з англ. Наталя Міщенко
Статтю надруковано за підтримки Представництва «Пфайзер Експорт Бі. Ві.» в Україні.
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 2 (32), травень 2018 р.